« Palpitations (approche clinique) » : différence entre les versions
(Ajout spécialités) |
(Révision de la section traitement) |
||
| (Une version intermédiaire par le même utilisateur non affichée) | |||
| Ligne 335 : | Ligne 335 : | ||
Les drapeaux rouges chez les patients qui présentent des palpitations sont<ref name=":8" />: | Les drapeaux rouges chez les patients qui présentent des palpitations sont<ref name=":8" />: | ||
*des {{Drapeau rouge|nom=Lipothymie (symptôme)|affichage=lipothymies}} ou {{Drapeau rouge|nom=Syncope (symptôme)|affichage=syncopes}} (en particulier en cas de blessure qui fait suite à une syncope), | *des {{Drapeau rouge|nom=Lipothymie (symptôme)|affichage=lipothymies}} ou {{Drapeau rouge|nom=Syncope (symptôme)|affichage=syncopes}} (en particulier en cas de blessure qui fait suite à une syncope), peut évoquer l'instabilité d'une FV, une TV, une torsade de pointes<ref name=":14" /> ou encore une arythmie plus bénigne mais hémodynamiquement significative chez un patient avec une fonction cardiaque diminuée de base | ||
*des {{Drapeau rouge | nom = Douleur thoracique (symptôme)|affichage=douleurs thoraciques}} qui orientent vers une ischémie myocardique, une embolie pulmonaire | *des {{Drapeau rouge | nom = Douleur thoracique (symptôme)|affichage=douleurs thoraciques}} qui orientent vers une ischémie myocardique, une embolie pulmonaire | ||
*de la {{Drapeau rouge | nom = dyspnée}} qui peut orienter vers une [[embolie pulmonaire]], un | *une {{Drapeau rouge|nom=cardiomyopathie}} sous-jacente significative pouvant évoquer une détérioration de la condition pré-existante | ||
*des ATCD familiaux de {{Drapeau rouge|nom=syncopes|temps=À répétition}} ou de {{Drapeau rouge|nom=mort subite}}, laissant présager une cardiomyopathie hypertrophique ou atteinte génétique | |||
*de la {{Drapeau rouge | nom = dyspnée}} qui peut orienter vers une [[embolie pulmonaire]], un infarctus, une insuffisance cardiaque | |||
*une fréquence cardiaque {{Drapeau rouge | nom = tachycardie|affichage=> 120 bpm}} au repos ou {{Drapeau rouge | nom = bradycardie|affichage=< 45 bpm}} pouvant orienter vers une pathologie cardiaque avec instabilité | *une fréquence cardiaque {{Drapeau rouge | nom = tachycardie|affichage=> 120 bpm}} au repos ou {{Drapeau rouge | nom = bradycardie|affichage=< 45 bpm}} pouvant orienter vers une pathologie cardiaque avec instabilité | ||
*les {{Drapeau rouge|nom=QRS larges (signe paraclinique)|affichage=QRS larges}} sont associés à des arythmies plus graves, comme la TV, la torsade de pointe et sont souvent associés à une instabilité hémodynamique | *les {{Drapeau rouge|nom=QRS larges (signe paraclinique)|affichage=QRS larges}} sont associés à des arythmies plus graves, comme la TV, la torsade de pointe et sont souvent associés à une instabilité hémodynamique | ||
*les critères d'instabilité hémodynamique, qui peuvent évoquer une FV, TV, FA, | *les critères d'instabilité hémodynamique, qui peuvent évoquer une FV, TV, FA, flutter, TSVP ou torsade de pointe instables: | ||
**des {{Drapeau rouge | nom = Douleur thoracique (symptôme)|affichage=douleurs thoraciques}} | **des {{Drapeau rouge | nom = Douleur thoracique (symptôme)|affichage=douleurs thoraciques}} | ||
** des signes et symptômes d'oedème pulmonaire: de la {{Drapeau rouge | nom = dyspnée (symptôme)|affichage=dyspnée}}, une {{Drapeau rouge | nom = Désaturation (signe paraclinique)|affichage=désaturation}}, des {{Drapeau rouge | nom = crépitants pulmonaires (signe clinique)|affichage=crépitants pulmonaires}} | ** des signes et symptômes d'oedème pulmonaire: de la {{Drapeau rouge | nom = dyspnée (symptôme)|affichage=dyspnée}}, une {{Drapeau rouge | nom = Désaturation (signe paraclinique)|affichage=désaturation}}, des {{Drapeau rouge | nom = crépitants pulmonaires (signe clinique)|affichage=crépitants pulmonaires}} | ||
| Ligne 347 : | Ligne 349 : | ||
** des modifications ischémiques à l'ECG: {{Drapeau rouge | nom = STEMI}} ou {{Drapeau rouge | nom = NSTEMI}} | ** des modifications ischémiques à l'ECG: {{Drapeau rouge | nom = STEMI}} ou {{Drapeau rouge | nom = NSTEMI}} | ||
* en lien avec l'anémie: | * en lien avec l'anémie: | ||
** un {{Drapeau rouge|nom=ictère}} qui indique une hémolyse active assez sérieuse | ** un {{Drapeau rouge|nom=ictère}} qui indique une hémolyse active assez sérieuse | ||
** des {{Drapeau rouge|nom=Pétéchies|affichage=pétéchies}}, des {{Drapeau rouge|nom=echymoses|affichage=echymoses}} associées à une dysfonction plaquettaire par envahissement de la moelle ou consommation excessive (CIVD) | ** des {{Drapeau rouge|nom=Pétéchies|affichage=pétéchies}}, des {{Drapeau rouge|nom=echymoses|affichage=echymoses}} associées à une dysfonction plaquettaire par envahissement de la moelle ou consommation excessive (CIVD) | ||
** une {{Drapeau rouge|nom= | ** une {{Drapeau rouge|nom=Désaturation (signe paraclinique)|affichage=hypoxie tissulaire}} assez sévère pour entraîner un insuffisance cardiaque à haut débit | ||
* en lien avec l'embolie pulmonaire: | * en lien avec l'embolie pulmonaire: | ||
** une {{Drapeau rouge|nom=Dyspnée (symptôme)|affichage=dyspnée}} | ** une {{Drapeau rouge|nom=Dyspnée (symptôme)|affichage=dyspnée}} | ||
* en lien avec le phéochromocytome: | ** une altération de la fonction ventriculaire droite qui cause de l'{{Drapeau rouge|nom=Hypotension artérielle (signe clinique)|affichage=hypotension}} | ||
* en lien avec le phéochromocytome: une {{Drapeau rouge|nom=Crise hypertensive|affichage=crise hypertensive}} | |||
* en lien avec l'hyperthyroïdie, des signes de tempête thyroïdienne: {{Drapeau rouge|nom=Température corporelle élevée (signe clinique)|affichage=hyperthermie}}, {{Drapeau rouge|nom=psychose|affichage=psychose}}, {{Drapeau rouge|nom=Tachypnée (signe clinique)|affichage=tachypnée}}, {{Drapeau rouge|nom=hypotension (signe clinique)|affichage=choc}}<ref>{{Citation d'un lien web|titre=Tempête thyroïdienne|url=https://lanthiermed.com/publication/fr/main/endocrinologie/troubles_thyroide.html|site=lanthiermed.com|consulté le=2024-03-29}}</ref> | |||
* en lien avec les conditions psychiatriques: {{Drapeau rouge|nom=idées suicidaires|affichage=idées suicidaires}}, {{Drapeau rouge|nom=hétéroagressives|affichage=hétéroagressives}}, {{Drapeau rouge|nom=psychose|affichage=psychose}}. | |||
* en lien avec l'hyperthyroïdie | |||
* en lien avec les conditions | |||
==Traitement== | ==Traitement== | ||
| Ligne 375 : | Ligne 369 : | ||
* un œdème pulmonaire [[(insuffisance cardiaque aiguë]]) | * un œdème pulmonaire [[(insuffisance cardiaque aiguë]]) | ||
* des modifications ischémiques à l'ECG. | * des modifications ischémiques à l'ECG. | ||
Les indications de la cardioversion sont les suivantes: | Les indications de la [[Cardioversion électrique|cardioversion]] sont les suivantes<ref name=":22">{{Citation d'un ouvrage|langue=|auteur1=|prénom1=Mary Fran|nom1=Hazinski|nom2=Fondation des maladies du coeur et de l'AVC|nom3=American Heart Association|titre=Guide 2015 des soins d'urgence cardiovasculaire à l'intention des dispensateurs de soins|passage=17|lieu=|éditeur=|date=2015|pages totales=|isbn=978-1-926969-44-2|isbn2=1-926969-44-8|oclc=952311514|lire en ligne=https://www.worldcat.org/oclc/952311514|consulté le=2022-08-22}}</ref><ref name=":02">{{Citation d'un ouvrage|prénom1=Amandeep|nom1=Goyal|prénom2=Joseph C.|nom2=Sciammarella|prénom3=Lovely|nom3=Chhabra|prénom4=Mayank|nom4=Singhal|titre=StatPearls|éditeur=StatPearls Publishing|date=2022|pmid=29489237|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK482173/|consulté le=2022-08-22}}</ref><ref name=":15">{{Citation d'un lien web|langue=en|titre=Synchronized cardioversion - WikEM|url=https://wikem.org/wiki/Synchronized_cardioversion|site=wikem.org|consulté le=2022-08-22}}</ref>: | ||
# la [[FA]] instable ou qui reste symptomatique malgré un contrôle de fréquence | # la [[FA]] instable ou qui reste symptomatique malgré un contrôle de fréquence | ||
| Ligne 388 : | Ligne 382 : | ||
!Traitement<ref name=":8" /><ref name=":14" /> | !Traitement<ref name=":8" /><ref name=":14" /> | ||
|- | |- | ||
|[[Fibrillation auriculaire]]<ref>{{Citation d'un lien web|titre=Fibrillation auriculaire|url=https://www.merckmanuals.com/fr-ca/professional/troubles-cardiovasculaires/arythmies-cardiaques-sp%C3%A9cifiques/fibrillation-auriculaire?query=fibrillation%20auriculaire|site=Le Manuel Merck, version pour professionnel de la santé, Par L. Brent Mitchell , MD, Libin Cardiovascular Institute of Alberta, University of Calgary|date=Révisé janv. 2023|consulté le=17 mars 2024}}</ref> | |[[Fibrillation auriculaire]]<ref>{{Citation d'un lien web|titre=Fibrillation auriculaire|url=https://www.merckmanuals.com/fr-ca/professional/troubles-cardiovasculaires/arythmies-cardiaques-sp%C3%A9cifiques/fibrillation-auriculaire?query=fibrillation%20auriculaire|site=Le Manuel Merck, version pour professionnel de la santé, Par L. Brent Mitchell , MD, Libin Cardiovascular Institute of Alberta, University of Calgary|date=Révisé janv. 2023|consulté le=17 mars 2024}}</ref> ou [[flutter]] | ||
|{{ | |{{Pages principales|pages=Fibrillation auriculaire#Traitement; Flutter#Traitement}} | ||
* le traitement indiqué est la cardioversion électrique immédiate avec anticoagulation par la suite | |||
* le traitement indiqué est la cardioversion électrique immédiate avec anticoagulation par la suite | |||
|- | |- | ||
|[[Tachycardie supraventriculaire paroxystique]] (TSVP) | |[[Tachycardie supraventriculaire paroxystique]] (TSVP) | ||
|{{Page principale|lien=Tachycardie supraventriculaire paroxystique#Traitement}} | |{{Page principale|lien=Tachycardie supraventriculaire paroxystique#Traitement}} | ||
* | * le traitement indiqué est la cardioversion électrique immédiate | ||
|- | |- | ||
|[[Fibrillation ventriculaire]]<ref name=":8" /> | |[[Fibrillation ventriculaire]]<ref name=":8" /> | ||
| Ligne 409 : | Ligne 397 : | ||
* l'épinéphrine | * l'épinéphrine | ||
* l'amiodarone | * l'amiodarone | ||
* un défibrillateur implanté (parfois) | |||
|- | |||
|[[Torsade de pointes]]<ref name=":8" /> | |||
|{{Page principale|lien=Torsade de pointes#Traitement}} | |||
* si le patient est instable, cardioversion électrique synchrone immédiate | |||
* du magnésium et/ou potassium | |||
* un B-bloqueur | |||
* l'isoprotérénol | |||
* un défibrillateur implanté (parfois) | * un défibrillateur implanté (parfois) | ||
|- | |- | ||
| Ligne 422 : | Ligne 419 : | ||
* le défibrillateur implanté (parfois) | * le défibrillateur implanté (parfois) | ||
|- | |- | ||
|[[ | |[[Embolie pulmonaire]]<ref name=":16" /> | ||
|{{Page principale|lien= | |{{Page principale|lien=Embolie pulmonaire#Traitement}} | ||
* | * chez les patients instables, les stratégies de reperfusion sont à débuter rapidement (thrombolyse, traitement dirigé par cathéter, embolectomie chirurgicale) | ||
|} | |} | ||
=== Patients stables === | === Patients stables === | ||
Les patients qui se présentent | Les patients qui se présentent à l'urgence, avec des examens physiques sans particularité, ont des électrocardiogrammes non diagnostiques et des études de laboratoire normales peuvent être renvoyés chez eux en toute sécurité et doivent faire un suivi avec leur fournisseur de soins primaires ou leur cardiologue<ref>{{Citation d'un article|langue=|auteur1=ALLAN V. ABBOTT, M.D.|titre=Diagnostic Approach to Palpitations /|périodique=American family physician|date=15 février 2005|issn=|lire en ligne=|pages=2005;71(4):743-750}}</ref><ref name=":12">{{Citation d'un article|langue=|auteur1=RANDELL K. WEXLER, MD, MPH, ADAM PLEISTER, MD, AND SUBHA V. RAMAN, MD, MSEE|titre=Palpitations: Evaluation in the Primary Care Setting|périodique=Am Fam Physician. 2017;96(12):784-789|date=15 dec 2017|issn=|lire en ligne=|pages=}}</ref>. La gestion des palpitations est déterminée par la cause sous-jacente des symptômes. | ||
{| class="wikitable" | {| class="wikitable" | ||
| Ligne 443 : | Ligne 436 : | ||
| rowspan="5" |Tachycardie avec QRS fin | | rowspan="5" |Tachycardie avec QRS fin | ||
|[[Embolie pulmonaire]] | |[[Embolie pulmonaire]] | ||
|{{Page principale|lien=Embolie pulmonaire#Traitement}}Le traitement de l'EP comporte quatre volets<ref>{{Citation d'un lien web|titre=Le Manual Merck, version pour professionnels|url=https://www.merckmanuals.com/fr-ca/professional/troubles-pulmonaires/embolie-pulmonaire/embolie-pulmonaire?query=embolie%20pulmonaire|site=Embolie pulmonaire, Par Todd M. Bull , MD, University of Colorado, Pulmonary and Critical Care; | |{{Page principale|lien=Embolie pulmonaire#Traitement}}Le traitement de l'EP comporte quatre volets<ref name=":16">{{Citation d'un lien web|titre=Le Manual Merck, version pour professionnels|url=https://www.merckmanuals.com/fr-ca/professional/troubles-pulmonaires/embolie-pulmonaire/embolie-pulmonaire?query=embolie%20pulmonaire|site=Embolie pulmonaire, Par Todd M. Bull , MD, University of Colorado, Pulmonary and Critical Care; | ||
Peter Hountras , MD, University of Colorado|date=Vérifié/Révisé juil. 2023|consulté le=17 mars 2024}}</ref> : | Peter Hountras , MD, University of Colorado|date=Vérifié/Révisé juil. 2023|consulté le=17 mars 2024}}</ref> : | ||
| Ligne 463 : | Ligne 456 : | ||
|[[Fibrillation auriculaire]] | |[[Fibrillation auriculaire]] | ||
|{{Page principale|lien=Fibrillation auriculaire#Traitement}}Si le patient est stable hémodynamiquement et en FA aiguë à haut risque d'AVC (score CHADS2): | |{{Page principale|lien=Fibrillation auriculaire#Traitement}}Si le patient est stable hémodynamiquement et en FA aiguë à haut risque d'AVC (score CHADS2): | ||
* une maîtrise de la réponse ventriculaire | * une maîtrise de la réponse ventriculaire | ||
* un | * un anticoagulant avant la [[cardioversion électrique]] | ||
* une cardioversion électrique si l'ETT ne démontre pas de thrombus dans l'oreillette, suivi d'une dose d'anticoagulant oral direct ou d'HBPM + anticoaguler au moins 4 semaines par la suite | * une cardioversion électrique si l'ETT ne démontre pas de thrombus dans l'oreillette, suivi d'une dose d'anticoagulant oral direct ou d'HBPM + anticoaguler au moins 4 semaines par la suite | ||
* une médication pour contrôler la fréquence cardiaque: un B-bloqueur, un BCC non-dihydropyridinique, de la digoxine | * une médication pour contrôler la fréquence cardiaque: un B-bloqueur, un BCC non-dihydropyridinique, de la digoxine | ||
| Ligne 484 : | Ligne 477 : | ||
|[[Tachycardie supraventriculaire paroxystique]] | |[[Tachycardie supraventriculaire paroxystique]] | ||
|{{Page principale|lien=TSVP#Traitement}} | |{{Page principale|lien=TSVP#Traitement}} | ||
* si le patient est stable, tenter les manoeuvres vagales et la pharmacologie avec une médication pour le contrôle de la fréquence cardiaque | * si le patient est stable, tenter les manoeuvres vagales et la pharmacologie avec une médication pour le contrôle de la fréquence cardiaque | ||
* un médicament anti-arythmique | * un médicament anti-arythmique | ||
| Ligne 536 : | Ligne 528 : | ||
* la psychothérapie | * la psychothérapie | ||
|- | |- | ||
| rowspan="4" | | | rowspan="4" |Origine métabolique | ||
| | |[[hyperthyroïdie|H]]'''<nowiki/>'''[[hyperthyroïdie|yperthyroïdie]] | ||
|{{Page principale|lien=hyperthyroïdie#Traitement}}dépend de la cause<ref>{{Citation d'un lien web|titre=Hyperthyroïdie|url=https://www.merckmanuals.com/fr-ca/professional/troubles-endocriniens-et-m%C3%A9taboliques/troubles-thyro%C3%AFdiens/hyperthyro%C3%AFdie?query=hyperthyro%C3%AFdie|site=Manuel Merck, version professionnelle, Par Glenn D. Braunstein , MD, Cedars-Sinai Medical Center|date=Vérifié/Révisé août 2022|consulté le=17 mars 2024}}</ref> | |{{Page principale|lien=hyperthyroïdie#Traitement}}Le traitement dépend de la cause et peut comprendre<ref>{{Citation d'un lien web|titre=Hyperthyroïdie|url=https://www.merckmanuals.com/fr-ca/professional/troubles-endocriniens-et-m%C3%A9taboliques/troubles-thyro%C3%AFdiens/hyperthyro%C3%AFdie?query=hyperthyro%C3%AFdie|site=Manuel Merck, version professionnelle, Par Glenn D. Braunstein , MD, Cedars-Sinai Medical Center|date=Vérifié/Révisé août 2022|consulté le=17 mars 2024}}</ref>: | ||
* l'iode radioactif | * l'iode radioactif | ||
* le méthimazole ou propylthio-uracile | * le méthimazole ou propylthio-uracile | ||
* les bêta- | * les bêta-bloqueurs | ||
* la chirurgie. | |||
* la chirurgie | |||
|- | |- | ||
| | |[[Phéochromocytome]] | ||
| | |Le traitement consiste à contrôler l'HTA avec<ref>{{Citation d'un lien web|titre=Phéochromocytome|url=https://www.merckmanuals.com/fr-ca/professional/troubles-endocriniens-et-m%C3%A9taboliques/pathologies-surr%C3%A9naliennes/ph%C3%A9ochromocytome?query=ph%C3%A9ochromocytome|site=Manuel Merck, version professionnelle, Par Ashley B. Grossman , MD, University of Oxford; Fellow, Green-Templeton College|date=Vérifié/Révisé mai 2022|consulté le=17 mars 2023}}</ref>: | ||
* l'association d'alpha- puis de bêta-bloqueurs<ref group="note">Il faut évider d'administrer des alpha-bloqueurs '''avant''' les bêta-bloqueurs, car le bêta-2-blocage sans opposition peut provoquer une augmentation paradoxale de la pression artérielle en bloquer ainsi la vasodilatation médiée par les récepteurs bêta.</ref> | * l'association d'alpha- puis de bêta-bloqueurs<ref group="note">Il faut évider d'administrer des alpha-bloqueurs '''avant''' les bêta-bloqueurs, car le bêta-2-blocage sans opposition peut provoquer une augmentation paradoxale de la pression artérielle en bloquer ainsi la vasodilatation médiée par les récepteurs bêta.</ref> | ||
* l'ablation chirurgicale de la tumeur avec un contrôle périopératoire étroit de la pression artérielle et de l'état | * l'ablation chirurgicale de la tumeur avec un contrôle périopératoire étroit de la pression artérielle et de l'état volémique. | ||
|- | |- | ||
| | |[[Anémie]] | ||
| | |Le traitement dépend de la cause de l'anémie: | ||
* anémie ferriprive: | * anémie ferriprive: sulfate ferreux ou Venofer IV | ||
* [[insuffisance rénale chronique]]: EPO | * [[insuffisance rénale chronique]]: EPO | ||
* déficience en vitamine B12: B12 | * déficience en vitamine B12: B12 | ||
* microangiopathies: | * microangiopathies: | ||
** PTT: plasmaphérèse | ** PTT: plasmaphérèse + [[corticostéroïdes]] | ||
** SHU: traitement de support | ** SHU: traitement de support | ||
** CIVD: transfusions | ** CIVD: transfusions en phase hémorragique et héparine en phase thrombotique | ||
** HELLP: | ** HELLP: [[accouchement]] | ||
* transfusion sanguine si: | * transfusion sanguine si: | ||
** Hb < 70 g/L chez un patient asymptomatique | ** Hb < 70 g/L chez un patient asymptomatique | ||
** Hb < 90 g/L chez un patient coronarien, en hémorragie, MPOC ou chez qui la demande en O<sub>2</sub> est accrue | ** Hb < 90 g/L chez un patient coronarien, en hémorragie, MPOC ou chez qui la demande en O<sub>2</sub> est accrue. | ||
|- | |- | ||
|Autres origines métaboliques: | |Autres origines métaboliques: | ||
| Ligne 584 : | Ligne 574 : | ||
|- | |- | ||
|Origine médicamenteuse | |Origine médicamenteuse | ||
| | | colspan="2" | | ||
| | |||
* ajuster la dose de la médication afin de diminuer les palpitations | * ajuster la dose de la médication afin de diminuer les palpitations | ||
* tenter de changer de molécule afin de réduire les effets secondaires liés aux palpitations | * tenter de changer de molécule afin de réduire les effets secondaires liés aux palpitations | ||
|- | |- | ||
|L'utilisation de substances | |L'utilisation de substances | ||
| | | colspan="2" | | ||
| | |||
* cesser l'usage de toutes substance pouvant causer les palpitations | * cesser l'usage de toutes substance pouvant causer les palpitations | ||
|} | |} | ||
Dernière version du 28 mars 2024 à 21:30
Palpitations (68)
Les palpitations correspondent au fait de ressentir ses propres battements cardiaques de façon désagréable (des pulsations cardiaques plus rapides, plus lentes, plus fortes ou irrégulières)[1][2].
Épidémiologie
Les palpitations sont des plaintes très courantes dans la population générale, et en particulier chez les personnes atteintes de cardiopathie structurelle[3].
Étiologies
| Origine | Description[1][2] |
|---|---|
| Cardiaque |
|
| Psychiatrique |
|
| Médicamenteuse |
|
| En lien avec l'utilisation de substances |
|
| Métabolique[3] |
|
Physiopathologie
Les mécanismes responsables de la sensation de palpitations sont inconnus. La sensation de palpitation peut résulter d'extrasystoles ou de tachy-arythmies. Elles sont rarement notées lors d'une bradycardie. C'est le mouvement anormal du coeur dans le thorax qui est ressenti[7].
Évaluation clinique
Facteurs de risque
Il importe de rechercher certains facteurs de risque tels que [6][2]:
- l'âge d'apparition:
- les palpitations dès l'enfance sont très probablement causées par une tachycardie supraventriculaire ou un Wolf-Parkinson-White ou à une cardiomyopathie congénitale
- les femmes en âge de procréer peuvent présenter des palpitations reliées à une grossesse
- en âge avancé (surtout > 55 ans) les palpitations sont plus susceptibles d'être secondaires à une maladie cardiaque structurelle, fibrillation auriculaire, de tachycardie ventriculaire ou d'embolie pulmonaire
- les palpitations associées à l'anxiété ou à une consommation de substance peuvent survenir à tout âge
- le sexe:
- l'hypertension, l'insuffisance cardiaque, les cardiopathies et les valvulopathies peuvent être associées à la fibrillation auriculaire, au flutter, aux ESA, ESV et autres problèmes de conduction des fibres cardiaques
- les antécédents de MCAS peuvent s'accompagner d'épisodes d'ischémie myocardique, provoquant des troubles de conduction graves comme la FV, TV ou torsade pointes.
- les conditions médicales connues comme une hyperthyroïdie ou une condition psychiatrique peuvent évoquer de la fibrillation auriculaire, du flutter, des ESA ou ESV ou encore de l'anxiété
- les antécédents familiaux et personnels sont importants:
- des antécédents familiaux de mort subite
 , qui doivent faire penser aux pathologies cardiovasculaires héréditaires comme le syndrome de Brugada ou le syndrome du QT long[8]
, qui doivent faire penser aux pathologies cardiovasculaires héréditaires comme le syndrome de Brugada ou le syndrome du QT long[8] - des antécédents familiaux de maladie du collagène font penser aux anomalies de conduction du tissu cardiaque
- le phéochromocytome sera plus fréquent chez les individus avec des antécédents familiaux de phéochromocytome ou personnels de neurofibromatose de type 1, maladie de von Hippel-Lindau ou de néoplasies endocriniennes multiples (MEN) type 2A - 2B[9]
- les antécédents de cancer ou néoplasies myéloprolifératives, de chirurgie récente , d'immobilisation récente ou de maladie thrombophilique peuvent orienter vers des pathologies associées à une augmentation de thrombose comme l'embolie pulmonaire
- des antécédents familiaux de mort subite
- les pertes sanguines, les problèmes d'absorptions du fer, les phénomènes inflammatoires peuvent orienter vers une anémie.
Questionnaire
Chez les patients présentant des palpitations, les symptômes à rechercher sont[1][2][7]:
- au PQRST[2]:
- la prise de médicaments (ex. les anticholinergiques, les sympathomimétiques, les bêta-bloquants), la consommation de caféine, d'alcool, de drogues (la cocaïne, nicotine, marijuana, les amphétamines, la MDMA peuvent causer des palpitations
- si apparition soudaine, penser à une tachycardie supraventriculaire ou ventriculaire
- les facteurs qui diminuent les symptômes:
- la TSVP peut être cessée par le Valsalva
- des palpitations diminuées par le repos évoquent une cause cardiaque, notamment ischémique, d'insuffisance ou d'anémie
- lorsque diminués par la relaxation penser aussi à une cause psychiatrique
- au questionnaire pulmonaire:
- une dyspnée
 peut suggérer une embolie pulmonaire ou de l'insuffisance cardiaque
peut suggérer une embolie pulmonaire ou de l'insuffisance cardiaque
- une dyspnée
- au questionnaire cardiaque [10][5][11]: il est souvent plus utile de demander au patient de décrire la vitesse ou la cadence des battements plutôt que de demander une description verbale; on peut alors souvent obtenir une bonne idée diagnostique, comme dans le cas où un "battement manquant" est décrit, signifiant le plus souvent des extrasystoles auriculaires ou ventriculaires ou l'irrégularité totale rapide de la fibrillation auriculaire:
- des battements rapides: peut orienter vers une FA, un flutter, TSVP, TV, une tachycardie sinusale (anémie, prise de drogues, etc.)
- le rythme:
- un régulier rapide est plus susceptible d'être secondaire à une TSVP, TV, tachycardie sinusale
- un rythme irrégulier rapide est plus susceptible d'être une indication de fibrillation auriculaire, de flutter auriculaire ou de tachycardie avec bloc variable.
- la syncope
 , les lipothymies
, les lipothymies  , associées à une vision en tunnel peuvent suggérer une tachycardie ventriculaire, une tachycardie supraventriculaire ou d'autres arythmies hémodynamiquement significatives[2]
, associées à une vision en tunnel peuvent suggérer une tachycardie ventriculaire, une tachycardie supraventriculaire ou d'autres arythmies hémodynamiquement significatives[2] - une douleur thoracique
 , qui peut suggérer une ischémie myocardique qui est soit la cause ou une conséquence des palpitations
, qui peut suggérer une ischémie myocardique qui est soit la cause ou une conséquence des palpitations
- au questionnaire psychiatrique [12]:
- la dépression (SADIFACES, SADPERSON, idées suicidaires, hétéroagressives)
- le trouble anxieux géréralisé (soucis excessifs, irritabilité, perturbation du sommeil, etc.),
- une attaque de panique (apparition rapide et de courte durée, la peur de mourir, la perte de contrôle, sensation de vertige),
- la somatisation
- au questionnaire métabolique [4][13][14][7]:
- la perte de poids, la diarrhée, les tremblements, de la nervosité qui orientent vers une hyperthyroïdie
- l'hypoglycémie (altération de l'état de conscience
 , sudation, nausées, bouffée de chaleur, anxiété, tremblements, diarrhée, palpitations, sensation de faim impérieuse, paresthésies , céphalées, vision floue ou diplopie)
, sudation, nausées, bouffée de chaleur, anxiété, tremblements, diarrhée, palpitations, sensation de faim impérieuse, paresthésies , céphalées, vision floue ou diplopie) - l'hypocalcémie (paresthésies, tétanie, convulsions, insuffisance cardiaque ou encéphalopathie)
- l'hyperkaliémie (manifestations neuromusculaires, faiblesse, altération de l'état de conscience
 )
) - l'hypokaliémie (faiblesse, polyurie, hyperexcitabilité cardiaque)
- l'hypermagnésémie (hypotension
 , dépression respiratoire, arrêt cardiaque
, dépression respiratoire, arrêt cardiaque  )
) - l'hypomagnésémie (léthargie, tremblements, tétanie, convulsions, troubles du rythme, tous souvent liés à l'hypokaliémie associée à une hypocalcémie)
- le phéochromocytome (hypertension artérielle paroxystique ou persistante)[9]
- l'excès de catécholamines endogènes[5]:
- l'exercice physique
- le stress
- l'émotion intense.
Examen clinique
Chez les patients présentant des palpitations, les éléments à rechercher sont[1][2][7][10][15]:
- aux signes vitaux:
- une fièvre

- une hypertension artérielle ou une hypotension
 (orthostatisme) peuvent indiquer une déshydratation ou anomalie électrolytique.
(orthostatisme) peuvent indiquer une déshydratation ou anomalie électrolytique. - une tachycardie
 ou bradycardie
ou bradycardie 
- une tachypnée

- une diminution de la saturation en oxygène
- une fièvre
- à l'examen de la thyroïde:
- une hyperthyroïdie
- à l'apparence générale
- une exophtalmie
- une pâleur des muqueuses
- à l'ausculation cardiaque[2]:
- la fréquence: le dédoublement fixe du B2 tout au long du cycle cardiaque et un soulèvement ventriculaire droit sont des caractéristiques cliniques caractéristiques de la communication interauriculaire.
- la régularité: un rythme irrégulier indique une fibrillation auriculaire ou un flutter auriculaire. Demander au patient de taper le rythme cardiaque qu'il ressent lors des épisodes de palpitations.
- un souffle: un clic et un souffle mi-systolique peuvent indiquer un prolapsus de la valve mitrale. Un souffle holosystolique sévère mieux entendu à la bordure sternale gauche qui augmente avec Valsalva peut indiquer une cardiomyopathie obstructive hypertrophique.
- un asynchronisme des jugulaires
- à l'examen neurologique:
- un tremblement
- des réflexes vifs
- l'examen des extrémités:
- un oedème périphérique: peuvent indiquer une insuffisance cardiaque et une ischémie ou une anomalie valvulaire.
- à l'examen psychiatrique:
- un SADIFACES pour les dépressions, des TOC, TAG, la somatisation
- la présence d'idées suicidaires

- la présence d'idées hétéroagressives

- la recherche de stigmates d'utilisation de substances/ drogues
Examens paracliniques
ECG
Un ECG doit être réalisé sur chaque patient se plaignant de palpitations [7]. Un ECG normal en dehors des épisodes de palpitation ne peut pas exclure une maladie sérieuse; l'ECG doit être effectué lors de la présence des symptômes.
Arythmies ventriculaires
Les arythmies ventriculaires auront un QRS large.
| Nom | Signes | ECG |
|---|---|---|
| ESV | 
| |
| Fibrillation ventriculaire | Techniquement, un patient qui est en FV ne palpitera pas car il sera inconscient: | 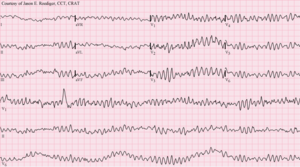
|
| Tachycardie ventriculaire | Les critères d'identification peuvent être complexes[note 1][16]: | 
|
| Torsade de pointes[17] | 
|
Arythmies supraventriculaires
Les arythmies supraventriculaires auront généralement un QRS fin[note 2].
| Nom | Signes | ECG |
|---|---|---|
| Tachycardie sinusale (pourrait être aussi une tachycardie sinusale inappropriée [un type de TSVP]) | 
| |
| Fibrillation auriculaire | 
| |
| Flutter auriculaire |
|

|
| Extrasystole auriculaire |
|
|
| TSVP |
L'ECG sera d'apparence variable:
|
 |
Autres
| Nom | Signes | ECG |
|---|---|---|
| Embolie pulmonaire | 
| |
| Cardiomyopathie obstructive hypertrophique | 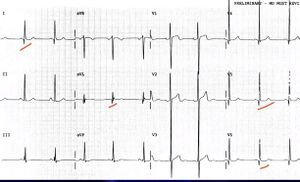
| |
| Wolff-Parkinson-White |  | |
| Syndrome du QT long[2] congénital ou acquis | 
|
Laboratoires
Les études de laboratoire recommandées comprennent[2]:
- une FSC à la recherche d'une anémie
- les ions sanguins et le magnésium et calcium sérique, à la recherche d'une atteinte métabolique
- l'urée sérique et la créatinine, pour évaluer la fonction rénale
- la TSH: pour rechercher l'hyperthyroïdie
- les troponines, si soupçon d'ischémie cardiaque
- la créatine kinase (CK), si soupçon d'ischémie cardiaque.
Tests supplémentaires
Des tests supplémentaire sont recommandés pour trois groupes de patients:
- si l'évaluation diagnostique initiale (anamnèse, examen physique et électrocardiogramme) suggère une arythmie
- si présentent un risque élevé d'arythmie (cardiopathie organique ou de toute anomalie myocardique incluant une cicatrice d'infarctus du myocarde, une cardiomyopathie dilatée idiopathique, une régurgitation valvulaire cliniquement significative, ou des lésions sténosées et des cardiomyopathies hypertrophiques.[2])
- si restent soucieux d'avoir une explication précise de leurs symptômes.
Les tests suivants peuvent être effectués:
- une échographie cardiaque est indiquée pour éliminer une cardiopathie structurelle[2]
- une radiographie pulmonaire dans le but d'évaluer index cardio-pulmonaire et possible épanchement en insuffisance cardiaque[20]
- une échographie cardiaque trans-oesophagienne, afin d'éliminer la présence d'un thrombus si besoin de cardioversion rapide[20].
Surveillance ambulatoire
Il existe trois types de dispositifs de surveillance ECG ambulatoires[1][10][15][2]:
- le moniteur Holter
- l'enregistreur d'événements en boucle continue
- l'enregistreur en boucle implantable.
Drapeaux rouges
Les drapeaux rouges chez les patients qui présentent des palpitations sont[7]:
- des lipothymies ou syncopes (en particulier en cas de blessure qui fait suite à une syncope), peut évoquer l'instabilité d'une FV, une TV, une torsade de pointes[20] ou encore une arythmie plus bénigne mais hémodynamiquement significative chez un patient avec une fonction cardiaque diminuée de base
- des douleurs thoraciques qui orientent vers une ischémie myocardique, une embolie pulmonaire
- une cardiomyopathie sous-jacente significative pouvant évoquer une détérioration de la condition pré-existante
- des ATCD familiaux de syncopes ou de mort subite, laissant présager une cardiomyopathie hypertrophique ou atteinte génétique
- de la dyspnée qui peut orienter vers une embolie pulmonaire, un infarctus, une insuffisance cardiaque
- une fréquence cardiaque > 120 bpm au repos ou < 45 bpm pouvant orienter vers une pathologie cardiaque avec instabilité
- les QRS larges sont associés à des arythmies plus graves, comme la TV, la torsade de pointe et sont souvent associés à une instabilité hémodynamique
- les critères d'instabilité hémodynamique, qui peuvent évoquer une FV, TV, FA, flutter, TSVP ou torsade de pointe instables:
- des douleurs thoraciques
- des signes et symptômes d'oedème pulmonaire: de la dyspnée, une désaturation, des crépitants pulmonaires
- une altération de l'état de conscience
- des signes et symptômes de choc: de l'hypotension, une augmentation du refill capillaire, des marbrures cutanées, une froideur des extrémités, une désaturation
- des modifications ischémiques à l'ECG: STEMI ou NSTEMI
- en lien avec l'anémie:
- un ictère qui indique une hémolyse active assez sérieuse
- des pétéchies, des echymoses associées à une dysfonction plaquettaire par envahissement de la moelle ou consommation excessive (CIVD)
- une hypoxie tissulaire assez sévère pour entraîner un insuffisance cardiaque à haut débit
- en lien avec l'embolie pulmonaire:
- une dyspnée
- une altération de la fonction ventriculaire droite qui cause de l'hypotension
- en lien avec le phéochromocytome: une crise hypertensive
- en lien avec l'hyperthyroïdie, des signes de tempête thyroïdienne: hyperthermie, psychose, tachypnée, choc[21]
- en lien avec les conditions psychiatriques: idées suicidaires, hétéroagressives, psychose.
Traitement
Patients hémodynamiquement instables ou étiologies graves
Les patients dont les palpitations sont associées à une syncope, des arythmies incontrôlées, un compromis hémodynamique ou une angine doivent généralement être pris en charge selon l'ACLS. Parmi les signes d'instabilité on retrouve une tachycardie à complexes larges ou étroits, accompagnée de:
- des douleurs thoraciques
- une dyspnée
- une altération de l'état ce conscience
- une hypotension/choc
- un œdème pulmonaire (insuffisance cardiaque aiguë)
- des modifications ischémiques à l'ECG.
Les indications de la cardioversion sont les suivantes[22][23][24]:
- la FA instable ou qui reste symptomatique malgré un contrôle de fréquence
- le flutter instable ou réfractaire
- la TSVP instable
- la FV
- la TV avec pouls instable
- la torsade de pointes avec pouls.
| Condition | Traitement[7][20] |
|---|---|
| Fibrillation auriculaire[25] ou flutter |
|
| Tachycardie supraventriculaire paroxystique (TSVP) |
|
| Fibrillation ventriculaire[7] |
|
| Torsade de pointes[7] |
|
| Tachycardie ventriculaire[7] |
|
| Embolie pulmonaire[26] |
|
Patients stables
Les patients qui se présentent à l'urgence, avec des examens physiques sans particularité, ont des électrocardiogrammes non diagnostiques et des études de laboratoire normales peuvent être renvoyés chez eux en toute sécurité et doivent faire un suivi avec leur fournisseur de soins primaires ou leur cardiologue[27][14]. La gestion des palpitations est déterminée par la cause sous-jacente des symptômes.
| Catégorie | Condition | Traitement[7][20] |
|---|---|---|
| Tachycardie avec QRS fin | Embolie pulmonaire | Le traitement de l'EP comporte quatre volets[26] :
|
| Extrasystoles auriculaires |
| |
| Fibrillation auriculaire | Si le patient est stable hémodynamiquement et en FA aiguë à haut risque d'AVC (score CHADS2):
| |
| Flutter auriculaire |
| |
| Tachycardie supraventriculaire paroxystique |
| |
| Tachycardie avec QRS élargi[7] | Extrasystole ventriculaire |
|
| Wolff-Parkinson-White |
| |
| Malformations arythmogènes | Syndrome de Brugada |
|
| Origine psychiatrique[28] | Dépression majeure |
|
| Trouble anxieux généralisé |
| |
| Crises de panique / trouble panique |
| |
| Somatisation |
| |
| Origine métabolique | Hyperthyroïdie | Le traitement dépend de la cause et peut comprendre[29]:
|
| Phéochromocytome | Le traitement consiste à contrôler l'HTA avec[30]:
| |
| Anémie | Le traitement dépend de la cause de l'anémie:
| |
Autres origines métaboliques:
|
Traiter selon la cause | |
| Origine médicamenteuse |
| |
| L'utilisation de substances |
| |
Particularités
Gériatrie
Les palpitations chez les personnes âgées sont des plaintes communes et peuvent aussi être asymptomatiques[11]. Puisque le débit de filtration glomérulaire diminue avec l'âge, les personnes âgées sont à risque de subir plus fréquemment effets indésirables des antiarythmiques. De plus, par la présence d'une polypharmacie généralement associée à cette clientèle, il existe aussi un risque augmenté d'interactions médicamenteuses. Il est donc préférable de diminuer les doses initiales des antiarythmiques chez cette population. Des anomalies de conduction subclinique (vues à l'ECG) peuvent être présentes et ces dernières pourraient aggraver les effets indésirables des antiarythmiques. Certains patients auront besoin d'un pacemaker pour permettre l'utilisation d'antiarythmiques[7][13][11].
Pédiatrie
Les palpitation cardiaques sont relativement rares chez l'enfant. Elles peuvent être spontanée ou survenir suite à une infection, un débalancement métabolique, électrolytique, ou secondaire à une intoxication. Elles sont parfois associées à une malformation cardiaque congénitale ou causées par son traitement chirurgical. Il est parfois possible de noter des signes d'insuffisance cardiaque[note 6] si les palpitations sont associées à une malformation cardiaque congénitale. Elles peuvent également être asymptomatiques[12].
Notes
- ↑ Les critères suivants sont de Brugada.
- ↑ Sauf dans la tachycardie auriculo-ventriculaire alternative (AVRT) antidromique.
- ↑ Indistinguable de la tachycardie sinuale.
- ↑ Des troubles du rythme peuvent souvent être provoqués par la plupart des antiarythmiques.
- ↑ Il faut évider d'administrer des alpha-bloqueurs avant les bêta-bloqueurs, car le bêta-2-blocage sans opposition peut provoquer une augmentation paradoxale de la pression artérielle en bloquer ainsi la vasodilatation médiée par les récepteurs bêta.
- ↑ Les principales manifestations cliniques possibles sont:
- de l'agitation
- des syncopes
- des étourdissements
- des douleurs rétrosternales
- des épisodes de malaise avec pâleur
- une sudation profuse
- une cyanose
- une détresse respiratoire
- des vomissements.
Références
- Cette page a été modifiée ou créée le 2020/12/20 à partir de Palpitations (StatPearls / Palpitations (2020/11/20)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28613787 (livre).
- ↑ 1,0 1,1 1,2 1,3 1,4 et 1,5 H. H. Weitz et P. J. Weinstock, « Approach to the patient with palpitations », The Medical Clinics of North America, vol. 79, no 2, , p. 449–456 (ISSN 0025-7125, PMID 7877401, DOI 10.1016/s0025-7125(16)30078-5, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 et 2,13 Amandeep Goyal, Kenneth J. Robinson, Shravan Katta et Kristian E. Sanchack, StatPearls, StatPearls Publishing, (PMID 28613787, lire en ligne)
- ↑ 3,0 et 3,1 Amandeep Goyal, Kenneth J. Robinson, Shravan Katta et Kristian E. Sanchack, StatPearls, StatPearls Publishing, (PMID 28613787, lire en ligne)
- ↑ 4,0 4,1 4,2 4,3 4,4 et 4,5 T. J. Lessmeier, D. Gamperling, V. Johnson-Liddon et B. S. Fromm, « Unrecognized paroxysmal supraventricular tachycardia. Potential for misdiagnosis as panic disorder », Archives of Internal Medicine, vol. 157, no 5, , p. 537–543 (ISSN 0003-9926, PMID 9066458, lire en ligne)
- ↑ 5,0 5,1 5,2 5,3 et 5,4 Matt Diffley, Patil Armenian, Roy Gerona et Olaf Reinhartz, « Catecholaminergic polymorphic ventricular tachycardia found in an adolescent after a methylenedioxymethamphetamine and marijuana-induced cardiac arrest », Critical Care Medicine, vol. 40, no 7, , p. 2223–2226 (ISSN 1530-0293, PMID 22584762, DOI 10.1097/CCM.0b013e318250a870, lire en ligne)
- ↑ 6,0 6,1 et 6,2 Claudio Pedrinazzi, Ornella Durin, Daniele Bonara et Lorenza Inama, « [Epidemiology, classification and prognosis of palpitations] », Giornale Italiano Di Cardiologia (2006), vol. 11, no 10 Suppl 1, , p. 5S–8S (ISSN 1827-6806, PMID 21416818, lire en ligne)
- ↑ 7,00 7,01 7,02 7,03 7,04 7,05 7,06 7,07 7,08 7,09 7,10 7,11 7,12 7,13 et 7,14 « Palpitations », sur Le manuel Merck, version pour les professionnels: les palpitations, (consulté le 23 juillet 2022)
- ↑ « Mort subite », sur https://fr.wikipedia.org/wiki/Mort_subite_(m%C3%A9decine), (consulté en page consultée le 25 février 2024)
- ↑ 9,0 et 9,1 « Phéochromocytome », sur lanthiermed.com (consulté le 8 mars 2024)
- ↑ 10,0 10,1 et 10,2 Randell K. Wexler, Adam Pleister et Subha V. Raman, « Palpitations: Evaluation in the Primary Care Setting », American Family Physician, vol. 96, no 12, , p. 784–789 (ISSN 1532-0650, PMID 29431371, lire en ligne)
- ↑ 11,0 11,1 et 11,2 N. S. Lok et C. P. Lau, « Prevalence of palpitations, cardiac arrhythmias and their associated risk factors in ambulant elderly », International Journal of Cardiology, vol. 54, no 3, , p. 231–236 (ISSN 0167-5273, PMID 8818746, DOI 10.1016/0167-5273(96)02601-0, lire en ligne)
- ↑ 12,0 et 12,1 Jean Turgeon, Catherine Hervouet-Zeiber, Philippe Ovetchkine, Anne-Claude Bernard-Bonnin et Marie Gauthier, Anne Fournier, Jean-Marc Côté, Jean-Luc Bigras, Dictionnaire de pédiatrie Weber, Chenelière education, 1386 p. (ISBN 978-2-7650-4746-9), chapitre 28
- ↑ 13,0 et 13,1 Namirah Jamshed, Jeffrey Dubin et Zayd Eldadah, « Emergency management of palpitations in the elderly: epidemiology, diagnostic approaches, and therapeutic options », Clinics in Geriatric Medicine, vol. 29, no 1, , p. 205–230 (ISSN 1879-8853, PMID 23177608, DOI 10.1016/j.cger.2012.10.003, lire en ligne)
- ↑ 14,0 et 14,1 RANDELL K. WEXLER, MD, MPH, ADAM PLEISTER, MD, AND SUBHA V. RAMAN, MD, MSEE, « Palpitations: Evaluation in the Primary Care Setting », Am Fam Physician. 2017;96(12):784-789,
- ↑ 15,0 et 15,1 Chris P. Gale et A. John Camm, « Assessment of palpitations », BMJ (Clinical research ed.), vol. 352, , h5649 (ISSN 1756-1833, PMID 26739319, DOI 10.1136/bmj.h5649, lire en ligne)
- ↑ (en) P Brugada, J Brugada, L Mont et J Smeets, « A new approach to the differential diagnosis of a regular tachycardia with a wide QRS complex. », Circulation, vol. 83, no 5, , p. 1649–1659 (ISSN 0009-7322 et 1524-4539, DOI 10.1161/01.CIR.83.5.1649, lire en ligne)
- ↑ J. Rick Turner, Ignacio Rodriguez, Emily Mantovani et Gary Gintant, « Drug-induced Proarrhythmia and Torsade de Pointes: A Primer for Students and Practitioners of Medicine and Pharmacy », Journal of Clinical Pharmacology, vol. 58, no 8, , p. 997–1012 (ISSN 1552-4604, PMID 29672845, DOI 10.1002/jcph.1129, lire en ligne)
- ↑ Claudio Hadid, « Sustained ventricular tachycardia in structural heart disease », Cardiology Journal, vol. 22, no 1, , p. 12–24 (ISSN 1898-018X, PMID 25299497, DOI 10.5603/CJ.a2014.0069, lire en ligne)
- ↑ « Arythmies supraventriculaires ectopiques - Troubles cardiovasculaires », sur Édition professionnelle du Manuel MSD (consulté le 9 mars 2024)
- ↑ 20,0 20,1 20,2 20,3 et 20,4 « Tachyarythmies », sur https://lanthiermed.com/publication/fr/main/cardiologie/tachyarythmies.html?search=true#fa, (consulté en consultée le 25 février 2024)
- ↑ « Tempête thyroïdienne », sur lanthiermed.com (consulté le 29 mars 2024)
- ↑ Mary Fran Hazinski, Fondation des maladies du coeur et de l'AVC et American Heart Association, Guide 2015 des soins d'urgence cardiovasculaire à l'intention des dispensateurs de soins, (ISBN 978-1-926969-44-2 et 1-926969-44-8, OCLC 952311514, lire en ligne), p. 17
- ↑ Amandeep Goyal, Joseph C. Sciammarella, Lovely Chhabra et Mayank Singhal, StatPearls, StatPearls Publishing, (PMID 29489237, lire en ligne)
- ↑ (en) « Synchronized cardioversion - WikEM », sur wikem.org (consulté le 22 août 2022)
- ↑ « Fibrillation auriculaire », sur Le Manuel Merck, version pour professionnel de la santé, Par L. Brent Mitchell , MD, Libin Cardiovascular Institute of Alberta, University of Calgary, révisé janv. 2023 (consulté le 17 mars 2024)
- ↑ 26,0 et 26,1 « Le Manual Merck, version pour professionnels », sur Embolie pulmonaire, Par Todd M. Bull , MD, University of Colorado, Pulmonary and Critical Care; Peter Hountras , MD, University of Colorado, vérifié/révisé juil. 2023 (consulté le 17 mars 2024)
- ↑ ALLAN V. ABBOTT, M.D., « Diagnostic Approach to Palpitations / », American family physician, , p. 2005;71(4):743-750
- ↑ « Traitement des troubles psychiatriques », sur Le manuel Merck, version pour les professionnels: Traitement des troubles psychiatriques (consulté le 21 août 2022)
- ↑ « Hyperthyroïdie », sur Manuel Merck, version professionnelle, Par Glenn D. Braunstein , MD, Cedars-Sinai Medical Center, vérifié/révisé août 2022 (consulté le 17 mars 2024)
- ↑ « Phéochromocytome », sur Manuel Merck, version professionnelle, Par Ashley B. Grossman , MD, University of Oxford; Fellow, Green-Templeton College, vérifié/révisé mai 2022 (consulté le 17 mars 2023)

