Tachycardie supraventriculaire paroxystique
| Classe de maladie | |
 | |
| Caractéristiques | |
|---|---|
| Signes | Tachycardie , Diaphorèse |
| Symptômes |
Nausées, Dyspnée , Lipothymie , Syncope , Fatigue , Anxiété , Douleur thoracique , Asymptomatique , Palpitations , Polyurie |
| Étiologies |
Embolie pulmonaire, Alcool, Maladie pulmonaire obstructive chronique, Hypovolémie, Hyperthyroïdie, Myocardite, Cocaïne, Caféine, Intoxication à la digoxine, Syndrome coronarien aigu, ... [+] |
| Informations | |
| Terme anglais | Paroxysmal supraventricular tachycardia (PSVT, SVT) |
| Wikidata ID | Q28032350 |
| Spécialité | Cardiologie |
|
| |
La tachycardie supraventriculaire paroxystique (TSVP), un terme générique s'appliquant à une variété de tachycardies originant au niveau du faisceau de his ou à une localisation supérieure.[1] C'est souvent diagnostic ''de travail'' lorsque confronté à une tachycardie. Le terme est généralement réservé aux tachycardies soutenues de plus de 30 secondes. La TSVP regroupe des tachycardies à QRS fins avec une réponse ventriculaire régulière contrairement à la tachycardie auriculaire multifocale, à la fibrillation auriculaire et au flutter auriculaire (avec bloc variable)[2][note 1].
Classification
La TSVP est un terme générique qui fait référence à plusieurs pathologies, souvent de réentrée impliquant le noeud AV. La TSVP inclut toutes les tachycardies à QRS fin[2][3][4]:
- la tachycardie sinusale inappropriée
- la tachycardie auriculaire
- la tachycardie par réentrée du noeud sino-auriculaire (SANRT)
- la tachycardie réentrante intra-auriculaire
- la tachycardie par réentrée nodale auriculo-ventriculaire (AVNRT) orthodromique et antidromique
- la tachycardie par réentrée auriculo-ventriculaire(AVRT)
- la tachycardie jonctionnelle paroxystique (PJRT)
- la tachycardie jonctionnelle non paroxystique.
Épidémiologie
Aux États-Unis, la prévalence de la TSVP est d'environ 0,2 % et son incidence est d'1-3 cas pour 1000 patients. Le risque de développer une TSVP s'est avéré être deux fois plus élevé chez les femmes que chez les hommes dans une étude basée sur la population, la prévalence de la TSVP étant plus élevée avec l'âge. La tachycardie par réentrée auriculo-ventriculaire est plus fréquente chez les patients d'âge moyen ou plus âgés. Alors que la TSVP avec une voie accessoire est plus fréquente chez les adolescents, et leur apparition diminue avec l'âge.[5][6][7][2]
En plus de se produire chez des personnes en bonne santé, la TSVP peut également survenir après un infarctus du myocarde (IM), une maladie cardiaque rhumatismale, un prolapsus de la valve mitrale, une pneumonie, une maladie pulmonaire chronique et une péricardite. La toxicité de la digoxine est souvent associée à la TSVP.[2]
Étiologies
De nombreuses affections et médicaments peuvent entraîner une TSVP [8][9][10][11][2]:
- les médicaments
- l'hydralazine, l'atropine, l'adénosine, le vérapamil, le salbutamol
- l'intoxication à la digoxine
- des drogues
- l'hyperthyroïdie
- l'infarctus du myocarde
- la péricardite aiguë
- la myocardite
- l'embolie pulmonaire
- la pneumonie
- la MPOC
- une contusion cardiaque
- l'hypovolémie
- l'hypoxie
- chirurgie cardiaque
- maladie cardiaque structurelle[2].
Physiopathologie


La TSVP est souvent due à différents types de circuits de réentrée dans le cœur. Les causes moins fréquentes incluent une automaticité accrue ou anormale et une activité déclenchée. Les circuits de réentrée comprennent une voie dans et autour du nœud sinusal, dans le myocarde auriculaire, dans le nœud auriculo-ventriculaire, ou une voie accessoire impliquant le nœud auriculo-ventriculaire. Selon la localisation du circuit de réentrée, différents types de TSVP peuvent survenir[2]:
- nœud sinusal : tachycardie par réentrée du nœud sino-auriculaire
- myocarde auriculaire : flutter auriculaire, fibrillation auriculaire et tachycardie auriculaire multifocale (ne sont pas des TSVP)
- nœud auriculo-ventriculaire : tachycardie auriculo-ventriculaire réentrante nodale, tachycardie auriculo-ventriculaire réentrante
Présentation clinique
Questionnaire
La gravité des symptômes dépend de toute cardiopathie structurelle sous-jacente, de la fréquence des épisodes de TSVP et de la réserve hémodynamique du patient. Lorsqu'elle est active, la TSVP peut donner[2]:
- les palpitations
- la lipothymie
- la syncope
- les nausées
- l'anxiété
- la dyspnée
- la fatigue
- la polyurie[note 2]
- la douleur rétrosternale.
Autrement, elle est asymptomatique.
Une histoire détaillée du patient avec TSVP doit inclure les antécédents médicaux et cardiaques, le moment de l'apparition des symptômes, les épisodes antérieurs et les traitements. La liste actuelle des médicaments du patient doit être obtenue[12].
Examen clinique
À l'examen clinique :
- apparence générale: diaphorèse
- signes vitaux: tachycardie régulière ou irrégulière
- si la réserve hémodynamique du patient est limitée, des signes de choc cardiogénique ou d'insuffisance cardiaque gauche peuvent être présents.
Examens paracliniques
ECG
L'examen de base est l'ECG qui démontrera[2]:
- Une tachycardie et un QRS fin (et rarement un QRS large).
- Un segment ST abaissé dans plusieurs dérivations[note 3][13].
- Le ST va se normaliser peu après après la cardioversion. Dans la négative, considérer un SCA.
- Parfois un phénomène d'Ashman, bénin mais fréquemment confondu avec une TV ou des ESV.
L'ECG pourra démontrer un phénomène d'Ashman, bénin mais fréquemment confondu avec une TV ou des ESV[14].
| Type | Image | P | QRS | Commentaire | |
|---|---|---|---|---|---|
| Tachycardie sinusale | normal | normal | |||
| Tachycardie auriculaire (unifocale) | d'apparence inhabituelle | normal | |||
| Tachycardie par réentrée du noeud sino-auriculaire (SANRT)[15] | normal | normal |
| ||
| Tachycardie réentrante intra-auriculaire | |||||
| Tachycardie par réentrée nodale auriculo-ventriculaire (AVNRT) | 
|
P après le QRS | normal | ||
| Tachycardie auriculo-ventriculaire alternative (AVRT) | orthodromique | P inversés | normal | ||
| antidromique |
|
large |
| ||
| Tachycardie ectopique jonctionnelle | 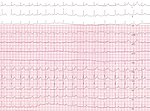
|
|
normal | ||
| Tachycardie jonctionnelle non paroxystique[16] |
|
normal |
| ||
Laboratoires et imagerie
Pour déterminer l'étiologie de la TSVP, ajouter selon la clinique[17][18][2]:
- echographie cardiaque pour les TSVP symptomatiques
- FSC, créatinine et ions
- TSH.
Les troponines ne sont pas utiles[note 5] et pourront être élevées[note 3][13].
Diagnostic différentiel
Le diagnostic différentiel de la TSVP inclut les tachycardies irrégulières à QRS fin[2][3][4]:
- le flutter auriculaire avec bloc variable
- la FA
- la tachycardie auriculaire multifocale (MAT)
- un SCA.
Une minorité est antidromique à QRS large (environ 5%).
Traitement
Le traitement de la TSVP dépend de la stabilité hémodynamique du patient:
- stable: les manoeuvres vagales et phamacologiques peuvent être tentées
- instable[note 6]: cadioversion immédiate.
| Tachycardie sinusale |
|
|---|---|
| Manoeuvres vagales (1ère intention) |
'Valsalva'[note 7][22][23]

'manoeuvre de Revert[NNT: 3]'[25] La manoeuvre se fait comme suit[2]:
|
| adénosine IV (2e intention) |
L'adénosine s'administe comme suit[note 9][27]:
|
| vérapamil ou diltiazem IV (2e intention) |
Les BCCs[29]:
|
| cardioversion électrique (3eou 1ère intention si instabilité hémodynamique) |
Cardioversion selon l'ECG[30]:
Augmenter la dose graduellement s'il n'y a pas de réponse[30]. |
Complications
Les complications potentielles sont[12]:
- la syncope
- le NSTEMI de type 2 secondaire au stress physiologique sur le cœur
- l'insuffisance cardiaque décompensée chez les patients déjà atteints d'insuffisance cardiaque
- une tachycardiopmyopathie chez les patients avec des TSVP très fréquentes et/ou de longue durée
- le phénomène d'Ashman: bénin mais fréquemment confondu avec une TV ou des ESV[14].
Évolution
Dans les cas sans maladie cardiaque structurelle, le pronostic de la TSVP est raisonnablement bon. Pour les patients atteints de cardiopathie structurelle, le pronostic est souvent réservé. L'arythmie peut survenir soudainement et durer de quelques secondes à plusieurs jours.[2]
Notes
- ↑ Origine auriculaire et rythme régulier
- Tachycardie sinusale
- Tachycardie sinusale inappropriée
- Tachycardie sino-auriculaire réentrante ganglionnaire
- Flutter auriculaire
- Tachycardie auriculaire multifocale
- Flutter auriculaire avec bloc variable
- Fibrillation auriculaire
- Tachycardie jonctionnelle
- Tachycardie par réentrée nodale auriculo-ventriculaire
- Tachycardie par réentrée auriculo-ventriculaire
- Aucun
- ↑ La polyurie est secondaire au facteur natriurétique auriculaire sécrété principalement par les oreillettes du cœur en réponse à l'étirement auriculaire.
- ↑ 3,0 et 3,1 La trop grande demande sur le myocarde cause de l'ischémie.
- ↑ C'est le noeud AV qui fait le rythme, donc le P du noeud sinusal est déconnecté du rythme.
- ↑ La littérature indique que les troponines:
- N'améliorent pas le pronostic, augmente les admissions et les investigations inutiles.
- Les palpitations dans les TSVP sont rarement un symptôme d'un syndrome coronarien aigu.
- ↑ 6,0 et 6,1 Les patients instable au niveau hémodynamique présentent :
- une hypotension
- une douleur thoracique
- une altération de l'état mental
- des signes de choc
- une insuffisance cardiaque aiguë.
- ↑ Le Valsalva induit un ralentissement temporaire de la conduction et de l’activité du nœud sinusal par stimulation des barorécepteurs l’aorte. Créant ainsi une activation réflexe du tonus vagal et donc inhibition de l’activité sympathique. La coopération du patient est primordiale et le monitoring cardiaque est nécessaire pour confirmer le succès de la manœuvre. Une revue, Cochrane de 2013 qui comparait le Valsalva aux autres manœuvres vagales ne pouvait conclure à l’efficacité de la technique, cependant l’innocuité de la technique facilite son utilisation.
- ↑ Le massage du sinus carotidien induit lui aussi une diminution de la conduction et de l’activité du nœud sinusal. La pression appliqué sur le bulbe carotidien stimule les barocepteurs qui stimule une augmentation réflexe du tonus vagal et une inhibition sympathique. Le massage du sinus carotidien est généralement sécuritaire et bien toléré. Il est a noter que les complications peuvent inclure l’hypotension, la bradycardie, les ICT, les AVCs, et d’autre arythmies. Ainsi un monitoring adéquat de la pression et l’ECG est nécessaire.
- ↑ L'adénosine agit en activant les récepteurs A1 des cellules myocardiques, facilitant la polarisation par perte de potassium via les récepteurs potassium. De plus, une diminution parallèle d’entrée de calcium intracellulaire via une activité antagoniste de l’adénylate cyclase permet de diminuer le rythme sinusal et la conduction du nœud sinusal.
- ↑ Le temps de demi-vie de l’adénosine est < 5 secondes, il faut donc qu'elle se rende au coeur le plus vite possible.
- ↑

TSVP traité à l'Adénosine Cette pause est généralement très désagréable pour le patient.
Références
- Cette page a été modifiée ou créée le 2021/12/23 à partir de Paroxysmal Supraventricular Tachycardia (StatPearls / Paroxysmal Supraventricular Tachycardia (2021/07/19)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29939521 (livre).
- ↑ Libby et al., Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine, Elsevier, (lire en ligne), xxv
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 et 2,12 Yamama Hafeez, Bryan S. Quintanilla Rodriguez, Intisar Ahmed et Shamai A. Grossman, StatPearls, StatPearls Publishing, (PMID 29939521, lire en ligne)
- ↑ 3,0 et 3,1 Demosthenes G. Katritsis et Mark E. Josephson, « Differential diagnosis of regular, narrow-QRS tachycardias », Heart Rhythm, vol. 12, no 7, , p. 1667–1676 (ISSN 1556-3871, PMID 25828600, DOI 10.1016/j.hrthm.2015.03.046, lire en ligne)
- ↑ 4,0 et 4,1 S. J. Kalbfleisch, R. el-Atassi, H. Calkins et J. J. Langberg, « Differentiation of paroxysmal narrow QRS complex tachycardias using the 12-lead electrocardiogram », Journal of the American College of Cardiology, vol. 21, no 1, , p. 85–89 (ISSN 0735-1097, PMID 8417081, DOI 10.1016/0735-1097(93)90720-l, lire en ligne)
- ↑ L. A. Orejarena, H. Vidaillet, F. DeStefano et D. L. Nordstrom, « Paroxysmal supraventricular tachycardia in the general population », Journal of the American College of Cardiology, vol. 31, no 1, , p. 150–157 (ISSN 0735-1097, PMID 9426034, DOI 10.1016/s0735-1097(97)00422-1, lire en ligne)
- ↑ Michael J. Porter, Joseph B. Morton, Russell Denman et Albert C. Lin, « Influence of age and gender on the mechanism of supraventricular tachycardia », Heart Rhythm, vol. 1, no 4, , p. 393–396 (ISSN 1547-5271, PMID 15851189, DOI 10.1016/j.hrthm.2004.05.007, lire en ligne)
- ↑ Hiroshi Tada, Hakan Oral, Radmira Greenstein et Frank Pelosi, « Analysis of age of onset of accessory pathway-mediated tachycardia in men and women », The American Journal of Cardiology, vol. 89, no 4, , p. 470–471 (ISSN 0002-9149, PMID 11835934, DOI 10.1016/s0002-9149(01)02274-3, lire en ligne)
- ↑ L. I. Ganz et P. L. Friedman, « Supraventricular tachycardia », The New England Journal of Medicine, vol. 332, no 3, , p. 162–173 (ISSN 0028-4793, PMID 7800009, DOI 10.1056/NEJM199501193320307, lire en ligne)
- ↑ Andrew J. Accardi, Robert Miller et James F. Holmes, « Enhanced diagnosis of narrow complex tachycardias with increased electrocardiograph speed », The Journal of Emergency Medicine, vol. 22, no 2, , p. 123–126 (ISSN 0736-4679, PMID 11858914, DOI 10.1016/s0736-4679(01)00452-8, lire en ligne)
- ↑ R. G. Trohman, « Supraventricular tachycardia: implications for the intensivist », Critical Care Medicine, vol. 28, no 10 Suppl, , N129–135 (ISSN 0090-3493, PMID 11055681, DOI 10.1097/00003246-200010001-00004, lire en ligne)
- ↑ C. J. Murdock, J. W. Leitch, W. S. Teo et A. D. Sharma, « Characteristics of accessory pathways exhibiting decremental conduction », The American Journal of Cardiology, vol. 67, no 6, , p. 506–510 (ISSN 0002-9149, PMID 1998282, DOI 10.1016/0002-9149(91)90012-a, lire en ligne)
- ↑ 12,0 et 12,1 David J. Fox, Alexander Tischenko, Andrew D. Krahn et Allan C. Skanes, « Supraventricular tachycardia: diagnosis and management », Mayo Clinic Proceedings, vol. 83, no 12, , p. 1400–1411 (ISSN 1942-5546, PMID 19046562, DOI 10.1016/S0025-6196(11)60791-X, lire en ligne)
- ↑ 13,0 et 13,1 (en) Anton Helman, « GI Balloon Tamponade, Troponin in SVT, VAFEI, Vertical Vertigo | EM Quick Hits | EM Cases », sur Emergency Medicine Cases, (consulté le 14 août 2022)
- ↑ 14,0 et 14,1 William S. Grigg et Shivaraj Nagalli, StatPearls, StatPearls Publishing, (PMID 32965982, lire en ligne)
- ↑ Claudio Hadid, « Sustained ventricular tachycardia in structural heart disease », Cardiology Journal, vol. 22, no 1, , p. 12–24 (ISSN 1898-018X, PMID 25299497, DOI 10.5603/CJ.a2014.0069, lire en ligne)
- ↑ « Rythmes supraventriculaires ectopiques - Troubles cardiovasculaires », sur Édition professionnelle du Manuel MSD (consulté le 13 mai 2022)
- ↑ M. E. Josephson et H. J. Wellens, « Electrophysiologic evaluation of supraventricular tachycardia », Cardiology Clinics, vol. 15, no 4, , p. 567–586 (ISSN 0733-8651, PMID 9403161, DOI 10.1016/s0733-8651(05)70362-3, lire en ligne)
- ↑ O. A. Obel et A. J. Camm, « Supraventricular tachycardia. ECG diagnosis and anatomy », European Heart Journal, vol. 18 Suppl C, , C2–11 (ISSN 0195-668X, PMID 9152669, DOI 10.1093/eurheartj/18.suppl_c.2, lire en ligne)
- ↑ « Métoprolol », sur RX Vigilance (consulté le 22 juillet 2022)
- ↑ (en) « Metoprolol Tartrate », sur Dynamed (consulté le 14 mai 2022)
- ↑ 21,0 et 21,1 (en) « Supraventricular Tachycardia (SVT) », sur Dynamed (consulté le 14 mai 2022)
- ↑ Shival Srivastav, Radia T. Jamil et Roman Zeltser, StatPearls, StatPearls Publishing, (PMID 30725933, lire en ligne)
- ↑ Gavin D. Smith, Kylie Dyson, David Taylor et Amee Morgans, « Effectiveness of the Valsalva Manoeuvre for reversion of supraventricular tachycardia », The Cochrane Database of Systematic Reviews, no 3, , CD009502 (ISSN 1469-493X, PMID 23543578, DOI 10.1002/14651858.CD009502.pub2, lire en ligne)
- ↑ (en) Glenn N. Levine, Cardiology Secrets (Fourth Edition), W.B. Saunders, (ISBN 978-1-4557-4815-0, lire en ligne), p. 444–450
- ↑ (en) Andrew Appelboam, Adam Reuben, Clifford Mann et James Gagg, « Postural modification to the standard Valsalva manoeuvre for emergency treatment of supraventricular tachycardias (REVERT): a randomised controlled trial », The Lancet, vol. 386, no 10005, , p. 1747–1753 (ISSN 0140-6736 et 1474-547X, PMID 26314489, DOI 10.1016/S0140-6736(15)61485-4, lire en ligne)
- ↑ (en-US) Salim Rezaie, « The REVERT Trial: A Modified Valsalva Maneuver to Convert SVT », sur REBEL EM - Emergency Medicine Blog, (consulté le 21 août 2022)
- ↑ Mary Fran Hazinski, Fondation des maladies du coeur et de l'AVC et American Heart Association, Guide 2015 des soins d'urgence cardiovasculaire à l'intention des dispensateurs de soins, , 13 p. (ISBN 978-1-926969-44-2 et 1-926969-44-8, OCLC 952311514, lire en ligne)
- ↑ Luc Lanthier et Luc Basé sur: Lanthier, Guide pratique de médecine interne, (ISBN 978-2-923026-24-4 et 2-923026-24-1, OCLC 1044957397, lire en ligne)
- ↑ John D. Ferguson et John P. DiMarco, « Contemporary management of paroxysmal supraventricular tachycardia », Circulation, vol. 107, no 8, , p. 1096–1099 (ISSN 1524-4539, PMID 12615783, DOI 10.1161/01.cir.0000059743.36226.e8, lire en ligne)
- ↑ 30,0 et 30,1 Mary Fran Hazinski, Fondation des maladies du coeur et de l'AVC et American Heart Association, Guide 2015 des soins d'urgence cardiovasculaire à l'intention des dispensateurs de soins, (ISBN 978-1-926969-44-2 et 1-926969-44-8, OCLC 952311514, lire en ligne), p. 17
