Fibrillation ventriculaire
| Maladie | |
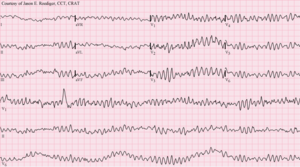 ECG : Fibrillation ventriculaire | |
| Vidéo | |
|---|---|
| Caractéristiques | |
| Signes | Apnée, Absence de bruits cardiaques, Asystolie, Inconscient, Absence de tension artérielle, Respiration agonique |
| Symptômes |
Altération de l'état de conscience |
| Diagnostic différentiel |
Embolie pulmonaire, Rythme idioventriculaire accéléré, Torsade de pointes, Asystolie, Tachycardie ventriculaire polymorphe, Flutter ventriculaire, Tachycardie supraventriculaire avec aberration, Dissection aortique, Activité électrique sans pouls |
| Informations | |
| Terme anglais | Ventricular fibrillation |
| Wikidata ID | Q848662 |
| SNOMED CT ID | 71908006 |
| Spécialités | Cardiologie, Médecine d'urgence |
|
| |
La fibrillation ventriculaire (FV) est une tachycardie à complexe large causée par une activité électrique irrégulière et caractérisée par une fréquence ventriculaire généralement supérieure à 300 avec des complexes QRS discrets sur l'électrocardiogramme. La FV est un rythme extrêmement dangereux compromettant considérablement le débit cardiaque et conduisant finalement à la mort subite cardiaque [1].
Épidémiologie
En 2017, l'American Heart Association estime le fardeau annuel total de l'arrêt cardiaque hors hôpital à 356 500. Au moins 23 % des arrêts cardiaques hors hôpital traités par le service médical d'urgence ont la FV ou la tachycardie ventriculaire comme rythme initial. Avec plus de 60 % des décès cardiovasculaires résultant d'un arrêt cardiaque, il reste la principale cause de décès dans le monde [2]. Les progrès modernes dans les dispositifs d'assistance tels que le défibrillateur cardiaque implantable ont eu un impact significatif sur ces chiffres. De nombreuses études ont identifié la FV comme l'arythmie sous-jacente la plus courante chez les patients atteints d'arrêt cardiaque soudain.
Parmi les patients hospitalisés pour un infarctus du myocarde aigu, 5% à 10% souffriront de FV ou de TV, et 5% auront une FV ou une TV dans les 48 heures suivant l'admission. Sur la base des données du Resuscitation Outcomes Consortium, la survie à la sortie de l'hôpital pour les patients FV était de 31,4% [1]. La FV a été identifiée chez près de 70% des patients en arrêt cardiaque. Sans traitement, la condition est mortelle en quelques minutes. Les taux de survie des patients atteints de FV en dehors des hôpitaux ont légèrement augmenté, mais beaucoup continuent de présenter des lésions cérébrales anoxiques résiduelles et des déficits neurologiques.
Étiologies
La FV est souvent liée à une maladie cardiaque structurelle sous-jacente. 3 à 12% des cas d'infarctus du myocarde développent une FV pendant la phase aiguë [3]. Un infarctus du myocarde avec une occlusion coronaire complète à l'angiographie, un infarctus de la paroi antérieure, une fibrillation auriculaire et une angor pré-infarctus sont plus susceptibles de développer une FV [4].
De nombreuses affections courantes associées à la FV comprennent :
- des dysélectrolytémies (hypokaliémie / hyperkaliémie, hypomagnésémie)
- l'acidose
- l'hypothermie
- l'hypoxie.
Physiopathologie
Les arythmies qui proviennent du myocarde ventriculaire ou du système His-Purkinje sont regroupées dans la classe des arythmies ventriculaires. Cela comprend un sous-ensemble d'arythmies telles que la TV, la FV, les contractions ventriculaires prématurées et le flutter ventriculaire. La tachycardie à complexe large est utilisée pour définir toutes les tachyarythmies dont la durée du complexe QRS est supérieure à 0,12 seconde. La morphologie du QRS dans la FV varie en forme, en amplitude et en durée avec un rythme irrégulier proéminent [5]. La FV se produit lorsque des parties du myocarde ventriculaire se dépolarisent de manière erratique et non coordonnée. La FV résulte de ce qui suit [1]:
- formation d'impulsion anormale
- augmentation de l'automaticité: les cellules de purkinje autour des zones ischémiques pendant l'IM peuvent déclencher une TV
- activité déclenchée tôt et tard après la dépolarisation, peut dépasser le seuil réfractaire et générer un potentiel déclenché provoquant des extrasystoles
- les circuits de rentrée fonctionnels et anatomiques aident à maintenir l'arythmie ventriculaire.
Présentation clinique
Facteurs de risque
Les conditions suivantes peuvent prédisposer à la FV :
- les cardiomyopathies
- les antécédents familiaux de mort cardiaque subite
- les anomalies congénitales de l'intervalle QT
- le syndrome de Brugada
- la consommation d'alcool
- les patients ayant des antécédents d'arythmie ventriculaire (en particulier une TV monomorphe ou polymorphe soutenue)[6]
- la prédisposition génétique à la FV est maintenant de plus en plus reconnue [7][1][note 1].
Questionnaire
La présentation la plus courante de la FV est l'arrêt cardiaque soudain conduisant à une mort cardiaque soudaine. Le patient est inconscient lors d'un épisode de FV, ce qui est la conséquence d'une contraction ventriculaire inappropriée entraînant un faible débit cardiaque. Conséquemment, le questionnaire au patient impossible. Il faut donc questionner les témoins à la recherche de symptômes ou de facteurs de risque à l'histoire ayant précédé la perte de conscience.
Les patients peuvent présenter des signes d'IM aigu avant l'événement tels que :
- des douleurs thoraciques
- de la dyspnée
- des nausées et des vomissements.
Les patients ayant des antécédents connus de maladie coronarienne ou d'insuffisance cardiaque congestive peuvent présenter une aggravation des symptômes chroniques tels que :
- l'angor
- la dyspnée
- l'orthopnée
- la dyspnée paroxystique nocturne
- l'oedème des membres inférieurs.
Les patients atteints de défibrillateur cardioverteur implantable pour la prévention primaire ou secondaire peuvent subir un choc dû au déclenchement du défibrillateur cardioverteur implantable au moment de la FV [1].
Examen clinique
Lors de l'arythmie, l'examen physique démontre les éléments d'un arrêt cardiaque :
- le patient est inconscience
- aux signes vitaux :
- à l'examen cardiaque : une absence de bruits cardiaques
- à l'examen pulmonaire : une apnée ou une respiration agonale.
Sans action rapide, cela conduit à la mort dans les prochaines minutes.
Examens paracliniques
ECG

À l'ECG, la FV se caractérise par [1]:
- une absence d'ondes P, de QRS ou d'ondes T identifiables
- une fréquence cardiaque comprise entre 150 et 500 par minute
- tempête de FV identifiée par 3 épisodes ou plus de FV ou des chocs appropriés de la CIM dans les 24 heures.
Les ECG antérieurs à la FV peuvent révéler [1]:
- un infarctus du myocarde
- un syndrome de Brugada
- un intervalle QT long ou court
- un syndrome de Wolf parkinson white
- une toxicité de la digitaline
- une cardiomyopathie ventriculaire droite arythmogène.
| Coarse | Fine |
|---|---|
| Majorité des ondes mesurent 3 mm ou plus | Majorité des ondes mesurent < 3 mm |
Laboratoires
Les examens de laboratoire suivants sont nécessaires afin de déterminer [1]:
- les électrolytes sériques (Na, K, Cl, Ca, Mg, P)
- le gaz sanguin
- une formule sanguine complète
- une troponine
- des dosages des médicaments (ex. digoxinémie ou autre selon la liste de médicament du patient)
- un dépistage toxicologique en fonction du contexte.
Échographie cardiaque
Généralement effectuée pour évaluer le mouvement de la paroi cardiaque, la fraction d'éjection, tout problème valvulaire et la présence d'un épanchement péricardique [1].
Étude électrophysiologique
L'étude électrophysiologique est effectuée une fois que le patient est stable pour différencier les patients atteints de FV inductible de ceux atteints de FV non inductible. Les patients souffrant d'arythmies ventriculaires monomorphes induites peuvent être des candidats à un défibrillateur cardioverteur implantable [1].
Diagnostic
La présentation aiguë des symptômes et les résultats de l'électrocardiogramme conduisent au diagnostic [1].
Diagnostic différentiel
Il est important de différencier la FV de l'activité électrique sans pouls ou asystolie, car ces deux conditions sont gérées différemment dans l'ACLS.
D'autres causes d'effondrement soudain, telles que la dissection aortique et l'embolie pulmonaire doivent être envisagées.
Les conditions suivantes peuvent être facilement confondues avec la FV sur un électrocardiogramme et doivent être exclues [1]:
- la tachycardie ventriculaire polymorphe
- la torsade de pointes
- le flutter ventriculaire
- un rythme idioventriculaire accéléré
- une tachycardie supraventriculaire avec aberration.
Parfois, la FV fine peut être confondue avec l'asystolie.
Traitement
Gestion aiguë
En raison du taux de mortalité élevé et de l'extrême acuité de la maladie, les patients FV méritent une attention immédiate[1]:
| Traitement | Commentaires | ||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| massage cardiaque 100-120 bpm |
| ||||||||||||||
| ACLS |
| ||||||||||||||
défibrillation q 2 min
|
| ||||||||||||||
| Épinéphrine 1 mg IV/IO push q 3 à 5 min[10] | |||||||||||||||
| amiodarone 300 mg IV/IO push (2e dose 150 mg IV/IO)[10] |
| ||||||||||||||
| intubation endotrachéale ou voie aérienne supraglottique |
| ||||||||||||||
| Identifier la cause sous-jacente |
|
Une fois que le patient a atteint le retour à la circulation spontanée, les médecins devraient commencer une évaluation définitive de la maladie coronarienne [1].
Thérapie médicamenteuse
L'amiodarone est l'antiarythmique le plus couramment étudié pour la prévention de la mort cardiaque subite. L'effet global de l'amiodarone sur la survie est controversé. La plupart des études n'ont pas montré de bénéfice supplémentaire par rapport au placebo ou à la CIM [13].
Le sotalol, en revanche, est associé à un risque accru de mortalité en diminuant le seuil de défibrillation. Les statines ont démontré une réduction significative du risque de mort cardiaque subite[14]. Une incidence plus faible de mort cardiaque subite a été rapportée chez des patients sous traitement chronique par bêtabloquants pour insuffisance cardiaque avec une fraction d'éjection réduite.[1]
Défibrillateurs
Le cardiostimulateur défibrillateur implantable diminue la mortalité chez les patients avec FV[15][16][17]. Des essais comparant le défibrillateur cardioverteur implantable à un traitement antiarythmique ont montré des résultats similaires [1].
Le placement d'un défibrillateur cardioverteur implantable est recommandé pour la prévention primaire de la drépanocytose chez les patients présentant un risque accru de FV ou de TV potentiellement mortelles. La pose d'un défibrillateur cardioverteur implantable est également indiquée pour la prévention secondaire de la drépanocytose chez les patients ayant des épisodes antérieurs de FV et une TV soutenue [1].
Suivi
Les patients qui survivent à la FV doivent avoir une anamnèse et un examen physique approfondis. Il faut noter les antécédents familiaux de décès cardiaque inexpliqués. Les médecins devraient examiner de près les antécédents cardiaques du patient et la liste des médicaments qui pourraient être arythmogènes. Ils doivent également rechercher et corriger les causes réversibles de la FV telles que les anomalies électrolytiques, l'acidose et l'hypoxie. Le professionnel de la santé doit également évaluer les patients pour une cardiopathie ischémique sous-jacente avec une échocardiographie et une angiographie d'urgence. Parmi tous les arrêts cardiaques hors hôpital, plus de 50% ont une coronaropathie importante à l'angiographie [18][1].
Complications
Les principales complications sont [1]:
- la lésion cérébrale anoxique
- les arythmies post-défibrillation
- les blessures causées par le massage cardiaque
- les brûlures cutanées
- la blessure myocardite
- l'handicap de longue durée
- le décès.
Évolution
Le pronostic de la FV dépend du délai entre le début de l'intervention précoce et la défibrillation. Des retards plus courts sont associés à des taux de survie aussi élevés que 50% [19]. Chez les patients présentant un infarctus du myocarde avec une élévation du segment ST, la FV précoce (moins de 24 heures) est associée à une mortalité accrue par rapport à la FV tardive (plus de 24 heures) [20][1].
La FV en dehors de l'hôpital peut être inversée car aujourd'hui, des défibrillateurs sont disponibles dans de nombreux endroits. Mais le succès de l'inversion diminue à un taux de 5 à 10% pour chaque minute retardée. Même dans des circonstances idéales, 30 à 40% des patients survivent, mais beaucoup développent également des déficits neurologiques résiduels en raison de l'anoxie. La récupération complète est rare [1].
Prévention
La prévention primaire a été un facteur important dans la réduction des morts cardiaques soudaines liés à la FV. La plupart des transitions de la FV entre la tachycardie ventriculaire et d'autres arythmies ventriculaires et par conséquent l'identification de ces arythmies à un stade précoce peuvent aider à prévenir la FV. Chez les patients présentant des symptômes suspectés d'être liés à l'arythmie ventriculaire, une détection par électrocardiographie ambulatoire et des moniteurs cardiaques implantés est recommandée [21]. Les professionnels de la santé devraient proposer aux membres de la famille des patients atteints de syndromes d'arythmie héréditaire des tests génétiques et des conseils pour la stratification des risques.
Notes
- ↑ La première association à l'échelle du génome a été rapportée dans l'étude AGNES identifiant le locus de susceptibilité pour la FV à 21q21.
Références
- Cette page a été modifiée ou créée le 2020/08/28 à partir de Ventricular Fibrillation (StatPearls / Ventricular Fibrillation (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30725805 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 et 1,20 Dipesh Ludhwani, Amandeep Goyal et Mandar Jagtap, StatPearls, StatPearls Publishing, (PMID 30725805, lire en ligne)
- ↑ A. Selcuk Adabag, Russell V. Luepker, Véronique L. Roger et Bernard J. Gersh, « Sudden cardiac death: epidemiology and risk factors », Nature Reviews. Cardiology, vol. 7, no 4, , p. 216–225 (ISSN 1759-5010, PMID 20142817, Central PMCID 5014372, DOI 10.1038/nrcardio.2010.3, lire en ligne)
- ↑ Charlotte Glinge, Stefan Sattler, Reza Jabbari et Jacob Tfelt-Hansen, « Epidemiology and genetics of ventricular fibrillation during acute myocardial infarction », Journal of geriatric cardiology: JGC, vol. 13, no 9, , p. 789–797 (ISSN 1671-5411, PMID 27899944, Central PMCID 5122505, DOI 10.11909/j.issn.1671-5411.2016.09.006, lire en ligne)
- ↑ Reza Jabbari, Thomas Engstrøm, Charlotte Glinge et Bjarke Risgaard, « Incidence and risk factors of ventricular fibrillation before primary angioplasty in patients with first ST-elevation myocardial infarction: a nationwide study in Denmark », Journal of the American Heart Association, vol. 4, no 1, , e001399 (ISSN 2047-9980, PMID 25559012, Central PMCID 4330064, DOI 10.1161/JAHA.114.001399, lire en ligne)
- ↑ American College of Cardiology/American Heart Association Task Force on Clinical Data Standards (ACC/AHA/HRS Writing Committee to Develop Data Standards on Electrophysiology), Alfred E. Buxton, Hugh Calkins et David J. Callans, « ACC/AHA/HRS 2006 key data elements and definitions for electrophysiological studies and procedures: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Data Standards (ACC/AHA/HRS Writing Committee to Develop Data Standards on Electrophysiology) », Circulation, vol. 114, no 23, , p. 2534–2570 (ISSN 1524-4539, PMID 17130345, DOI 10.1161/CIRCULATIONAHA.106.180199, lire en ligne)
- ↑ F. H. Samie et J. Jalife, « Mechanisms underlying ventricular tachycardia and its transition to ventricular fibrillation in the structurally normal heart », Cardiovascular Research, vol. 50, no 2, , p. 242–250 (ISSN 0008-6363, PMID 11334828, DOI 10.1016/s0008-6363(00)00289-3, lire en ligne)
- ↑ Connie R. Bezzina, Raha Pazoki, Abdennasser Bardai et Roos F. Marsman, « Genome-wide association study identifies a susceptibility locus at 21q21 for ventricular fibrillation in acute myocardial infarction », Nature Genetics, vol. 42, no 8, , p. 688–691 (ISSN 1546-1718, PMID 20622880, Central PMCID 3966292, DOI 10.1038/ng.623, lire en ligne)
- ↑ Kimia Honarmand, Chantal Mepham, Craig Ainsworth et Zahira Khalid, « Adherence to advanced cardiovascular life support (ACLS) guidelines during in-hospital cardiac arrest is associated with improved outcomes », Resuscitation, vol. 129, , p. 76–81 (ISSN 1873-1570, PMID 29885353, DOI 10.1016/j.resuscitation.2018.06.005, lire en ligne)
- ↑ Paul S. Chan, Harlan M. Krumholz, Graham Nichol et Brahmajee K. Nallamothu, « Delayed time to defibrillation after in-hospital cardiac arrest », The New England Journal of Medicine, vol. 358, no 1, , p. 9–17 (ISSN 1533-4406, PMID 18172170, DOI 10.1056/NEJMoa0706467, lire en ligne)
- ↑ 10,0 et 10,1 (en) « Adult Cardiac Arrest Algorithm », sur American Heart Association CPR & First Aid (consulté le 18 mars 2021)
- ↑ Ageliki Laina, George Karlis, Aris Liakos et Georgios Georgiopoulos, « Amiodarone and cardiac arrest: Systematic review and meta-analysis », International Journal of Cardiology, vol. 221, , p. 780–788 (ISSN 1874-1754, PMID 27434349, DOI 10.1016/j.ijcard.2016.07.138, lire en ligne)
- ↑ (en) Scott Moses, MD, « Reversible Causes of Cardiopulmonary Arrest », sur fpnotebook.com (consulté le 7 décembre 2019)
- ↑ Gust H. Bardy, Kerry L. Lee, Daniel B. Mark et Jeanne E. Poole, « Amiodarone or an implantable cardioverter-defibrillator for congestive heart failure », The New England Journal of Medicine, vol. 352, no 3, , p. 225–237 (ISSN 1533-4406, PMID 15659722, DOI 10.1056/NEJMoa043399, lire en ligne)
- ↑ Giacomo Levantesi, Marco Scarano, RosaMaria Marfisi et Giovanna Borrelli, « Meta-analysis of effect of statin treatment on risk of sudden death », The American Journal of Cardiology, vol. 100, no 11, , p. 1644–1650 (ISSN 0002-9149, PMID 18036362, DOI 10.1016/j.amjcard.2007.07.015, lire en ligne)
- ↑ (en) Gust H. Bardy, Kerry L. Lee, Daniel B. Mark et Jeanne E. Poole, « Amiodarone or an Implantable Cardioverter–Defibrillator for Congestive Heart Failure », New England Journal of Medicine, vol. 352, no 3, , p. 225–237 (ISSN 0028-4793 et 1533-4406, DOI 10.1056/NEJMoa043399, lire en ligne)
- ↑ Arthur J. Moss, Wojciech Zareba, W. Jackson Hall et Helmut Klein, « Prophylactic Implantation of a Defibrillator in Patients with Myocardial Infarction and Reduced Ejection Fraction », New England Journal of Medicine, vol. 346, no 12, , p. 877–883 (ISSN 0028-4793, PMID 11907286, DOI 10.1056/NEJMoa013474, lire en ligne)
- ↑ (en) Arthur J. Moss, W. Jackson Hall, David S. Cannom et James P. Daubert, « Improved Survival with an Implanted Defibrillator in Patients with Coronary Disease at High Risk for Ventricular Arrhythmia », New England Journal of Medicine, vol. 335, no 26, , p. 1933–1940 (ISSN 0028-4793 et 1533-4406, DOI 10.1056/NEJM199612263352601, lire en ligne)
- ↑ Florence Dumas, Alain Cariou, Stéphane Manzo-Silberman et David Grimaldi, « Immediate percutaneous coronary intervention is associated with better survival after out-of-hospital cardiac arrest: insights from the PROCAT (Parisian Region Out of hospital Cardiac ArresT) registry », Circulation. Cardiovascular Interventions, vol. 3, no 3, , p. 200–207 (ISSN 1941-7632, PMID 20484098, DOI 10.1161/CIRCINTERVENTIONS.109.913665, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/10699695
- ↑ Marina M. Demidova, J. Gustav Smith, Carl-Johan Höijer et Fredrik Holmqvist, « Prognostic impact of early ventricular fibrillation in patients with ST-elevation myocardial infarction treated with primary PCI », European Heart Journal. Acute Cardiovascular Care, vol. 1, no 4, , p. 302–311 (ISSN 2048-8726, PMID 24062921, Central PMCID 3760561, DOI 10.1177/2048872612463553, lire en ligne)
- ↑ Sana M. Al-Khatib, William G. Stevenson, Michael J. Ackerman et William J. Bryant, « 2017 AHA/ACC/HRS Guideline for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society », Journal of the American College of Cardiology, vol. 72, no 14, 10 02, 2018, p. 1677–1749 (ISSN 1558-3597, PMID 29097294, DOI 10.1016/j.jacc.2017.10.053, lire en ligne)
