« Infarctus du myocarde sans élévation du segment ST » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 104 : | Ligne 104 : | ||
Si la réduction de l'apport en oxygène par rapport à la demande est assez grande pour déstabiliser la membrane cellulaire des myocytes (myocytolyse ou nécrose myocytaire), les enzymes cardiaques (ex. troponines) sont relâchées dans la circulation menant à l'élévation de leur concentration. Si la diminution de l'apport par rapport à la demande n'est pas assez grande ou assez soutenue dans le temps il n'y aura pas d'injure myocardique de dommage significatif, on parle alors d'angine instable. Contrairement au STEMI où la nécrose myocardique est transmurale (de l'épicarde à l'endocarde), celle du NSTEMI est incomplète (souvent uniquement subendocardique)<ref>{{Citation d'un ouvrage|prénom1=Hina|nom1=Akbar|prénom2=Christopher|nom2=Foth|prénom3=Rehan A.|nom3=Kahloon|prénom4=Steven|nom4=Mountfort|titre=StatPearls|éditeur=StatPearls Publishing|date=2022|pmid=30335314|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK532281/|consulté le=2022-03-12}}</ref>. | Si la réduction de l'apport en oxygène par rapport à la demande est assez grande pour déstabiliser la membrane cellulaire des myocytes (myocytolyse ou nécrose myocytaire), les enzymes cardiaques (ex. troponines) sont relâchées dans la circulation menant à l'élévation de leur concentration. Si la diminution de l'apport par rapport à la demande n'est pas assez grande ou assez soutenue dans le temps il n'y aura pas d'injure myocardique de dommage significatif, on parle alors d'angine instable. Contrairement au STEMI où la nécrose myocardique est transmurale (de l'épicarde à l'endocarde), celle du NSTEMI est incomplète (souvent uniquement subendocardique)<ref>{{Citation d'un ouvrage|prénom1=Hina|nom1=Akbar|prénom2=Christopher|nom2=Foth|prénom3=Rehan A.|nom3=Kahloon|prénom4=Steven|nom4=Mountfort|titre=StatPearls|éditeur=StatPearls Publishing|date=2022|pmid=30335314|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK532281/|consulté le=2022-03-12}}</ref>. | ||
Un athérome est essentiellement composé d'un centre lipidique recouvert d'une couche fibreuse (<nowiki>''</nowiki>Chape fibreuse<nowiki>''</nowiki>). En résumé, Il s'agit d'un processus dynamique qui implique une lésion à l'endothélium qui peut être causée par plusieurs mécanismes (hypertension, tabagisme, etc.) menant à l'infiltration de particules lipoprotéique de faible densité (LDL) et d'autres particules lipidiques dans la région sub-endothéliale. Ces particules sont internalisées par des macrophages qui deviennent alors des cellules spumeuses. Ces cellules sécrètent des cytokines inflammatoires et pro-fibrotiques. Ces cytokines entraînent <nowiki>''</nowiki>l'activation<nowiki>''</nowiki> de l'endothélium et, ainsi, la production de protéines à la surface endothéliale permettant la marginalisation de leucocytes dans le centre lipidique de la plaque. Dépendant du ratio de la couche fibreuse et du centre lipidique et d'autres facteurs complexe, la plaque sera plus ou moins <nowiki>''</nowiki>instable<nowiki>''</nowiki>. Une plaque instable aura plus tendance à expérimenter une ulcération ou une rupture. Cela exposera le collagène et le matériel pro-thrombotique de la plaque et mènera à une aggrégation plaquettaire. Le thrombus résultant pourra alors obstruer la lumière coronarienne et occasionner une réduction subite de l'apport en oxygène et créant ainsi une imbalance entre l'apport et la demande en oxygène nécessaire à l'ischémie. | |||
Il est important de distinguer l'injure myocardique de l'infarctus. Certains processus, par des mécanismes variés, peuvent mener à une augmentation des troponines sans nécessairement mener à d'autres critères nécessaire à la définition d'un infarctus (eg. douleur rétrosternale typique, changements électrocardiographiques suggestifs d'ischémie ou présence d'anomalies contractiles nouvelles suggestives d'ischémie). Par exemple, une contusion myocardique (eg. trauma), pourra élever les enzymes myocardiques par effet mécanique, mais ne causera pas nécessairement des changements électrocardiographiques ou des douleurs suggestives d'ischémie. | Il est important de distinguer l'injure myocardique de l'infarctus. Certains processus, par des mécanismes variés, peuvent mener à une augmentation des troponines sans nécessairement mener à d'autres critères nécessaire à la définition d'un infarctus (eg. douleur rétrosternale typique, changements électrocardiographiques suggestifs d'ischémie ou présence d'anomalies contractiles nouvelles suggestives d'ischémie). Par exemple, une contusion myocardique (eg. trauma), pourra élever les enzymes myocardiques par effet mécanique, mais ne causera pas nécessairement des changements électrocardiographiques ou des douleurs suggestives d'ischémie. | ||
Version du 13 novembre 2022 à 21:25
| Maladie | |
 NSTEMI de type 1 | |
| Caractéristiques | |
|---|---|
| Signes | Souffle cardiaque, Aucun signe clinique |
| Symptômes |
Antiplaquettaire, Douleur à la mâchoire, Douleur cervicale antérieure, Douleur au bras gauche, Douleur au bras droit, Nausées, Dyspnée , Douleur thoracique lancinante, Douleur épigastrique, Syncope , ... [+] |
| Diagnostic différentiel |
Embolie pulmonaire, Pneumothorax, Oesophagite, Gastrite, Colique biliaire, Myocardite, Anémie falciforme, Radiculopathie cervicale, Costochondrite, Ulcère peptique, ... [+] |
| Informations | |
| Terme anglais | Type 1 non-ST elevated myocardial infarction, Type 1 NSTEMI |
| Autres noms | NSTEMI de type 1 |
| Wikidata ID | Q55082277 |
| Spécialités | Cardiologie, Médecine d'urgence, Médecine interne, Soins intensifs |
|
| |
L'infarctus du myocarde sans élévation du segment ST (NSTEMI, de l'abbréviation anglaise: Non-ST Elevation Myocardial Infarction) fait partie des syndromes coronariens aigus (SCA), qui regroupent trois maladies : l'angine instable, le STEMI et le NSTEMI. Le NSTEMI se distingue de l'angine instable par l'élévation des biomarqueurs cardiaques (CK-MB ou des troponines) au-delà du 99e percentile [1] et d'au moins un des facteurs suivants [2]:
- 1) Changements du segments ST et/ou de l'onde T à l'électrocardiogramme.
- 2) Évidence à l'imagerie d'une nouvelle perte de viabilité et/ou d'anomalies contractiles suggestives d'ischémie.
- 3) Identification d'un thrombus coronarien via la coronarographie ou à l'autopsie.
Épidémiologie
L'âge médian au moment de la présentation du SCA aux États-Unis est de 68 ans. Les hommes sont plus nombreux que les femmes dans un rapport de 3:2. L'incidence du SCA aux États-Unis dépasse 780 000, et parmi ceux-ci, environ 70% seront des NSTEMI[3].
La proportion des NSTEMI est en augmentation, représentant le tiers des infarctus du myocarde en 1995 alors qu'en 2015, ils en représentent plus de la moitié. Cela s'explique par
- L'amélioration des méthodes diagnostiques du NSTEMI,[4] notamment par l'augmentation de la sensibilité des méthodes de détection des troponines.
- Une thérapie médicale de prévention primaire et secondaire plus efficace et dont l'utilisation est plus répandue.[5]
Étiologies
Les différentes étiologies d'infarctus du myocarde constituent la principale méthode de classification. Se référer à la section suivante (classification) pour plus de détails à ce sujet.
L'infarctus du myocarde est causé, en général, par un débalancement entre l'apport et la demande en oxygène au niveau du myocarde.
Pour être classifié purement comme un syndrome coronarien aigu de type I, résulte principalement de la diminution de l'apport sanguin doit résulter exclusivement d'un processus athéro-thrombotique qui, le plus souvent, résulte d'une ulcération de l'endothélium ou d'une rupture de plaque coronarienne.[2]
Dans le cas d'un syndrome coronarien de type II, on parle d'un débalancement entre l'apport et la demande en oxygène du myocarde dont la principale cause n'est pas pas telle que définie par le type I. Les causes de syndrome coronarien de type II sont plus facilement décrite sous forme de réduction de l'apport et d'augmentation de la demande avec des exemples non-exhaustifs:
- Réduction de l'apport
- Pathologies coronariennes
- Lésion coronarienne fixe critique athérosclérotique
- Dissection coronarienne non-athérosclérotique spontannée
- Vasospasme coronarien
- Embolie coronarienne
- Diminution du débit coronarien
- Choc
- Septique
- Cardiogénique
- Distributif
- Bradycardie
- Hypotension sévère
- Choc
- Hypoxémie
- Anémie
- Insuffisance respiratoire
- Pathologies coronariennes
- Augmentation de la demande
- Hypertrophie ventriculaire gauche
- Sténose aortique critique
- Tachycardie
- Hyperthyroïdie
- Urgence hypertensive
Dans certains cas, l'étiologie ne peut être immédiatement identifiée, car le patient peut décéder d'une mort subite avant d'avoir eu des changements électrocardiographiques suggestifs d'ischémie ou avant qu'une cinétiques des troponines ait pu être idenfiée.
Les interventions coronariennes telles les interventions coronaires percutanées ou les pontages aorto-coronariens par exemple, peuvent être associée avec des infarctus péri-procéduraux. Les seuils d'élévation des troponines étant représentatif d'un infarctus péri-procéduraux sont plus élevés étant donné l'augmentation fréquente de ces biomarqueurs (>5 x la limite supérieure de la normale pour les infarctus péri intervention percutanée et >10 x la limite supérieure de la normale pour les infarctus reliés aux pontages coronariens).
Il est de plus en plus reconnu qu'il peut y avoir une entité diagnostique répondant aux critères de l'infarctus mais sans nécessairement une évidence de lésion coronarienne obstructive. Cette catégorie d'infarctus sans lésion coronarienne obstructive se nomme plus communément par son acronyme anglais MINOCA-Myocardial Infarction with Non Obstructive Coronary Arteries. Il s'agit d'une catégorie d'étiologie où il peut y avoir des lésions athérosclérotiques qui ne limitent pas le flot coronarien ni au repos, ni lors de tests de stimulation coronarienne. Des mécanismes d'injure myocardique non ischémiques doivent être exclus avant de conclure à cette étiologie. Sans être exhaustifs, cette catégorie peut comprendre: une thrombose coronarienne in-situ avec fibrinolyse spontannée ou embolisation distale (de sorte que lors de l'angiographie on ne constate pas d'occlusion), un vasospasme transitoire avec résolution au moment procéder à la coronarographie ou une dissection coronarienne spontanée résolue.
Classification
Voici un tableau regroupant les types d'infarctus du myocarde[6].
| Type | Cause |
|---|---|
| 1 | Infarctus du myocarde spontané |
| 2 | Infarctus du myocarde secondaire à un déséquilibre entre l'apport et la semaine en oxygène du myocarde |
| 3 | Infarctus du myocarde résultant à un décès avant que les valeurs de biomarqueurs ne soient disponibles |
| 4a | Infarctus du myocarde secondaire à une intervention percutanée coronarienne |
| 4b | Infarctus du myocarde secondaire à des thromboses suite à l'installation d'endoprothèses (stent) |
| 5 | Infarctus du myocarde secondaire à un pontage coronarien |
On peut donc classifier les infarctus du myocarde de deux façons, soit :
- en fonction de la physiopathologie : infarctus du myocarde de type 1 à 5;
- en fonction des changements détectés à l'ECG : NSTEMI ou STEMI.
Physiopathologie
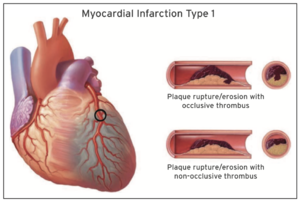
Le SCA survient lorsque la demande d'oxygène du myocarde est supérieure l'apport myocardique. Lors d'un STEMI de type I, il y a souvent, mais pas toujours, une obstruction coronarienne complète, le plus souvent par un processus de rupture de plaque et de thrombose coronarienne. Avec le NSTEMI de type I, l'obstruction coronarienne est souvent incomplète. Il peut y arriver par contre qu'une lésion coronarienne critique, mais incomplète, combinée avec d'autre processus (eg. tachycardie) augmente le segment ST. De façon inverse, une occlusion complète chronique coronarienne, peut se développer très progressivement et donner lieu à un réseau de collatérales et compenser l'ischémie et ne pas nécessairement augmenter le segment ST lorsque cela se produit.
Si la réduction de l'apport en oxygène par rapport à la demande est assez grande pour déstabiliser la membrane cellulaire des myocytes (myocytolyse ou nécrose myocytaire), les enzymes cardiaques (ex. troponines) sont relâchées dans la circulation menant à l'élévation de leur concentration. Si la diminution de l'apport par rapport à la demande n'est pas assez grande ou assez soutenue dans le temps il n'y aura pas d'injure myocardique de dommage significatif, on parle alors d'angine instable. Contrairement au STEMI où la nécrose myocardique est transmurale (de l'épicarde à l'endocarde), celle du NSTEMI est incomplète (souvent uniquement subendocardique)[8].
Un athérome est essentiellement composé d'un centre lipidique recouvert d'une couche fibreuse (''Chape fibreuse''). En résumé, Il s'agit d'un processus dynamique qui implique une lésion à l'endothélium qui peut être causée par plusieurs mécanismes (hypertension, tabagisme, etc.) menant à l'infiltration de particules lipoprotéique de faible densité (LDL) et d'autres particules lipidiques dans la région sub-endothéliale. Ces particules sont internalisées par des macrophages qui deviennent alors des cellules spumeuses. Ces cellules sécrètent des cytokines inflammatoires et pro-fibrotiques. Ces cytokines entraînent ''l'activation'' de l'endothélium et, ainsi, la production de protéines à la surface endothéliale permettant la marginalisation de leucocytes dans le centre lipidique de la plaque. Dépendant du ratio de la couche fibreuse et du centre lipidique et d'autres facteurs complexe, la plaque sera plus ou moins ''instable''. Une plaque instable aura plus tendance à expérimenter une ulcération ou une rupture. Cela exposera le collagène et le matériel pro-thrombotique de la plaque et mènera à une aggrégation plaquettaire. Le thrombus résultant pourra alors obstruer la lumière coronarienne et occasionner une réduction subite de l'apport en oxygène et créant ainsi une imbalance entre l'apport et la demande en oxygène nécessaire à l'ischémie.
Il est important de distinguer l'injure myocardique de l'infarctus. Certains processus, par des mécanismes variés, peuvent mener à une augmentation des troponines sans nécessairement mener à d'autres critères nécessaire à la définition d'un infarctus (eg. douleur rétrosternale typique, changements électrocardiographiques suggestifs d'ischémie ou présence d'anomalies contractiles nouvelles suggestives d'ischémie). Par exemple, une contusion myocardique (eg. trauma), pourra élever les enzymes myocardiques par effet mécanique, mais ne causera pas nécessairement des changements électrocardiographiques ou des douleurs suggestives d'ischémie.
Présentation clinique
Facteurs de risque
Les facteurs de risque comprennent [3] :
- l'âge (> 50 ans chez les hommes, > 65 ans chez les femmes)
- le sexe masculin
- le tabagisme
- la sédentarité
- l'hypertension artérielle
- la dyslipidémie
- le diabète sucré(type 1 et 2)
- l'obésité
- les antécédents personnels et/ou familiaux de maladie coronarienne athérosclérotique.
Questionnaire
Un patient avec NSTEMI se présente typiquement par une douleur oppressive rétrosternale survenant au repos ou durant un effort minimal, pouvant irradier à la mâchoire, au cou ou au bras gauche (parfois même au bras droit ou dans les deux bras) et d'une durée > 10 minutes.
La présence de douleur rétrosternale stable dans les mois/années précédant l'épisode aigu augmente la probabilité pré-test du SCA. Typiquement, la douleur est assez sévère, augmentée à l'effort, soulagée au repos et soulagée par la nitroglycérine.
La douleur peut être associée aux symptômes suivants :
- des nausées et/ou des vomissements
- une syncope (il faut alors penser à une arythmie maligne associée)
- de la fatigue
- de la diaphorèse.
Bien que les patients présentant un SCA sont plus susceptibles de présenter des symptômes typiques, les présentations atypiques sont plus souvent rencontrés chez les > 75 ans, les femmes, les diabétiques, les insuffisants rénaux et ceux atteints de troubles cognitifs[3][9]. Les présentations atypiques d'un SCA peuvent inclure :
- une douleur thoracique lancinante ou pleurétique
- une douleur épigastrique ou abdominale
- une sensation vague d'indigestion
- une dyspnée isolée
- une présentation asymptomatique.
Il est judicieux d'éliminer la présence d'un saignement actif au niveau digestif, urinaire ou autre à la revue des systèmes considérant une éventuelle prise d'antiplaquettaire et d'anticoagulant[10].
Examen physique
L'examen physique d'un NSTEMI de type 1 est souvent normal et non spécifique[3]. L'examen physique est plutôt à la recherche de signes de complications ou des diagnostics différentiels :
- aux signes vitaux :
- la bradycardie et la tachycardie peuvent suggérer une arythmie surajoutée
- une hypotension artérielle est un signe de gravité suggérant un choc cardiogénique
- la tension artérielle différentielle aux deux bras (dissection aortique[note 1])
- une tachypnée et une désaturation peuvent signaler un oedème aiguë du poumon
- la prise de la température rectale est toujours essentielle pour voir s'il y a une autre condition médicale associée (une pneumonie peut se présenter par de la douleur thoracique)
- à l'examen cardiaque :
- la présence de souffle cardiaque de novo doit nous faire penser à une régurgitation mitrale aiguë
- la présence d'un B3 ou d'un B4 nous indique une insuffisance cardiaque gauche de novo ou préexistante
- à l'examen pulmonaire, on recherche des signes de surcharge
- à l'examen vasculaire périphérique, il est encouragé de vérifier que les pouls périphériques sont symétriques[note 2].
Examens paracliniques
Électrocardiogramme
L'électrocardiogramme (ECG) au repos est l'outil diagnostic de première ligne dans l'évaluation d'un patient avec suspicion de SCA. Il est recommandé de l'effectuer dans un délai de 10 minutes une fois arrivé à l'urgence ou de le faire avec l'équipe médicale en pré-hospitalier afin que l'ECG soit interprété le plus rapidement par le médecin[11]. Les signes à rechercher à l'ECG sont :
- un sous-décalage du segment ST
- un sus-décalage transitoire du segment ST
- une inversion de l'onde T
- un ECG normal [Pr: 30 %][note 3][11].
Une élévation du segment ST ou une dépression du segment ST en antérieur devraient toujours être considérés comme un STEMI jusqu'à preuve du contraire. Un ECG normal n'exclut pas le diagnostic d'angine instable et de NSTEMI. Si l'ECG initial est négatif et que la douleur persiste, il peut être répété afin de surveiller l'apparition de changements électriques[3]. Si la douleur est active, on peut répéter l'ECG après 5-15 minutes. Par la suite, on peut répéter l'ECG aux 1-3h, selon le contexte clinique.
Troponines

La troponine sérique est le biomarqueur cardiaque de choix. Elle est plus spécifique et plus sensible que les autres biomarqueurs : les troponines augmentent relativement tôt dans le processus de la maladie. Alors que la troponine cardiaque contemporaine peut ne pas être élevée dans les 2 à 4 premières heures suivant l'apparition des symptômes, les nouveaux tests de troponine à haute sensibilité ont des élévations détectables beaucoup précoces[note 4][3]. Il existe deux types de troponine : I et T. La troponine I est spécifique lors de lésion cardiaque alors que la troponine T peut également s'élever lors de lésions de muscles squelettiques[3].
Le biomarqueur CK-MB est moins sensible et moins spécifique que la troponine[12] : il est maintenant considéré comme désuet.
Radiographie pulmonaire
La radiographie pulmonaire est recommandé chez les patients dont la suspicion d'un SCA est faible, afin d'éliminer des conditions telles qu'une pneumonie, un pneumothorax, des fractures de côtes ou d'autres pathologies thoraciques[13].
Échocardiographie
Une échocardiographie devrait être effectuée suite à un ECG chez tous les patients présentant une instabilité hémodynamique d'origine cardiaque[13]. Pour les cas stables, l'échographie cardiaque peut être réalisée dans les jours suivants l'admission des patients à l'hôpital.
Bilans sanguins
Les bilans sanguins à demander chez les patients avec NSTEMI suspecté sont :
- la FSC (pour éliminer l'anémie, qui pourrait aggraver l'ischémie)
- les ions (pour éliminer un désordre électrolytique)
- la créatininémie (pour évaluer la fonction rénale)
- l'INR (pour évaluer l'anticoagulation chez les patients sous warfarine et dépister les coagulopathies)
- TCA (utile si une héparinothérapie est nécessaire et dépister les coagulopathies).
Les CK et les LDH étaient autrefois utilisés comme marqueurs de souffrance myocardique, mais ces tests sont désormais désuets et non recommandés[13][14].
D'autres prises de sang peuvent être demandés en fonction du diagnostic différentiel.
Diagnostic
Selon Fourth Universal Definition of Myocardial Infarction[15], le NSTEMI de type 1 est diagnostiqué lorsqu'on détecte une augmentation et/ou une descente des troponines cardiaques avec au moins une valeur > 99e percentile en plus d'un des critères suivants :
- des symptômes compatibles avec une ischémie myocardique aiguë
- de nouveaux changements ischémiques à l'ECG
- le développement d'ondes Q pathologiques à l'ECG
- la perte de myocarde viable ou une nouvelle anomalie régionale de la contractilité à l'imagerie compatible avec une étiologie ischémique
- l'identification d'un thrombus coronaire par angiographie des artères coronaires ou par autopsie.
Cette définition est un consensus entre quatre société savantes en cardiologie (European Society of Cardiology, American College of Cardiology, American Heart Association, World Heart Federation) et est largement reconnu.
Diagnostic différentiel
Le diagnostic différentiel du NSTEMI est vaste et comprend entre autre les éléments suivants (non exhaustif)[16][17] :
- au niveau cardiovasculaire :
- la dissection aortique(toujours considérer ce diagnostic)
- l'infarctus du myocarde avec élévation du segment ST, l'angine instable et le NSTEMI de type 2
- la myocardite et la péricardite
- l'angine de Prinzmetal
- la sténose aortique
- la tamponnade cardiaque
- une urgence hypertensive
- l'insuffisance cardiaque aigue
- la repolarisation précoce
- au niveau pulmonaire :
- l'embolie pulmonaire
- la pneumonie, la bronchite, la pleurite
- le pneumothorax
- au niveau digestif :
- l'oesophagite, le spasme diffus de l'oesophage, le reflux gastro-oesophagien
- la gastrite, l'ulcère peptique
- la colique biliaire, la cholécystite, la cholangite aiguë, la pancréatite
- l'anxiété
- au niveau musculo-squelettique
- le zona
- l'anémie falciforme.
Traitement
Traitement non pharmacologique
| Traitement non médicamenteux | |
|---|---|
| admission |
|
| moniteur cardiaque | |
| coronarographie et intervention coronarienne percutanée |
|
| oxygène |
|
Traitement pharmacologique
| Médicaments | Commentaires |
|---|---|
| aspirine |
|
| inhibiteurs P2Y12 |
|
| Anticoagulants |
|
| bêta-bloquant |
|
| bloqueurs des canaux calciques non dihydropyridine |
|
| inhibiteurs de l'enzyme de conversion de l'angiotensine(IECA)/ |
|
| Statines |
|
| Inhibiteurs de la pompe à protons |
|
| nitroglycérine |
|
| analgésie | |
| Thérapies non recommandées |
|
Complications
Certaines complications sont possibles [25][10]:
- les arythmies malignes
- une cardiomyopathie avec hypokinésie diffuse
- les anévrismes ventriculaires gauches ou le dysfonctionnement du muscle papillaire (rare)
- un oedème aiguë des poumons[note 6]
- l'insuffisance rénale aiguë
- les saignements digestifs provoqués par l'anticoagulation et les anti-plaquettaires.
Évolution
Les patients qui présentent NSTEMI ont un taux de mortalité à 6 mois plus faibles que ceux qui présentent une angine instable. La morbidité et la mortalité dépendent en outre du degré d'élévation des troponines ainsi que des affections comorbides telles que la gravité du diabète, la présence d'une maladie vasculaire périphérique, l'insuffisance rénale et la démence.[26][10]
Le système de notation le plus couramment utilisé pour évaluer le pronostic du NSTEMI est le score de risque TIMI. Le système de notation TIMI prend en compte (1 point par critère)[[27]:
- âge supérieur ≥ 65 ans
- présence de ≥ 3 facteurs de risque cardiaques (diabète, hypertension artérielle, tabac, histoire familiale de maladie coronarienne précoce, etc.)
- sténose coronarienne significative (≥ 50%)
- présence de sous-décalage du segment ST à l'ECG d'admission
- au moins 2 crises angineuses dans les dernières 24 heures
- marqueurs sériques cardiaques augmentés
- utilisation d'aspirine dans les 7 derniers jours.
Les patients sont considérés à faible risque si score de 0 à 2, à risque intermédiaire si score de 3 à 4 et à risque élevé si score de 5 à 7.[27]
Il est à noter que les patients qui ne modifient pas leurs facteurs de risque de maladie coronarienne ont un mauvais pronostic.[28][29][10]
Prévention
Les patients atteints de NSTEMI ont besoin de conseils approfondis concernant l'observance des médicaments ainsi que les modifications du mode de vie pour prévenir les événements récurrents et améliorer la morbidité ainsi que la mortalité[4]. Les mesures non-pharmacologiques recommandées sont[4]:
- cesser de fumer
- une diète riche en fruits, légumes, fibres et grains entiers
- 30 à 60 minutes d'activité physique modérée la plupart des jours (au moins 5 jours par semaine)
- maintenir un indice de masse corporel (IMC) santé (18,5 à 25 kg/m2)
- une réadaptation cardiaque
- une observance aux traitements
- une vaccination antigrippale annuellement.
Notes
- ↑ Attention ! Une TA différentielle aux deux bras anormale n'exclue pas une dissection aortique.
- ↑ N'élimine pas la dissection aortique, mais permet de l'inclure dans le diagnostic différentiel
- ↑ 30% des NSTEMI surviennent avec un ECG normal.
- ↑ La quantité de troponine libérée, et donc le temps jusqu'à l'élévation, est proportionnelle à la taille de l'infarctus : il est donc peu probable qu'il y ait une troponine initiale négative avec un infarctus important. Quelle que soit la taille de l'infarctus, la plupart des patients présentant une véritable ischémie auront des élévations de la troponine dans les 6 heures, et les troponines négatives à ce stade excluent efficacement l'infarctus chez la plupart des patients. La plupart des tests utilisent une valeur seuil supérieure à un 99e centile comme test positif. Dans les analyses de troponine plus anciennes et contemporaines, aucune troponine détectable n'est rapportée chez la plupart des individus en bonne santé sans la maladie. Les nouveaux tests de troponine à haute sensibilité rapportent souvent une plage détectable normale chez des individus en bonne santé sans la maladie.
- ↑ L'oxygène était précédemment recommandé pour tous les patients présentant des préoccupations pour le SCA, mais des données plus récentes suggèrent que cette stratégie peut être nocive chez les patients qui ne justifient pas autrement l'oxygène supplémentaire.
- ↑ Dû à un faible débit cardiaque
Références
- Cette page a été modifiée ou créée le 2020/05/12 à partir de Non ST Segment Elevation (NSTEMI) Myocardial Infarction (StatPearls / Non ST Segment Elevation (NSTEMI) Myocardial Infarction (2021/11/05)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30020600 (livre).
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 et 1,7 Hajira Basit, Ahmad Malik et Martin R. Huecker, StatPearls, StatPearls Publishing, (PMID 30020600, lire en ligne)
- ↑ 2,0 et 2,1 (en) Kristian Thygesen, « Fourth Universal Definition of Myocardial Infarction (2018) », Circulation, , e618–e651 (lire en ligne)
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 et 3,6 Hajira Basit, Ahmad Malik et Martin R. Huecker, StatPearls, StatPearls Publishing, (PMID 30020600, lire en ligne)
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 4,16 4,17 4,18 4,19 4,20 4,21 4,22 4,23 et 4,24 Jean-Philippe Collet, Holger Thiele, Emanuele Barbato et Olivier Barthélémy, « 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC) », European Heart Journal, vol. 42, no 14, , p. 1289–1367 (ISSN 0195-668X, DOI 10.1093/eurheartj/ehaa575, lire en ligne)
- ↑ Eugene Braunwald, Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine, Elsevier, (lire en ligne), xix
- ↑ Kristian Thygesen, Joseph S. Alpert, Allan S. Jaffe et Bernard R. Chaitman, « Fourth Universal Definition of Myocardial Infarction (2018) », Circulation, vol. 138, no 20, , e618–e651 (DOI 10.1161/CIR.0000000000000617, lire en ligne)
- ↑ Kristian Thygesen, Joseph S. Alpert, Allan S. Jaffe et Bernard R. Chaitman, « Fourth Universal Definition of Myocardial Infarction (2018) », Circulation, vol. 138, no 20, , e618–e651 (DOI 10.1161/CIR.0000000000000617, lire en ligne)
- ↑ Hina Akbar, Christopher Foth, Rehan A. Kahloon et Steven Mountfort, StatPearls, StatPearls Publishing, (PMID 30335314, lire en ligne)
- ↑ (en) Kristian Thygesen, Joseph S. Alpert, Allan S. Jaffe et Bernard R. Chaitman, « Fourth Universal Definition of Myocardial Infarction (2018) », Circulation, vol. 138, no 20, (ISSN 0009-7322 et 1524-4539, DOI 10.1161/CIR.0000000000000617, lire en ligne)
- ↑ 10,0 10,1 10,2 et 10,3 (de) Acute coronary syndrome without ST-elevation (NSTE-ACS) (PMID 30627742, DOI 10.1007/s00059-018-4776-1)
- ↑ 11,0 et 11,1 (en) Jean-Philippe Collet, Holger Thiele, Emanuele Barbato et Olivier Barthélémy, « 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation », European Heart Journal, vol. 42, no 14, , p. 1289–1367 (ISSN 0195-668X et 1522-9645, DOI 10.1093/eurheartj/ehaa575, lire en ligne)
- ↑ (en) Kristian Thygesen, Joseph S. Alpert, Allan S. Jaffe et Bernard R. Chaitman, « Fourth Universal Definition of Myocardial Infarction (2018) », Circulation, vol. 138, no 20, (ISSN 0009-7322 et 1524-4539, DOI 10.1161/CIR.0000000000000617, lire en ligne)
- ↑ 13,0 13,1 et 13,2 (en) Jean-Philippe Collet, Holger Thiele, Emanuele Barbato et Olivier Barthélémy, « 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation », European Heart Journal, vol. 42, no 14, , p. 1289–1367 (ISSN 0195-668X et 1522-9645, DOI 10.1093/eurheartj/ehaa575, lire en ligne)
- ↑ Hina Akbar, Christopher Foth, Rehan A. Kahloon et Steven Mountfort, StatPearls, StatPearls Publishing, (PMID 30335314, lire en ligne)
- ↑ (en) Kristian Thygesen, Joseph S. Alpert, Allan S. Jaffe et Bernard R. Chaitman, « Fourth Universal Definition of Myocardial Infarction (2018) », Journal of the American College of Cardiology, vol. 72, no 18, , p. 2231–2264 (DOI 10.1016/j.jacc.2018.08.1038, lire en ligne)
- ↑ « Corrigendum to: 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC) », European Heart Journal, vol. 42, no 23, , p. 2298 (ISSN 1522-9645, PMID 33983428, DOI 10.1093/eurheartj/ehab285, lire en ligne)
- ↑ 17,00 17,01 17,02 17,03 17,04 17,05 17,06 17,07 17,08 17,09 17,10 17,11 17,12 17,13 17,14 17,15 17,16 17,17 et 17,18 (en) Ezra A. Amsterdam, Nanette K. Wenger, Ralph G. Brindis et Donald E. Casey, « 2014 AHA/ACC Guideline for the Management of Patients With Non–ST-Elevation Acute Coronary Syndromes », Journal of the American College of Cardiology, vol. 64, no 24, , e139–e228 (DOI 10.1016/j.jacc.2014.09.017, lire en ligne)
- ↑ O. Gach, L. Davin, M. Lempereur et P. Marechal, « [Diagnostic coronarography] », Revue Medicale De Liege, vol. 74, no S1, 2019 sup, S17–S21 (ISSN 0370-629X, PMID 31070311, lire en ligne)
- ↑ « Brilinta™ (ticagrelor) Tablets », Pharmacy and Therapeutics, vol. 37, no 4 section 2, , p. 4–18 (ISSN 1052-1372, PMID 22605912, Central PMCID 3353491, lire en ligne)
- ↑ (en) Matthew T. Roe, Paul W. Armstrong, Keith A.A. Fox et Harvey D. White, « Prasugrel versus Clopidogrel for Acute Coronary Syndromes without Revascularization », New England Journal of Medicine, vol. 367, no 14, , p. 1297–1309 (ISSN 0028-4793 et 1533-4406, DOI 10.1056/NEJMoa1205512, lire en ligne)
- ↑ « Les B-bloquants », sur RX Vigilance (consulté le 29 juillet 2022)
- ↑ « Les inhibiteurs de l'enzyme de conversion de l'angiotensine (IECA) », sur RX Vigilance (consulté le 29 juillet 2022)
- ↑ « Les antagonistes de l'angiotensine II (ARA) », sur RX Vigilance (consulté le 29 juillet 2022)
- ↑ « Les hypolipidémiants », sur RX Vigilance (consulté le 29 juillet 2022)
- ↑ (en) pubmeddev et Elbadawi A. , et al, « Temporal Trends and Outcomes of Mechanical Complications in Patients With Acute Myocardial Infarction. - PubMed - NCBI », sur www.ncbi.nlm.nih.gov (consulté le 12 mai 2020)
- ↑ Juan Sanchis, Julio Núñez, Vicente Bodí et Eduardo Núñez, « Influence of comorbid conditions on one-year outcomes in non-ST-segment elevation acute coronary syndrome », Mayo Clinic Proceedings, vol. 86, no 4, , p. 291–296 (ISSN 1942-5546, PMID 21346247, Central PMCID 3068888, DOI 10.4065/mcp.2010.0702, lire en ligne)
- ↑ 27,0 et 27,1 E. M. Antman, M. Cohen, P. J. Bernink et C. H. McCabe, « The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making », JAMA, vol. 284, no 7, , p. 835–842 (ISSN 0098-7484, PMID 10938172, DOI 10.1001/jama.284.7.835, lire en ligne)
- ↑ Deedra H. Harrington, Frances Stueben et Christy McDonald Lenahan, « ST-Elevation Myocardial Infarction and Non-ST-Elevation Myocardial Infarction: Medical and Surgical Interventions », Critical Care Nursing Clinics of North America, vol. 31, no 1, , p. 49–64 (ISSN 1558-3481, PMID 30736935, DOI 10.1016/j.cnc.2018.10.002, lire en ligne)
- ↑ Elizabeth P. Held et Timothy D. Henry, « When small vessels become big problems! Microvascular dysfunction in NSTEMI », Catheterization and Cardiovascular Interventions: Official Journal of the Society for Cardiac Angiography & Interventions, vol. 92, no 6, 11 15, 2018, p. 1075–1076 (ISSN 1522-726X, PMID 30478884, DOI 10.1002/ccd.27966, lire en ligne)
