Examen cardiaque
| Examen clinique | |
 | |
| Données | |
|---|---|
| Systèmes | Cardiovasculaire |
| Informations | |
| Autres noms | Examen cardiaque |
| SNOMED CT ID | 284448002 |
| Spécialité | Cardiologie |
|
| |
L'examen cardiovasculaire permet d'évaluer l'état cardiaque d'un patient. Il est généralement réalisé avec l'examen pulmonaire et l'examen vasculaire périphérique.
Structure
Les différentes étapes de l'examen cardiaque comprennent [1][2][3]:
- la mesure des signes vitaux
- une observation de l'état général
- l'évaluation de la tension veineuse centrale (TVC) et du reflux hépato-jugulaire (RHJ)
- l'inspection du thorax
- la palpation du thorax
- l'auscultation cardiaque.
État général
Dans le contexte de l'examen cardiaque, les éléments suivants sont évalués à l'examen physique lors de l'observation de l'état général du patient :
- à l'évaluation de la mobilité et de la posture, on recherche :
- à l'évaluation de l'état de conscience et d'éveil, on recherche :
- à l'évaluation du poids, on recherche :
- à l’apparence générale, on recherche :
- des stigmates de dyslipidémie (ex. xanthelasma)
- des stigmates de tabagisme (ex. doigts jaunies)
- les caractéristiques typiques des maladies du collagène (ex. Syndrome de Marfan)
- des signes d'IVRS
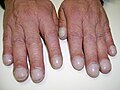
- l'hippocratisme digital
- la diaphorèse
- à l'évaluation de la coloration cutanée et des muqueuses, on recherche:
- à l'évaluation de la volémie, on recherche :
-
Xanthélasma
-
Hippocratisme digital
-
Ascite
-
Oedème périphérique à godet
-
Cyanose périphérique
-
Cyanose centrale
Inspection

Alors que le patient est installé confortablement, l'inspection du thorax permet de rechercher :
- des cicatrices pouvant témoigner d'une chirurgie cardiaque antérieure
- des traces de traumatisme pénétrant (ex. lacérations ou impacts de balle) ou contondant (ex. hématomes, abrasions)
- d'observer si des masses sont visibles.
Palpation
À la palpation thoracique, on évalue :
- le choc apexien en systole[note 13]
- la palpation des 4 foyers cardiaques (voir les foyers d'auscultation cardiaque) à la recherche de frémissements (thrills en anglais)
- l'hyperdynamie du coeur droit (palpation des 3e, 4e et 5e espace intercostale gauche)
- la tension veineuse centrale (TVC) et le reflux hépato-jugulaire (RHJ)
- la présence d'une masse pulsatile sensible à la palpation abdominale[note 14].
-
Distension veineuse jugulaire témoignant d'une TVC augmentée
Auscultation cardiaque
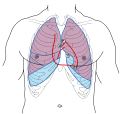
Les foyers d'auscultation correspondent aux valves cardiaques, soit :
- le foyer aortique (2e espace intercostal en parasternal droit)
- le foyer pulmonaire (2e espace intercostal en parasternal gauche)
- le foyer tricuspidien (4e espace intercostal en parasternal gauche)
- le foyer mitral (5e espace intercostal au niveau de la ligne médio-claviculaire gauche, au niveau de l'apex).
À l'auscultation cardiaque, on caractérise [1][2]:
- les souffles
- la présence ainsi que la force des bruits cardiaques physiologiques ; le B1 et le B2 correspondent au 1er et 2ème bruit cardiaque
- l'existence de bruits surajoutés (B3/B4) mieux entendu avec la cloche en décubitus latéral gauche
- la présence de clics
- la présence de frottement péricardique.
-
Foyers d'auscultation cardiaque en vue antérieure thoracique avec les différentes valves indiquées par A (aortique), P (pulmonaire), T (tricuspide) et M (mitrale).
Auscultation cardiaque dynamique
Lorsqu'il y a des souffles cardiaques, l'auscultation cardiaque dynamique permet de préciser l'origine du souffle grâce à différentes manoeuvres :
- en se levant brusquement
- en serrant les mains
- en position accroupie
- en effectuant un valsalva
- en inspirant ou expirant.
Ces manoeuvres permettent d'augmenter ou de diminuer les souffles, ce qui permet d'en préciser l'origine.
Interprétation
Plusieurs éléments pathologiques peuvent être trouvés lors de l'examen cardiaque.
| Catégorie | Trouvaille | Interprétation |
|---|---|---|
| Évaluation de la volémie | Œdème |
|
| Tension veineuse centrale |
| |
| Reflux hépatojugulaire |
| |
| Choc apexien | Étalement du choc apexien | |
| Déplacement du choc apexien |
| |
| Hyperdynamie du coeur droit |
| |
| Bruits cardiaques | B1 |
|
| B2 |
| |
| B3 |
| |
| B4 |
| |
| Clic d'éjection |
| |
| Clic systolique |
| |
| Claquement d’ouverture |
| |
| Galop de sommation |
| |
| Autres | Frottement péricardique |
|
| Frémissement |
| |
| Hyperdynamie du coeur droit |
| |
| Pouls paradoxal |
| |
Souffles
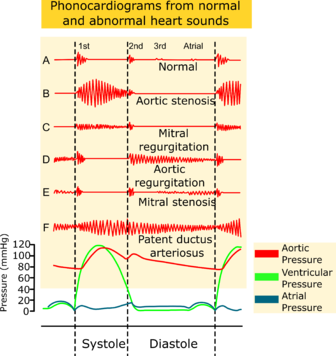
Les souffles sont produits par une turbulence du flux sanguin et ils durent plus longtemps que les bruits cardiaques. Les souffles peuvent être systoliques, diastoliques ou continus. Certains souffles ne sont pas pathologiques, comme c'est le cas des souffles d'éjection fréquents chez la personne âgée qui surviennent en début de systole[1]. Les souffles pathologiques dans le contexte d'une valvulopathie ou d'une anomalie morphologique cardiaque (ex. obstruction de la chambre de chasse du ventricule gauche, coarctation de l’aorte, communication interventriculaire ou persistance du canal artériel).[1]
Les souffles doivent être décrits selon leur intensité, leur emplacement et le moment où ils se produisent dans le cycle cardiaque [3][11]:
- le moment
- Systolique et/ou diastolique, sachant que la quasi-totalité des souffles diastoliques sont pathologiques
- Tôt (proto-), milieu (méso-), tard (télé-) vs continu (holo-)
- la localisation (le foyer d'auscultation où le souffle est maximal)
- l'irradiation (ex. carotide, dorsal)
- l'intensité du souffle (gradé de 1 à 6)
| Grade | Description |
|---|---|
| 1 | faible murmure, à peine audible |
| 2 | murmure doux |
| 3 | facilement audible mais sans thrill palpable |
| 4 | murmure facilement audible avec un thrill palpable |
| 5 | murmure fort, audible avec le stéthoscope touchant légèrement la poitrine |
| 6 | souffle le plus fort, audible avec le stéthoscope ne touchant pas la poitrine |
Signification des souffles
| Pathologies cardiaques | Description du souffle | Bruits | Localisation (irradiation) |
|---|---|---|---|
| Sténose aortique[note 15] |
|
|
2e espace intercostal droit (cou: carotides, clavicule droite) |
| Régurgitation / insuffisance aortique[note 16] |
|
|
2e-4e espaces intercostaux gauches (pointe si intense) |
| Sténose mitrale[18] |
|
|
5e espace, ligne médio-claviculaire gauche |
| Régurgitation / insuffisance mitrale[note 17] |
|
|
5e espace, ligne médio-claviculaire gauche (aisselle gauche) |
|
|
Apex (aisselle gauche) | |
| Sténose tricuspidienne |
|
4e espace intercostal, bord gauche du sternum | |
| Régurgitation / insuffisance tricuspidienne |
|
|
Bord inférieur gauche du sternum (bord inférieur du sternum) |
| Sténose pulmonaire |
|
2e-3e espaces intercostaux gauches (épaule gauche, infra-claviculaire) | |
| Régurgitation / insuffisance pulmonaire |
|
2e-3e espaces intercostaux gauches (bord gauche du sternum) | |
| Cardiomyopathie hypertrophique |
|
|
3e-4e espaces intercostaux gauches (vers le bas, le long du bord gauche du sternum) |
| Communication interventriculaire |
|
Apex | |
| Frottement péricardique |
|
3e espace intercostal gauche | |
| Persistance du canal artériel |
|
2e espace intercostal gauche (clavicule gauche) |
Auscultation dynamique
| Manoeuvre | Effet | Effet sur le souffle cardiaque | Interprétation |
|---|---|---|---|
| Position debout brusque |
|
|
|
|
|||
| Serrement des mains |
|
|
|
|
| ||
| Position accroupie |
|
|
|
|
| ||
| Manoeuvre de Valsalva |
|
|
|
|
| ||
| Inspiration |
|
|
|
| Expiration |
|
|
|
Notes
- ↑ À l'examen cardiaque, si on observe une dyspnée d'effort, c'est généralement une dyspnée lors de la mobilisation du patient dans sa civière ou lors des déplacements entre la salle d'attente et le bureau d'examen.
- ↑ Cela pourrait se traduire par exemple par un patient qui demande au clinicien de lever constamment la tête de son lit pour pouvoir mieux respirer.
- ↑ Dans un contexte cardiaque, cela évoquerait la péricardite. Un douleur pleurétique peut également être présent dans une multitude d'autres contextes (pneumothorax, embolie pulmonaire, costochondrite, pneumonie qui touche la plèvre, pleurésie, etc.).
- ↑ Objectiver une lipothymie ou une syncope pendant l'entrevue est très payante pour le diagnostic, particulièrement si le patient a un monitorage cardiaque qui permet d'objectiver toute arythmie.
- ↑ Il existe de multiples causes d'altération de l'état de conscience. Dans le contexte d'un patient qu'on évalue pour une condition cardiologique, une altération de l'état de conscience peut signifier une diminution de la perfusion cérébrale (donc un état de choc cardiogénique).
- ↑ À l'examen physique, lorsqu'on objective un patient anxieux ou agité dans un contexte cardiologique, il s'agit toujours d'un drapeau rouge : ce patient nécessite généralement une prise en charge immédiate. Cela pourrait signifier une hypoxie, qui provoque des états anxieux.
- ↑ Facteur de risque majeur de multiples conditions cardiaques.
- ↑ Modifie la mécanique respiratoire en plus d'être un facteur de risque de maladies spécifiques en lien avec la grossesse.
- ↑ Dans un contexte cardiologique, la cachexie doit évoquer un patient avec insuffisance cardiaque terminale (cachexie cardiaque).
- ↑ C'est un indice en lien avec la perfusion périphérique (extrémités froides = mauvaise perfusion périphérique) en plus d'être un indice qui nous permet de classifier la cause d'un choc (cardiogénique, hypovolémique, obstructif, distributif).
- ↑ Dans un contexte cardiologique, l'ictère peut être en lien avec une cirrhose cardiaque.
- ↑ Dans un contexte cardiologique, l'ascite peut être en lien avec une cirrhose cardiaque.
- ↑ Peut être normal, déplacé latéralement ou étalé (> 2,5 cm).
- ↑ Si on retrouve une telle masse pulsatile, il faut penser à une extension thoracique d'une telle masse pulsatile, comme dans une dissection aortique.
- ↑ Rétrécissement de la valve aortique, possible d'observer un pouls parvus tardus
- ↑ Reflux de sang de l'aorte au ventricule
- ↑ Dégénérescence de la valve, prolapsus des feuillets, dilatation de l'anneau mitrale ou rupture de pilier.
Références
- ↑ 1,0 1,1 1,2 1,3 et 1,4 Back Matter, Presses de l'Université Laval, (ISBN 978-2-7663-0176-8, 2-7663-0176-3 et 978-2-7663-0175-1, lire en ligne), p. 827–828
- ↑ 2,0 2,1 et 2,2 Collectif, Petit guide des habiletés cliniques 2e éd., Petit guide des habiletés cliniques 2e éd., (ISBN 9780991885725)
- ↑ 3,0 3,1 3,2 et 3,3 « Examen cardiovasculaire », sur The Merck Manuals, https://en.wikipedia.org/wiki/The_Merck_Manuals, (consulté le 15 janvier 2024)
- ↑ (en) « Cardiac Auscultation », sur Merck Manuals Professional Edition, (consulté le 14 novembre 2020)
- ↑ Barbara Bates, Lynn S. Bickley, Peter G. Szilagyi, Guide de l'examen clinique, France, Arnette, , 901 p. (ISBN 2-7184-1133-3), p. 293
- ↑ Barbara Bates, Lynn S. Bickley, Peter G. Szilagyi, Guide de l'examen clinique, France, Arnette, , 901 p. (ISBN 2-7184-1133-3), p. 313-319, 326, 329-335
- ↑ « Murmurs », sur Pulsenotes (consulté le 11 avril 2022)
- ↑ 8,0 8,1 8,2 8,3 et 8,4 François Ratté, Julie F. Thériault, Démarche clinique, Québec, Presses de l'Université Laval, (ISBN 978-2-7637-9200-2)
- ↑ 9,0 et 9,1 « Péricardite - Troubles cardiovasculaires », sur Édition professionnelle du Manuel MSD (consulté le 13 février 2022)
- ↑ 10,0 10,1 et 10,2 « Murmurs », sur Pulsenotes (consulté le 11 avril 2022)
- ↑ 11,0 et 11,1 Seth L. Thomas, Joseph Heaton et Amgad N. Makaryus, StatPearls, StatPearls Publishing, (PMID 30247833, lire en ligne)
- ↑ Seth L. Thomas, Joseph Heaton et Amgad N. Makaryus, StatPearls, StatPearls Publishing, (PMID 30247833, lire en ligne)
- ↑ (en) « Cardiac Auscultation », sur Merck Manuals Professional Edition, (consulté le 14 novembre 2020)
- ↑ (en) Tina Binesh Marvasti, Sydney McQueen, Toronto Notes 2018, Toronto, Toronto Notes for Medical Students, , 1372 p. (ISBN 978-1-927363-40-9), p. C43-C45
- ↑ Barbara Bates, Lynn S. Bickley, Peter G. Szilagyi, Guide de l'examen clinique, France, Arnette, , 901 p. (ISBN 2-7184-1133-3), p. 313-319, 326, 329-335
- ↑ Linda E. Pinsky, MD et Joyce E. Wipf, MD, « Pathophysiology - Heart Sounds & Murmurs Exam - Physical Diagnosis Skills - University of Washington School of Medicine », sur depts.washington.edu (consulté le 11 avril 2022)
- ↑ (en-GB) Dr Chris Jefferies et Sunil Aggarwal·Cardiology·Last updated, « Heart Murmurs | Clinical Features | Geeky Medics », (consulté le 11 avril 2022)
- ↑ Valve calcifiée ayant de la difficulté à s'ouvrir
- ↑ Seth L. Thomas, Joseph Heaton et Amgad N. Makaryus, StatPearls, StatPearls Publishing, (PMID 30247833, lire en ligne)
- ↑ (en) « Cardiac Auscultation - Cardiovascular Disorders », sur Merck Manuals Professional Edition (consulté le 11 avril 2022)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 11 avril 2022)