« Mégacôlon toxique » : différence entre les versions
(Modification des examens paracliniques) |
(→Complications : ajout balises sémantiques) |
||
| (45 versions intermédiaires par 4 utilisateurs non affichées) | |||
| Ligne 2 : | Ligne 2 : | ||
| page = {{FULLPAGENAME}} <!-- Ne pas supprimer --> | | page = {{FULLPAGENAME}} <!-- Ne pas supprimer --> | ||
| nom = {{SUBPAGENAME}} | | nom = {{SUBPAGENAME}} | ||
| acronyme = | | acronyme = | ||
| image = | | image = Toxic Megacolon in Ulcerative Colitis.jpg | ||
| description_image = | | description_image = Radiographie d'un mégacôlon toxique dans la colite ulcéreuse | ||
| wikidata_id = | | wikidata_id = Q588321 | ||
| autres_noms = | | autres_noms = | ||
| terme_anglais = | | terme_anglais = Toxic megacolon | ||
| vidéo = | | vidéo = | ||
| son = | | son = | ||
| spécialités = | | spécialités = Gastro-entérologie, Chirurgie générale, Infectiologie, Médecine d'urgence, Médecine interne, Soins intensifs | ||
| version_de_classe = 3 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | | version_de_classe = 3 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | ||
| démo = 0 | |||
| révision_par_le_comité_éditorial = Sujet:W1al7qz5i5m6tgsf | |||
| révision_par_le_comité_éditorial_date = 2021-08-07 | |||
| révision_linguistique = Sujet:Wq3e8mhi5gcjnh1d | |||
| révision_linguistique_date = 2022-02-15 | |||
}} | }} | ||
Le '''mégacôlon toxique''' est une complication rare, mais potentiellement mortelle, de l'inflammation du côlon. C'est une dilatation non obstructive du côlon, qui peut être totale ou segmentaire, généralement associée à une toxicité systémique.<ref name=":1">{{Citation d'un article|prénom1=K. N.|nom1=Jalan|prénom2=W.|nom2=Sircus|prénom3=W. I.|nom3=Card|prénom4=C. W.|nom4=Falconer|titre=An experience of ulcerative colitis. I. Toxic dilation in 55 cases|périodique=Gastroenterology|volume=57|numéro=1|date=1969-07|issn=0016-5085|pmid=5305933|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/5305933/|consulté le=2021-01-09|pages=68–82}}</ref><ref name=":2">{{Citation d'un article|prénom1=Daniel M.|nom1=Autenrieth|prénom2=Daniel C.|nom2=Baumgart|titre=Toxic megacolon|périodique=Inflammatory Bowel Diseases|volume=18|numéro=3|date=2012-03|issn=1536-4844|pmid=22009735|doi=10.1002/ibd.21847|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/22009735/|consulté le=2021-01-09|pages=584–591}}</ref> | |||
Le '''mégacôlon toxique''' est une complication rare, mais potentiellement mortelle, de l'inflammation du côlon. C'est une dilatation non obstructive du côlon, qui peut être totale ou segmentaire | |||
== Épidémiologie == | == Épidémiologie == | ||
L'incidence du mégacôlon toxique dans la population générale est inconnue. Le mégacôlon toxique peut survenir chez les hommes et les femmes de tous âges. | |||
Néanmoins, les personnes les plus à risque sont celles qui souffrent d'une [[Maladie inflammatoire de l'intestin|maladie inflammatoire de l'intestin]], particulièrement au stade précoce de la maladie.<ref name=":1" /> La présence de mégacôlon toxique au début de la maladie est plus souvent observée dans la [[Maladie de Crohn|maladie de Crohn]], avant le développement de lésions fibreuses : une fois la fibrose sévère installée, le côlon ne peut pas se dilater.'''<ref name=":6">{{Citation d'un article|prénom1=M. B.|nom1=Grieco|prénom2=D. L.|nom2=Bordan|prénom3=A. C.|nom3=Geiss|prénom4=A. R.|nom4=Beil|titre=Toxic megacolon complicating Crohn's colitis|périodique=Annals of Surgery|volume=191|numéro=1|date=1980-01|issn=0003-4932|pmid=7352781|pmcid=1344622|doi=10.1097/00000658-198001000-00015|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/7352781/|consulté le=2021-01-09|pages=75–80}}</ref><ref name=":5">{{Citation d'un article|prénom1=C. C.|nom1=Norland|prénom2=J. B.|nom2=Kirsner|titre=Toxic dilatation of colon (toxic megacolon): etiology, treatment and prognosis in 42 patients|périodique=Medicine|volume=48|numéro=3|date=1969-05|issn=0025-7974|pmid=5769743|doi=10.1097/00005792-196905000-00003|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/5769743/|consulté le=2021-01-09|pages=229–250}}</ref>''' Cependant, l'incidence chez les personnes atteintes d'une maladie inflammatoire de l'intestin a fait l'objet d'études et les résultats sont quelque peu contradictoires : certaines études montrent une incidence plus élevée chez les patients atteints de [[Colite ulcéreuse|colite ulcéreuse]] (8 à 10 % contre 2,3 % pour les patients atteints de la maladie de Crohn), tandis que d'autres montrent une incidence plus élevée dans la maladie de Crohn (1 à 2,5 % contre 4,4 à 6,3 %). <ref name=":3">{{Citation d'un article|prénom1=C.|nom1=Ausch|prénom2=R. D.|nom2=Madoff|prénom3=M.|nom3=Gnant|prénom4=H. R.|nom4=Rosen|titre=Aetiology and surgical management of toxic megacolon|périodique=Colorectal Disease: The Official Journal of the Association of Coloproctology of Great Britain and Ireland|volume=8|numéro=3|date=2006-03|issn=1462-8910|pmid=16466559|doi=10.1111/j.1463-1318.2005.00887.x|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/16466559/|consulté le=2021-01-09|pages=195–201}}</ref><ref name=":2" /><ref name=":6" /><ref name=":0">{{Citation d'un ouvrage|prénom1=Ewelina|nom1=Skomorochow|prénom2=Jose|nom2=Pico|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=31613459|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK547679/|consulté le=2021-01-09}}</ref> | |||
Cependant, l'incidence chez les personnes atteintes d'une maladie inflammatoire de l'intestin a fait l'objet d'études et les résultats sont quelque peu contradictoires | |||
Au cours des dernières années, le nombre de cas de mégacôlon toxique liés à la colite à ''[[Clostridium difficile]]'' a augmenté. Avant 1990, l'augmentation se situait entre 0,4 % et 3 %, alors qu'après 1990 elle était de 4,3 %, proportionnellement à sa prévalence des patients hospitalisés.<ref name=":5" /><ref name=":10">https://www.ncbi.nlm.nih.gov/pubmed/22843318</ref><ref name=":11">{{Citation d'un article|prénom1=J. L.|nom1=Trudel|prénom2=M.|nom2=Deschênes|prénom3=S.|nom3=Mayrand|prénom4=A. N.|nom4=Barkun|titre=Toxic megacolon complicating pseudomembranous enterocolitis|périodique=Diseases of the Colon and Rectum|volume=38|numéro=10|date=1995-10|issn=0012-3706|pmid=7555415|doi=10.1007/BF02133974|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/7555415/|consulté le=2021-01-09|pages=1033–1038}}</ref><ref name=":12">{{Citation d'un article|prénom1=Loren|nom1=Berman|prénom2=Tobias|nom2=Carling|prénom3=Tamara N.|nom3=Fitzgerald|prénom4=Robert L.|nom4=Bell|titre=Defining surgical therapy for pseudomembranous colitis with toxic megacolon|périodique=Journal of Clinical Gastroenterology|volume=42|numéro=5|date=2008-05|issn=0192-0790|pmid=18277885|doi=10.1097/MCG.0b013e31804bbe12|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/18277885/|consulté le=2021-03-26|pages=476–480}}</ref><ref name=":0" /> L'infection à ''C. difficile'' peut être asymptomatique ou entraîner une maladie grave avec mégacôlon toxique.<ref name=":7">{{Citation d'un article|prénom1=L. Clifford|nom1=McDonald|prénom2=Dale N.|nom2=Gerding|prénom3=Stuart|nom3=Johnson|prénom4=Johan S.|nom4=Bakken|titre=Clinical Practice Guidelines for Clostridium difficile Infection in Adults and Children: 2017 Update by the Infectious Diseases Society of America (IDSA) and Society for Healthcare Epidemiology of America (SHEA)|périodique=Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America|volume=66|numéro=7|date=03 19, 2018|issn=1537-6591|pmid=29462280|pmcid=6018983|doi=10.1093/cid/cix1085|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29462280/|consulté le=2021-01-09|pages=e1–e48}}</ref><ref name=":8">{{Citation d'un article|prénom1=Natasha|nom1=Bagdasarian|prénom2=Krishna|nom2=Rao|prénom3=Preeti N.|nom3=Malani|titre=Diagnosis and treatment of Clostridium difficile in adults: a systematic review|périodique=JAMA|volume=313|numéro=4|date=2015-01-27|issn=1538-3598|pmid=25626036|pmcid=6561347|doi=10.1001/jama.2014.17103|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/25626036/|consulté le=2021-01-09|pages=398–408}}</ref><ref name=":9">{{Citation d'un article|prénom1=Ciarán P.|nom1=Kelly|prénom2=J. Thomas|nom2=LaMont|titre=Clostridium difficile--more difficult than ever|périodique=The New England Journal of Medicine|volume=359|numéro=18|date=2008-10-30|issn=1533-4406|pmid=18971494|doi=10.1056/NEJMra0707500|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/18971494/|consulté le=2021-01-09|pages=1932–1940}}</ref> | |||
== Étiologies == | == Étiologies == | ||
Le mégacôlon toxique peut être une complication potentielle de toute colite infectieuse pathogène. Les causes courantes incluent : <ref name=":2" /><ref name=":4">{{Citation d'un article|prénom1=Daniel W.|nom1=Hommes|prénom2=Gerben|nom2=Sterringa|prénom3=Sander J. H.|nom3=van Deventer|prénom4=Guido N. J.|nom4=Tytgat|titre=The pathogenicity of cytomegalovirus in inflammatory bowel disease: a systematic review and evidence-based recommendations for future research|périodique=Inflammatory Bowel Diseases|volume=10|numéro=3|date=2004-05|issn=1078-0998|pmid=15290919|doi=10.1097/00054725-200405000-00011|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/15290919/|consulté le=2021-01-09|pages=245–250}}</ref><ref name=":0" /> | |||
* les causes inflammatoires dont : | |||
** la {{Étiologie|nom=colite ulcéreuse}}<ref name=":3" /> | |||
** la {{Étiologie|nom=maladie de Crohn}} | |||
{{ | * les {{Étiologie|nom=causes infectieuses}} dont : | ||
** le ''{{Étiologie|nom=Clostridium difficile|affichage=C. difficile}}'' | |||
* {{Étiologie|nom= | ** la ''{{Étiologie|nom=Salmonella}}'' | ||
** | ** la ''{{Étiologie|nom=Shigella}}'' | ||
** {{Étiologie|nom= | ** la {{Étiologie|nom=colite à Campylobacter}} | ||
** la ''{{Étiologie|nom=Escherichia coli O157}}'' entérohémorragique ou entéro-agrégatif (peut entraîner un [[Syndrome hémolytique et urémique|syndrome hémolytique et urémique]]) | |||
** le {{Étiologie|nom=cytomégalovirus}} (principale cause de mégacôlon toxique chez les patients atteints du [[VIH]] et du [[sida]], en particulier chez ceux qui ont un CMV disséminé) | |||
** les ''{{Étiologie|nom=Entamoeba}}'' (cause la moins fréquente) | |||
* | * l'{{Étiologie|nom=ischémie}}. | ||
== Physiopathologie == | == Physiopathologie == | ||
La pathogenèse du mégacôlon toxique n'est pas entièrement connue. Néanmoins, l'un des mécanismes possibles proposés suggère que l'inflammation de la muqueuse initie le processus. Ce processus libère des médiateurs inflammatoires, des produits bactériens et augmente la production d'oxyde nitrique synthase inductible (iNOS), qui à son tour augmente l'oxyde nitrique (NO) et provoque ainsi une dilatation du côlon. Une étude a montré que les patients atteints de mégacôlon toxique présentaient en effet des niveaux significativement élevés d'iNOS dans la ''muscularis'' ''propria'', ce qui pourrait soutenir ce mécanisme proposé.<ref name=":13">{{Citation d'un article|prénom1=M.|nom1=Mourelle|prénom2=F.|nom2=Casellas|prénom3=F.|nom3=Guarner|prénom4=A.|nom4=Salas|titre=Induction of nitric oxide synthase in colonic smooth muscle from patients with toxic megacolon|périodique=Gastroenterology|volume=109|numéro=5|date=1995-11|issn=0016-5085|pmid=7557131|doi=10.1016/0016-5085(95)90636-3|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/7557131/|consulté le=2021-01-09|pages=1497–1502}}</ref> De plus, le mégacôlon toxique conduit à une inflammation du muscle lisse du côlon, ce qui provoque sa paralysie et éventuellement une dilatation.<ref name=":14">{{Citation d'un article|prénom1=Shohib|nom1=Tariq|prénom2=Assad|nom2=Farooq|prénom3=Ibrar|nom3=Ali|prénom4=Haren|nom4=Wijesinghe|titre=Toxic colonoscopy--how investigating active inflammatory bowel disease can lead to the serious complication of toxic megacolon|périodique=BMJ case reports|volume=2015|date=2015-07-22|issn=1757-790X|pmid=26202312|pmcid=4513581|doi=10.1136/bcr-2015-209769|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/26202312/|consulté le=2021-01-09}}</ref><ref name=":0" /> | |||
La pathogenèse du mégacôlon toxique n'est pas entièrement connue. Néanmoins, l'un des mécanismes possibles proposés suggère que l'inflammation de la muqueuse initie le processus. Ce processus libère des médiateurs inflammatoires, des produits bactériens et augmente la production d'oxyde nitrique synthase inductible (iNOS), qui à son tour augmente l'oxyde nitrique (NO) et provoque ainsi une dilatation du côlon. Une étude a montré que les patients atteints de mégacôlon toxique présentaient en effet des niveaux significativement élevés d'iNOS dans la ''' | |||
== Présentation clinique == | == Présentation clinique == | ||
=== Facteurs de risque === | === Facteurs de risque === | ||
Les facteurs pouvant précipiter l'apparition d'un mégacôlon toxique comprennent les suivants, mais ne sont pas limités à ceux-ci <ref name=":5" /><ref name=":0" />: | |||
* l'{{Facteur de risque|nom=hypokaliémie|RR=|référence_RR=|RC (OR)=|RC=}} | |||
Les facteurs | * certains médicaments : | ||
* {{Facteur de risque|nom= | ** les {{Facteur de risque|nom=agents antimotilité|RR=|référence_RR=|RC (OR)=|RC=}} | ||
* | ** les {{Facteur de risque|nom=opiacés|RR=|référence_RR=|RC (OR)=|RC=}} | ||
** {{Facteur de risque|nom= | ** les {{Facteur de risque|nom=anticholinergiques|RR=|référence_RR=|RC (OR)=|RC=}} | ||
** {{Facteur de risque|nom= | ** les {{Facteur de risque|nom=antidépresseurs|RR=|référence_RR=|RC (OR)=|RC=}} | ||
** {{Facteur de risque|nom= | * un {{Facteur de risque|nom=lavement baryté|RR=|référence_RR=|RC (OR)=|RC=}} récent | ||
** {{Facteur de risque|nom= | * une {{Facteur de risque|nom=coloscopie|RR=|référence_RR=|RC (OR)=|RC=}} et des préparations intestinales. | ||
* {{Facteur de risque|nom= | |||
* {{Facteur de risque|nom= | |||
=== Questionnaire === | === Questionnaire === | ||
Voici quelques éléments à rechercher au questionnaire pouvant orienter vers un diagnostic de mégacôlon toxique : <ref name=":0" /><ref name=":2" /> | |||
* une {{Symptôme | nom = Douleur abdominale aiguë|affichage=douleur abdominale|prévalence=}} | |||
* {{Symptôme | nom = Douleur abdominale aiguë|affichage= | * une {{Symptôme | nom = Distention abdominale (signe clinique)|affichage=distension abdominale|prévalence=}} | ||
* {{Symptôme | nom = Distention abdominale (signe clinique)|affichage= | * des {{Symptôme | nom = nausées|prévalence=}} et des {{Symptôme | nom = vomissements|prévalence=}} | ||
* {{Symptôme | nom = | * de la {{Symptôme|nom=diarrhée (symptôme)|affichage=|prévalence=}} | ||
* des {{Symptôme | nom = rectorragies|affichage=rectorragies|prévalence=}} | |||
* une {{Symptôme | nom = perte de poids|prévalence=}} | |||
* {{Symptôme|nom= | * de la {{Symptôme|nom=Fièvre (signe clinique)|affichage=fièvre|prévalence=}} | ||
* | * une {{Symptôme|nom=altération de l'état de conscience|prévalence=}}. | ||
* | Il est aussi pertinent de questionner la prise de [[stéroïdes]], car ceux-ci peuvent masquer le tableau complet du mégacôlon toxique<ref group="note">Néanmoins, si le patient continue à avoir de la fièvre pendant 2 ou 3 jours tout en étant traité par stéroïdes, le clinicien doit envisager la possibilité d'une perforation intestinale.</ref><ref name=":2" /><ref name=":0" /><ref name=":5" />. | ||
* | |||
* | |||
=== Examen clinique === | === Examen clinique === | ||
Voici des éléments pouvant être retrouvés à l'examen physique en présence d'un mégacôlon toxique : <ref name=":5" /><ref name=":11" /><ref name=":2" /> | |||
* aux {{Examen clinique|nom=signes vitaux|indication=}} : | |||
* {{Examen clinique|nom= | ** une {{Signe clinique|nom=Fièvre (signe clinique)|affichage=fièvre|prévalence=}} | ||
** {{Signe clinique|nom= | ** une {{Signe clinique|nom=Tachycardie (signe clinique)|affichage=tachycardie|prévalence=}} | ||
* {{ | ** une {{Signe clinique|nom=hypotension artérielle|prévalence=}} | ||
** {{Signe clinique|nom= | ** une {{Signe clinique|nom=tachypnée|prévalence=}} | ||
** {{Signe clinique|nom= | * à l'{{Examen clinique | nom = examen abdominal|indication=}} : | ||
* {{Examen clinique | nom = | ** une {{Signe | nom = sensibilité abdominale|affichage=|prévalence=}} | ||
** {{Signe | nom = | ** une {{Signe | nom = diminution des bruits abdominaux|affichage=|prévalence=}} | ||
** {{Signe | nom = | ** une {{Signe | nom = défense abdominale involontaire|affichage=|prévalence=}} diffuse | ||
** une {{Signe | nom = douleur à la percussion abdominale|affichage=|prévalence=}} | |||
** un {{Signe | nom = abdomen distendu|affichage=|prévalence=}} | |||
*des signes compatibles avec un {{Signe clinique|nom=choc hypovolémique|prévalence=}} et un {{Signe clinique|nom=choc septique|prévalence=}}. | |||
== Examens paracliniques == | == Examens paracliniques == | ||
=== Laboratoire === | === Laboratoire === | ||
Les laboratoires incluent généralement les éléments suivants: <ref name=":0" /> | Les analyses de laboratoires incluent généralement les éléments suivants : <ref name=":0" /><ref name=":24" /> | ||
* {{ | * une {{Examen paraclinique|nom=formule sanguine complète|indication=}} révélant une {{Signe paraclinique | nom = anémie|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} et une {{Signe paraclinique | nom = leucocytose|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} avec décalage vers la gauche | ||
* {{ | * une {{Examen paraclinique | nom = protéine C-réactive | indication = Indication}} {{Signe paraclinique | nom = Protéine C-réactive augmentée|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=|affichage=↑}} et une {{Examen paraclinique | nom = vitesse de sédimentation }} {{Signe paraclinique | nom = vitesse de sédimentation augmentée|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=|affichage=↑}} | ||
* un {{Examen paraclinique | nom = INR }}/{{Examen paraclinique | nom = TCA }} (afin de préparer le patient pour une chirurgie) | |||
Les patients qui présentent une diarrhée sévère et une perte de volume peuvent présenter les signes suivants | * une {{Examen paraclinique | nom = culture de selles }} et une {{Examen paraclinique | nom = recherche de toxines de C. difficile }} | ||
* {{ | * des {{Examen paraclinique | nom = hémocultures }}. | ||
* {{ | Les patients qui présentent une diarrhée sévère et une perte de volume peuvent présenter les signes de laboratoire suivants, indiquant un mauvais pronostic : <ref name=":2" /><ref name=":0" /><ref name=":24" /> | ||
* des {{Examen paraclinique | nom = électrolytes sériques | indication = Diarrée sévère et perte de volume}} révélant une {{Signe paraclinique | nom = hypokaliémie|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | |||
* une {{Examen paraclinique | nom = albuminémie | indication = }} {{Signe paraclinique | nom = Hypoalbuminémie|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=|affichage=↓}} | |||
* un {{Examen paraclinique | nom = gaz | indication = }} révélant une {{Signe paraclinique | nom = acidose métabolique|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}. | |||
=== Imagerie === | === Imagerie === | ||
{| class="wikitable" | |||
==== | !Modalité | ||
!Commentaire | |||
|- | |||
!{{Examen paraclinique|nom=Radiographie abdominale simple}} | |||
|La radiographie abdominale simple reste la modalité la plus fréquemment utilisée. On peut observer : | |||
Les principales caractéristiques visibles à la | * une {{Signe paraclinique|nom=dilatation colique}} (> 6 cm) | ||
* | * des {{Signe paraclinique|nom=niveaux hydroaériques}} | ||
* {{Signe paraclinique | nom = | * une absence ou une {{Signe paraclinique|nom=distorsion des haustrations}} | ||
* | * des {{Signe paraclinique|nom=pseudopolypes}} | ||
* un {{Signe paraclinique|nom=amincissement pariétal segmentaire}}. <ref name=":20">{{Citation d'un article|langue=English|prénom1=E.|nom1=Eghbali|prénom2=A. Akhavi|nom2=Milani|prénom3=M.|nom3=Shirmohamadi|prénom4=H.|nom4=Hosseinifard|titre=CT features of toxic megacolon: A systematic review|périodique=Radiography|volume=27|numéro=2|date=2021-05-01|issn=1078-8174|pmid=33189537|doi=10.1016/j.radi.2020.10.019|lire en ligne=https://www.radiographyonline.com/article/S1078-8174(20)30229-7/abstract|consulté le=2021-05-02|pages=716–720}}</ref><ref name=":24">{{Citation d'un lien web|langue=en|titre=Toxic Megacolon Differential Diagnoses|url=https://emedicine.medscape.com/article/181054-differential|site=emedicine.medscape.com|consulté le=2021-05-02}}</ref> | |||
|- | |||
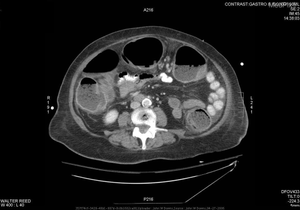
=== | !{{Examen paraclinique|nom=Tomodensitométrie abdominale avec contraste|affichage=TDM abdominale C+}} | ||
| | |||
* La '''tomodensitométrie''' ('''TDM) avec contraste''' est utile, notamment parce qu'elle peut fournir des informations plus fiables sur la gravité de la maladie. Il est donc '''important d'obtenir cette imagerie''' chez un patient où on suspecte un diagnostic de mégacôlon toxique. La TDM est couramment utilisé pour évaluer les complications possibles du mégacôlon toxique. <ref name=":24" /><ref>{{Citation d'un lien web|langue=English|nom1=Desai|prénom1=Jiten|nom2=Elnaggar|prénom2=Mohamed|titre=Toxic Megacolon: Background, Pathophysiology, Management Challenges and Solutions|url=https://www.dovepress.com/toxic-megacolon-background-pathophysiology-management-challenges-and-s-peer-reviewed-fulltext-article-CEG|site=Clinical and Experimental Gastroenterology|date=2020-05-19|consulté le=2021-07-29}}</ref> La TDM est également importante afin de s'assurer d'une absence d'obstruction distale qui aurait pu expliquer une distension importante du cadre colique (fécalome, néo du rectum occlusif, sténose, etc.). | |||
* Les principales caractéristiques visibles à la TDM comprennent : | |||
La | ** une {{Signe paraclinique|nom=dilatation colique}} (> 6 cm) | ||
** une absence ou une {{Signe paraclinique|nom=distorsion des haustrations}} | |||
** des {{Signe paraclinique|nom=pseudopolypes}} nodulaires | |||
** un {{Signe paraclinique | nom = épaississement diffus de la paroi du côlon|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | |||
** des {{Signe paraclinique | nom = Infiltration de graisse péricolique|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=|affichage=infiltrations de graisse péricolique}} | |||
** des bandes d'étirement de haute et de faible intensité sur des plis sous-muqueux épaissis ({{Signe paraclinique | nom = signe de l'accordéon|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}) | |||
** l'apparence de multicouches due à des densités alternées de sous-muqueuse œdémateuse et de muqueuse hyperémique ({{Signe paraclinique | nom = signe de la cible|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}) <ref name=":0" /> | |||
** de l'{{Signe paraclinique|nom=ascite}} | |||
** un {{Signe paraclinique|nom=épanchement pleural}} | |||
** une {{Signe paraclinique|nom=distension gastrique|affichage=distention de l'estomac}} {{Signe paraclinique|nom=distention de l'intestin grêle|affichage=et de l'intestin grêle}} <ref name=":20" />. | |||
|- | |||
!Échographie abdominale | |||
| | |||
* L'échographie abdominale est peu utile pour établir un diagnostic. <ref name=":16">{{Citation d'un article|prénom1=M.|nom1=Imbriaco|prénom2=E. J.|nom2=Balthazar|titre=Toxic megacolon: role of CT in evaluation and detection of complications|périodique=Clinical Imaging|volume=25|numéro=5|date=2001-09|issn=0899-7071|pmid=11682295|doi=10.1016/s0899-7071(01)00330-8|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/11682295/|consulté le=2021-01-09|pages=349–354}}</ref><ref name=":2" /><ref name=":0" /> | |||
|- | |||
!Coloscopie | |||
| | |||
* La coloscopie n'est pas nécessaire pour le diagnostic en plus d'être déconseillée en raison du risque élevé de perforation.<ref name=":2" /><ref name=":0" /> | |||
|} | |||
[[Fichier:Megacolon1.png|vignette|Mégacôlon toxique à la tomodensitométrie : dilatation pathologique du colon (épaississement et rehaussement de la paroi colique, diamètre augmenté)]] | |||
=== Histopathologie === | === Histopathologie === | ||
Le mégacôlon toxique partage avec la colite ulcéreuse et la maladie de Crohn les caractéristiques grossières suivantes à l'{{Investigation|nom=histopathologie|indication=}} : | |||
* une {{Signe paraclinique | nom = dilatation du côlon|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | |||
* un {{Signe paraclinique | nom = amincissement de la paroi du côlon|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | |||
== | * des {{Signe paraclinique | nom = ulcères profonds|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}. | ||
Cependant, '''la caractéristique du mégacôlon toxique''' est une {{Signe paraclinique | nom = inflammation transmurale aiguë du côlon avec nécrose et tissu de granulation|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, rempli de cellules inflammatoires, telles que les [[neutrophiles]] et les [[lymphocytes]]. Les fibres musculaires sont généralement raccourcies et arrondies avec des collections de cytoplasme éosinophile. <ref name=":0" /> | |||
Une '''caractéristique clé''' qui distingue le mégacôlon toxique du [[Processus neuropathique|processus neuropathique]] est la présence de [[Plexux sous-muqueux|plexus sous-muqueux]] et [[Plexus myentérique|myentérique]] dans le côlon.<ref name=":5" /><ref name=":0" /> | |||
== Diagnostic == | == Diagnostic == | ||
Les critères diagnostiques les plus couramment utilisés pour le mégacôlon toxique sont <ref name=":1" /><ref name=":2" /><ref name=":0" />: | |||
* une preuve radiographique de la dilatation du côlon supérieure à 6 cm et : | |||
*# au moins trois des éléments suivants: | |||
* | *## une fièvre > 38 °C | ||
* | *## une fréquence cardiaque > 120 battements/min | ||
* | *## des [[Leucocytose neutrophile|neutrophiles]] supérieurs à 10,5 × 10<sup>9</sup>/L | ||
* | *## une [[anémie]]. | ||
* | *# au moins un des éléments suivants: | ||
* | *## une [[déshydratation]] | ||
* | *## un [[Sensorium altéré|sensorium altéré]] | ||
* | *## des [[Troubles électrolytiques|troubles électrolytiques]] | ||
* | *## une [[Hypotension (signe clinique)|hypotension]]. | ||
* | |||
* | |||
== Diagnostic différentiel == | == Diagnostic différentiel == | ||
Le diagnostic différentiel du mégacôlon toxique comprend <ref name=":21">{{Citation d'un article|prénom1=V. W.|nom1=Vanek|prénom2=M.|nom2=Al-Salti|titre=Acute pseudo-obstruction of the colon (Ogilvie's syndrome). An analysis of 400 cases|périodique=Diseases of the Colon and Rectum|volume=29|numéro=3|date=1986-03|issn=0012-3706|pmid=3753674|doi=10.1007/BF02555027|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/3753674/|consulté le=2021-01-09|pages=203–210}}</ref><ref name=":2" /><ref name=":22">{{Citation d'un article|prénom1=R.|nom1=De Giorgio|prénom2=G.|nom2=Sarnelli|prénom3=R.|nom3=Corinaldesi|prénom4=V.|nom4=Stanghellini|titre=Advances in our understanding of the pathology of chronic intestinal pseudo-obstruction|périodique=Gut|volume=53|numéro=11|date=2004-11|issn=0017-5749|pmid=15479666|pmcid=1774265|doi=10.1136/gut.2004.043968|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/15479666/|consulté le=2021-01-09|pages=1549–1552}}</ref><ref name=":0" /><ref name=":24" /> : | |||
* l'{{Diagnostic différentiel | nom = appendicite}} | |||
* les {{Diagnostic différentiel | nom = colites}} (infectieuse, ischémique, pseudomembraneuse, etc.) | |||
* la {{Diagnostic différentiel|nom=colite ulcéreuse fulminante}} | |||
* la {{Diagnostic différentiel | nom = colite à cytomegalovirus}} | |||
* le {{Diagnostic différentiel | nom = fécalome}} | |||
* le {{Diagnostic différentiel | nom = cancer du rectum}} occlusif | |||
* la {{Diagnostic différentiel | nom = sténose diverticulaire}} | |||
* la {{Diagnostic différentiel | nom = sténose anastomotique}} | |||
* la {{Diagnostic différentiel | nom = diverticulite}} | |||
* la {{Diagnostic différentiel|nom=dysmotilité gastro-intestinale diffuse}} | |||
* la {{Diagnostic différentiel | nom = maladie de Chagas}} | |||
* la {{Diagnostic différentiel | nom = maladie de Crohn}} | |||
* la {{Diagnostic différentiel | nom = maladie de Hirschsprung}} | |||
* le {{Diagnostic différentiel | nom = mégacolon acquis}} | |||
* l'{{Diagnostic différentiel | nom = obstruction de l'intestin grêle}} ou {{Diagnostic différentiel|nom=obstruction du colon|affichage=du colon}} | |||
* la {{Diagnostic différentiel | nom = syndrome d'Ogilvie}} (pseudo-obstruction colique aigu) | |||
* un {{Diagnostic différentiel | nom = volvulus du cæcum}} {{Diagnostic différentiel | nom = volvulus du sigmoïde|affichage=ou du sigmoïde}}. | |||
== Traitement == | == Traitement == | ||
{{ | === Traitement médical === | ||
Le traitement initial implique une {{Traitement | nom = thérapie de soutien|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} et une prise en charge médicale visant à décompresser le côlon et à éviter une perforation. Cette approche réussit généralement chez environ la moitié des patients. Les patients doivent être admis à l'unité de soins intensifs en cas de détérioration inattendue. Au départ, la vérification de la formule sanguine complète, de la radiographie abdominale et des électrolytes doit avoir lieu aux douze heures. Lorsque des signes d'amélioration sont observés, la fréquence des examens d'imageries et des analyses de laboratoire peut être réduit à une fois par jour. | |||
* {{Traitement | nom = | La prise en charge médicale inclue : <ref name=":15">{{Citation d'un article|prénom1=Rajkumar|nom1=Doshi|prénom2=Jiten|nom2=Desai|prénom3=Yash|nom3=Shah|prénom4=Dean|nom4=Decter|titre=Incidence, features, in-hospital outcomes and predictors of in-hospital mortality associated with toxic megacolon hospitalizations in the United States|périodique=Internal and Emergency Medicine|volume=13|numéro=6|date=2018-09|issn=1970-9366|pmid=29948833|doi=10.1007/s11739-018-1889-8|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29948833/|consulté le=2021-01-09|pages=881–887}}</ref><ref name=":0" /><ref name=":17">{{Citation d'un article|prénom1=D. H.|nom1=Present|prénom2=D.|nom2=Wolfson|prénom3=I. M.|nom3=Gelernt|prénom4=P. H.|nom4=Rubin|titre=Medical decompression of toxic megacolon by "rolling". A new technique of decompression with favorable long-term follow-up|périodique=Journal of Clinical Gastroenterology|volume=10|numéro=5|date=1988-10|issn=0192-0790|pmid=3183326|doi=10.1097/00004836-198810000-00004|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/3183326/|consulté le=2021-01-09|pages=485–490}}</ref> | ||
* {{Traitement | nom = Traitement 2}} | * l'arrêt des médicaments pouvant aggraver le mégacôlon ([[opioïdes]], [[anticholinergiques]], antidiarrhéique) | ||
* {{Traitement | nom = | * une perfusion IV pour assurer une hydratation adéquate | ||
* | * une correction des débalancements électrolytiques | ||
* le traitement de la cause sous-jacente | |||
** des {{Traitement | nom = antibiotiques|indication=Risque de perforation du côlon|RRR=|RRA=|référence_RRR=|référence_RRA=}} (si une cause infectieuse est suspectée) : | |||
*** si un ''C. difficile'' est suspecté : {{Traitement | nom = métronidazole|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 500 mg IV q 8h + {{Traitement | nom = vancomycine|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 125-500 mg PO QID <ref name=":18">{{Citation d'un article|prénom1=S. P. L.|nom1=Travis|prénom2=E. F.|nom2=Stange|prénom3=M.|nom3=Lémann|prénom4=T.|nom4=Oresland|titre=European evidence-based Consensus on the management of ulcerative colitis: Current management|périodique=Journal of Crohn's & Colitis|volume=2|numéro=1|date=2008-03|issn=1873-9946|pmid=21172195|doi=10.1016/j.crohns.2007.11.002|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/21172195/|consulté le=2021-01-09|pages=24–62}}</ref><ref name=":19">{{Citation d'un article|prénom1=Chia-Wei|nom1=Hung|prénom2=Wei-Fong|nom2=Wu|prénom3=Chen-Long|nom3=Wu|titre=Rotavirus gastroenteritis complicated with toxic megacolon|périodique=Acta Paediatrica (Oslo, Norway: 1992)|volume=98|numéro=11|date=2009-11|issn=1651-2227|pmid=19650837|doi=10.1111/j.1651-2227.2009.01444.x|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/19650837/|consulté le=2021-01-09|pages=1850–1852}}</ref><ref name=":7" /><ref name=":0" /><ref>{{Citation d'un lien web|langue=français|titre=Traitement de la diarrhée ou de la colite associée à Clostridium Difficile|url=https://www.inesss.qc.ca/fileadmin/doc/INESSS/Rapports/Traitement/Guide_Cdifficile_FINAL.pdf|site=|date=|consulté le=7 août 2021}}</ref> | |||
** si le [[cytomégalovirus]] est la cause suspectée, alors le {{Traitement | nom = gancyclovir|indication=Cytomégalovirus suspecté|RRR=|RRA=|référence_RRR=|référence_RRA=}} doit être administré<ref name=":2" /> | |||
* le {{Traitement | nom = repos intestinal|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} (une {{Traitement | nom = sonde nasogastrique|indication=Décompression de l'estomac|RRR=|RRA=|référence_RRR=|référence_RRA=}} peut être insérée pour aider à décompresser l'estomac, mais elle ne décompresse pas le côlon) | |||
* une reprise graduelle de l'alimentation à mesure que l'état du patient s'améliore pour favoriser la guérison intestinale. <ref name=":2" /><ref name=":0" /> | |||
==== Chez les patients atteints de colite ulcéreuse ==== | |||
Les patients atteints de [[Colite ulcéreuse|colite ulcéreuse]] doivent également recevoir des {{Traitement | nom = stéroïdes|indication=Colite ulcéreuse|RRR=|RRA=|référence_RRR=|référence_RRA=}} dès que possible. Généralement, la recommandation est <ref name=":18" />: | |||
* de l'{{Traitement | nom = hydrocortisone|indication=Colite ulcéreuse|RRR=|RRA=|référence_RRR=|référence_RRA=}} 100 mg q 6 h (400 mg/jour) X 5 jours OU | |||
* de la {{Traitement | nom = méthylprednisone|indication=Colite ulcéreuse|RRR=|RRA=|référence_RRR=|référence_RRA=}} 60 mg/jour X 5 jours. | |||
Des doses plus élevées n'ont pas montré de bénéfices significatifs.<ref name=":18" /> | |||
Plusieurs études ont démontré les bénéfices de l'utilisation de la [[cyclosporine]] et de [[Infliximab|l'infliximab]] chez les patients atteints de colite ulcéreuse. Toutefois, puisque ces études incluaient des patients présentant une colite fulminante plutôt qu'un mégacôlon toxique, ces médicament ne sont généralement pas recommandés dans le cadre du traitement d'un mégacôlon toxique.<ref name=":2" /><ref name=":0" /> | |||
=== Traitement chirurgical === | |||
Un chirurgien doit être impliqué dans les soins du patient dès le premier jour, au cas où une intervention serait nécessaire. Cette collaboration est essentielle car la perforation du côlon est corrélée à un pronostic plus défavorable et augmente le taux de mortalité de 3 à 5 fois. <ref name=":3" /><ref name=":15" /><ref name=":0" /> | |||
Le traitement chirurgical actuel de choix dans le mégacôlon toxique aigu est la {{Traitement | nom = colectomie subtotale|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} avec {{Traitement | nom = iléostomie|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}. Auparavant, deux méthodes chirurgicales supplémentaires étaient utilisées : la [[Proctocolectomie totale|proctocolectomie totale]] et la [[Méthode Turnbull|méthode Turnbull]]. La méthode Turnbull était essentiellement une technique de décompression du côlon qui servait à préparer un patient à une [[colectomie]]. Cependant, des études ont démontré que cette méthode était associée à une augmentation des saignements et à un taux élevé de mortalité (71 %) comparativement à la colectomie subtotale avec iléostomie (8 %). Les études menées avec des patients traités par proctocolectomie totale ont démontré un taux de mortalité de 21 % .<ref name=":3" /><ref name=":2" /><ref name=":0" /> | |||
Le moment idéal de la chirurgie chez les patients présentant un mégacôlon toxique n'est toujours pas claire. En cas de perforation, de saignement ou de détérioration clinique, une intervention chirurgicale est inévitable. Néanmoins, certaines études concluent à des résultats favorables chez les patients pour lesquels une intervention chirurgicale est effectuée peu de temps après le diagnostic de mégacôlon toxique, tandis que d'autres études montrent une augmentation du taux de mortalité, en particulier chez les patients de plus de 65 ans. Il faut cependant évaluer le patient quotidiennement.<ref name=":2" /><ref name=":0" /> | |||
== Complications == | == Complications == | ||
Si le mégacôlon toxique ne reçoit pas de traitement approprié, il présente un risque de rupture. | |||
{{ | Ainsi, les complications graves suivantes justifient une intervention chirurgicale immédiate <ref name=":0" />: | ||
* une {{Complication|nom=perforation intestinale|RR=|référence_RR=|RC=}} | |||
* une {{Complication|nom=péritonite|RR=|référence_RR=|RC=}} | |||
* {{Complication|nom= | * un {{Complication|nom=abcès abdominal|RR=|référence_RR=|RC=}} | ||
* un {{Complication|nom=syndrome du compartiment abdominal|RR=|référence_RR=|RC=}} | |||
* une {{Complication|nom=pyélophlébite ascendante|RR=|référence_RR=|RC=}}. | |||
D'autres complications peuvent également survenir <ref name=":2" /><ref name=":24" />: | |||
* une {{Complication|nom=anémie}} | |||
* des [[Débalancements électrolytique|débalancements électrolytique]] et une {{Complication|nom=déshydratation}} | |||
* une {{Complication|nom=Hypotension (signe clinique)|affichage=hypotension}} | |||
* une {{Complication|nom=hypoalbuminémie}} | |||
* une {{Complication|nom=acidose métabolique|référence_RR=}}. | |||
== Évolution == | == Évolution == | ||
Pour les patients atteints d'une [[Maladie inflammatoire de l'intestin|maladie inflammatoire de l'intestin]], les taux de mortalité sont d'environ 0 à 2 %. Ceci est attribuable à une intervention précoce et à un meilleur traitement.<ref name=":23">{{Citation d'un article|prénom1=S. H.|nom1=Danovitch|titre=Fulminant colitis and toxic megacolon|périodique=Gastroenterology Clinics of North America|volume=18|numéro=1|date=1989-03|issn=0889-8553|pmid=2493427|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/2493427/|consulté le=2021-01-09|pages=73–82}}</ref> La perforation du côlon est corrélée à un pronostic plus défavorable et augmente le taux de mortalité de 3 à 5 fois. Bien qu'une intervention chirurgicale précoce tend à réduire le taux de mortalité, qui passerait de 22 % à 1,2 %, certaines études démontrent plutôt une augmentation de la mortalité, en particulier chez les patients âgés de plus de 65 ans. <ref name=":0" /> | |||
Pour les patients atteints d'une maladie inflammatoire de l'intestin, les taux de mortalité sont d'environ 0 à 2%. Ceci est attribuable à une intervention précoce et un meilleur traitement.<ref name=":23">https:// | |||
== Prévention == | == Prévention == | ||
Bien que le mégacôlon toxique soit une maladie relativement rare, les patients devraient recevoir une éducation sur cette condition, en particulier ceux qui souffrent d'une [[Maladie inflammatoire de l'intestin|maladie inflammatoire de l'intestin]]. Étant donné que ces patients ont un risque accru de développer un mégacôlon toxique, ils doivent comprendre les facteurs déclenchants et connaître les symptômes associés. Un diagnostic et un traitement précoces augmentent les chances de survie.<ref name=":0" /> | |||
== Notes == | |||
<references group="note" /> | |||
== Références == | == Références == | ||
{{Article importé d'une source | {{Article importé d'une source | ||
| accès = 2020/11/07 | | accès = 2020/11/07 | ||
| source = StatPearls | | source = StatPearls | ||
| version_outil_d'importation = 0.2a | | version_outil_d'importation = 0.2a | ||
| révisé = | | révisé = 1 | ||
| révision = 2020/07/10 | | révision = 2020/07/10 | ||
| pmid = 31613459 | | pmid = 31613459 | ||
| nom = Toxic Megacolon | | nom = Toxic Megacolon | ||
}} | |url=}} | ||
<references /> | <references /> | ||
Dernière version du 10 novembre 2022 à 14:13
Le mégacôlon toxique est une complication rare, mais potentiellement mortelle, de l'inflammation du côlon. C'est une dilatation non obstructive du côlon, qui peut être totale ou segmentaire, généralement associée à une toxicité systémique.[1][2]
Épidémiologie
L'incidence du mégacôlon toxique dans la population générale est inconnue. Le mégacôlon toxique peut survenir chez les hommes et les femmes de tous âges.
Néanmoins, les personnes les plus à risque sont celles qui souffrent d'une maladie inflammatoire de l'intestin, particulièrement au stade précoce de la maladie.[1] La présence de mégacôlon toxique au début de la maladie est plus souvent observée dans la maladie de Crohn, avant le développement de lésions fibreuses : une fois la fibrose sévère installée, le côlon ne peut pas se dilater.[3][4] Cependant, l'incidence chez les personnes atteintes d'une maladie inflammatoire de l'intestin a fait l'objet d'études et les résultats sont quelque peu contradictoires : certaines études montrent une incidence plus élevée chez les patients atteints de colite ulcéreuse (8 à 10 % contre 2,3 % pour les patients atteints de la maladie de Crohn), tandis que d'autres montrent une incidence plus élevée dans la maladie de Crohn (1 à 2,5 % contre 4,4 à 6,3 %). [5][2][3][6]
Au cours des dernières années, le nombre de cas de mégacôlon toxique liés à la colite à Clostridium difficile a augmenté. Avant 1990, l'augmentation se situait entre 0,4 % et 3 %, alors qu'après 1990 elle était de 4,3 %, proportionnellement à sa prévalence des patients hospitalisés.[4][7][8][9][6] L'infection à C. difficile peut être asymptomatique ou entraîner une maladie grave avec mégacôlon toxique.[10][11][12]
Étiologies
Le mégacôlon toxique peut être une complication potentielle de toute colite infectieuse pathogène. Les causes courantes incluent : [2][13][6]
- les causes inflammatoires dont :
- les causes infectieuses dont :
- le C. difficile
- la salmonella
- la shigella
- la colite à Campylobacter
- la escherichia coli O157 entérohémorragique ou entéro-agrégatif (peut entraîner un syndrome hémolytique et urémique)
- le cytomégalovirus (principale cause de mégacôlon toxique chez les patients atteints du VIH et du sida, en particulier chez ceux qui ont un CMV disséminé)
- les entamoeba (cause la moins fréquente)
- l'ischémie.
Physiopathologie
La pathogenèse du mégacôlon toxique n'est pas entièrement connue. Néanmoins, l'un des mécanismes possibles proposés suggère que l'inflammation de la muqueuse initie le processus. Ce processus libère des médiateurs inflammatoires, des produits bactériens et augmente la production d'oxyde nitrique synthase inductible (iNOS), qui à son tour augmente l'oxyde nitrique (NO) et provoque ainsi une dilatation du côlon. Une étude a montré que les patients atteints de mégacôlon toxique présentaient en effet des niveaux significativement élevés d'iNOS dans la muscularis propria, ce qui pourrait soutenir ce mécanisme proposé.[14] De plus, le mégacôlon toxique conduit à une inflammation du muscle lisse du côlon, ce qui provoque sa paralysie et éventuellement une dilatation.[15][6]
Présentation clinique
Facteurs de risque
Les facteurs pouvant précipiter l'apparition d'un mégacôlon toxique comprennent les suivants, mais ne sont pas limités à ceux-ci [4][6]:
- l'hypokaliémie
- certains médicaments :
- les agents antimotilité
- les opiacés
- les anticholinergiques
- les antidépresseurs
- un lavement baryté récent
- une coloscopie et des préparations intestinales.
Questionnaire
Voici quelques éléments à rechercher au questionnaire pouvant orienter vers un diagnostic de mégacôlon toxique : [6][2]
- une douleur abdominale
- une distension abdominale
- des nausées et des vomissements
- de la diarrhée
- des rectorragies
- une perte de poids
- de la fièvre
- une altération de l'état de conscience.
Il est aussi pertinent de questionner la prise de stéroïdes, car ceux-ci peuvent masquer le tableau complet du mégacôlon toxique[note 1][2][6][4].
Examen clinique
Voici des éléments pouvant être retrouvés à l'examen physique en présence d'un mégacôlon toxique : [4][8][2]
- aux signes vitaux :
- une fièvre
- une tachycardie
- une hypotension artérielle
- une tachypnée
- à l'examen abdominal :
- des signes compatibles avec un choc hypovolémique et un choc septique.
Examens paracliniques
Laboratoire
Les analyses de laboratoires incluent généralement les éléments suivants : [6][16]
- une formule sanguine complète révélant une anémie et une leucocytose avec décalage vers la gauche
- une protéine C-réactive ↑ et une vitesse de sédimentation ↑
- un INR/TCA (afin de préparer le patient pour une chirurgie)
- une culture de selles et une recherche de toxines de C. difficile
- des hémocultures.
Les patients qui présentent une diarrhée sévère et une perte de volume peuvent présenter les signes de laboratoire suivants, indiquant un mauvais pronostic : [2][6][16]
- des électrolytes sériques révélant une hypokaliémie
- une albuminémie ↓
- un gaz révélant une acidose métabolique.
Imagerie
| Modalité | Commentaire |
|---|---|
| Radiographie abdominale simple | La radiographie abdominale simple reste la modalité la plus fréquemment utilisée. On peut observer :
|
| TDM abdominale C+ |
|
| Échographie abdominale | |
| Coloscopie |
Histopathologie
Le mégacôlon toxique partage avec la colite ulcéreuse et la maladie de Crohn les caractéristiques grossières suivantes à l'histopathologie :
- des ulcères profonds.
Cependant, la caractéristique du mégacôlon toxique est une inflammation transmurale aiguë du côlon avec nécrose et tissu de granulation, rempli de cellules inflammatoires, telles que les neutrophiles et les lymphocytes. Les fibres musculaires sont généralement raccourcies et arrondies avec des collections de cytoplasme éosinophile. [6]
Une caractéristique clé qui distingue le mégacôlon toxique du processus neuropathique est la présence de plexus sous-muqueux et myentérique dans le côlon.[4][6]
Diagnostic
Les critères diagnostiques les plus couramment utilisés pour le mégacôlon toxique sont [1][2][6]:
- une preuve radiographique de la dilatation du côlon supérieure à 6 cm et :
- au moins trois des éléments suivants:
- une fièvre > 38 °C
- une fréquence cardiaque > 120 battements/min
- des neutrophiles supérieurs à 10,5 × 109/L
- une anémie.
- au moins un des éléments suivants:
- une déshydratation
- un sensorium altéré
- des troubles électrolytiques
- une hypotension.
- au moins trois des éléments suivants:
Diagnostic différentiel
Le diagnostic différentiel du mégacôlon toxique comprend [20][2][21][6][16] :
- l'appendicite
- les colites (infectieuse, ischémique, pseudomembraneuse, etc.)
- la colite ulcéreuse fulminante
- la colite à cytomegalovirus
- le fécalome
- le cancer du rectum occlusif
- la sténose diverticulaire
- la sténose anastomotique
- la diverticulite
- la dysmotilité gastro-intestinale diffuse
- la maladie de Chagas
- la maladie de Crohn
- la maladie de Hirschsprung
- le mégacolon acquis
- l'obstruction de l'intestin grêle ou du colon
- la syndrome d'Ogilvie (pseudo-obstruction colique aigu)
- un volvulus du cæcum ou du sigmoïde.
Traitement
Traitement médical
Le traitement initial implique une thérapie de soutien et une prise en charge médicale visant à décompresser le côlon et à éviter une perforation. Cette approche réussit généralement chez environ la moitié des patients. Les patients doivent être admis à l'unité de soins intensifs en cas de détérioration inattendue. Au départ, la vérification de la formule sanguine complète, de la radiographie abdominale et des électrolytes doit avoir lieu aux douze heures. Lorsque des signes d'amélioration sont observés, la fréquence des examens d'imageries et des analyses de laboratoire peut être réduit à une fois par jour.
La prise en charge médicale inclue : [22][6][23]
- l'arrêt des médicaments pouvant aggraver le mégacôlon (opioïdes, anticholinergiques, antidiarrhéique)
- une perfusion IV pour assurer une hydratation adéquate
- une correction des débalancements électrolytiques
- le traitement de la cause sous-jacente
- des antibiotiques (Risque de perforation du côlon) (si une cause infectieuse est suspectée) :
- si un C. difficile est suspecté : métronidazole 500 mg IV q 8h + vancomycine 125-500 mg PO QID [24][25][10][6][26]
- si le cytomégalovirus est la cause suspectée, alors le gancyclovir (Cytomégalovirus suspecté) doit être administré[2]
- des antibiotiques (Risque de perforation du côlon) (si une cause infectieuse est suspectée) :
- le repos intestinal (une sonde nasogastrique (Décompression de l'estomac) peut être insérée pour aider à décompresser l'estomac, mais elle ne décompresse pas le côlon)
- une reprise graduelle de l'alimentation à mesure que l'état du patient s'améliore pour favoriser la guérison intestinale. [2][6]
Chez les patients atteints de colite ulcéreuse
Les patients atteints de colite ulcéreuse doivent également recevoir des stéroïdes (Colite ulcéreuse) dès que possible. Généralement, la recommandation est [24]:
- de l'hydrocortisone (Colite ulcéreuse) 100 mg q 6 h (400 mg/jour) X 5 jours OU
- de la méthylprednisone (Colite ulcéreuse) 60 mg/jour X 5 jours.
Des doses plus élevées n'ont pas montré de bénéfices significatifs.[24]
Plusieurs études ont démontré les bénéfices de l'utilisation de la cyclosporine et de l'infliximab chez les patients atteints de colite ulcéreuse. Toutefois, puisque ces études incluaient des patients présentant une colite fulminante plutôt qu'un mégacôlon toxique, ces médicament ne sont généralement pas recommandés dans le cadre du traitement d'un mégacôlon toxique.[2][6]
Traitement chirurgical
Un chirurgien doit être impliqué dans les soins du patient dès le premier jour, au cas où une intervention serait nécessaire. Cette collaboration est essentielle car la perforation du côlon est corrélée à un pronostic plus défavorable et augmente le taux de mortalité de 3 à 5 fois. [5][22][6]
Le traitement chirurgical actuel de choix dans le mégacôlon toxique aigu est la colectomie subtotale avec iléostomie. Auparavant, deux méthodes chirurgicales supplémentaires étaient utilisées : la proctocolectomie totale et la méthode Turnbull. La méthode Turnbull était essentiellement une technique de décompression du côlon qui servait à préparer un patient à une colectomie. Cependant, des études ont démontré que cette méthode était associée à une augmentation des saignements et à un taux élevé de mortalité (71 %) comparativement à la colectomie subtotale avec iléostomie (8 %). Les études menées avec des patients traités par proctocolectomie totale ont démontré un taux de mortalité de 21 % .[5][2][6]
Le moment idéal de la chirurgie chez les patients présentant un mégacôlon toxique n'est toujours pas claire. En cas de perforation, de saignement ou de détérioration clinique, une intervention chirurgicale est inévitable. Néanmoins, certaines études concluent à des résultats favorables chez les patients pour lesquels une intervention chirurgicale est effectuée peu de temps après le diagnostic de mégacôlon toxique, tandis que d'autres études montrent une augmentation du taux de mortalité, en particulier chez les patients de plus de 65 ans. Il faut cependant évaluer le patient quotidiennement.[2][6]
Complications
Si le mégacôlon toxique ne reçoit pas de traitement approprié, il présente un risque de rupture.
Ainsi, les complications graves suivantes justifient une intervention chirurgicale immédiate [6]:
- une péritonite
D'autres complications peuvent également survenir [2][16]:
- une anémie
- des débalancements électrolytique et une déshydratation
- une hypotension
- une hypoalbuminémie
- une acidose métabolique.
Évolution
Pour les patients atteints d'une maladie inflammatoire de l'intestin, les taux de mortalité sont d'environ 0 à 2 %. Ceci est attribuable à une intervention précoce et à un meilleur traitement.[27] La perforation du côlon est corrélée à un pronostic plus défavorable et augmente le taux de mortalité de 3 à 5 fois. Bien qu'une intervention chirurgicale précoce tend à réduire le taux de mortalité, qui passerait de 22 % à 1,2 %, certaines études démontrent plutôt une augmentation de la mortalité, en particulier chez les patients âgés de plus de 65 ans. [6]
Prévention
Bien que le mégacôlon toxique soit une maladie relativement rare, les patients devraient recevoir une éducation sur cette condition, en particulier ceux qui souffrent d'une maladie inflammatoire de l'intestin. Étant donné que ces patients ont un risque accru de développer un mégacôlon toxique, ils doivent comprendre les facteurs déclenchants et connaître les symptômes associés. Un diagnostic et un traitement précoces augmentent les chances de survie.[6]
Notes
- ↑ Néanmoins, si le patient continue à avoir de la fièvre pendant 2 ou 3 jours tout en étant traité par stéroïdes, le clinicien doit envisager la possibilité d'une perforation intestinale.
Références
- Cette page a été modifiée ou créée le 2020/11/07 à partir de Toxic Megacolon (StatPearls / Toxic Megacolon (2020/07/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/31613459 (livre).
- ↑ 1,0 1,1 et 1,2 K. N. Jalan, W. Sircus, W. I. Card et C. W. Falconer, « An experience of ulcerative colitis. I. Toxic dilation in 55 cases », Gastroenterology, vol. 57, no 1, , p. 68–82 (ISSN 0016-5085, PMID 5305933, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 et 2,16 Daniel M. Autenrieth et Daniel C. Baumgart, « Toxic megacolon », Inflammatory Bowel Diseases, vol. 18, no 3, , p. 584–591 (ISSN 1536-4844, PMID 22009735, DOI 10.1002/ibd.21847, lire en ligne)
- ↑ 3,0 et 3,1 M. B. Grieco, D. L. Bordan, A. C. Geiss et A. R. Beil, « Toxic megacolon complicating Crohn's colitis », Annals of Surgery, vol. 191, no 1, , p. 75–80 (ISSN 0003-4932, PMID 7352781, Central PMCID 1344622, DOI 10.1097/00000658-198001000-00015, lire en ligne)
- ↑ 4,0 4,1 4,2 4,3 4,4 et 4,5 C. C. Norland et J. B. Kirsner, « Toxic dilatation of colon (toxic megacolon): etiology, treatment and prognosis in 42 patients », Medicine, vol. 48, no 3, , p. 229–250 (ISSN 0025-7974, PMID 5769743, DOI 10.1097/00005792-196905000-00003, lire en ligne)
- ↑ 5,0 5,1 5,2 et 5,3 C. Ausch, R. D. Madoff, M. Gnant et H. R. Rosen, « Aetiology and surgical management of toxic megacolon », Colorectal Disease: The Official Journal of the Association of Coloproctology of Great Britain and Ireland, vol. 8, no 3, , p. 195–201 (ISSN 1462-8910, PMID 16466559, DOI 10.1111/j.1463-1318.2005.00887.x, lire en ligne)
- ↑ 6,00 6,01 6,02 6,03 6,04 6,05 6,06 6,07 6,08 6,09 6,10 6,11 6,12 6,13 6,14 6,15 6,16 6,17 6,18 6,19 6,20 6,21 6,22 6,23 6,24 et 6,25 Ewelina Skomorochow et Jose Pico, StatPearls, StatPearls Publishing, (PMID 31613459, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/22843318
- ↑ 8,0 et 8,1 J. L. Trudel, M. Deschênes, S. Mayrand et A. N. Barkun, « Toxic megacolon complicating pseudomembranous enterocolitis », Diseases of the Colon and Rectum, vol. 38, no 10, , p. 1033–1038 (ISSN 0012-3706, PMID 7555415, DOI 10.1007/BF02133974, lire en ligne)
- ↑ Loren Berman, Tobias Carling, Tamara N. Fitzgerald et Robert L. Bell, « Defining surgical therapy for pseudomembranous colitis with toxic megacolon », Journal of Clinical Gastroenterology, vol. 42, no 5, , p. 476–480 (ISSN 0192-0790, PMID 18277885, DOI 10.1097/MCG.0b013e31804bbe12, lire en ligne)
- ↑ 10,0 et 10,1 L. Clifford McDonald, Dale N. Gerding, Stuart Johnson et Johan S. Bakken, « Clinical Practice Guidelines for Clostridium difficile Infection in Adults and Children: 2017 Update by the Infectious Diseases Society of America (IDSA) and Society for Healthcare Epidemiology of America (SHEA) », Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America, vol. 66, no 7, 03 19, 2018, e1–e48 (ISSN 1537-6591, PMID 29462280, Central PMCID 6018983, DOI 10.1093/cid/cix1085, lire en ligne)
- ↑ Natasha Bagdasarian, Krishna Rao et Preeti N. Malani, « Diagnosis and treatment of Clostridium difficile in adults: a systematic review », JAMA, vol. 313, no 4, , p. 398–408 (ISSN 1538-3598, PMID 25626036, Central PMCID 6561347, DOI 10.1001/jama.2014.17103, lire en ligne)
- ↑ Ciarán P. Kelly et J. Thomas LaMont, « Clostridium difficile--more difficult than ever », The New England Journal of Medicine, vol. 359, no 18, , p. 1932–1940 (ISSN 1533-4406, PMID 18971494, DOI 10.1056/NEJMra0707500, lire en ligne)
- ↑ Daniel W. Hommes, Gerben Sterringa, Sander J. H. van Deventer et Guido N. J. Tytgat, « The pathogenicity of cytomegalovirus in inflammatory bowel disease: a systematic review and evidence-based recommendations for future research », Inflammatory Bowel Diseases, vol. 10, no 3, , p. 245–250 (ISSN 1078-0998, PMID 15290919, DOI 10.1097/00054725-200405000-00011, lire en ligne)
- ↑ M. Mourelle, F. Casellas, F. Guarner et A. Salas, « Induction of nitric oxide synthase in colonic smooth muscle from patients with toxic megacolon », Gastroenterology, vol. 109, no 5, , p. 1497–1502 (ISSN 0016-5085, PMID 7557131, DOI 10.1016/0016-5085(95)90636-3, lire en ligne)
- ↑ Shohib Tariq, Assad Farooq, Ibrar Ali et Haren Wijesinghe, « Toxic colonoscopy--how investigating active inflammatory bowel disease can lead to the serious complication of toxic megacolon », BMJ case reports, vol. 2015, (ISSN 1757-790X, PMID 26202312, Central PMCID 4513581, DOI 10.1136/bcr-2015-209769, lire en ligne)
- ↑ 16,0 16,1 16,2 16,3 16,4 et 16,5 (en) « Toxic Megacolon Differential Diagnoses », sur emedicine.medscape.com (consulté le 2 mai 2021)
- ↑ 17,0 et 17,1 (en) E. Eghbali, A. Akhavi Milani, M. Shirmohamadi et H. Hosseinifard, « CT features of toxic megacolon: A systematic review », Radiography, vol. 27, no 2, , p. 716–720 (ISSN 1078-8174, PMID 33189537, DOI 10.1016/j.radi.2020.10.019, lire en ligne)
- ↑ (en) Jiten Desai et Mohamed Elnaggar, « Toxic Megacolon: Background, Pathophysiology, Management Challenges and Solutions », sur Clinical and Experimental Gastroenterology, (consulté le 29 juillet 2021)
- ↑ M. Imbriaco et E. J. Balthazar, « Toxic megacolon: role of CT in evaluation and detection of complications », Clinical Imaging, vol. 25, no 5, , p. 349–354 (ISSN 0899-7071, PMID 11682295, DOI 10.1016/s0899-7071(01)00330-8, lire en ligne)
- ↑ V. W. Vanek et M. Al-Salti, « Acute pseudo-obstruction of the colon (Ogilvie's syndrome). An analysis of 400 cases », Diseases of the Colon and Rectum, vol. 29, no 3, , p. 203–210 (ISSN 0012-3706, PMID 3753674, DOI 10.1007/BF02555027, lire en ligne)
- ↑ R. De Giorgio, G. Sarnelli, R. Corinaldesi et V. Stanghellini, « Advances in our understanding of the pathology of chronic intestinal pseudo-obstruction », Gut, vol. 53, no 11, , p. 1549–1552 (ISSN 0017-5749, PMID 15479666, Central PMCID 1774265, DOI 10.1136/gut.2004.043968, lire en ligne)
- ↑ 22,0 et 22,1 Rajkumar Doshi, Jiten Desai, Yash Shah et Dean Decter, « Incidence, features, in-hospital outcomes and predictors of in-hospital mortality associated with toxic megacolon hospitalizations in the United States », Internal and Emergency Medicine, vol. 13, no 6, , p. 881–887 (ISSN 1970-9366, PMID 29948833, DOI 10.1007/s11739-018-1889-8, lire en ligne)
- ↑ D. H. Present, D. Wolfson, I. M. Gelernt et P. H. Rubin, « Medical decompression of toxic megacolon by "rolling". A new technique of decompression with favorable long-term follow-up », Journal of Clinical Gastroenterology, vol. 10, no 5, , p. 485–490 (ISSN 0192-0790, PMID 3183326, DOI 10.1097/00004836-198810000-00004, lire en ligne)
- ↑ 24,0 24,1 et 24,2 S. P. L. Travis, E. F. Stange, M. Lémann et T. Oresland, « European evidence-based Consensus on the management of ulcerative colitis: Current management », Journal of Crohn's & Colitis, vol. 2, no 1, , p. 24–62 (ISSN 1873-9946, PMID 21172195, DOI 10.1016/j.crohns.2007.11.002, lire en ligne)
- ↑ Chia-Wei Hung, Wei-Fong Wu et Chen-Long Wu, « Rotavirus gastroenteritis complicated with toxic megacolon », Acta Paediatrica (Oslo, Norway: 1992), vol. 98, no 11, , p. 1850–1852 (ISSN 1651-2227, PMID 19650837, DOI 10.1111/j.1651-2227.2009.01444.x, lire en ligne)
- ↑ « Traitement de la diarrhée ou de la colite associée à Clostridium Difficile » (consulté le 7 août 2021)
- ↑ S. H. Danovitch, « Fulminant colitis and toxic megacolon », Gastroenterology Clinics of North America, vol. 18, no 1, , p. 73–82 (ISSN 0889-8553, PMID 2493427, lire en ligne)

