Appendicite
| Maladie | |||
 | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | État subfébrile, Signe du rebond, Signe de Dunphy, Défense abdominale au quadrant inférieur droit, Défense abdominale généralisée, Tachycardie , Signe d'Aaron , Signe de Rovsing , Signe de McBurney , Signe de l'obturateur , ... [+] | ||
| Symptômes |
Anorexie , Nausées, Douleur abdominale péri-ombilicale, Douleur abdominale au quadrant inférieur droit, Iléus réflexe, Pollakiurie , Urgenturie , Diarrhée , Vomissement , Température corporelle élevée | ||
| Diagnostic différentiel |
Salpingite, Cancer du côlon, Rupture de kyste ovarien, Endométriose, Adénite mésentérique, Pneumonie de la base droite, Abcès tubo-ovarien, Grossesse ectopique, Mittleschmerz, Torsion ovarienne, ... [+] | ||
| Informations | |||
| Terme anglais | Appendicitis | ||
| Wikidata ID | Q121041 | ||
| SNOMED CT ID | 74400008 | ||
| Spécialités | Chirurgie générale, Médecine d'urgence, Médecine familiale, Gastro-entérologie | ||
| |||
L'appendicite est une inflammation de l'appendice vermiforme.
Anatomie

Dans environ 65 % des cas, l'appendice est retrouvé dans une position oblique, pelvienne. Cependant, chez 25 % des individus, il est également possible de retrouver le repli en position rétrocæcale, c'est-à-dire inséré dans la fossette rétrocæcale. Enfin, 5 % des patients concernés possèdent l'appendice vermiforme dirigé latéralement et crânialement, situé dans la gouttière paracolique droite (entre le côlon ascendant et la paroi abdominale antérolatérale)[1]. L'appendice est vascularisé par l'artère terminale de la branche iléo-colique de l'artère mésentérique supérieure. Le drainage lymphatique relève de celui du colon droit, avec souvent un ou deux ganglions à même le mésoappendice.
Embryologie

L'appendice se développe de manière embryonnaire au cours de la cinquième semaine. Pendant ce temps, il y a un mouvement de l'intestin moyen vers le cordon ombilical externe avec le retour éventuel vers l'abdomen et la rotation du caecum. Il en résulte la localisation rétrocæcale habituelle de l'appendice[2]. Aujourd'hui, il est admis que cet organe peut avoir une fonction immunoprotectrice et agir comme un organe lymphoïde, en particulier chez les jeunes individus. Certaines théories soutiennent que l'appendice fait office de réservoir de « bonnes » bactéries coliques. D'autres argumentent que cet organe est plutôt un résidu développemental moyen et qu'il n'a pas de fonction réelle[3][4][5][6].
Épidémiologie
L'appendicite survient le plus souvent entre 5 et 45 ans, l'âge moyen étant de 28 ans [7]. L'incidence est d'environ 233 cas/100 000 individus. Les hommes sont légèrement plus prédisposés que les femmes au développement d'une appendicite aiguë, avec un taux d'incidence de 8,6 % pour les hommes et de 6,7 % pour les femmes. Chaque année, aux États-Unis, on dénombre environ 300 000 visites à l'hôpital pour des affections liées à l'appendicite[6].
Étiologies
L'appendicite est généralement causée par une obstruction de la lumière appendiculaire. Cette obstruction peut résulter d'un appendicolithe (selles impactées) ou d'autres étiologies mécaniques. Les tumeurs appendiculaires telles que les tumeurs carcinoïdes ou les adénocarcinomes, les parasites intestinaux, les corps étrangers intestinaux et le tissu lymphoïde hypertrophié sont autant de causes connues d'obstruction appendiculaire et d'appendicite. Lorsque la lumière appendiculaire est obstruée, des bactéries s'accumulent dans l'appendice et provoquent une inflammation aiguë entraînant la perforation et/ou la formation d'un abcès[8][9][6].
Les enfants sont plus souvent sujets à une hypertrophie lymphoïde d'origine virale ou bactérienne, tandis que les adultes développent davantage une obstruction secondaire à un fécalithe.
Physiopathologie
La physiopathologie de l'appendicite résulte généralement de l'obstruction de l'orifice appendiculaire. Cela conduit à une inflammation, une ischémie localisée, une perforation avec la formation d'un abcès contenu ou une perforation franche provoquant une péritonite. Cette obstruction peut être causée par une hyperplasie lymphoïde, des infections (parasitaires), des fécalithes ou encore des tumeurs bénignes ou malignes. Lorsqu'une obstruction est la cause d'une appendicite, elle entraîne une augmentation de la pression intraluminale et pariétale, ce qui provoque une occlusion des petits vaisseaux et une stase lymphatique. Une fois obstrué, l'appendice se remplit de mucus et se distend, puis, au fur et à mesure que le compromis lymphatique et vasculaire progresse, la paroi de l'appendice devient ischémique et nécrotique. Une prolifération bactérienne se produit alors dans l'appendice obstrué. Les organismes aérobes prédominent dans l'appendicite précoce, auxquels succède une prolifération mixte des anaérobes et aérobes. En cas d'inflammation et de nécrose importantes, l'appendice risque de se perforer, entraînant un abcès localisé ou une péritonite franche[10][6].
| Anaérobes | % | Aérobes | % |
|---|---|---|---|
| Bacteroides fragilis | 80 | Escherichia coli | 77 |
| Bacteroides thetaiotaomicron | 61 | Streptococcus viridans | 43 |
| Bilophila wadsworthia | 55 | Group D streptococcus | 27 |
| Peptostreptococcus | 46 | Pseudomonas | 18 |
Présentation clinique
Facteurs de risque
Les principaux facteurs de risque connus sont :
Questionnaire
Généralement, l'appendicite se présente par :
- une douleur abdominale péri-ombilicale qui se localise ensuite au quadrant inférieur droit en 24 à 48 heures [note 1]
- l'anorexie
- des nausées et des vomissements.
La migration de la douleur, l'anorexie et les nausées ou vomissements sont pathognomoniques de l'appendicite. La douleur peut s'accompagner ou non de l'un des symptômes suivants[6] :
- la fièvre (40% des patients)
- la diarrhée
- l'iléus réflexe
- la pollakiurie ou urgenturie[note 2].
Certains patients peuvent présenter des caractéristiques inhabituelles. Jusqu'à 40% des individus auraient des symptômes atypiques.
L'évolution temporelle des symptômes est variable, mais suit généralement l'appendicite précoce au bout de 12 à 24 heures jusqu'à la perforation après plus de 48 heures. Dans 75 % des cas, les patients se présentent dans les 24 heures suivant l'apparition des symptômes[6].
Examen clinique

Les résultats de l'examen physique sont souvent subtils, en particulier dans l'appendicite précoce[6].
Les signes vitaux incluent parfois :
- une tachycardie
- un état subfébrile
- de la fièvre.
Au fur et à mesure que l'inflammation progresse, des signes d'inflammation péritonéale se développent. Les signes incluent[6] :
- le signe de McBurney[note 3] et le d'Aaron
- le signe de Rovsing[note 4]
- le signe du rebond[note 5]
- le signe de Dunphy[note 6]
- la défense abdominale au quadrant inférieur droit ou défense abdominale généralisée
- le signe du psoas (rare)[note 7]
- le signe de l'obturateur (rare)[note 8].
Examens paracliniques
Laboratoire
Les laboratoires incluent généralement les éléments suivants[6] :
- une formule sanguine complète : leucocytose (pas toujours présent), présence de granulocytes immatures[note 9]
- les électrolytes sériques
- la créatinémie
- la protéine C-réactive : augmentée [note 10][note 11]
- une analyse d'urine
- un β-HCG[note 12].
Imagerie
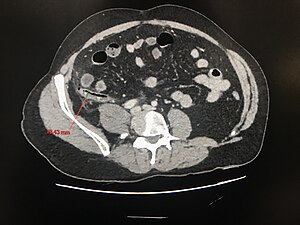
Tomodensitométrie abdominale
La tomodensitométrie abdominale avec injection de produit de contraste offre une précision supérieure à 95% pour le diagnostic de l'appendicite et est de plus en plus utilisé en raison de son accessibilité croissante et de sa lecture à distance. La tomodensitométrie (TDM) est également préférable dans les cas d'obésité abdominale qui nuisent à l'échographie. De plus, chez les personnes âgées, dont les risques de néoplasie sont plus élevés, cette modalité d'imagerie étoffe le diagnostic[6].
Les critères de tomodensitométrie pour l'appendicite sont[Référence nécessaire] :
- une hypertrophie de l'appendice (plus de 6 mm de diamètre)
- un épaississement de la paroi appendiculaire (supérieur à 2 mm)
- une infiltration de graisse péri-appendiculaire
- un rehaussement de la paroi appendiculaire
- la présence d'appendicolite (environ 25 % des patients).
Il est inhabituel de voir de l'air ou du contraste dans la lumière avec une appendicite en raison d'une distension luminale et d'un possible blocage dans la plupart des cas d'appendicite. Le fait de ne pas visualiser l'appendice n'exclut pas la possibilité d'une appendicite[6]. La TDM permet de bien évaluer les abcès, la péritonite (liquide libre), les adénopathies et la relation entre l'appendice et les autres organes.
Échographie abdominale
L'échographie abdominale est moins sensible (85 %) et spécifique (90 %) que la tomodensitométrie, mais peut être utile pour éviter les rayonnements ionisants chez les enfants et les femmes enceintes. Les critères échographiques sont :
- un diamètre de l'appendice supérieur à 7 mm
- une paroi appendiculaire épaissie
- la présence d'un cône d'ombre appendiculaire (témoigne d'un appendicolithe)
- une lésion en cible
- du liquide péri-appendiculaire
- une lumière non-compressible (phlegmon ou un abcès).
IRM abdominale
La résonance magnétique abdominale peut également être utile pour la patiente enceinte (section femme enceinte) avec une suspicion d'appendicite et une échographie indéterminée[6].
Approche clinique
L'évaluation se fait généralement en salle d'urgence, puis le patient est référé à l'équipe chirurgicale qui décidera de la conduite finale. L'équipe d'urgence doit débuter les antibiotiques intra-veineux. Il est possible de poser un diagnostic clinique avec les signes, symptômes et analyses de sang sans avoir de résultats d'imagerie. Il s'agit du score d'Alvarado. Celui-ci est toutefois peu utilisé au quotidien. Il est communément admis que l'on peut omettre l'imagerie pour un jeune homme avec un score d'Alvarado élevé (7 et plus)[Référence nécessaire]. On préfère pratiquer les examens d'imagerie avec les femmes pour confirmer le diagnostic puisque les pathologies gynécologiques doivent être écartées.
Critères d'Alvarado
| Symptômes | |
|---|---|
| Migration de la douleur à la FID | 1 |
| Anorexie ou corps cétoniques urinaires | 1 |
| Nausées ou vomissements | 1 |
| Douleur à la FID | 2 |
| Signes | |
| Signe du rebond | 1 |
| Température > 37,3 | 1 |
| Valeurs de laboratoire | |
| Leucocytose > 10 000 | 2 |
| Neutrophilie > 70% | 1 |
| |
Il existe maintenant un nouveau score intégrant également les bilans paracliniques de l'inflammation (protéine C-réactive)[13].
Diagnostic différentiel
Le diagnostic différentiel comprend[6] :
| Système | Diagnostic |
|---|---|
| Pédiatrie | |
| Gynécologie | |
| Urologie | |
| Infectieux | |
| Gastro-intestinal autre | |
| Musculosquelettique |
Traitement
Traitement médical
Pendant son séjour aux urgences, le patient doit être maintenu NPO et hydraté par voie intraveineuse avec cristalloïde.
Le choix des antiobiotiques doit permettre de couvrir les bactéries entérocoliques aérobiques et anaérobiques. Les antibiotiques doivent être administrés par voie intraveineuse dès que le diagnostic est posé en utilisant les suivants :
- 1er choix : Ceftriaxone + metronidazole ou Ciprofloxacine + metronidazole
- pour les cas complexes : piperotazobactam ou ertapenem.
L'administration précoce d'antibiotiques IV diminue les complications et permet de temporiser la situation dans l'attente de l'intervention chirurgicale. Un relais par voie buccale peut être envisagé au congé selon les trouvailles peropératoire. Certains chirurgiens estiment que les antibiotiques de routine chez les patients atteints d'une appendicite non compliquée ne sont pas justifiés, tandis que d'autres les administrent systématiquement.
Les antibiotiques administrés seuls, sans intervention chirurgicale, ont un taux de succès de 73 %, tandis que le traitement chirurgical standard a un taux de succès de 97,4 %[14]. Le concensus scientifique actuel est de toujours procéder à une appendicectomie chez les patients atteints d'une appendicite, à l'exception des patients pour lesquels la chirurgie serait contre-indiquée[14][15].
Traitement chirurgical
L'appendicectomie laparoscopique est préférable à l'approche ouverte[16][17]. La plupart des appendicectomies simples sont réalisées par voie laparoscopique. Dans les cas d'abcès ou d'infection avancée, l'approche ouverte peut s'avérer nécessaire. L'approche laparoscopique est moins douloureuse, permet une récupération plus rapide et offre la possibilité d'explorer la majeure partie de l'abdomen par de petites incisions[6].
Pour les patients présentant un abcès appendiculaire, certains chirurgiens poursuivent l'administration les antibiotiques pendant plusieurs semaines puis pratiquent une appendicectomie élective. Lorsque l'appendice est rompu, l'intervention peut toujours être effectuée par voie laparoscopique, mais une irrigation extensive de l'abdomen et du bassin est nécessaire[6].
Le traitement de référence (étalon d'or) pour l'appendicite aiguë consiste à effectuer une appendicectomie. Voici une liste des avantages pour les deux approches chirurgicales :
| Approche | Avantages | Inconvénients |
|---|---|---|
| Laparoscopie |
|
|
| Laparotomie
(incision de Rocky-Davis à l'horizontal ; incision de McBurney en diagonale) |
|
|
Les antibiotiques en postopératoires ne sont pas indiqués pour les appendictes simples non perforées. Dans une étude randomisée-controlée de 269 patients, le taux de complications infectieuses n'était pas significativement différent entre 1 dose pré-opératoire (6,5 %), 3 doses postopératoires (6,4 %) ou 5 jours (3,6 %)[18]. Jusqu'à 10 % des patients avec appendicite perforée développe un processus d'abcédation intra-abdominal qui peut généralement être drainé de façon percutanée.
Radiologie d'intervention et traitement médical
Lorsqu'un abcès est bien circonscrit, un drainage percutané est indiqué, suivi d'une appendicectomie en chirurgie (d'un jour) 6 à 8 semaines plus tard[18]. En effet, il a été démontré que la réalisation d'une appendicectomie d'urgence en présence d'un phlegmon ou d'un abcès était dangereuse. Une méta-analyse de plus de 1500 patients a démontré un taux plus élevé d'occlusion intestinale, d'iléus prolongé, d'abcès, d'infection intra-abdominale ou de réopération[19]. Une autre méta-analyse regroupant 61 études a rapporté un taux de succès du traitement médical dans 93 % des cas[20].
Situations particulières
Femme enceinte
L'appendicite demeure l'urgence chirurgicale la plus fréquente chez les femmes enceintes. Pour ces dernières, l'intervention chirurgicale doit être effectuée promptement afin de réduire les risques de complications telles que la septicémie, la péritonite, l'abcès et le travail prématuré. La procédure à favoriser est la laparoscopie[16]. La perte fœtale est de l'ordre de 1,5 % pour les appendicites non compliquées et peut atteindre 36 % pour les péritonites appendiculaires[18].
Appendicite blanche
Il n'y a pas de consensus franc sur la conduite à tenir, mais il est généralement convenu de procéder à une appendicectomie prophylactique. De 10 à 20 % des suspicions d'appendicite seront négatives. Selon le SAGES[21], 40 % des patients présenteront une appendicite lors l'analyse pathologique finale.
Enfant
Le taux de péritonite purulente est plus élevé chez l'enfant, jusqu'à 50 % chez les moins d'un an. L'intervention chirurgicale est indiquée promptement. Il existe aussi un score de probabilité d'appendicite chez l'enfant : https://www.mdcalc.com/pediatric-appendicitis-score-pas
Suspicion de néoplasie
En peropératoire, si une néoplasie ou un aspect pseudo-tumoral est constaté, nous devons procéder à une hémicolectomie droite pour un échantillonnage ganglionnaire suffisant. Le patient doit toujours avoir consenti à une intervention plus extensive qu'une simple appendicectomie.
Abcès
Les patients qui tardent à consulter ou qui ont une perforation rapide de leur appendice peuvent développer des abcès. La conduite à tenir est illustrée ici.
L'appendicectomie d'intervalle est recommandée pour les patients ayant eu une appendicite « refroidie ». Il est recommandé d'attendre 6 semaines après l'événement index pour diminuer les phénomènes inflammatoires. Il n'est pas obligatoire de procéder à l'appendicectomie, mais elle est fortement conseillée pour les enfants et les jeunes adultes qui sont plus susceptibles de connaître un second épisode. Les adultes de plus de 40 ans devraient subir, au minimum, une coloscopie longue et une tomodensitométrie de suivi pour s'assurer qu'il n'y a pas de néoplasie[18].
Suivi
Au terme de leur hospitalisation, les patients sont informés des risques de complications et sont incités à se présenter à nouveau s'ils développent de la fièvre, un iléus ou souffrent de douleurs abdominales. Pour la laparoscopie, le taux d'infection intra-abdominale postopératoire est de 5 %. Une des causes fréquentes est la perte d'un fécalithe dans la cavité abdominale lors de la transection appendiculaire. Lors de l'intervention, un drain abdominal peut être laissé en place s'il y a une cavité d'abcédation bien définie. Si un moignon appendiculaire trop long est laissé en place, une seconde appendicite peut survenir quelques années plus tard[22]. Il est important de transéquer à la base des ténias coliques.
On revoit généralement le patient 4 à 6 semaines postopératoires en consultation externe. La pathologie doit être validée, car 1 % des appendicites sont causées par une néoplasie appendiculaire.
Une colonoscopie longue pour examiner le bas fond cæcal est recommandée pour exclure une néoplasie colique chez les patients de 50 ans et plus [Référence nécessaire].
Complications
Les complications de l'appendicite sont les suivantes[6] :
- un abcès abdominal
- une fistule colocutanée
- une péritonite bactérienne[note 13]
- le sepsis et le choc septique.
Évolution
Le risque de rupture est variable, mais il est d'environ 2 % à 36 heures et augmente d'environ 5 % toutes les 12 heures par la suite[6].
Prévention
À ce jour, il n'y a aucune prévention possible.
Notes
- ↑ Initialement, lorsque les fibres nerveuses afférentes viscérales de T8 à T10 sont stimulées, le patient a une vague douleur centralisée. Lorsque l'appendice devient plus inflammé et que le péritoine pariétal adjacent est irrité, la douleur devient plus localisée dans le quadrant inférieur droit.
- ↑ Irritation de la vessie par contiguïté de l'appendice
- ↑ douleur au tiers distal entre l'ombilic et l'épine antéro-supérieure iliaque droite
- ↑ Douleur du quadrant inférieur droit provoquée par la palpation du quadrant inférieur gauche
- ↑ Douleur subite à FID au retrait rapide de la pression à la FIG. Le signe du rebond est également nommé le signe de Blumberg.
- ↑ Augmentation des douleurs abdominales avec la toux
- ↑ Douleur à la rotation externe ou extension passive de la hanche droite suggérant une appendicite rétrocecale
- ↑ Douleur à la rotation interne de la hanche droite suggérant une appendicite pelvienne. Les patients fléchissent souvent la hanche pour raccourcir le muscle principal du psoas et soulager la douleur.
- ↑ Des globules blancs élevés avec ou sans décalage à gauche sont classiquement présents, mais jusqu'à un tiers des patients atteints d'appendicite aiguë présenteront un nombre de globules blancs normal.
- ↑ Témoigne plutôt de la gravité de la situation
- ↑ Une élévation de la CRP est un facteur prédictif fort d'une appendicite chez l'enfant, surtout si >10.
- ↑ Il est important de demander un beta-HCG à toute femme en âge de procréer - autant pour le diagnostic différentiel que pour adapter la conduite thérapeutique.
- ↑ Les enfants sont beaucoup plus à risque de péritonite purulente que les adultes.
Références
- Cette page a été modifiée ou créée le 2020-08-29 à partir de Appendicitis (StatPearls / Appendicitis (2020-08-10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29630245 (livre).
- ↑ « Appendicite », Wikipédia, (lire en ligne)
- ↑ Moore, Keith L., et Torchia, Mark G.,, The developing human : clinically oriented embryology (ISBN 978-0-323-61156-5, 0-323-61156-7 et 978-0-323-61157-2, OCLC 1083229069, lire en ligne)
- ↑ George Vaos, Anastasia Dimopoulou, Eleana Gkioka et Nick Zavras, « Immediate surgery or conservative treatment for complicated acute appendicitis in children? A meta-analysis », Journal of Pediatric Surgery, vol. 54, no 7, , p. 1365–1371 (ISSN 1531-5037, PMID 30115448, DOI 10.1016/j.jpedsurg.2018.07.017, lire en ligne)
- ↑ Benoit Gignoux, Marie-Cecile Blanchet, Thomas Lanz et Alexandre Vulliez, « Should ambulatory appendectomy become the standard treatment for acute appendicitis? », World journal of emergency surgery: WJES, vol. 13, , p. 28 (ISSN 1749-7922, PMID 29988464, Central PMCID 6025707, DOI 10.1186/s13017-018-0191-4, lire en ligne)
- ↑ Kevin A. Eng, Aryan Abadeh, Carolina Ligocki et Yvonne K. Lee, « Acute Appendicitis: A Meta-Analysis of the Diagnostic Accuracy of US, CT, and MRI as Second-Line Imaging Tests after an Initial US », Radiology, vol. 288, no 3, , p. 717–727 (ISSN 1527-1315, PMID 29916776, DOI 10.1148/radiol.2018180318, lire en ligne)
- ↑ 6,00 6,01 6,02 6,03 6,04 6,05 6,06 6,07 6,08 6,09 6,10 6,11 6,12 6,13 6,14 6,15 6,16 6,17 et 6,18 Mark W. Jones, Richard A. Lopez et Jeffrey G. Deppen, StatPearls, StatPearls Publishing, (PMID 29630245, lire en ligne)
- ↑ Townsend, Courtney M., Jr.,, Beauchamp, R. Daniel,, Evers, B. Mark, 1957- et Mattox, Kenneth L., 1938-, Sabiston textbook of surgery : the biological basis of modern surgical practice (ISBN 978-0-323-29987-9, 0-323-29987-3 et 978-0-323-40162-3, OCLC 921338900, lire en ligne)
- ↑ Muhammad Sohaib Khan, Mustafa Belal Hafeez Chaudhry, Noman Shahzad et Marvi Tariq, « Risk of appendicitis in patients with incidentally discovered appendicoliths », The Journal of Surgical Research, vol. 221, , p. 84–87 (ISSN 1095-8673, PMID 29229158, DOI 10.1016/j.jss.2017.08.021, lire en ligne)
- ↑ Mark D. Stringer, « Acute appendicitis », Journal of Paediatrics and Child Health, vol. 53, no 11, , p. 1071–1076 (ISSN 1440-1754, PMID 29044790, DOI 10.1111/jpc.13737, lire en ligne)
- ↑ Amy L. Hamilton, Michael A. Kamm, Siew C. Ng et Mark Morrison, « Proteus spp. as Putative Gastrointestinal Pathogens », Clinical Microbiology Reviews, vol. 31, no 3, (ISSN 1098-6618, PMID 29899011, Central PMCID 6056842, DOI 10.1128/CMR.00085-17, lire en ligne)
- ↑ E. P. Dellinger, « Surgical Infections By Donald E. Fry. Boston: Little, Brown and Co, 1995. 787 pp., illustrated. $89.95 », Clinical Infectious Diseases, vol. 20, no 4, , p. 1084–1084 (ISSN 1058-4838 et 1537-6591, DOI 10.1093/clinids/20.4.1084, lire en ligne)
- ↑ Robert Ohle, Fran O'Reilly, Kirsty K. O'Brien et Tom Fahey, « The Alvarado score for predicting acute appendicitis: a systematic review », BMC Medicine, vol. 9, no 1, , p. 139 (ISSN 1741-7015, PMID 22204638, Central PMCID PMC3299622, DOI 10.1186/1741-7015-9-139, lire en ligne)
- ↑ (en) « Pediatric Appendicitis Score (PAS) », sur MDCalc (consulté le 21 décembre 2022)
- ↑ 14,0 et 14,1 (en) « Antibiotic therapy compared to appendectomy in the treatment of acute appendicitis. »
- ↑ Gerard J. Fitzmaurice, Billy McWilliams, Hisham Hurreiz et Emanuel Epanomeritakis, « Antibiotics versus appendectomy in the management of acute appendicitis: a review of the current evidence », Canadian Journal of Surgery. Journal Canadien De Chirurgie, vol. 54, no 5, , p. 307–314 (ISSN 1488-2310, PMID 21651835, Central PMCID 3195652, DOI 10.1503/cjs.006610, lire en ligne)
- ↑ 16,0 et 16,1 (en-US) « Guidelines for Laparoscopic Appendectomy - A SAGES Publication », sur SAGES (consulté le 18 septembre 2020)
- ↑ 17,0 et 17,1 « Laparoscopic surgery compared to open surgery for suspected appendicitis »
- ↑ 18,0 18,1 18,2 et 18,3 Cameron, John L., et Cameron, Andrew M. (Andrew MacGregor),, Current surgical therapy (ISBN 0323640591, OCLC 1126789380, lire en ligne)
- ↑ Constantinos Simillis, Panayiotis Symeonides, Andrew J. Shorthouse et Paris P. Tekkis, « A meta-analysis comparing conservative treatment versus acute appendectomy for complicated appendicitis (abscess or phlegmon) », Surgery, vol. 147, no 6, , p. 818–829 (ISSN 1532-7361, PMID 20149402, DOI 10.1016/j.surg.2009.11.013, lire en ligne)
- ↑ Roland E. Andersson et Max G. Petzold, « Nonsurgical Treatment of Appendiceal Abscess or Phlegmon », Annals of Surgery, vol. 246, no 5, , p. 741–748 (ISSN 0003-4932, DOI 10.1097/sla.0b013e31811f3f9f, lire en ligne)
- ↑ « Guidelines for laparoscopic appendectomy »
- ↑ Stavros A. Antoniou, « Closure of the appendix stump in laparoscopic appendicectomy », Annals of Laparoscopic and Endoscopic Surgery, vol. 3, , p. 19–19 (ISSN 2518-6973, DOI 10.21037/ales.2018.03.03, lire en ligne)
