Entérite à Shigella
| Maladie | |
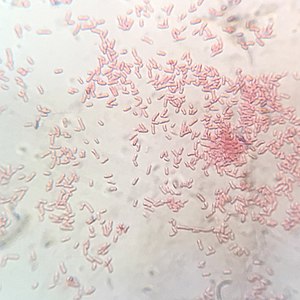 Shigella flexneri au microscope : bactérie gram négative en bâtonnet. La coloration rosée est causée par la coloration à la safranine. | |
| Caractéristiques | |
|---|---|
| Signes | Déshydratation, Tachycardie , Tachypnée , Sensibilité abdominale, Asthénie , Péristaltisme augmenté, Distension abdominale , Hématochézie , Hypotension artérielle , Choc hypovolémique, ... [+] |
| Symptômes |
Coma, Convulsions, Anorexie , Nausées, Anurie, Inconfort abdominal, Coliques diffuses, Diarrhée mucoïde, Diarrhée sanglante, Ténesme, ... [+] |
| Diagnostic différentiel |
Syndrome du côlon irritable, Hyperthyroïdie, Cancer du côlon, Chimiothérapie, Fibrose kystique, Colite ulcéreuse, COVID-19, Giardiase, Norovirus, Maladie cœliaque, ... [+] |
| Informations | |
| Terme anglais | Shigella, Shigella enteritis, Shigellosis |
| Autres noms | Shigellose |
| Wikidata ID | Q131029 |
| SNOMED CT ID | 1163126007 |
| Spécialités | Gastro-entérologie, Médecine d'urgence, Pédiatrie, Infectiologie |
|
| |
La shigellose est une forme de diarrhée bactérienne causée par des bactéries gram-négatives Shigella.
Épidémiologie
À l'échelle mondiale, il y a approximativement 188 millions de cas/an avec environ 1 million de décès/an.[1] Dans les pays développés, l'incidence est d'environ 1,5 million de cas par an. Aux États-Unis, il en résulte environ 450 000 cas par an. [2]
La plupart des cas signalés aux États-Unis sont causés par S. sonnei (77%). Le sérotype responsable principalement de la maladie dans les pays en développement est S. flexneri. Elle est plus fréquente chez les jeunes enfants avec la plupart des cas rapportés chez les enfants (28 cas / 100 000 chez les enfants) de moins de 4 ans et 25 cas / 100 000 chez les 4 à 11 ans). La shigella est la cause la plus fréquente de maladies diarrhéiques chez les enfants de moins de 5 ans en Afrique saharienne et en Asie du Sud. [3] Il n'y a pas de prédominance de genre et ni de prédilection raciale pour la shigellose.[2]
La shigellose est courante dans les garderies et les établissements résidentiels aux États-Unis.[4] Une transmission d'origine alimentaire a également été signalée aux États-Unis.[5] Des épidémies de shigellose sont également survenues chez des hommes ayant des rapports sexuels avec des hommes.
Elle est fréquente dans les pays en développement et découle d'une alimentation contaminée, de mauvaises conditions d'hygiène ou d'un contact direct avec une personne infectée. Les bactéries Shigella peuvent provoquer une infection dans tous les groupes d'âge. Les groupes à haut risque sont constitués des enfants en bas âge, les personnes âgées et les immunosupprimés.
Étiologies
La shigellose est une maladie d'origine alimentaire ou hydrique causée par la bactérie Shigella, une bacille gram-négative, non mobile, facultativement anaérobie et non sporulée. Il a 4 sérotypes: [2]
- le sérotype A : Shigella dysenteriae (12 sérotypes)
- le sérotype B : Shigella flexneri (6 sérotypes)
- le sérotype C : Shigella boydii (23 sérotypes)
- le sérotype D : Shigella soneii (1 sérotype).
Shigella sonnei se distingue des autres sérotypes par l'expression de l'ornithine décarboxylase, tandis que les sérotypes A, B et C ne peuvent être différenciés par aucun marqueur biochimique.[2] Le sérotype D provoque une maladie bénigne qui peut se limiter à une diarrhée aqueuse tandis que Shigella flexneri et Shigella dysenteriae provoquent une dysenterie avec diarrhée sanglante. [6][7][2]
Physiopathologie
Voie de transmission
La voie de transmission de la shigellose se fait principalement par voie fécale-orale dans les pays développés et par voie fécale-orale, hydrique ou alimentaire dans les pays en développement. [8] Cependant, elle peut également être transmis sexuellement, en particulier chez les hommes ayant des rapports sexuels avec des hommes (HARSAH) ou par des mouches[9][10]. Les humains sont le seul réservoir naturel de la Shigella.[2]
Taille de l'inoculum
Le nombre d'organismes nécessaires pour provoquer la maladie est généralement de 10 à 200 en raison d'une résistance à l'acidité gastrique et de la diminution induite des mécanismes de défense de l'hôte.[2] La taille de l'inoculum nécessaire pour provoquer une infection est faible.[2]
Pathogenèse
Une fois ingérée, Shigella pénètre dans l'intestin grêle et se multiplie pour ensuite pénétrer dans le gros intestin. Shigella provoque des lésions cellulaires et des complications résultant de l'invasion directe de la muqueuse du côlon et de la production d'entérotoxines.[2]
Invasion directe des cellules épithéliales
Dans le gros intestin, il envahit les cellules par transcytose et est transporté à travers l'épithélium basolatéral en utilisant les cellules M qui sont principalement responsables de l'activation immunitaire du tissu lymphoïde intestinal par reconnaissance d'antigène. Cette trancytose induit l'apoptose des cellules et des macrophages. Ce processus enclenche la libération de cytokines inflammatoires telles que l'IL-1 et l'IL-18 qui se traduisent par une inflammation intestinale et une activation du système immunitaire inné. Shigella est libérée des macrophages après l'apoptose et l'inflammation. Le pathogène envahit l'épithélium adjacent et le système immunitaire en utilisant le processus de polymérisation de l'actine intercellulaire. Lorsque Shigella pénètre les cellules épithéliales, elle active le facteur nucléaire (kappa B) dans les cellules, provoquant la production d'IL-8 qui stimule le recrutement de neutrophiles sur le site, provoquant davantage d'inflammation et de dommages épithéliaux. La présence concomitante d'une altération de l'absoprtion des nutriments contribuent partiellement au tableau clinique de diarrhée.[2]
Production de toxines
Un autre mécanisme de lésion cellulaire par Shigella est la production d'entérotoxines 1 et 2 (Stx1 et 2) qui joue un rôle dans l'altération de l'absorption des liquides et des nutriments provoquant la diarrhée associée à Shigella. La cytotoxine Shigella dysenteriae sérotype 1 est responsable de la cytotoxicité et des lésions vasculaires du côlon et d'autres organes tels que les reins provoquant une diarrhée sanglante et des complications telles que le syndrome hémolytique et urémique (SHU) .[6][2]
Présentation clinique
Les manifestations cliniques surviennent généralement en dedans de 12 heures à 3 jours suivant l'ingestion de l'organisme avec une période d'incubation moyenne de 3 jours.
Questionnaire
Les symptômes courants peuvent inclure[11][12][8][2]:
- un léger inconfort abdominal à douleur abdominale de coliques diffuses (70% à 90%)
- des diarrhées mucoïdes de petit volume (70% à 80%) qui précède une diarrhée sanglante (30% à 50%)
Les symptômes rares mais sévères comprennent :
- le délirium
- des troubles électrolytiques et une déshydratation qui peuvent se traduire par : des convulsions, des symptômes d'encéphalopathie, le coma et l'anurie.
Examen clinique
À l'examen physique, les patients souffrant de shigellose peuvent manifester les signes suivants :
- à l'état général :
- des patients léthargiques ou toxiques
- des signes de déshydratation ou de choc hypovolémique
- aux signes vitaux :
- de la fièvre
- une tachycardie et une hypotension secondaire à perte volémique
- une tachypnée (si acidose métabolique induite par diarrhée)
- à l'examen abdominal :
- un abdomen distendu
- des bruits intestinaux hyperactifs
- une sensibilité abdominale, en particulier dans le bas de l'abdomen en raison de l'atteinte du côlon sigmoïde et du rectum.
- au toucher rectal : de l'hématochésie.
Examens paracliniques
| Examen de laboratoire | Résultat |
|---|---|
| Formule sanguine complète |
|
| Culture de selle |
|
| Leucocytes fécauxCalprotectine fécale |
|
| Bilan hépatique |
|
| Fonction rénale |
|
| Électrolyte sérique | |
| Vitesse de sédimentation et protéine C réactive | |
| Hémoculture |
|
| ELISA et réaction en chaîne par polymérase |
|
| Histopathologie |
|
Diagnostic différentiel
Le diagnostic différentiel contient les entités suivantes[2]:
| Chronologie | Diagnostic |
|---|---|
| Aigü |
Les virus pouvant causer des symptômes similaires à la shigellose: Symptômes chevauchants de fièvre, nausées, vomissements et douleurs abdominales[2]: |
| Chronique |
Traitement
Le pilier du traitement de la shigellose est la prise en charge médicale et comprend l'hydratation et la gestion des électrolytes. La réhydratation par voie orale peut être adéquate dans de nombreux cas.[2]
Antibiotiques
Le schéma antibiotique utilisé pour le traitement peut être divisé en deux groupes en fonction de l'âge. Le test de sensibilité aux antibiotiques est fortement recommandé, car la résistance aux médicaments est courante et peut varier d'une région à l'autre.[2]
L'antibiothérapie n'est pas recommandée d'emblée, ne diminuant que la durée des symptômes de 24-48h. Elle doit être considérée dans les contextes suivant : patients immunocompromis, tableau clinique sévère et prévention de la transmission communautaire (i.e. recommandé pour les patients représentant un potentiel vecteur de transmission).
Chez l'adulte
Le choix des antibiotiques empiriques est basé sur la démographie et la résistance régionale.
- Les fluoroquinolones (les patients sans facteur de risque de résistance) (ciprofloxacine ou lévofloxacine) sont recommandées pour les patients sans facteur de risque de résistance.
- Les céphalosporines de troisième génération (patients à haut risque: infectés en Afrique et en Asie, voyageurs internationaux, infectés par le VIH et les HARSAH.) (typiquement ceftriaxone) sont recommandées dans les endroits avec une résistance élevée aux quinolones (i.e. Asie).[22][9]
- Les céphalosporines de deuxième génération, l'ampicilline et le triméthoprime-sulfaméthoxazole peuvent également être utilisés pour le traitement de l'infection à Shigella si la sensibilité est documentée. [2] À retenir que l'ampicilline et amoxicilline sont généralement à éviter étant donné la résistance fréquente.
Il faut ajuster les antibiotiques une fois que le résultat du test de sensibilité est disponible.
Chez l'enfant
- Le médicament de première intention est l'azithromycine (sensibilité aux antibiotiques inconnue) si la sensibilité aux antibiotiques est inconnue. Dans un essai randomisé, l'azithromycine s'est avérée un succès clinique et bactériologique chez 82% et 94% des patients traités respectivement.[23]
- Le céfixime (première intention pour traiter la shigellose en Asie du Sud) et le ceftibuten (première intention pour traiter la shigellose en Asie du Sud) peuvent être utilisés en première intention pour traiter la shigellose en Asie du Sud en raison de la résistance généralisée aux antibiotiques couramment utilisés. .[24]
- Le pivmécillinam (alternative pour réduire la durée de la diarrhée et éradiquer Shigella des selles), une pénicilline à spectre étendu, constitue l'alternative efficace pour réduire la durée de la diarrhée et éradiquer les organismes Shigella dans les selles.[25][26][2]
Les antibiotiques parentéraux sont indiqués chez les enfants atteints de shigellose suspectée et avérée qui ont une infection sévère avec des signes de bactériémie, y compris la léthargie, une température> 39 ° C (102,2 ° F), une déficience immunitaire sous-jacente, y compris le SIDA et ceux qui sont incapables de prendre des médicaments oraux recommandé en une seule dose ou pendant cinq jours.[2]
Médicaments antimotilités
Les médicaments antimotilité tels que le lopéramide, le parégorique ou le diphénoxylate ne sont pas recommandés pour les patients atteints d'une infection à Shigella car ils peuvent prolonger l'infection et augmenter l'excrétion de l'organisme.[27]
Complications
Les complications de l'infection à shigella comprennent les complications intestinales et systémiques énumérées ci-dessous. [6][2]
| Système | Complications |
|---|---|
| Intestinal[2] |
|
| Systémique[2] |
|
Évolution
Si elle est diagnostiquée et traitée à temps, le pronostic de la shigellose est bon et les patients guérissent sans séquelles. Cependant, certains facteurs de mauvais pronostic incluent un retard de traitement, un état immunodéprimé, une durée prolongée de la maladie (plus de 7 jours) et des âges extrêmes tels que les personnes âgées et les très jeunes peuvent entraîner une maladie grave et des complications.[2]
Prévention
Il n'y a pas de vaccin pour prévenir la shigellose. Cependant, la maladie peut être limitée en pratiquant certaines précautions[2].
- Lavage des mains fréquent et soigné avec de l'eau et du savon (surtout après l'utilisation de la salle de bain et avant la préparation des aliments). Les manipulateurs d'aliments ne devraient pas participer à la préparation des aliments si les cultures de selles restent positives. Habituellement, la conversion en cultures de selles négatives se produit environ 2 jours après le début de l'antibiothérapie.
- Lavage des mains supervisé des enfants dans les garderies et les foyers avec des enfants qui ne sont pas complètement propres.
- Les personnes atteintes de shigellose ne doivent pas manipuler de nourriture et d'eau pour d'autres à moins qu'elles ne soient exemptes de maladie.
- Chez les enfants qui portent des couches et qui ont la maladie, des précautions sont nécessaires pour manipuler et jeter les couches.
- Ne buvez que de l'eau bouillie ou traitée et évitez de manger des aliments crus mal manipulés des vendeurs lors de votre visite dans les pays en développement.
- Évitez tout contact sexuel avec un patient souffrant de diarrhée ou récemment rétabli d'une maladie diarrhéique.
- Pratiquez des rapports sexuels protégés.
- Évitez les piscines en cas d'infection.
Références
- Cette page a été modifiée ou créée le 2020/11/11 à partir de Shigella (StatPearls / Shigella (2020/08/11)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29493962 (livre).
- ↑ Karen L. Kotloff, Mark S. Riddle, James A. Platts-Mills et Patricia Pavlinac, « Shigellosis », Lancet (London, England), vol. 391, no 10122, 02 24, 2018, p. 801–812 (ISSN 1474-547X, PMID 29254859, DOI 10.1016/S0140-6736(17)33296-8, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 2,16 2,17 2,18 2,19 2,20 2,21 2,22 2,23 2,24 2,25 2,26 2,27 et 2,28 Aysha Aslam et Chika N. Okafor, StatPearls, StatPearls Publishing, (PMID 29493962, lire en ligne)
- ↑ Jie Liu, James A. Platts-Mills, Jane Juma et Furqan Kabir, « Use of quantitative molecular diagnostic methods to identify causes of diarrhoea in children: a reanalysis of the GEMS case-control study », Lancet (London, England), vol. 388, no 10051, , p. 1291–1301 (ISSN 1474-547X, PMID 27673470, Central PMCID 5471845, DOI 10.1016/S0140-6736(16)31529-X, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/13936184
- ↑ John A. Painter, Robert M. Hoekstra, Tracy Ayers et Robert V. Tauxe, « Attribution of foodborne illnesses, hospitalizations, and deaths to food commodities by using outbreak data, United States, 1998-2008 », Emerging Infectious Diseases, vol. 19, no 3, , p. 407–415 (ISSN 1080-6059, PMID 23622497, Central PMCID 3647642, DOI 10.3201/eid1903.111866, lire en ligne)
- ↑ 6,0 6,1 6,2 et 6,3 Wasif A. Khan, Jeffrey K. Griffiths et Michael L. Bennish, « Gastrointestinal and extra-intestinal manifestations of childhood shigellosis in a region where all four species of Shigella are endemic », PloS One, vol. 8, no 5, , e64097 (ISSN 1932-6203, PMID 23691156, Central PMCID 3656950, DOI 10.1371/journal.pone.0064097, lire en ligne)
- ↑ Lindsey S. McCrickard, Stacy M. Crim, Sunkyung Kim et Anna Bowen, « Disparities in severe shigellosis among adults - Foodborne diseases active surveillance network, 2002-2014 », BMC public health, vol. 18, no 1, 02 07, 2018, p. 221 (ISSN 1471-2458, PMID 29415691, Central PMCID 5803893, DOI 10.1186/s12889-018-5115-4, lire en ligne)
- ↑ 8,0 et 8,1 Swapan Kumar Niyogi, « Shigellosis », Journal of Microbiology (Seoul, Korea), vol. 43, no 2, , p. 133–143 (ISSN 1225-8873, PMID 15880088, lire en ligne)
- ↑ 9,0 et 9,1 Anna Bowen, Dana Eikmeier, Pamela Talley et Alicia Siston, « Notes from the Field: Outbreaks of Shigella sonnei Infection with Decreased Susceptibility to Azithromycin Among Men Who Have Sex with Men - Chicago and Metropolitan Minneapolis-St. Paul, 2014 », MMWR. Morbidity and mortality weekly report, vol. 64, no 21, , p. 597–598 (ISSN 1545-861X, PMID 26042652, Central PMCID 4584772, lire en ligne)
- ↑ Centers for Disease Control and Prevention (CDC), « Shigella flexneri serotype 3 infections among men who have sex with men--Chicago, Illinois, 2003-2004 », MMWR. Morbidity and mortality weekly report, vol. 54, no 33, , p. 820–822 (ISSN 1545-861X, PMID 16121121, lire en ligne)
- ↑ V. I. Mathan et M. M. Mathan, « Intestinal manifestations of invasive diarrheas and their diagnosis », Reviews of Infectious Diseases, vol. 13 Suppl 4, , S311–313 (ISSN 0162-0886, PMID 2047655, DOI 10.1093/clinids/13.supplement_4.s311, lire en ligne)
- ↑ Dipika Sur, T. Ramamurthy, Jacqueline Deen et S. K. Bhattacharya, « Shigellosis : challenges & management issues », The Indian Journal of Medical Research, vol. 120, no 5, , p. 454–462 (ISSN 0971-5916, PMID 15591629, lire en ligne)
- ↑ D. Fried, J. Maytal et A. Hanukoglu, « The differential leukocyte count in shigellosis », Infection, vol. 10, no 1, , p. 13–14 (ISSN 0300-8126, PMID 7068229, DOI 10.1007/BF01640829, lire en ligne)
- ↑ Z. Halpern, M. Averbuch, M. Dan et M. Giladi, « The differential leukocyte count in adults with acute gastroenteritis », Scandinavian Journal of Infectious Diseases, vol. 24, no 2, , p. 205–207 (ISSN 0036-5548, PMID 1641598, DOI 10.3109/00365549209052613, lire en ligne)
- ↑ M. M. Rahaman, I. Huq et C. R. Dey, « Superiority of MacConkey's agar over salmonella-shigella agar for isolation of Shigella dysenteriae type 1 », The Journal of Infectious Diseases, vol. 131, no 6, , p. 700–703 (ISSN 0022-1899, PMID 1094073, DOI 10.1093/infdis/131.6.700, lire en ligne)
- ↑ 16,0 16,1 et 16,2 M. L. Bennish, M. A. Salam et M. A. Wahed, « Enteric protein loss during shigellosis », The American Journal of Gastroenterology, vol. 88, no 1, , p. 53–57 (ISSN 0002-9270, PMID 8420274, lire en ligne)
- ↑ 17,0 et 17,1 M. L. Bennish, « Potentially lethal complications of shigellosis », Reviews of Infectious Diseases, vol. 13 Suppl 4, , S319–324 (ISSN 0162-0886, PMID 2047657, DOI 10.1093/clinids/13.supplement_4.s319, lire en ligne)
- ↑ 18,0 et 18,1 G. T. Keusch et M. L. Bennish, « Shigellosis: recent progress, persisting problems and research issues », The Pediatric Infectious Disease Journal, vol. 8, no 10, , p. 713–719 (ISSN 0891-3668, PMID 2682504, lire en ligne)
- ↑ 19,0 et 19,1 T. Martin, B. F. Habbick et J. Nyssen, « Shigellosis with bacteremia: a report of two cases and a review of the literature », Pediatric Infectious Disease, vol. 2, no 1, , p. 21–26 (ISSN 0277-9730, PMID 6340078, lire en ligne)
- ↑ 20,0 et 20,1 M. J. Struelens, D. Patte, I. Kabir et A. Salam, « Shigella septicemia: prevalence, presentation, risk factors, and outcome », The Journal of Infectious Diseases, vol. 152, no 4, , p. 784–790 (ISSN 0022-1899, PMID 4045231, DOI 10.1093/infdis/152.4.784, lire en ligne)
- ↑ 21,0 et 21,1 N. E. C. G. Davies et A. S. Karstaedt, « Shigella bacteraemia over a decade in Soweto, South Africa », Transactions of the Royal Society of Tropical Medicine and Hygiene, vol. 102, no 12, , p. 1269–1273 (ISSN 1878-3503, PMID 18550134, DOI 10.1016/j.trstmh.2008.04.037, lire en ligne)
- ↑ Katherine E. Heiman, Maria Karlsson, Julian Grass et Becca Howie, « Notes from the field: Shigella with decreased susceptibility to azithromycin among men who have sex with men - United States, 2002-2013 », MMWR. Morbidity and mortality weekly report, vol. 63, no 6, , p. 132–133 (ISSN 1545-861X, PMID 24522098, Central PMCID 4584870, lire en ligne)
- ↑ W. A. Khan, C. Seas, U. Dhar et M. A. Salam, « Treatment of shigellosis: V. Comparison of azithromycin and ciprofloxacin. A double-blind, randomized, controlled trial », Annals of Internal Medicine, vol. 126, no 9, , p. 697–703 (ISSN 0003-4819, PMID 9139555, DOI 10.7326/0003-4819-126-9-199705010-00004, lire en ligne)
- ↑ Mahbubur Rahman, Shereen Shoma, Harunur Rashid et Shams El Arifeen, « Increasing spectrum in antimicrobial resistance of Shigella isolates in Bangladesh: resistance to azithromycin and ceftriaxone and decreased susceptibility to ciprofloxacin », Journal of Health, Population, and Nutrition, vol. 25, no 2, , p. 158–167 (ISSN 1606-0997, PMID 17985817, Central PMCID 2753991, lire en ligne)
- ↑ M. A. Salam, U. Dhar, W. A. Khan et M. L. Bennish, « Randomised comparison of ciprofloxacin suspension and pivmecillinam for childhood shigellosis », Lancet (London, England), vol. 352, no 9127, , p. 522–527 (ISSN 0140-6736, PMID 9716056, DOI 10.1016/S0140-6736(97)11457-X, lire en ligne)
- ↑ Beatrix S. Traa, Christa L. Fischer Walker, Melinda Munos et Robert E. Black, « Antibiotics for the treatment of dysentery in children », International Journal of Epidemiology, vol. 39 Suppl 1, , i70–74 (ISSN 1464-3685, PMID 20348130, Central PMCID 2845863, DOI 10.1093/ije/dyq024, lire en ligne)
- ↑ H. L. DuPont et R. B. Hornick, « Adverse effect of lomotil therapy in shigellosis », JAMA, vol. 226, no 13, , p. 1525–1528 (ISSN 0098-7484, PMID 4587313, lire en ligne)
- ↑ M. A. Azad, M. Islam et T. Butler, « Colonic perforation in Shigella dysenteriae 1 infection », Pediatric Infectious Disease, vol. 5, no 1, , p. 103–104 (ISSN 0277-9730, PMID 3511451, DOI 10.1097/00006454-198601000-00019, lire en ligne)
- ↑ M. L. Bennish, A. K. Azad et D. Yousefzadeh, « Intestinal obstruction during shigellosis: incidence, clinical features, risk factors, and outcome », Gastroenterology, vol. 101, no 3, , p. 626–634 (ISSN 0016-5085, PMID 1860627, DOI 10.1016/0016-5085(91)90518-p, lire en ligne)
- ↑ R. L. Siegler, « The hemolytic uremic syndrome », Pediatric Clinics of North America, vol. 42, no 6, , p. 1505–1529 (ISSN 0031-3955, PMID 8614598, DOI 10.1016/s0031-3955(16)40096-9, lire en ligne)
- ↑ T. Butler, M. R. Islam et P. K. Bardhan, « The leukemoid reaction in shigellosis », American Journal of Diseases of Children (1960), vol. 138, no 2, , p. 162–165 (ISSN 0002-922X, PMID 6695872, DOI 10.1001/archpedi.1984.02140400044010, lire en ligne)
- ↑ S. Ashkenazi, G. Dinari, A. Zevulunov et M. Nitzan, « Convulsions in childhood shigellosis. Clinical and laboratory features in 153 children », American Journal of Diseases of Children (1960), vol. 141, no 2, , p. 208–210 (ISSN 0002-922X, PMID 3544808, DOI 10.1001/archpedi.1987.04460020098036, lire en ligne)
- ↑ W. A. Khan, U. Dhar, M. A. Salam et J. K. Griffiths, « Central nervous system manifestations of childhood shigellosis: prevalence, risk factors, and outcome », Pediatrics, vol. 103, no 2, , E18 (ISSN 1098-4275, PMID 9925864, DOI 10.1542/peds.103.2.e18, lire en ligne)
- ↑ Chad K. Porter, Daniel Choi et Mark S. Riddle, « Pathogen-specific risk of reactive arthritis from bacterial causes of foodborne illness », The Journal of Rheumatology, vol. 40, no 5, , p. 712–714 (ISSN 0315-162X, PMID 23547220, DOI 10.3899/jrheum.121254, lire en ligne)
- ↑ T. V. Murphy et J. D. Nelson, « Shigella vaginitis: report of 38 patients and review of the literature », Pediatrics, vol. 63, no 4, , p. 511–516 (ISSN 0031-4005, PMID 375177, lire en ligne)
- ↑ J. D. Tobias, J. R. Starke et M. F. Tosi, « Shigella keratitis: a report of two cases and a review of the literature », The Pediatric Infectious Disease Journal, vol. 6, no 1, , p. 79–81 (ISSN 0891-3668, PMID 3547292, lire en ligne)
- ↑ J. S. Rubenstein, Z. L. Noah, V. R. Zales et S. T. Shulman, « Acute myocarditis associated with Shigella sonnei gastroenteritis », The Journal of Pediatrics, vol. 122, no 1, , p. 82–84 (ISSN 0022-3476, PMID 7678291, DOI 10.1016/s0022-3476(05)83492-4, lire en ligne)
