Examen gynécologique
| Examen clinique | |
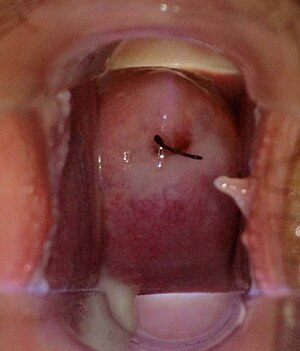 Col normal avec fils de stérilet visible | |
| Données | |
|---|---|
| Systèmes | Reproducteur féminin |
| Informations | |
| Autres noms | Examen pelvien |
| SNOMED CT ID | 83607001 |
| Spécialités | Gynécologie, obstétrique, médecine familiale |
|
| |
L'examen gynécologique permet un examen clinique objectif des organes reproducteurs externes et internes féminins.
Indications
L'examen gynécologique est utilisé pour évaluer les organes génitaux externes et internes ainsi que l'urètre et le rectum au besoin. Les médecins doivent être prudents vis-à-vis des patients qui sont dans un état d'instabilité critique, que ce soit médicalement, émotionnellement ou psychologiquement. Un consentement éclairé doit être obtenu avant de procéder à l'examen. Voici les plaintes qui justifieraient un examen gynécologique:
- Dépistage des infections transmissibles sexuellement
- Examens de dépistage du VPH par des médecins de soins primaires et des gynécologues chez les femmes de plus de 21 ans
- Douleur gynécologique
- Perte vaginale anormale
- Grossesse ou post-partum
- Infection
- Démangeaisons
- Gonflement
- Saignement
- Anomalies menstruelles
- Anomalies du développement sexuel
- Traumatisme sexuel ou physique
- Conditions neurologiques
- Incontinence
- Troubles du plancher pelvien[1]
Préparation
L'examen pelvien est généralement effectué sur une surface plane ou une table d'examen, de préférence avec des supports pour les pieds.
Les spéculums sont disponibles dans une variété de tailles et de types. Les spéculums métalliques ne sont pas jetables et doivent être stérilisés entre chaque utilisation. Les spéculums en plastique sont jetables et à usage unique. Le spéculum de Graves est le spéculum le plus couramment utilisé; il a 2 poignées et une base fixe. Les poignées peuvent être ouvertes comme un bec de canard ou écartées avec le mécanisme sur la poignée. Le spéculum de Pederson est similaire à un spéculum de Graves, mais avec des lames plus étroites pour les patients pédiatriques ou pour un vagin plus étroit.
De nombreux spéculums sont conçus avec une source de lumière. Si le spéculum n'est pas conçu avec une source de lumière, assurez-vous d'un bon éclairage avec une lampe réglable. Un simple éclairage de la pièce ne sera pas suffisant pour l'examen.
Un consentement éclairé doit être obtenu. Chaque partie de l'examen doit être expliquée avant d'être effectuée.
Le patient doit être déshabillé de la taille vers le bas et recouvert d'un drap. Le patient ne doit être découvert que le temps nécessaire à l'examen. Jusqu'à ce que la patiente soit correctement positionnée, elle doit rester drapée.
Demandez à la patiente de s'allonger sur le dos sur le lit en position de lithotomie dorsale. Pour ce faire, placez ses pieds dans les repose-pieds et recommandez-lui de se descendre dans le lit jusqu'à ce que ses cuisses soient à peu près perpendiculaires au sol ou davantage pliées vers l'abdomen. Les fesses du patient doivent être au bord du lit ou légèrement plus éloignées pour permettre une meilleure mobilité du spéculum et une meilleure visualisation. Si une table avec des repose-pieds n'est pas disponible, l'examen pelvien peut être effectué en plaçant les hanches du patient au-dessus d'un lavabo ou d'un bassin de lit rembourré avec les jambes du patient pliées vers sa poitrine ou placées en position de cuisses de grenouille avec le bas de ses pieds ensemble.[2]
S'il est jugé pertinent d'effectuer un Pap test, ou une culture vaginale ou cervicale, ou un dépistage d'infections transmissibles sexuellement, assurez-vous que tout l'équipement est à être utilisé et à porter de main pendant l'examen gynécologique. Par exemple, vous pourriez avoir besoin d'une lame de microscope identifiée, d'une spatule, d'une cytobrosse, de cotton-tige, etc.
Structure
| Inspection |
|
|---|---|
| Examen au speculum | (ne PAS lubrifier)
|
| Toucher vaginal | (lubrifier)
|
Inspection et palpation des organes génitaux externes
L'examen doit commencer par une évaluation de la vulve externe en premier. Le clinicien doit examiner le développement de base de l'anatomie vulvaire, la symétrie, la distribution des poils, tout gonflement, ecchymose, érythème, éruptions cutanées, lésions, écoulement, excroissances et évaluation de la sensibilité de toute anomalie. Les lèvres doivent être palpées pour la sensibilité ou les excroissances. Cela se fait en plaçant le pouce sur la zone périnéale et l'index dans l'ouverture vaginale. Les doigts sont ensuite déplacés le long des deux lèvres, sentant les nodules, les abcès, les kystes et la sensibilité.[3]
À ce moment, les pertes vaginales anormales peuvent être constatées. Le Whiff test (ou test au KOH) peut être effectué s'il un doute existe quant à une vaginose bactérienne.[4]
Examen avec spéculum
Vient ensuite l'examen interne au spéculum. Tout d'abord, les pointes du spéculum ne doivent pas être lubrifiées avec de la vaseline ou de l'eau (si vous désirez ou pensez faire une prélèvement vaginal ou au niveau du col/endocol). Le spéculum est tenu de la main droite avec l'index et le majeur à la base de chaque lame en les maintenant fermés. L'examinateur doit écarter légèrement les lèvres de la main gauche pour faciliter l'insertion du spéculum. Le spéculum doit ensuite être inséré à un angle qui guide l'insertion généralement de 0 à 90 degrés, puis immédiatement après l'insertion, en faisant tourner le spéculum si nécessaire afin que la poignée pointe vers le bas. En règle générale, les femmes peuvent accueillir immédiatement une poignée inclinée vers le bas, mais certains vagins plus étroits nécessiteront une insertion oblique. La lame inférieure doit être placée dans le fornix postérieur avant ouverture. Cela peut nécessiter une voie significativement postérieure au spéculum, en particulier chez les femmes nullipares. Une fois la lame inférieure dans le fornix postérieur, le col de l'utérus devrait apparaître une fois les lames ouvertes comme un bec de canard. À ce stade, le col doit être examiné pour la couleur, les lésions, les écoulements, le sang et si l'orifice externe semble ouvert ou fermé. Si le col n'est pas visible immédiatement, un examen bimanuel peut être nécessaire pour vérifier son emplacement. Un utérus rétroverti peut avoir un positionnement du col de l'utérus en antérieur. Des échantillons sont prélevés à ce moment (au besoin). [3]
Le Pap test s'effectue d'abord avec la spatule en insérant délicatement une extrémité dans l'endocol et en effectuant une rotation complète de la spatule sur le col. Le prélèvement avec la cytobrosse se fait ensuite, en faisant tourner la brosse sur 365 degrés dans l'endocol. Lors du Pap test, il est important de recueillir des cellules de la zone de transition. Par la suite, habituellement, les prélèvements pour les autres dépistages (ITS) sont réalisés avec un cotton-tige.[5]
Pour retirer le spéculum, le clinicien doit libérer les lames sans serrer tout en commençant à se retirer lentement pour éviter de pincer le col de l'utérus et les parois vaginales. À ce moment, le clinicien doit examiner la paroi vaginale pour détecter toute irrégularité.[3]
Examen bimanuel (toucher vaginal)
L'examen bimanuel est le suivant.
Voir la page Toucher vaginal pour plus de détails.
Interprétation
Leucorrhée
Selon leur aspect, leur composition, leur abondance et leur odeur, les leucorrhées peuvent être considérées comme physiologiques ou pathologiques.
| Interprétation | Image | Apparence | Odeur | pH |
|---|---|---|---|---|
| Physiologique[1] | 
|
Aucune | 3.8-4.5 | |
| Grossesse |
|
Aucune | 3.8-4.5 | |
| Ruptures des membranes[note 2] |
|
Aucune | > 4.5[7] | |
| Vaginose bactérienne[8] |
|
Poisson (Whiff test positif) | > 4.5 | |
| Candidose vaginale[8] | 
|
|
Aucune | 3.8-4.5 |
| Trichomonase[8] | 
|
|
Aucune | > 4.5 |
| Cervicite | 
|
|
Aucune | 3.8-4.5 |
D'autres germes peuvent également être retrouvés comme le Staphylocoque, Streptocoque pyogène et Escherichia Coli[9]. L'inflammation vaginale peut aussi être causée par un corps étranger (tampon...), une irritation (produit d'hygiène intime...) ou un allergène.
Les cancers du col, du vagin et de la vulve peuvent aussi donner des leucorrhées pathologiques notamment dans les stades avancés d'évolution.
Notes
- ↑ Dans les 2 jours précédent l'ovulation et en l'absence de prise de COC.
- ↑ Ceci n'est techniquement pas une leucorrhée, mais peut être trouvé lors de l'examen gynécologique.
- ↑ Pourra quand même causer un exsudat endocervical purulent.
Références
- ↑ 1,0 et 1,1 Agnieszka Bialy et Anton Wray, « Gynecologic Examination », StatPearls, (lire en ligne)
- ↑ Agnieszka Bialy et Anton Wray, « Gynecologic Examination », StatPearls, (lire en ligne)
- ↑ 3,0 3,1 et 3,2 Agnieszka Bialy et Anton Wray, « Gynecologic Examination », StatPearls, (lire en ligne)
- ↑ (en) « Bacterial vaginosis », Wikipedia, (lire en ligne)
- ↑ (en-US) « General Gynecologic Evaluation - Gynecology and Obstetrics », sur Merck Manuals Professional Edition (consulté le 16 avril 2020)
- ↑ Erreur de référence : Balise
<ref>incorrecte : aucun texte n’a été fourni pour les références nommées:1 - ↑ F. Gary Cunningham, Williams obstetrics, (ISBN 978-0-07-179893-8, 0-07-179893-5 et 978-0-07-179894-5, OCLC 871619675, lire en ligne)
- ↑ 8,0 8,1 et 8,2 « Cours », sur campus.cerimes.fr (consulté le 5 mai 2022)
- ↑ « Leucorrhée - Autres causes de leucorrhée pathologiques », sur Figaro Santé (consulté le 5 mai 2022)
