Hypothyroïdie
| Maladie | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Macroglossie, Oedème des membres inférieurs, Galactorrhée , Prise de poids, Masse cervicale, Bradypnée, Ralentissement psychomoteur, Xérose cutanée, Bradycardie , Aucun signe clinique , ... [+] | ||
| Symptômes |
Pâleur, Prise de poids, Céphalée , Ménorragies , Oligoménorrhée , Ralentissement psychomoteur, Fatigue , Xérose cutanée, Écoulement mammaire , Asymptomatique , ... [+] | ||
| Diagnostic différentiel |
Maladie de Chagas, Maladie de Lyme, Hyperthyroïdie, Anémie, Maladie d'Addison, Syndrome coronarien aigu, Hypopituitarisme, Maladie rhumatologique, Hypersensibilité du sinus carotidien, Syndrome de fatigue chronique, ... [+] | ||
| Informations | |||
| Terme anglais | Hypothyroidism | ||
| Wikidata ID | Q16501 | ||
| SNOMED CT ID | 40930008 | ||
| Spécialité | Endocrinologie | ||
| |||
L'hypothyroïdie est le déficit en hormones thyroïdiennes T3 et T4[1][2][note 1].
Épidémiologie
La dysfonction thyroïdienne (c'est-à-dire l'hypothyroïdie ou l'hyperthyroïdie) touche environ 10 % des Canadiens âgés de 45 ans ou plus[3]. La prévalence est plus élevée chez les femmes (16 %) que chez les hommes (4 %)[3]. Elle est également plus élevée chez les adultes de plus de 85 ans (16 %)[3].
La prévalence de l'hypothyroïdie augmente avec l'âge[4] et varie de 1 % à 2 %[4]
Environs 0,3 à 0,4% de la population provenant de pays ayant suffisamment d'iode, souffrirait d'hypothyroïdie manifeste. Un plus grand pourcentage, 4,3 à 8,5 %, souffrirait d'hypothyroïdie subclinique. Parmi ces personnes, 80 % ont un taux de TSH inférieur à la barre des 10 mUI/l[5].
La maladie thyroïdienne auto-immune (thyroïdite de Hashimoto) est la cause la plus fréquente d'hypothyroïdie dans les pays riches en iode comme le Canada ou les Etats Unis[4]. A l'échelle mondiale, le manque d'iode dans l'alimentation est la cause la plus fréquente[4].
Étiologies
Les étiologies de l'hypothyroïdie primaire (>90%[6]) sont[7][note 2] :
- la thyroïdite d'Hashimoto
- la thyroïdite du post-partum
- la thérapie à l'iode radioactif de la thyroïde
- la thyroïdectomie totale
- la thyroïdite granulomateuse subaiguë
- la polyendocrinopathie auto-immune de type 1
- une dysgénésie thyroïdienne
- les anomalies génétiques de synthèse et de sécrétion des hormones thyroïdiennes.
Les étiologies de l'hypothyroïdie centrale (secondaire[note 3] et tertiaires[note 4]) sont [8]:
- les tumeurs hypophysaires
- les tumeurs comprimant l'hypothalamus
- le syndrome de Sheehan
- un déficit ou anomalie de synthèse de la TRH
- un déficit ou anomalie de synthèse de la TSH
- la résistance à la TRH
- la résistance à la TSH
- une hypophysite lymphocytaire
- les médicaments tels que la dopamine, les opioïdes [9][10], le lithium[11], l'amiodarone, l'interféron[11] et l'interleukine[11].
Physiopathologie
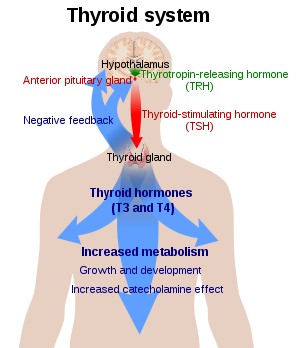
La glande thyroïde synthétise et sécrète environ 100 à 125 nmol par jour de thyroxine (T4)[12]. Sa demi-vie est de 7 à 10 jours. Elle est convertie en triiodothyronine (T3) périphériquement par 5'-désiodation[12]. La triiodothyronine se lie au récepteur de l'hormone thyroïdienne dans le noyau des cellules[13][14], ce qui stimule toutes sortes de processus tels que la formation de vaisseaux sanguins et la croissance cellulaire[15].Dans le sang, presque toutes les hormones thyroïdiennes (99,97 %) sont liées à des protéines plasmatiques telles que globuline liant la thyroxine ; seule l'hormone thyroïdienne libre non liée est biologiquement active.[16] Le processus de formation des hormones thyroïdiennes nécessite l'iode. L'iode dans le sang est absorbé par la glande et incorporé dans les molécules de thyroglobuline. Le processus est contrôlé par la hormone stimulant la thyroïde (TSH, thyrotropine), qui est sécrétée par l'hypophyse. La production de TSH par l'hypophyse antérieure est stimulée à son tour par la thyrotropin-releasing hormone (TRH), libérée par l'hypothalamus. La production de TSH et de TRH est diminuée par la thyroxine par un processus de rétroaction négative.[14] En cas d'hypothyroïdie, la baisse de la production de T4 entraîne une augmentation de la sécrétion de TSH par l'hypophyse, provoquant une hypertrophie et une hyperplasie du parenchyme thyroïdien.
L'hypothyroïdie est divisée en deux catégories, l'hypothyroïdie primaire et centrale. L'hypothyroïdie est appelée primaire lorsque la glande thyroïde elle-même n'est pas capable de produire des quantités adéquates d'hormones thyroïdiennes. L'hypothyroïdie moins courante, secondaire ou centrale, est étiquetée lorsque la glande thyroïde est normale et que la pathologie est liée à l'hypophyse ou à l'hypothalamus[10].
Les maladies thyroïdiennes auto-immunes sont les principales causes d'hypothyroïdie dans les régions où l'iode est suffisante. La thyroïdite d'Hashimoto est la plus courante[4].
Au cours de la grossesse, la taille de la glande augmente de 10 %, la production de thyroxine est augmentée de moitié. De nombreuses femmes développent des signes d'hypothyroïdie avant ou après l'accouchement, soit par phénomène d'auto-immunité thyroïdienne (thyroïdite du post-partum) soit par carence en iode[14].
Présentation clinique
Facteurs de risque
Les facteurs de risque sont[17] :
- l'âge avancé[10]
- le sexe féminin
- les antécédents familiaux d'hypothyroïdie[10]
- une grossesse récente (durant les 6 derniers mois)[7]
- une hypertrophie thyroïdienne (goitre)
- une intervention chirurgicale sur la thyroïde
- une radiothérapie de la tête et du cou[10]
- le diabète de type 1
- le vitiligo
- la maladie coeliaque[7]
- l'anémie pernicieuse
- la leucotrichie
- la carence en iode
- la positivité des anticorps anti peroxydase thyroïdienne
Questionnaire
Les symptômes peuvent être non spécifiques, légers, voire inexistants. Les symptômes liés à l'hypothyroïdie sont:
- la frilosité
- la pâleur
- la fatigue
- la froideur des extrémités
- la diminution de la transpiration
- la xérose cutanée
- les cheveux cassants
- la prise de poids
- les céphalées
- l'écoulement mammaire [8]
- un ralentissement psychomoteur
- la constipation
- la dyspepsie
- les ménorragies (et plus tard une oligoménorrhée)[2]
Certains symptômes sont en rapport avec des complications, comme[17]:
- la perte de l'audition, l'oedème des membres inférieurs, la voix rauque, les ronflements en cas de myxoedème
- la douleur thoracique en cas de péricardite
- l'essoufflement en cas d'insuffisance cardiaque
- les paresthésies en cas de neuropathie périphérique
- les douleurs musculaires et la faiblesse musculaire en cas de myopathie
- les troubles cognitifs
- la dépression.
Parfois, des symptômes liés à une étiologie particulière peuvent exister, par exemple:
- la douleur au cou, évoque une thyroïdite
- une masse au cou en cas de cancer thyroïdien ou de goitre
- des masses cervicales, une dysphonie, des fausses routes en cas de cancer thyroïdien infiltrant[18].
Examen clinique
L'examen clinique peut objectiver les signes suivants (mais est souvent normal):
- aux signes vitaux[10]:
- à l'état général [10]:
- à l'examen dermatologique [10]:
- à l'examen de la thyroïde et ORL:
- une masse cervicale(probablement un goitre)
- la macroglossie
- à l'examen thoracique:
- une galactorrhée
- à l'examen cardiovasculaire:
- diminution des bruits cardiaques: l'hypothyroïdie sévère peut se compliquer d'un épanchement péricardique, l'accumulation est lente et il est généralement asymptomatique[20]
- un oedème des membres inférieurs: oedème prétibial ne prenant pas le godet
- à l'examen neurologique:
Certains signes cliniques sont évocateurs d'étiologies spécifiques[10]:
- une sensibilité à la palpation de la glande thyroïde peut être présente en cas de thyroïdite
- la présence de nodules thyroïdiens et/ou d'adénopathies cervicales peuvent être en rapport avec une processus malin.
Examens paracliniques
Les examens paracliniques sont :
| Examen | Résultat attendu |
|---|---|
| TSH |
|
| T4 totale et T4 libre |
|
| T3 totale et T3 libre |
|
| Thyroglobuline |
| Examen | Résultat attendu |
|---|---|
| FSC | |
| Créatinine |
|
| Acide urique |
|
| Bilan lipidique | |
| CK sérique |
|
| ECG |
|
| Examen | Résultat attendu |
|---|---|
| anticorps anti TPO (thyroperoxidase) | |
| anticorps anti Tg (anti-thyroglobuline) |
|
| échographie thyroïdienne et biopsie de nodule thyroïdiens à l'aiguille fine |
|
Diagnostic différentiel
Le diagnostic différentiel de la maladie se fait principalement avec[11] :
- la maladie d'Addison
- le syndrome de fatigue chronique
- la constipation
- une dépression
- le syndrome de basse T3
- l'hypopituitarisme
- l'hypothermie.
Si la fatigue est le symptôme prédominant[31]:
- l'anémie
- l'apnée du sommeil
- une maladie rhumatologique
- un néoplasme.
En cas de bradycardie[11]:
- un syndrome coronarien aigu
- un dysfonctionnement du noeud sinusal
- une hypertension intracrânienne
- une hypersensibilité du sinus carotidien
- la maladie de Lyme
- la maladie de Chagas
- une intoxication aux opioïdes.
- une intoxication médicamenteuse: bêta-bloqueurs, inhibiteurs calciques, clonidine
En cas de TSH élevée:
- un syndrome de résistance à la TSH[32]
- l'euthyroid sick syndrome
- une hypothyroïdie subclinique
- un adénome hypophysaire thyréotrope[33]: les symptômes sont ceux de l'hyperthyroïdie, et le taux de T4 sera élevé.
Traitement
Le traitement standard de l'hypothyroïdie se base sur l'hormone thyroïdienne synthétique, la lévothyroxine (T4) :
- Dose initiale[34]:
- Cibles[6]:
- normaliser la TSH dans l'hypothyroïdie primaire (< 2.5 mU/L chez les sujets moins âgés)
- normaliser la T4 libre dans l'hypothyroïdie secondaire
- en grossesse, augmenter la dose de 2 comprimés par semaine (équivaut à ~25%)[note 5], la TSH sera contrôlée aux 4-6 semaines pour les cibles suivantes:
- 1er trimestre (<14 sem.): 0,25 - 2,75
- 2e (14-28 sem.): 0,25 - 3,3
- 3e (> 28 sem.): 0,25 - 3,5
- Modes d'administration habituels:
- PO
- IV: indiquée lorsque le PO est impossible ou en cas de suspicion de coma myxoedémateux (la dose est alors réduite à généralement 50% à 80% de la dose PO).[10]
- Emploi:
- prise 30 à 45 minutes avant le petit-déjeuner et au moins 3h après le repas au coucher, ce qui est le moment idéal pour la plupart des patients[36]
- les suppléments élémentaires tels que le calcium, et le magnésium, ainsi que les inhibiteurs de la pompe à protons diminuent l'absorption de la lévothyroxine[35][36]
- la dose est habituellement ajustée par paliers successif selon la TSH de contrôle[36].
Il n'est pas recommandé de donner une combinaison de T3-T4 pour le traitement de l'hypothyroïdie[37].
Suivi
Doser la TSH:
- toutes les 6 à 8 semaines jusqu'à ce que les niveaux cibles soient atteints[8][38]
- après tout changement de dose, de formulation ou de marque de lévothyroxine[8]
- après le début ou l'arrêt de tout médicament susceptible d'affecter ses niveaux.
Si le patient est stable, l'intervalle de surveillance peut être prolongé jusqu'à 6 mois, et ensuite jusqu'à 12 mois[8]. Au cours des visites cliniques, il est utile d'interroger sur les signes d'hypo- ou d'hyperthyroïdie.
En cas de TSH qui reste augmentée malgré un traitement adéquat, évaluer les causes suivantes[6]:
- non-adhésion
- malabsorption (maladie coeliaque, achlorydie, cholangite biliaire primitive prise avec un repas [surtout fibres])
- clairance augmenté (grossesse)
- médicaments: amiodarone, antacides, antithyroïdiens, carbamazépine, hormone de croissance, inhibiteurs pompe à protons, inhibiteur tyrosine kinase, immunothérapie, interleukine-6, kayexalate, lithium, œstrogène, phénytoïne, phénobarbital, produits de contraste, rifampicine, ritonavir, sertraline, séquestrants d’acide biliaire, sevelamer, stavudine, sulcralfate, suppléments de fer, calcium, magnésium.
Grossesse
Il faut contrôler la TSH aux 4-6 semaines incluant l'examen de routine. Les cibles selon le trimestres sont énoncées dans la section #Traitement.
Complications
Les complications de l'hypothyroïdie sont[7]:
- le myxoedème
- les troubles cognitifs[39]
- la neuropathie périphérique[40] à type de polyneuropathie[41]
- le syndrome du canal carpien[40]
- la myopathie[42]: faiblesse musculaire prédominant aux épaules et aux hanches
- la rhabdomyolyse[43]
- le goitre compressif
- l'insuffisance cardiaque
- un épanchement péricardique: peut survenir lors d'une hypothyroïdie sévère ou dans le cadre d'une complication (myxoedème). En général, c'est un épanchement de faible abondance et asymptomatique, de découverte systématique[20]. L'épanchement est lent à s'accumuler et peut devenir important (centaines de millilitres)[20] et se peut se compliquer d'une tamponnade. Le traitement se base sur le remplacement des hormones thyroïdiennes, car le drainage risque de causer une instabilité hémodynamique[44].
- la dépression
- l'infertilité
Évolution
Sans traitement, l'hypothyroïdie peut avoir un risque de morbi-mortalité élevé. Cela peut éventuellement conduire au coma ou même à la mort. L'insuffisance cardiaque est l'une des principales causes de décès chez les adultes. Avec le traitement, la plupart des patients ont un bon pronostic et les symptômes disparaissent généralement en quelques semaines ou mois.[10]
Prévention
La prévention passe par une alimentation suffisamment riche en iode, sélénium et zinc[45].
Notes
- ↑ Pour le déficit en hormones thyroïdiennes chez le nouveau-né, voir l'hypothyroïdie congénitale.
- ↑ L'hypothyroïdie est dite primaire lorsqu'elle résulte d'une atteinte de la glande thyroïde.
- ↑ L'hypothyroïdie est dite secondaire lorsque la cause de l'hypothyroïdie est l'hypophyse, induisant à un défaut de synthèse de TSH.
- ↑ L'hypothyroïdie est dite tertiaire lorsqu'elle est d'origine hypothalamique, résultant d'un défaut de sécrétion de TRH.
- ↑ Si la patiente prenait 75 mcg die, prendre maintenant 2 co de 75 mcg 2j/7 (lundis et jeudis par exemple) et 1co/j 5j/7.
Références
- Cette page a été modifiée ou créée le 2022/06/04 à partir de Hypothyroidism (StatPearls / Hypothyroidism (2022/02/06)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30137821 (livre).
- ↑ « L’hypothyroïdie | Thyroid Foundation Of Canada », sur thyroid.ca (consulté le 10 juin 2022)
- ↑ 2,0 et 2,1 « Hypothyroïdie du nouveau-né - Problèmes de santé infantiles », sur Manuels MSD pour le grand public (consulté le 23 juin 2022)
- ↑ 3,0 3,1 et 3,2 (en-US) « Canadian Task Force on Preventive Health Care | Asymptomatic Thyroid Dysfunction—Clinician Summary » (consulté le 10 juin 2022)
- ↑ 4,0 4,1 4,2 4,3 et 4,4 (en) Francesca Reyes Domingo, Marc T. Avey et Marion Doull, « Screening for thyroid dysfunction and treatment of screen-detected thyroid dysfunction in asymptomatic, community-dwelling adults: a systematic review », Systematic Reviews, vol. 8, no 1, , p. 260 (ISSN 2046-4053, PMID 31735166, Central PMCID PMC6859607, DOI 10.1186/s13643-019-1181-7, lire en ligne)
- ↑ Vahab Fatourechi, « Subclinical hypothyroidism: an update for primary care physicians », Mayo Clinic Proceedings, vol. 84, no 1, , p. 65–71 (ISSN 1942-5546, PMID 19121255, Central PMCID 2664572, DOI 10.1016/S0025-6196(11)60809-4, lire en ligne)
- ↑ 6,0 6,1 et 6,2 « Troubles de la thyroïde », sur lanthiermed.com (consulté le 30 juillet 2022)
- ↑ 7,0 7,1 7,2 et 7,3 (en) « Hypothyroidism - Symptoms and causes », sur Mayo Clinic (consulté le 23 juin 2022)
- ↑ 8,0 8,1 8,2 8,3 et 8,4 Jeffrey R. Garber, Rhoda H. Cobin, Hossein Gharib et James V. Hennessey, « Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association », Thyroid: Official Journal of the American Thyroid Association, vol. 22, no 12, , p. 1200–1235 (ISSN 1557-9077, PMID 22954017, DOI 10.1089/thy.2012.0205, lire en ligne)
- ↑ Tawfik Khoury, Anas Kadah, Amir Mari et Wisam Sbeit, « Thyroid Dysfunction is Prevalent in Autoimmune Hepatitis: A Case Control Study », The Israel Medical Association journal: IMAJ, vol. 22, no 2, , p. 100–103 (ISSN 1565-1088, PMID 32043327, lire en ligne)
- ↑ 10,00 10,01 10,02 10,03 10,04 10,05 10,06 10,07 10,08 10,09 et 10,10 Nikita Patil, Anis Rehman et Ishwarlal Jialal, StatPearls, StatPearls Publishing, (PMID 30137821, lire en ligne)
- ↑ 11,0 11,1 11,2 11,3 11,4 11,5 11,6 11,7 et 11,8 « Hypothyroidism - WikEM », sur wikem.org (consulté le 23 juin 2022)
- ↑ 12,0 et 12,1 « Deiodinases: the balance of thyroid hormone: type 1 iodothyronine deiodinase in human physiology and disease », The Journal of Endocrinology, vol. 209, no 3, , p. 283–97 (PMID 21415143, DOI 10.1530/JOE-10-0481)
- ↑ « Molecular aspects of thyroid hormone actions », Endocrine Reviews, vol. 31, no 2, , p. 139–70 (PMID 20051527, Central PMCID 2852208, DOI 10.1210/er.2009-0007)
- ↑ 14,0 14,1 et 14,2 « Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and postpartum », Thyroid, vol. 21, no 10, , p. 1081–125 (PMID 21787128, Central PMCID 3472679, DOI 10.1089/thy.2011.0087)
- ↑ « Molecular aspects of thyroid hormone actions », Endocrine Reviews, vol. 31, no 2, , p. 139–70 (PMID 20051527, Central PMCID 2852208, DOI 10.1210/er.2009-0007)
- ↑ « Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association », Thyroid, vol. 22, no 12, , p. 1200–35 (PMID 22954017, DOI 10.1089/thy.2012.0205)
- ↑ 17,0 et 17,1 (en-US) « Hypothyroidism », sur myhealth.alberta.ca (consulté le 22 juin 2022)
- ↑ Agence de la santé publique du Canada, « Cancer de la glande thyroïde », sur www.canada.ca, (consulté le 2 août 2022)
- ↑ (en) Arturo Borzutzky, Macarena Tejos-Bravo, Luis F. Venegas et Carolina Iturriaga, « Hertoghe's Sign in Atopic Dermatitis », The Journal of Pediatrics, vol. 226, , p. 299 (ISSN 0022-3476 et 1090-123X, PMID 32629013, DOI 10.1016/j.jpeds.2020.06.088, lire en ligne)
- ↑ 20,0 20,1 20,2 et 20,3 A. E. M. Haddam, N. S. Fedala, H. Si Youcef et R. Si Youcef, « L’épanchement péricardique au cours de l’hypothyroïdie : caractéristiques cliniques et évolutives », Annales d'Endocrinologie, série 31e Congrès de la Société Française d'Endocrinologie Lyon 2014, vol. 75, no 5, , p. 508–509 (ISSN 0003-4266, DOI 10.1016/j.ando.2014.07.814, lire en ligne)
- ↑ « Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association », Thyroid, vol. 22, no 12, , p. 1200–35 (PMID 22954017, DOI 10.1089/thy.2012.0205)
- ↑ « L’hypothyroïdie | Thyroid Foundation Of Canada », sur thyroid.ca (consulté le 26 juin 2022)
- ↑ 23,0 23,1 et 23,2 « Hypothyroïdie - Troubles endocriniens et métaboliques », sur Édition professionnelle du Manuel MSD (consulté le 26 juin 2022)
- ↑ « Anticorps anti-thyroglobuline : ce que signifie un taux élevé », sur sante.journaldesfemmes.fr (consulté le 26 juin 2022)
- ↑ « Thyroglobuline : quand et comment effectuer son analyse ? », sur https://www.passeportsante.net/, (consulté le 13 juillet 2022)
- ↑ « Item 248 : Hypothyroïdie » (consulté le 2 août 2022)
- ↑ 27,0 et 27,1 M. Kechida, R. Mesfar, H. Sayadi et S. Daada, « Profil du bilan lipidique au cours de l’hypothyroïdie », Annales d'Endocrinologie, série 35ème Congrès de la Société Française d’Endocrinologie, vol. 79, no 4, , p. 360 (ISSN 0003-4266, DOI 10.1016/j.ando.2018.06.515, lire en ligne)
- ↑ « Groupe d’étude canadien sur les soins de santé préventifs | Dépistage du dysfonctionnement thyroïdien chez les patients asymptomatiques : ne cochez plus cette case machinalement » (consulté le 26 juin 2022)
- ↑ « Endocrinologie et métabolisme », sur Choosing Wisely Canada (consulté le 26 juin 2022)
- ↑ « Anticorps anti-thyroglobuline », Wikipédia, (lire en ligne)
- ↑ (en) « Hypothyroidism », Wikipedia, (lire en ligne)
- ↑ Elsevier Masson, « Syndromes of resistance to TSH », sur EM-Consulte (consulté le 23 juin 2022)
- ↑ Elsevier Masson, « Adénomes hypophysaires à TSH ou adénomes thyréotropes », sur EM-Consulte (consulté le 23 juin 2022)
- ↑ (en) Annemieke Roos, Suzanne P. Linn-Rasker, Ron T. van Domburg et Jan P. Tijssen, « The Starting Dose of Levothyroxine in Primary Hypothyroidism Treatment: A Prospective, Randomized, Double-blind Trial », Archives of Internal Medicine, vol. 165, no 15, , p. 1714 (ISSN 0003-9926, DOI 10.1001/archinte.165.15.1714, lire en ligne)
- ↑ 35,0 et 35,1 Jacqueline Jonklaas, Antonio C. Bianco, Andrew J. Bauer et Kenneth D. Burman, « Guidelines for the treatment of hypothyroidism: prepared by the american thyroid association task force on thyroid hormone replacement », Thyroid: Official Journal of the American Thyroid Association, vol. 24, no 12, , p. 1670–1751 (ISSN 1557-9077, PMID 25266247, Central PMCID 4267409, DOI 10.1089/thy.2014.0028, lire en ligne)
- ↑ 36,0 36,1 et 36,2 « LEVOTHYROX », sur VIDAL (consulté le 30 juin 2022)
- ↑ Simona Grozinsky-Glasberg, Abigail Fraser, Ethan Nahshoni et Abraham Weizman, « Thyroxine-triiodothyronine combination therapy versus thyroxine monotherapy for clinical hypothyroidism: meta-analysis of randomized controlled trials », The Journal of Clinical Endocrinology and Metabolism, vol. 91, no 7, , p. 2592–2599 (ISSN 0021-972X, PMID 16670166, DOI 10.1210/jc.2006-0448, lire en ligne)
- ↑ « L'hypothyroïdie congénitale - Informations destinées aux parents », sur CHU Sainte-Justine (consulté le 8 juillet 2022)
- ↑ Elsevier Masson, « L'altération cognitive au cours de l'hypothyroïdie est-elle réversible avec le traitement substitutif? », sur EM-Consulte (consulté le 8 août 2022)
- ↑ 40,0 et 40,1 (en) « Hypothyroidism: Can it cause peripheral neuropathy? », sur Mayo Clinic (consulté le 23 juin 2022)
- ↑ E. Beghi, M. L. Delodovici, G. Bogliun et V. Crespi, « Hypothyroidism and polyneuropathy », Journal of Neurology, Neurosurgery, and Psychiatry, vol. 52, no 12, , p. 1420–1423 (ISSN 0022-3050, PMID 2559162, Central PMCID 1031603, DOI 10.1136/jnnp.52.12.1420, lire en ligne)
- ↑ Miguel G. Madariaga, « Polymyositis-like syndrome in hypothyroidism: review of cases reported over the past twenty-five years », Thyroid: Official Journal of the American Thyroid Association, vol. 12, no 4, , p. 331–336 (ISSN 1050-7256, PMID 12034059, DOI 10.1089/10507250252949478, lire en ligne)
- ↑ J. E. Riggs, « Acute exertional rhabdomyolysis in hypothyroidism: the result of a reversible defect in glycogenolysis? », Military Medicine, vol. 155, no 4, , p. 171–172 (ISSN 0026-4075, PMID 2110339, lire en ligne)
- ↑ U. M. Kabadi et S. P. Kumar, « Pericardial effusion in primary hypothyroidism », American Heart Journal, vol. 120, no 6 Pt 1, , p. 1393–1395 (ISSN 0002-8703, PMID 2248183, DOI 10.1016/0002-8703(90)90253-t, lire en ligne)
- ↑ « Hypothyroïdie : comment prévenir la maladie ? », sur https://www.passeportsante.net/, (consulté le 2 juillet 2022)
