Cancer du larynx
| Maladie | |||
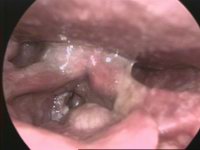 Cancer du larynx vu lors d'une endoscopie | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Adénopathies cervicales, Stridor, Masse cervicale, Tirage , Dysphonie, Perte de poids (approche clinique), Tumeur laryngée | ||
| Symptômes |
Dysphagie, Toux chronique, Dyspnée , Odynophagie, Dysphonie, Otalgie , Asthénie , Dysphagie (approche clinique), Hémoptysies , Perte de poids | ||
| Diagnostic différentiel |
Sialadénite, Kyste du canal thyréoglosse, Kyste de la fente branchiale, Laryngocèle, Papillomatose respiratoire récurrente, Laryngite chronique, Lymphadénite bactérienne, Oedème de Reinke, Polype laryngé, Nodule laryngé, ... [+] | ||
| Informations | |||
| Terme anglais | Laryngeal cancer | ||
| Autres noms | Néoplasie du larynx, néoplasie laryngée | ||
| Wikidata ID | Q852423 | ||
| SNOMED CT ID | 363429002 | ||
| Spécialités | ORL, Oncologie | ||
| |||
Le cancer du larynx est une maladie caractérisée par le développement de cellules tumorales dans le larynx, aussi appelé la boîte vocale.[1]
Épidémiologie
Un nombre total de 210 606 nouveaux cas de cancer du larynx a été diagnostiqué en 2017 de par le monde. Bien qu'on ait observé une augmentation du nombre de cas chez les femmes ces dernières décennies en rapport avec une consommation plus importante de tabac chez celles-ci, les hommes sont toujours beaucoup plus affectés, avec un ratio homme / femme de 5:1.[2] [3] La prévalence du cancer du larynx augmente avec l'âge et on observe un pic de l'incidence après 65 ans.[2] Aux États Unis, on estime que 12 620 nouveaux cas de cancer du larynx seront diagnostiqués en 2021 et que 3770 décès seront attribués à la maladie.[4] Au Canada, le cancer du larynx représentait 0,9% des nouveaux cas de cancers chez les hommes en 2019 et on a observé une baisse du taux d'incidence normalisé selon l'âge de 2,6% chez les hommes ces dernières décennies (1984 à 2015).[5]
Un statut socioéconomique bas et le retard de référence à un spécialiste sont associés à un diagnostic tardif du cancer du Larynx.[6][7]
Physiopathologie
Le larynx est un organe essentiel puisqu'il assure la protection des voies respiratoires pendant la déglutition, la respiration et la phonation.[8] Les fonctions du larynx peuvent être affectées en cas de cancer selon la taille et la localisation de la tumeur. En effet, les tumeurs de l'étage sus-glottique peuvent à un stade avancé entrainer une obstruction des voies aériennes; les tumeurs glottiques quant à elles entrainent très souvent des troubles de la phonation de manière précoce.[9][10]
Une exposition répétée de la muqueuse laryngée à diverses substances cancérogènes telle que la fumée de tabac conduit à des mutations génétiques acquises susceptibles de provoquer une néoplasie. On pense qu'un minimum de 4 à 6 mutations est nécessaire pour la progression vers des tumeurs solides.[11]
Plus de 95% des cancers du larynx sont des carcinomes épidermoïdes.[12][9] Ils débutent comme une affection précancéreuse appelée dysplasie, dont une proportion évolue vers une affection cancéreuse limitée à la muqueuse épithéliale. Cette forme précoce de cancer peut, si elle n'est pas traitée, évoluer en un cancer épidermoïde invasif susceptible de se propager aux structures avoisinantes. Le diagnostic précoce est donc un élément pronostic majeur des cancers du larynx.[13][14]
Présentation clinique
Facteurs de risque
Plusieurs facteurs ont été décrits comme associés au cancer du larynx[15][10]:
- le tabagisme est le principal facteur de risque[16][17]
- la consommation d'alcool [note 1][18][19]
- le virus du papillome humain (VPH) :
- 3,5% des cancers du larynx ont été attribués à une infection au VPH
- le VPH 16 est le type le plus souvent identifié[20]
- le reflux gastro-œsophagien:
- il peut être responsable d'une irritation chronique de la muqueuse laryngée et augmenter ainsi le risque de dysplasie du larynx[21]
- l'âge avancé
- le sexe masculin
- l'exposition à l'amiante, à la fumée de diesel ou à la poussière de bois.[22]
Questionnaire
- une dysphonie persistante inexpliquée OU
- une adénopathie cervicale persistante et inexpliquée.
Les patients atteints d'un cancer du larynx peuvent présenter différents symptômes. Ceux-ci diffèrent en fonction de l'étage touché [9][10][14]:
- la dysphonie est le symptôme le plus fréquent ; elle survient précocement dans les cancers de l'étage glottique et plus tardivement dans les cancers sus-glottiques et sous-glottiques [23]
- l'odynophagie et l'otalgie (plus fréquents en cas d'atteinte sus-glottique)
- la dysphagie[24][25]:
- elle survient généralement à un stade avancé de la tumeur quelque soit l'étage concerné
- il convient de préciser si c'est une dysphagie aux solides et/ou liquides et s'il y a de l'aspiration
- l'hémoptysie (possible dans la forme sous-glottique)
- la toux chronique
- la dyspnée
- la perte de poids:
- elle doit susciter une évaluation de l'apport alimentaire qui précisera les quantités ingérées par repas.
Une évaluation des comorbidités du patient doit être effectuée à la recherche de pathologies cardiovasculaires, neurologiques ou broncho-pulmonaires susceptibles d'influencer la prise en charge.
Examen clinique
L'examen clinique d'un patient suspect de cancer du larynx doit être minutieux et comporter[9][10][23]:
- une évaluation de l'état général à la recherche d'une asthénie et / ou d'une perte de poids
- une évaluation de l'état nutritionnel du patient par le calcul de l'indice de masse corporelle (IMC) à la recherche de signes de malnutrition[26]
- un examen ORL qui doit comporter :
- une observation du patient à la recherche d'un tirage, d'un stridor audible ou d'une dysphonie
- une inspection et une palpation de la cavité orale et de l'oropharynx
- une palpation du cou à la recherche de masses et/ou d'adénopathies cervicales (fréquentes en cas d'atteinte sus-glottique ou sous-glottique)
- une laryngoscopie (indirecte ou directe flexible) afin :
- de vérifier la perméabilité des voies aériennes
- de mettre en évidence des anomalies de la muqueuse
- d'évaluer l'étendue locale de la tumeur laryngée et la mobilité des cordes vocales.
Examens paracliniques
| Examen complémentaires | Commentaires |
|---|---|
| Tomodensitométrie du cou et du thorax |
|
| Imagerie par résonnance magnétique du cou et du thorax | |
| Tomographie par émission de positrons | Elle peut être considérée dans les stades III et IV à la recherche de métastases à distance. |
| Tomodensitométrie de l'abdomen | Le foie représente une localisation à distance fréquente dans le cancer du larynx. La TDM de l'abdomen est réalisée en cas de suspicion de métastase. |
| Biopsie laryngée |
|
| Biopsie ganglionnaire | Une aspiration à l'aiguille fine des adénopathies présentent permet d'en déterminer la nature tumorale ou non. |
| Bilan biologique | Le bilan biologique est réalisé dans le cadre de l'évaluation pré-thérapeutique et comporte notamment:
|
Histopathologie
Plus de 95% des cancers du larynx sont des carcinomes épidermoïdes. La forme précancéreuse, appelée dysplasie, est désormais répartie en deux groupes par l'organisation mondiale de la santé[27]:
- les dysplasies de bas grade (précédemment appelées dysplasies légères)
- et les dysplasies de haut grade (regroupant les dysplasies modérées et sévères, ainsi que les carcinomes in situ).
On distingue plusieurs formes de carcinomes épidermoïdes du larynx : le carcinome épidermoïde standard, le carcinome verruqueux, le carcinome à cellules fusiformes, le carcinome épidermoïde basaloïde et le carcinome épidermoïde papillaire. Parmi les autres formes histologiques moins fréquentes, on peut citer le carcinome neuroendocrine, le lymphome, l'adénocarcinome, le plasmocytome et les tumeurs métastatiques.[9][10][28]
Approche clinique
Le larynx est divisé en trois régions anatomiques : l'étage sus-glottique, l'étage glottique et l'étage sous-glottique. La stadification des cancers épidermoïdes du larynx est déterminée par le site de l'atteinte et est basée sur le système TNM développé par l'American Joint Committee on Cancer (AJCC). Les informations de stadification sont recueillies à partir de l'examen physique, de l'évaluation endoscopique et de l'imagerie. La stadification doit être précise puisqu'elle détermine le choix des modalités thérapeutiques. [29][9]
| T: Tumeur primitive | |
|---|---|
| TX | Renseignements insuffisants pour classer la tumeur primitive |
| T0 | Pas de signe de tumeur primitive |
| Tis | Carcinome in situ |
| Étage sus-glottique | |
| T1 | Tumeur limitée à une sous-localisation de l’étage sus-glottique avec mobilité normale des cordes vocales |
| T2 | Tumeur envahissant la muqueuse de plus d’une sous-localisation de l’étage susglottique ou glottique ou extraglottique (muqueuse de la base de la langue, vallécule, paroi interne du sinus piriforme) sans fixation du larynx |
| T3 | Tumeur limitée au larynx avec fixation glottique et/ou envahissement des régions suivantes : régions rétrocricoïdienne, espace préépiglottique, espace paraglottique et/ou corticale interne du cartilage thyroïde |
| T4a | Tumeur envahissant le cartilage thyroïde et/ou envahissant les tissus extralaryngés, c'est-à-dire la trachée, les tissus mous du cou dont les muscles profond, les muscles extrinsèques de la langue (génioglosse, hyoglosse, palatoglosse et styloglosse), les muscles sous-hyoïdiens, la glande thyroïde et l’œsophage |
| T4b | Tumeur envahissant l’espace prévertébral, les structures médiastinales, ou englobant l’artère carotide. |
| Étage glottique | |
| T1 | Tumeur limitée à une ou deux cordes vocales (pouvant envahir la commissure antérieure ou postérieure), avec mobilité normale |
| T1a | Tumeur limitée à une corde vocale |
| T1b | Tumeur envahissant les deux cordes vocales |
| T2 | Tumeur envahissant l’étage sus- et/ou sous-glottique, et/ou diminution de la mobilité glottique |
| T3 | Tumeur limitée au larynx avec fixation de la corde vocale et/ou envahissant l’espace paraglottique et/ou avec érosion minime du cartilage thyroïde (corticale interne) |
| T4a | Tumeur envahissant le cartilage thyroïde ou les tissus extralaryngés, c'est-à-dire la trachée, les tissus mous du cou notamment la musculature profonde, les muscles extrinsèques de la langue (génioglosse, hyoglosse, palatoglosse et styloglosse), les muscles sous hyoïdiens, la thyroïde, l’œsophage |
| T4b | Tumeur envahissant l’espace prévertébral, les structures médiastinales, ou englobant l’artère carotide |
| Étage sous-glottique | |
| T1 | Tumeur limitée à la sous-glotte |
| T2 | Tumeur étendue au plan glottique avec mobilité normale ou diminuée |
| T3 | Tumeur limitée au larynx avec fixation glottique |
| T4a | Tumeur envahissant le cartilage cricoïde ou le cartilage thyroïde et/ou les tissus extralaryngés, c'est-à-dire la trachée, les tissus mous du cou notamment, la musculature profonde, les muscles extrinsèques de la langue (génioglosse, hyoglosse, palatoglosse et styloglosse), les muscles sous-hyoïdiens, la thyroïde, l’œsophage. |
| T4b | Tumeur envahissant l’espace prévertébral, les structures médiastinales, ou englobant l’artère carotide. |
| N: Adénopathies régionales | |
| N1 | Métastase dans un seul ganglion lymphatique homolatéral ≤ 3 cm dans sa plus grande dimension sans extension extraganglionnaire N3a Métastase dans un ganglion lymphatique > 6 cm dans sa plus grande dimension, sans extension extraganglionnaire N3b Métastase(s) ganglionnaire(s) unique ou multiples avec signe clinique d’extension extraganglionnaire* |
| N2 | Métastases telles que : |
| N2a | Métastase dans un seul ganglion lymphatique homolatéral > 3 cm mais ≤ 6 cm dans sa plus grande dimension sans extension extraganglionnaire |
| N2b | Métastases ganglionnaires multiples homolatérales, toutes ≤ 6 cm dans leur plus grande dimension, sans extension extraganglionnaire |
| N2c | Métastases ganglionnaires bilatérales ou controlatérales, toutes ≤ 6 cm dans leur plus grande dimension, sans extension extraganglionnaire |
| N3a | Métastase dans un ganglion lymphatique > 6 cm dans sa plus grande dimension, sans extension extraganglionnaire |
| N3b | Métastase(s) ganglionnaire(s) unique ou multiples avec signe clinique d’extension extraganglionnaire |
| M: Métastases à distance | |
| M0 | Pas de métastases à distance |
| M1 | Présence de métastase(s) à distance |
Diagnostic
Le diagnostic du cancer du larynx est suspecté au questionnaire et à l'examen physique (laryngoscopie), puis confirmé par une biopsie. Des examens d'imagerie doivent être réalisés pour la stadification.[9][14]
Diagnostic différentiel
Devant toute suspicion de cancer du larynx, les autres causes de dysphonie et de masse cervicale ci-dessous doivent être éliminées : [30][15]
- la sialadénite aiguë et chronique
- la lymphadénite bactérienne
- les pathologies bénignes des cordes vocales parmi les quelles :
- la laryngite chronique
- les tumeurs bénignes (rares)
- le laryngocèle
Traitement
L'objectif principal du traitement est de guérir le cancer tout en préservant la fonction du larynx. Le traitement et ses résultats dépendent cependant de la localisation et du stade de la tumeur.[14][9] À un stade précoce de la maladie, une seule modalité thérapeutique (radiothérapie ou chirurgie) est le plus souvent suffisante. À un stade avancé, la combinaison de différentes modalités thérapeutiques est très souvent nécessaire et est déterminé par une équipe multidisciplinaire.[9][31]
| Localisation de la tumeur | Modalités thérapeutiques | Commentaires |
|---|---|---|
| Supraglottique | Approche conservatrice par:
Traitement électif du cou par évidement cervical bilatéral |
|
| Glottique | Approche conservatrice par:
Surveillance cervicale (pas de traitement électif des aires ganglionnaires) |
|
| Sous-glottique |
|
|
| Explications | Indications | Limites | |
|---|---|---|---|
| Chimiothérapie combinée à la radiothérapie |
|
|
|
| Chirurgie | |||
| Chirurgie de préservation du larynx |
|
|
|
| Laryngectomie totale |
|
|
|
| Prise en charge cervicale | |||
Elle dépend de différents facteurs dont la localisation et l'extension de la tumeur primaire, la modalité thérapeutique utilisée et la réponse au traitement.
| |||
Suivi
La surveillance après le traitement des cancers de la tête et du cou a pour objectifs de détecter de manière précoce les récidives, de rechercher d'autres tumeurs primaires partageant les même facteurs de risque, d'évaluer et prendre en charge les complications tardives. Le suivi doit être multidisciplinaire et fait intervenir entre autres: oncologues, oto-rhino-laryngologistes, dentistes, diététiciens et spécialistes de la déglutition. Cette surveillance repose sur une évaluation clinique et la réalisation d'examens complémentaires[36][37]
- Évaluation clinique[36][37][38]
- Elle se fait sur une base régulière d'un à trois mois durant la première année, deux à six mois durant la deuxième année, quatre à huit mois de la 3e à la 5e année, et annuellement après la cinquième année.
- Les patients doivent être éduqués sur les signes et symptômes de récidive locale notamment: dysphonie, douleur, dysphagie, saignement, dyspnée, stridor, masse cervicale.
- Un examen ORL complet avec laryngoscopie flexible doit être réalisé.
- L'arrêt du tabac et de l'alcool est recommandé.
- Examens complémentaires[37][38]
- Un dosage de la TSH doit être réalisé chez tout patient traité par radiothérapie à la recherche d'une hypothyroïdie.
- Une évaluation radiologique du traitement doit être faite par TDM, IRM et/ou TEP scanner après douze semaines chez les patients traités par radiothérapie ou chimioradiothérapie; et dans les six mois suivants un traitement chirurgical.
- La TDM, l'IRM, la TEP et l'échographie peuvent être utilisées pour la surveillance à la recherche de récidives.
- Une tomodensitométrie à faible dose des poumons doit être réalisée chaque année chez les patients ayant une histoire de tabagisme de 20 ans ou plus.
Complications
Le traitement du cancer du larynx peut être associé à diverses complications, fonctionnelles ou non. Il convient de les rechercher pour une prise en charge adéquate.
| Complications | Commentaires | Prise en charge |
|---|---|---|
| xérostomie |
|
|
| Dysphagie / aspiration |
|
|
| dysphonie |
|
Différents moyens de traitement peuvent être utilisés:
|
| hypothyroïdie |
|
|
Des fistules cutanées et des complications liées à la trachéostomie pourraient également survenir.[14][10]
Évolution
Le cancer du larynx a un taux de survie global à 5 ans de 61% et celui-ci varie en fonction du stade et de la localisation de la tumeur.[40] Ainsi, le taux de survie à 5 ans est de 78% dans les tumeurs limitées au larynx, de 45% en cas d'envahissement locorégional, et de 34% en cas de métastases à distance.[10] Les tumeurs de l'étage glottique diagnostiquées à un stade précoce ont le meilleur pronostic avec un taux de survie à 5 ans de 90%.[32]
Prévention
L'arrêt de la consommation de tabac est associé à une réduction de l'incidence du cancer du larynx d'autant plus importante que l'arrêt du tabac se fait tôt.[41] [42] De même, l'arrêt de la consommation d'alcool est associé à une baisse du risque de cancer du larynx chez les patients ayant une consommation concomitante de tabac.[42] Par ailleurs, il a été suggéré que la pratique d'une activité physique modérée à intense, de même qu'une alimentation riche en fibres pourraient aider à réduire le risque de cancer du larynx.[43][44] La prévention du cancer du larynx repose donc essentiellement sur une modification des habitudes de vie avec pour objectif de réduire les facteurs de risque dont le tabac est le plus important. Le diagnostic et la prise en charge précoce des formes précancéreuses pourrait prévenir la progression vers une forme invasive, ce qui justifie la réalisation d'une fibroscopie en cas de suspicion chez un patient de plus de 45 ans.[13][45]
Notes
- ↑ Bien que le rôle étiologique de l'alcool soit moins clair que celui du tabac dans la survenue du cancer du larynx, il a avec ce dernier un effet synergique sur le risque de survenue du cancer du larynx.
Références
- Cette page a été modifiée ou créée le 2021/02/15 à partir de Laryngeal Cancer (StatPearls / Laryngeal Cancer (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30252332 (livre).
- ↑ « Qu’est-ce que le cancer du larynx? - Société canadienne du cancer », sur www.cancer.ca (consulté le 6 mai 2021)
- ↑ 2,0 et 2,1 Riccardo Nocini, Gabriele Molteni, Camilla Mattiuzzi et Giuseppe Lippi, « Updates on larynx cancer epidemiology », Chinese Journal of Cancer Research, vol. 32, no 1, , p. 18–25 (ISSN 1000-9604, PMID 32194301, Central PMCID 7072014, DOI 10.21147/j.issn.1000-9604.2020.01.03, lire en ligne)
- ↑ Spencer L James, Degu Abate, Kalkidan Hassen Abate et Solomon M Abay, « Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990–2017: a systematic analysis for the Global Burden of Disease Study 2017 », The Lancet, vol. 392, no 10159, , p. 1789–1858 (ISSN 0140-6736, PMID 30496104, Central PMCID PMC6227754, DOI 10.1016/s0140-6736(18)32279-7, lire en ligne)
- ↑ (en) Rebecca L. Siegel, Kimberly D. Miller, Hannah E. Fuchs et Ahmedin Jemal, « Cancer Statistics, 2021 », CA: A Cancer Journal for Clinicians, vol. 71, no 1, , p. 7–33 (ISSN 1542-4863, DOI 10.3322/caac.21654, lire en ligne)
- ↑ « Société canadienne du cancer », sur www.cancer.ca (consulté le 8 avril 2021)
- ↑ (en) Diana Khalil, Martin J. Corsten, Margaret Holland et Adele Balram, « Does Socioeconomic Status Affect Stage at Presentation for Larynx Cancer in Canada’s Universal Health Care System? », Otolaryngology–Head and Neck Surgery, vol. 160, no 3, , p. 488–493 (ISSN 0194-5998 et 1097-6817, DOI 10.1177/0194599818798626, lire en ligne)
- ↑ (en) Matthew M. Smith, Anish Abrol et Glendon M. Gardner, « Assessing delays in laryngeal cancer treatment », The Laryngoscope, vol. 126, no 7, , p. 1612–1615 (ISSN 1531-4995, DOI 10.1002/lary.25734, lire en ligne)
- ↑ D.-M. Denk, H. Swoboda et E. Steiner, « Physiology of the larynx », Der Radiologe, vol. 38, no 2, , p. 63–70 (ISSN 0033-832X et 1432-2102, DOI 10.1007/s001170050325, lire en ligne)
- ↑ 9,00 9,01 9,02 9,03 9,04 9,05 9,06 9,07 9,08 9,09 et 9,10 (en) The American Cancer Society, The American Cancer Society's Oncology in Practice: Clinical Management, John Wiley & Sons, (ISBN 978-1-118-59207-6, lire en ligne)
- ↑ 10,0 10,1 10,2 10,3 10,4 10,5 10,6 et 10,7 « Malignant Tumors of the Larynx: Practice Essentials, History Of The Procedure, Problem », {{Article}} : paramètre «
périodique» manquant, (lire en ligne) - ↑ (en) Giovanni Almadori, Francesco Bussu, Gabriella Cadoni et Jacopo Galli, « Multistep laryngeal carcinogenesis helps our understanding of the field cancerisation phenomenon: a review », European Journal of Cancer, vol. 40, no 16, 2004-11-xx, p. 2383–2388 (DOI 10.1016/j.ejca.2004.04.023, lire en ligne)
- ↑ M.S. CIOLOFAN et A.N. VLĂESCU, « Clinical, Histological and Immunohistochemical Evaluation of Larynx Cancer », Current Health Sciences Journal, no 4, , p. 367–375 (ISSN 2067-0656, PMID 30595905, Central PMCID PMC6286454, DOI 10.12865/CHSJ.43.04.14, lire en ligne)
- ↑ 13,0 et 13,1 (en) H. Mehanna, V. Paleri, A. Robson et R. Wight, « Consensus statement by otorhinolaryngologists and pathologists on the diagnosis and management of laryngeal dysplasia: Editorial Communication », Clinical Otolaryngology, vol. 35, no 3, , p. 170–176 (DOI 10.1111/j.1749-4486.2010.02119.x, lire en ligne)
- ↑ 14,0 14,1 14,2 14,3 14,4 14,5 et 14,6 (en) Hammaad Khan et Karan Jolly, « Laryngeal cancer », InnovAiT, vol. 10, no 10, , p. 585–593 (ISSN 1755-7380, DOI 10.1177/1755738017721939, lire en ligne)
- ↑ 15,0 et 15,1 « UpToDate », sur www.uptodate.com (consulté le 9 avril 2021)
- ↑ Cancer Epidemiology and Prevention, Oxford University Press, (ISBN 978-0-19-023866-7, lire en ligne)
- ↑ (en) M. Hashibe, P. Brennan, S. Benhamou et X. Castellsague, « Alcohol Drinking in Never Users of Tobacco, Cigarette Smoking in Never Drinkers, and the Risk of Head and Neck Cancer: Pooled Analysis in the International Head and Neck Cancer Epidemiology Consortium », JNCI Journal of the National Cancer Institute, vol. 99, no 10, , p. 777–789 (ISSN 0027-8874 et 1460-2105, DOI 10.1093/jnci/djk179, lire en ligne)
- ↑ Claudio Pelucchi, Silvano Gallus, Werner Garavello et Cristina Bosetti, « Cancer risk associated with alcohol and tobacco use: focus on upper aero-digestive tract and liver », Alcohol Research & Health: The Journal of the National Institute on Alcohol Abuse and Alcoholism, vol. 29, no 3, , p. 193–198 (ISSN 1535-7414, PMID 17373408, Central PMCID 6527045, lire en ligne)
- ↑ (en) Farhad Islami, Irene Tramacere, Matteo Rota et Vincenzo Bagnardi, « Alcohol drinking and laryngeal cancer: Overall and dose–risk relation – A systematic review and meta-analysis », Oral Oncology, vol. 46, no 11, 2010-11-xx, p. 802–810 (DOI 10.1016/j.oraloncology.2010.07.015, lire en ligne)
- ↑ Silvia de Sanjosé, Beatriz Serrano, Sara Tous et Maria Alejo, « Burden of Human Papillomavirus (HPV)-Related Cancers Attributable to HPVs 6/11/16/18/31/33/45/52 and 58 », JNCI Cancer Spectrum, vol. 2, no pky045, (ISSN 2515-5091, PMID 31360870, Central PMCID PMC6649711, DOI 10.1093/jncics/pky045, lire en ligne)
- ↑ (en) Andrés Coca–Pelaz, Juan P. Rodrigo, Robert P. Takes et Carl E. Silver, « Relationship between reflux and laryngeal cancer », Head & Neck, vol. 35, no 12, , p. 1814–1818 (ISSN 1097-0347, DOI 10.1002/hed.23208, lire en ligne)
- ↑ (en) Yiqun Chen et John Osman, « Occupational cancer in Britain », British Journal of Cancer, vol. 107, no 1, , S104–S108 (ISSN 1532-1827, PMID 22710673, Central PMCID PMC3400528, DOI 10.1038/bjc.2012.125, lire en ligne)
- ↑ 23,0 et 23,1 Talha Khan Burki, « Symptoms associated with risk of laryngeal cancer », The Lancet Oncology, vol. 20, no 3, , e135 (ISSN 1470-2045, DOI 10.1016/s1470-2045(19)30066-x, lire en ligne)
- ↑ (en) Jose Granell, Laura Garrido, Teresa Millas et Raimundo Gutierrez-Fonseca, « Management of Oropharyngeal Dysphagia in Laryngeal and Hypopharyngeal Cancer », International Journal of Otolaryngology, vol. 2012, , p. 1–9 (ISSN 1687-9201 et 1687-921X, PMID 23346112, Central PMCID PMC3549351, DOI 10.1155/2012/157630, lire en ligne)
- ↑ (en) Brenda Capobres Villegas, Dysphagia Management in Head and Neck Cancers: A Manual and Atlas, Springer, (ISBN 978-981-10-8282-5, DOI 10.1007/978-981-10-8282-5_4, lire en ligne), p. 55–65
- ↑ (en) « Assessment of nutritional status and quality of life in patients treated for head and neck cancer », European Annals of Otorhinolaryngology, Head and Neck Diseases, vol. 131, no 2, , p. 113–120 (ISSN 1879-7296, DOI 10.1016/j.anorl.2013.06.007, lire en ligne)
- ↑ Lester D.R. Thompson, « Laryngeal Dysplasia, Squamous Cell Carcinoma, and Variants », Surgical Pathology Clinics, vol. 10, no 1, , p. 15–33 (ISSN 1875-9181, DOI 10.1016/j.path.2016.10.003, lire en ligne)
- ↑ (en) Akina Tamaki, Brett A. Miles, Miriam Lango et Luiz Kowalski, « AHNS Series: Do you know your guidelines? Review of current knowledge on laryngeal cancer », Head & Neck, vol. 40, no 1, , p. 170–181 (ISSN 1097-0347, DOI 10.1002/hed.24862, lire en ligne)
- ↑ 29,0 et 29,1 (en) AJCC Cancer Staging Manual, Springer International Publishing, (ISBN 978-3-319-40617-6, lire en ligne)
- ↑ Antony Koroulakis et Manuj Agarwal, StatPearls, StatPearls Publishing, (PMID 30252332, lire en ligne)
- ↑ 31,0 et 31,1 (en) Carmen Salvador-Coloma et Ezra Cohen, « Multidisciplinary Care of Laryngeal Cancer », Journal of Oncology Practice, vol. 12, no 8, 2016-08-xx, p. 717–724 (ISSN 1554-7477 et 1935-469X, DOI 10.1200/JOP.2016.014225, lire en ligne)
- ↑ 32,0 et 32,1 « UpToDate », sur www.uptodate.com (consulté le 11 avril 2021)
- ↑ (en) T M Jones, M De, B Foran et K Harrington, « Laryngeal cancer: United Kingdom National Multidisciplinary guidelines », The Journal of Laryngology & Otology, vol. 130, no S2, 2016-05-xx, S75–S82 (ISSN 0022-2151 et 1748-5460, PMID 27841116, Central PMCID PMC4873912, DOI 10.1017/S0022215116000487, lire en ligne)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 11 avril 2021)
- ↑ (en) L. C. Iglesias Docampo, V. Arrazubi Arrula, N. Baste Rotllan et A. Carral Maseda, « SEOM clinical guidelines for the treatment of head and neck cancer (2017) », Clinical and Translational Oncology, vol. 20, no 1, , p. 75–83 (ISSN 1699-3055, PMID 29159792, Central PMCID PMC5785598, DOI 10.1007/s12094-017-1776-1, lire en ligne)
- ↑ 36,0 et 36,1 (en) Petr Szturz, Carl Van Laer, Christian Simon et Dirk Van Gestel, « Follow-Up of Head and Neck Cancer Survivors: Tipping the Balance of Intensity », Frontiers in Oncology, vol. 10, (ISSN 2234-943X, DOI 10.3389/fonc.2020.00688, lire en ligne)
- ↑ 37,0 37,1 et 37,2 « UpToDate », sur www.uptodate.com (consulté le 16 avril 2021)
- ↑ 38,0 et 38,1 (en) Ezra E. W. Cohen, Samuel J. LaMonte, Nicole L. Erb et Kerry L. Beckman, « American Cancer Society Head and Neck Cancer Survivorship Care Guideline », CA: A Cancer Journal for Clinicians, vol. 66, no 3, , p. 203–239 (ISSN 1542-4863, DOI 10.3322/caac.21343, lire en ligne)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 18 avril 2021)
- ↑ (en) « Cancer of the Larynx - Cancer Stat Facts », sur SEER (consulté le 18 avril 2021)
- ↑ Cristina Bosetti, Silvano Gallus, Richard Peto et Eva Negri, « Tobacco Smoking, Smoking Cessation, and Cumulative Risk of Upper Aerodigestive Tract Cancers », American Journal of Epidemiology, vol. 167, no 4, , p. 468–473 (ISSN 0002-9262, DOI 10.1093/aje/kwm318, lire en ligne)
- ↑ 42,0 et 42,1 (en) M. Marron, P. Boffetta, Z.-F. Zhang et D. Zaridze, « Cessation of alcohol drinking, tobacco smoking and the reversal of head and neck cancer risk », International Journal of Epidemiology, vol. 39, no 1, , p. 182–196 (ISSN 0300-5771 et 1464-3685, PMID 19805488, Central PMCID PMC2817090, DOI 10.1093/ije/dyp291, lire en ligne)
- ↑ Riccardo Nocini, Fabian Sanchis-Gomar et Giuseppe Lippi, « Physical activity and laryngeal cancer », Annals of Translational Medicine, vol. 7, no 23, 2019-12-xx, p. 791–791 (PMID 32042807, Central PMCID PMC6990019, DOI 10.21037/atm.2019.11.65, lire en ligne)
- ↑ (en) Daisuke Kawakita, Yuan-Chin Amy Lee, Federica Turati et Maria Parpinel, « Dietary fiber intake and head and neck cancer risk: A pooled analysis in the International Head and Neck Cancer Epidemiology consortium: Dietary fiber and head and neck cancer », International Journal of Cancer, vol. 141, no 9, , p. 1811–1821 (PMID 28710831, Central PMCID PMC5797849, DOI 10.1002/ijc.30886, lire en ligne)
- ↑ « 1 Recommendations organised by site of cancer | Suspected cancer: recognition and referral | Guidance | NICE », sur www.nice.org.uk (consulté le 11 avril 2021)
