« Lésions cardiaques pénétrantes » : différence entre les versions
(Ajout du tableau des approches chirurgicales + ajout TVC + ajout de la section circonstances spéciales de la prise en charge chirurgicale) |
(Ajout SNOMED CT ID, autre nom et spécialité) Balise : Éditeur de wikicode 2017 |
||
| (10 versions intermédiaires par 3 utilisateurs non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
{{Information classe de maladie | |||
| acronyme = | | acronyme = | ||
| image =Trauma_cardiaque_pénétrant.jpg | | image =Trauma_cardiaque_pénétrant.jpg | ||
| description_image =TDM avec contraste en plan coronal démontrant une rupture de la paroi latérale du ventricule gauche (flèche blanche) avec extravasation de contraste et une tamponnade secondaire (triangle blanc). | | description_image =TDM avec contraste en plan coronal démontrant une rupture de la paroi latérale du ventricule gauche (flèche blanche) avec extravasation de contraste et une tamponnade secondaire (triangle blanc). | ||
| terme_anglais = penetrating heart injury | |||
| terme_anglais = | |||
| vidéo = | | vidéo = | ||
| son = | | son = | ||
| spécialités = | | spécialités = chirurgie cardiaque, médecine d'urgence | ||
| wikidata_id = | | wikidata_id = | ||
| snomed_ct_id = 86175003 | |||
| autres_noms = Traumatisme cardiaque pénétrant | |||
| version_de_classe = 4 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | | version_de_classe = 4 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | ||
}}Un '''traumatisme cardiaque pénétrant''' inclut toute injure des tissus cardiaque secondaire à un corps étranger, souvent sous forme d'un projectile. | |||
== Épidémiologie == | |||
Les patients atteints de blessures cardiaques sévères succombent rapidement à leurs blessures | Pour les lésions contondantes, voir [[Lésions cardiaques contondantes]]. | ||
==Épidémiologie== | |||
Les patients atteints de blessures cardiaques sévères succombent rapidement à leurs blessures. Plus de 90% des patient décédent avant d'arriver à l'hôpital. Parmi ceux qui se rendent à l'hôpital, le taux de survie est de 20 à 75%. La majorité des décès préhospitaliers auraient lieu en contexte de choc hémorragique.<ref>{{Citation d'un article|langue=en|prénom1=J.|nom1=O'Connor|prénom2=M.|nom2=Ditillo|prénom3=T.|nom3=Scalea|titre=Penetrating Cardiac Injury|périodique=Journal of the Royal Army Medical Corps|volume=155|numéro=3|date=2009-09-01|issn=0035-8665|issn2=2052-0468|doi=10.1136/jramc-155-03-02|lire en ligne=https://jramc.bmj.com/lookup/doi/10.1136/jramc-155-03-02|consulté le=2021-08-08|pages=185–190}}</ref> | |||
Ce type de [[Traumatisme|trauma]] est retrouvé de manière particulière dans le contexte militaire, ce qui rend une véritable incidence difficile à évaluer.<ref>{{Citation d'un article|prénom1=Mohd|nom1=Lateef Wani|prénom2=Ab Gani|nom2=Ahangar|prénom3=Shadab Nabi|nom3=Wani|prénom4=Ifat|nom4=Irshad|titre=Penetrating Cardiac Injury: A Review|périodique=Trauma Monthly|volume=17|numéro=1|date=2012|issn=2251-7464|pmid=24829887|pmcid=4004985|doi=10.5812/traumamon.3461|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4004985/|consulté le=2020-12-25|pages=230–232}}</ref> | Ce type de [[Traumatisme|trauma]] est retrouvé de manière particulière dans le contexte militaire, ce qui rend une véritable incidence difficile à évaluer.<ref>{{Citation d'un article|prénom1=Mohd|nom1=Lateef Wani|prénom2=Ab Gani|nom2=Ahangar|prénom3=Shadab Nabi|nom3=Wani|prénom4=Ifat|nom4=Irshad|titre=Penetrating Cardiac Injury: A Review|périodique=Trauma Monthly|volume=17|numéro=1|date=2012|issn=2251-7464|pmid=24829887|pmcid=4004985|doi=10.5812/traumamon.3461|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4004985/|consulté le=2020-12-25|pages=230–232}}</ref> | ||
Le ventricule droit est le plus souvent blessé, suivi par le ventricule gauche, puis les oreillettes ou les blessures à plusieurs chambres.<ref name=":4">{{Citation d'un article|prénom1=Ashley T.|nom1=Panicker|prénom2=Kenneth|nom2=Nugent|prénom3=Jennifer|nom3=Mink|prénom4=Jeffrey|nom4=Glaser|titre=Bedside Ultrasonography in the Management of Penetrating Cardiac Injury Caused by a Nail Gun|périodique=The Journal of Emergency Medicine|volume=56|numéro=2|date=2019-02|issn=0736-4679|pmid=30389284|doi=10.1016/j.jemermed.2018.09.036|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30389284/|consulté le=2020-11-18|pages=197–200}}</ref><ref name=":0">{{Citation d'un ouvrage|prénom1=Steven J.|nom1=Warrington|prénom2=Kunal|nom2=Mahajan|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=28613476|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK430725/|consulté le=2020-11-18}}</ref> | |||
Ils sont présents dans 2% des traumas pénétrants.<ref name=":1">{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2020-11-15}}</ref> | Ils sont présents dans 2% des traumas pénétrants.<ref name=":1">{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2020-11-15}}</ref> | ||
Les | ==Étiologies== | ||
Les traumatismes cardiaques pénétrants sont principalement dus à des {{Étiologie|nom=blessure par arme blanche|affichage=blessures par arme blanche}}, des {{Étiologie|nom=blessure par balle|affichage=blessures par balle}}, des {{Étiologie|nom=explosions|principale=0}} et les {{Étiologie|nom=empalement|affichage=empalements}}.<ref name=":3">{{Citation d'un article|prénom1=M.|nom1=Šimek|prénom2=J.|nom2=Konečný|prénom3=R.|nom3=Hájek|prénom4=I.|nom4=Čižmář|titre=[Penetrating Injuries of the Heart and Great Vessels - Fifteen Years of Experience of the Cardiac Surgery Service as a Part of the Major Trauma Centre]|périodique=Acta Chirurgiae Orthopaedicae Et Traumatologiae Cechoslovaca|volume=85|numéro=2|date=2018|issn=0001-5415|pmid=30295602|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30295602/|consulté le=2020-12-25|pages=144–148}}</ref><ref name=":02">{{Citation d'un ouvrage|prénom1=Steven J.|nom1=Warrington|prénom2=Kunal|nom2=Mahajan|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=28613476|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK430725/|consulté le=2020-11-18}}</ref> | |||
==Présentation clinique== | |||
===Facteurs de risque=== | |||
Des patients de tous âges et tous genres peuvent être victime d'une blessure cardiaque pénétrante, mais le fait d'être un {{Facteur de risque|nom=sexe masculin|affichage=homme}} ou d'être âgé dans la {{Facteur de risque|nom=trentaine}}/{{Facteur de risque|nom=quarantaine}} sont des facteurs de risque. <ref name=":0" /> | |||
===Questionnaire=== | |||
L'histoire de la maladie actuelle chez les patients ayant une lésion cardiaque est souvent simple et détaille un mécanisme pénétrant à la poitrine ou au dos. Cependant, certaines personnes peuvent donner des histoires alternatives en raison de ramifications juridiques potentielles. Si disponible, il faut rechercher les éléments suivants : | |||
*une histoire de trauma contondant ou pénétrant, et décrire l’occurrence | |||
*un accident de la route | |||
*la {{Symptôme|nom=dyspnée}} | |||
*une {{Symptôme|nom=douleur thoracique}} ou {{Symptôme|nom=douleur dorsale|affichage=dorsale}} (point d'entrée) | |||
*des {{Symptôme|nom=palpitations}} | |||
*de la {{Symptôme|nom=lipothymie}} voire une {{Symptôme|nom=syncope}} | |||
*une {{Symptôme|nom=hémorragie}} sur les lieux. | |||
Il est aussi important de questionner les médicaments pris par le patient ainsi que leur posologie, plus particulièrement les anticoagulants et antiplaquettaires. | |||
Certains patients peuvent être inconscients en choc hémorragique. Il faut alors questionner les premiers répondants ou les témoins. | |||
===Examen clinique=== | |||
=== Examen clinique === | |||
[[Fichier:Boite cardiaque en contexte traumatique.png|vignette|Schéma indiquant les limites anatomiques de la "boîte cardiaque" dans le contexte traumatique. Une atteinte au sein de cette section, délimitée en supérieur par les clavicules, en latéral par les lignes mid-claviculaires et en inférieur par la fin du grill costal, augmente le degré de suspicion d'un trauma cardiaque.]] | [[Fichier:Boite cardiaque en contexte traumatique.png|vignette|Schéma indiquant les limites anatomiques de la "boîte cardiaque" dans le contexte traumatique. Une atteinte au sein de cette section, délimitée en supérieur par les clavicules, en latéral par les lignes mid-claviculaires et en inférieur par la fin du grill costal, augmente le degré de suspicion d'un trauma cardiaque.]] | ||
L'examen physique ciblé du trauma cardiaque pourrait inclure les trouvailles suivantes <ref name=":12">{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2020-11-15}}</ref>: | |||
*{{Examen clinique | nom = | *aux {{Examen clinique | nom = signes vitaux|indication=}} : | ||
*{{ | **une {{Signe clinique|nom=tachycardie}} | ||
** | **de l'{{Signe clinique|nom=hypotension artérielle}} | ||
**des signes de {{Signe clinique|nom=choc}} (diminution de l'état de conscience, extrémités froides, diminution du débit urinaire, peau marbrée, teint pâle, etc.) | |||
**des | |||
== | *à l'{{Examen clinique | nom = examen cardiaque|indication=}} : | ||
Une | **les signes de {{Signe clinique|nom=tamponnade cardiaque}} (bruits cardiaques diminués, pouls paradoxal, TVC augmentée, signes de choc, etc.) | ||
**un rythme cardiaque irrégulier est possible (les traumas cardiaques sont arythmogènes) | |||
*à l'{{Examen clinique | nom = examen pulmonaire|indication=}} et {{Examen clinique | nom = examen thoracique|indication=|affichage=thoracique}} : | |||
**la recherche de signes d'{{Signe clinique|nom=hémothorax}} ou de {{Signe clinique|nom=pneumothorax}} concomitant | |||
**une {{Signe clinique|nom=douleur à la palpation du sternum}} <ref group="note">Une fracture sternale est considérée comme une blessure indicatrice d'un trauma cardiaque sous-jacent.</ref><ref>{{Citation d'un article|prénom1=Marc|nom1=Hanschen|prénom2=Karl-Georg|nom2=Kanz|prénom3=Chlodwig|nom3=Kirchhoff|prénom4=Philipe N.|nom4=Khalil|titre=Blunt Cardiac Injury in the Severely Injured – A Retrospective Multicentre Study|périodique=PLoS ONE|volume=10|numéro=7|date=2015-07-02|issn=1932-6203|pmid=26136126|pmcid=4489656|doi=10.1371/journal.pone.0131362|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4489656/|consulté le=2020-12-25}}</ref> | |||
**des {{Signe clinique|nom=lacération thoracique|affichage=lacérations}} ou des {{Signe clinique|nom=ecchymose thoracique|affichage=ecchymoses}} dans la « boîte » cardiaque<ref group="note">Un trauma en-dehors de ce repère n'élimine pas un trauma cardiaque.</ref> (vérifier les parois antérieures et postérieures) | |||
**des signes de volet thoracique ou de fracture costale. | |||
L'examen physique d'un patient présentant un traumatisme cardiaque potentiel doit généralement suivre l'enquête primaire et secondaire de Advanced Trauma Life Support ([[Advanced Trauma Life Support|ATLS]]) et suivre les principes généraux de la prise en charge du patient traumatisé. | |||
=== Laboratoires ===< | ==Examens paracliniques== | ||
===Laboratoires=== | |||
Les prises de sang recommandées sont <ref>{{Citation d'un article|prénom1=Pablo|nom1=Perel|prénom2=David|nom2=Prieto-Merino|prénom3=Haleema|nom3=Shakur|prénom4=Tim|nom4=Clayton|titre=Predicting early death in patients with traumatic bleeding: development and validation of prognostic model|périodique=BMJ (Clinical research ed.)|volume=345|date=2012-08-15|issn=1756-1833|pmid=22896030|pmcid=3419468|doi=10.1136/bmj.e5166|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/22896030/|consulté le=2021-09-06|pages=e5166}}</ref> : | |||
=== | *la {{Examen paraclinique|nom=formule sanguine complète}} (en sachant que les données sont souvent peu fiable en trauma aigu) | ||
*un {{Examen paraclinique|nom=gaz artériel}} incluant les {{Examen paraclinique|nom=lactates}} | |||
* | *une {{Examen paraclinique|nom=glycémie capilaire}} | ||
* | *les {{Examen paraclinique|nom=troponines}} | ||
* | *l'{{Examen paraclinique|nom=INR}}, le {{Examen paraclinique|nom=TCA}}, le {{Examen paraclinique|nom=fibrinogène}} et les {{Examen paraclinique|nom=D-dimères}} | ||
*un {{Examen paraclinique|nom=bêta-hcg}} chez toute femme en âge de procréer. | |||
Un bilan plus extensif (dosage des drogues urinaires, bilans métaboliques, etc.) n'est pas recommandé d'emblée dans la plupart des cas de trauma (évaluer selon la pertinence individuelle)<ref>{{Citation d'un article|prénom1=James L.|nom1=Tasse|prénom2=Mark L.|nom2=Janzen|prénom3=Naveed A.|nom3=Ahmed|prénom4=Raphael S.|nom4=Chung|titre=Screening laboratory and radiology panels for trauma patients have low utility and are not cost effective|périodique=The Journal of Trauma|volume=65|numéro=5|date=2008-11|issn=1529-8809|pmid=19001983|doi=10.1097/TA.0b013e318184b4f2|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/19001983/|consulté le=2021-09-06|pages=1114–1116}}</ref>. | |||
===Imageries et électrophysiologie=== | |||
{| class="wikitable" | |||
|+Modalités recommandées dans le trauma cardiaque pénétrant | |||
!Modalité | |||
!Commentaires | |||
|- | |||
!Échographie cardiaque | |||
|Des éléments plus précis peuvent être retrouvés lors d'une {{Examen paraclinique|nom=échographie cardique}}. On l'utilise surtout pour <ref name=":2">{{Citation d'un article|prénom1=Mohd|nom1=Lateef Wani|prénom2=Ab Gani|nom2=Ahangar|prénom3=Shadab Nabi|nom3=Wani|prénom4=Ifat|nom4=Irshad|titre=Penetrating Cardiac Injury: A Review|périodique=Trauma Monthly|volume=17|numéro=1|date=2012|issn=2251-7464|pmid=24829887|pmcid=4004985|doi=10.5812/traumamon.3461|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4004985/|consulté le=2020-12-25|pages=230–232}}</ref>: | |||
=== | *diagnostiquer la {{Signe paraclinique|nom=tamponnade cardiaque}} et assister dans le processus de péricardiocentèse | ||
La TDM fait également partie de l'évaluation du traumatisme si le patient est suffisamment stable. Elle a une sensibilité élevée pour : | *diagnostiquer un {{Signe paraclinique|nom=pneumothorax}} ou un {{Signe paraclinique|nom=hémothorax}} | ||
*évaluer la fonction des différentes chambres cardiaques dans le contexte post-traumatique. | |||
|- | |||
!{{Examen paraclinique|nom=Radiographie pulmonaire}} | |||
| | |||
*La radiographie peut démontrer la présence et l'emplacement approximatif d'un corps étranger, la présence d'un hémothorax, d'un pneumothorax, une luxation cardiaque, des {{Signe paraclinique|nom=fracture costale|affichage=fractures costales}} et un {{Signe paraclinique|nom=volet thoracique}}. | |||
*La radiographie pulmonaire n'est pas recommandée pour évaluer la [[tamponnade]] cardiaque aiguë. <ref name=":03">{{Citation d'un ouvrage|prénom1=Steven J.|nom1=Warrington|prénom2=Kunal|nom2=Mahajan|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=28613476|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK430725/|consulté le=2020-11-18}}</ref> En effet, comme le péricarde est une structure rigide difficilement distendue, on ne remarquera pas de cardiomégalie dans le contexte d'une atteinte aigue<ref name=":2" />. | |||
|- | |||
!{{Examen paraclinique|nom=Tomodensitométrie thoraco-abdomino-pelvienne avec contraste|affichage=TDM TAP avec contraste}} | |||
|La TDM fait également partie de l'évaluation du traumatisme si le patient est '''suffisamment stable'''. Elle a une sensibilité élevée pour : | |||
=== | *les {{Signe paraclinique|nom=lacération péricardique|affichage=lacérations péricardique}} ou {{Signe paraclinique|nom=lacération myocardique|affichage=myocardique}} | ||
*la {{Signe paraclinique|nom=luxation cardiaque}}. | |||
* | |||
Elle peut aussi aider à identifier la {{Signe paraclinique|nom=trajectoire d'un projectile}} et l'emplacement exact d'un {{Signe paraclinique|nom=corps étranger intrathoracique}}.<ref name=":2" /> | |||
|- | |||
!{{Examen paraclinique|nom=ECG}} | |||
|Il n'y a pas de critère diagnostique spécifique pour le traumatisme cardiaque pénétrant à l'ECG. Toutefois, il peut augmenter la suspicion d'une atteinte cardiaque en démontrant : | |||
== | *des {{Signe paraclinique|nom=arythmies}} de novo (en excluant la tachycardie sinusale simple) | ||
*des {{Signe paraclinique|nom=anomalies du segment ST}}. | |||
Plus spécifiquement dans les traumas pénétrants, il est documenté que la présence de bruits cardiaques diminués accompagnés d'une élévation du segment ST dans les dérivations précordiales supporte le diagnostic d'une perforation péricardique <ref name=":2" />. | |||
|} | |||
| | |||
==Classification du traumatisme cardiaque== | |||
{| class="wikitable" | {| class="wikitable" | ||
|+Classification du traumatisme cardiaque<ref name=":123">{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2020-11-15}}</ref> | |+Classification du traumatisme cardiaque<ref name=":123">{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2020-11-15}}</ref> | ||
| Ligne 118 : | Ligne 120 : | ||
!Description de la blessure | !Description de la blessure | ||
|- | |- | ||
! rowspan="2" |I | |||
|Trauma cardiaque contondant avec anomalies mineures à l'ECG (changements non-spécifiques de l'onde T/segment ST), contraction ventriculaire ou auriculaire prématurée ou tachycardie sinusale persistante) | |Trauma cardiaque contondant avec anomalies mineures à l'ECG (changements non-spécifiques de l'onde T/segment ST), contraction ventriculaire ou auriculaire prématurée ou tachycardie sinusale persistante) | ||
|- | |- | ||
|Trauma péricardique contondant ou pénétrant sans blessure cardiaque, tamponnade ou hernie cardiaque. | |Trauma péricardique contondant ou pénétrant sans blessure cardiaque, tamponnade ou hernie cardiaque. | ||
|- | |- | ||
! rowspan="2" |II | |||
|Trauma cardiaque contondant avec bloc cardiaque ou changements ischémiques sans insuffisance cardiaque. | |Trauma cardiaque contondant avec bloc cardiaque ou changements ischémiques sans insuffisance cardiaque. | ||
|- | |- | ||
|Trauma cardiaque tangentiel pénétrant jusqu'à l'endocarde sans passer au travers, sans tamponnade | |Trauma cardiaque tangentiel pénétrant jusqu'à l'endocarde sans passer au travers, sans tamponnade | ||
|- | |- | ||
! rowspan="5" |III | |||
|Trauma cardiaque contondant avec contractions ventriculaires soutenues ou multifocales | |Trauma cardiaque contondant avec contractions ventriculaires soutenues ou multifocales | ||
|- | |- | ||
| Ligne 139 : | Ligne 141 : | ||
|Trauma myocardiaque tangentiel pénétrant jusqu'à l'endocarde sans passer au travers, avec tamponnade | |Trauma myocardiaque tangentiel pénétrant jusqu'à l'endocarde sans passer au travers, avec tamponnade | ||
|- | |- | ||
! rowspan="3" |IV | |||
|Trauma cardiaque contondant ou pénétrant avec rupture septale, insuffisance des valves pulmonaires ou tricuspidiennes, dysfonction de muscles papillaires ou occlusion d'artères coronaires distales <u>avec</u> insuffisance cardiaque. | |Trauma cardiaque contondant ou pénétrant avec rupture septale, insuffisance des valves pulmonaires ou tricuspidiennes, dysfonction de muscles papillaires ou occlusion d'artères coronaires distales <u>avec</u> insuffisance cardiaque. | ||
|- | |- | ||
| Ligne 146 : | Ligne 148 : | ||
|Trauma cardiaque contondant ou pénétrant touchant le ventricule droit ou l'une des oreillettes | |Trauma cardiaque contondant ou pénétrant touchant le ventricule droit ou l'une des oreillettes | ||
|- | |- | ||
! rowspan="3" |V | |||
|Trauma cardiaque contondant ou pénétrant avec occlusion d'artères coronaires proximales | |Trauma cardiaque contondant ou pénétrant avec occlusion d'artères coronaires proximales | ||
|- | |- | ||
|Trauma cardiaque contondant ou pénétrant avec perforation du ventricule gauche | |Trauma cardiaque contondant ou pénétrant avec perforation du ventricule gauche | ||
|- | |- | ||
|Lésions stellaires avec < 50% de perte de tissus du ventricule droit ou de l'une des oreillettes <!--Traduction de "stellate injuries" incertaine--> | |Lésions stellaires avec < 50% de perte de tissus du ventricule droit ou de l'une des oreillettes<!--Traduction de "stellate injuries" incertaine--> | ||
|- | |- | ||
! rowspan="2" |VI | |||
|Avulsion contondante du cœur | |Avulsion contondante du cœur | ||
|- | |- | ||
| Ligne 159 : | Ligne 161 : | ||
|} | |} | ||
== Diagnostic différentiel == | ==Diagnostic différentiel== | ||
Si la lésion traumatique pénétrante n'est pas mis en évidence initialement, le diagnostic pourrait être confondu avec les pathologies suivantes <ref name=":2" />: | |||
* | |||
* | *l'{{Diagnostic différentiel|nom=embolie pulmonaire}} | ||
* | *l'{{Diagnostic différentiel|nom=insuffisance cardiaque}} | ||
*le {{Diagnostic différentiel|nom=traumatisme cardiaque contondant}} | |||
*la {{Diagnostic différentiel|nom=dissection aortique}} | |||
*le {{Diagnostic différentiel|nom=pneumothorax}} et l'{{Diagnostic différentiel|nom=hémothorax}} simples | |||
*la {{Diagnostic différentiel|nom=péricardite aiguë}} | |||
*l'{{Diagnostic différentiel|nom=infarctus du myocarde}}. | |||
==Traitement== | |||
Le traumatisme cardiaque nécessite une prise en charge multidisciplinaire (urgentologue, chirurgien thoracique, chirurgien cardiaque, cardiologue, radiologiste, anesthésiste, intensiviste, infirmière, perfusionniste, etc.).<ref name=":10">{{Citation d'un article|prénom1=Kapil Dev|nom1=Soni|prénom2=Gaurav|nom2=Kaushik|prénom3=Amit|nom3=Gupta|prénom4=Vishwajeet|nom4=Singh|titre=From Emergency Department to Intensive Care Unit, Does The Delay Matter to Trauma Patients?|périodique=Journal of Emergencies, Trauma, and Shock|volume=11|numéro=3|date=2018-07|issn=0974-2700|pmid=30429626|pmcid=6182966|doi=10.4103/JETS.JETS_132_17|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30429626/|consulté le=2020-12-25|pages=189–192}}</ref><ref name=":05">{{Citation d'un ouvrage|prénom1=Steven J.|nom1=Warrington|prénom2=Kunal|nom2=Mahajan|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=28613476|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK430725/|consulté le=2020-11-18}}</ref> | |||
=== Contrôle de l'hémodynamie === | |||
L'hémodynamie doit être contrôlée par : | |||
*la mise en place de {{Traitement|nom=cathéters intraveineux}} de gros calibre (au moins deux) | |||
*la réplétion volémique : | |||
**l'activation du {{Traitement|nom=protocole de transfusion massive}} si le patient est en choc hémorragique | |||
**la {{Traitement|nom=transfusion sanguine}} si le patient est hémodynamiquement stable | |||
*le renversement de l'anticoagulation, le cas échéant | |||
*la pose d'une {{Traitement|nom=canule artérielle}} (ou des signes vitaux sériés) et d'un {{Traitement|nom=moniteur cardiaque}} | |||
*l'administration d'{{Traitement|nom=acide tranéxamique}} (1 g IV sur 10 min puis 1 g IV sur 8h)<ref>{{Citation d'un article|langue=en|prénom1=I.|nom1=Roberts|titre=Tranexamic acid in trauma: how should we use it?|périodique=Journal of Thrombosis and Haemostasis|volume=13|numéro=S1|date=2015|issn=1538-7836|doi=10.1111/jth.12878|lire en ligne=https://onlinelibrary.wiley.com/doi/abs/10.1111/jth.12878|consulté le=2021-12-10|pages=S195–S199}}</ref> | |||
*une {{Traitement|nom=thoracostomie}} (si pneumothorax ou hémothorax) | |||
*le contrôle de la douleur du patient avec des opioïdes intraveineux (préférablement du {{Traitement|nom=fentanyl}}) | |||
*l'{{Traitement|nom=intubation endotrachéale}} (presque tous les patients seront intubés éventuellement, car une exploration chirurgicale est à prévoir) : | |||
**si le patient est en arrêt cardiaque, procéder immédiatement | |||
**si le patient est conscient, tenter d'améliorer l'hémodynamie avant d'intuber le patient, car une intubation chez un patient en choc hémorragique pourrait provoquer un arrêt cardiaque. | |||
== | ===Algorithme de prise en charge=== | ||
{{ | {{Flowchart | ||
|1= Start -> A | |||
|2= A -> A1 | |||
|3= A1 -> A2 | |||
|4= Start -> B | |||
|5= B -> B1 | |||
|6= B1 -> C2 | |||
|7= B1 -> D1 | |||
|8= B1 -> E1 | |||
|$orientation=to right|Start=Trauma cardiaque pénétrant|A=Patient instable|A1=Péricardiocenthèse ou thoracotomie|A2=Salle d'opération ou thoracotomie|B=Patient stable|B1=FAST écho|B1 -> C2=négatif|C2=Autre atteinte|B1 -> D1=équivoque|D1=Autres vues cardiaques|B1 -> E1=positif|E1=Salle d'opération et intervention chirurgicale}}Généralement, si le patient est en choc à l'urgence, une {{Traitement|nom=thoracotomie}} d'urgence est de mise. Si le patient est plutôt stable jusqu'à la salle d'opération, on peut y préférer une [[sternotomie]].<ref name=":13">{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2020-11-15}}</ref> Toutefois, dans le contexte particulier d'un trauma pénétrant, une approche agressive et d'emblée exploratoire est à préconiser en sachant que le contrôle d'un saignement occulte est central au traitement<ref name=":2" />. | |||
La prise en charge du traumatisme cardiaque pénétrant est plus simple que celle du traumatisme cardiaque contondant : le traitement chirurgical est habituellement nécessaire. Si le patient est instable, une {{Traitement|nom=péricardiocentèse}} peut être réalisée avec un cathéter placé pour un drainage intermittent pour aider à stabiliser temporairement le patient. Une sternotomie ou thoracotomie médiane est utilisée pour accéder au cœur avec une péricardiotomie réalisée en évitant le nerf phrénique. Les lacérations peuvent être contrôlées dans un premier temps avec une pression manuelle, un clamp vasculaire (plaies auriculaires) ou l'insertion d'un Foley suivi d'un gonflage du ballon et d'une légère traction. Les produits sanguins peuvent être transfusés via le Foley, en plus d'aider à temporiser une plaie cardiaque.<ref name=":06">{{Citation d'un ouvrage|prénom1=Steven J.|nom1=Warrington|prénom2=Kunal|nom2=Mahajan|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=28613476|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK430725/|consulté le=2020-11-18}}</ref> | |||
===Présence de corps étrangers=== | |||
Les corps étrangers visibles à l'arrivée du patient '''doivent être laissés en place jusqu'à la salle d'opération.''' Si le corps étranger ne peut être retrouvé lors de l'exploration thoracique, il faut envisager deux scénarios <ref name=":2" />: | |||
*le projectile a passé de part en part (rechercher une plaie de sortie) | |||
*l'embolisation périphérique du projectile. | |||
Dans tous les cas, il faut retirer le projectile. | |||
=== Thoracotomie d'urgence === | ===Thoracotomie d'urgence=== | ||
La thoracotomie aux urgences est controversée en raison des taux de survie allant d'environ 1 à 30% selon la population de patients. Malgré de faibles taux de survie, l'alternative étant la mort garantie, elle demeure pratiquée dans certaines situations | La thoracotomie aux urgences est controversée en raison des taux de survie allant d'environ 1 à 30% selon la population de patients. Malgré de faibles taux de survie, l'alternative étant la mort garantie, elle demeure pratiquée dans certaines situations. Une thoracotomie urgente doit être envisagée pour les victimes de traumatisme pénétrant avec une perte de pouls de moins de 15 minutes, bien que les survivants aient à nouveau été documentés avec jusqu'à 32 minutes de RCR. | ||
{| class="wikitable" | {| class="wikitable" | ||
|+Différentes approches chirurgicales d'un trauma cardiaque pénétrant <ref>{{Citation d'un article|langue=en|prénom1=J.|nom1=O'Connor|prénom2=M.|nom2=Ditillo|prénom3=T.|nom3=Scalea|titre=Penetrating Cardiac Injury|périodique=Journal of the Royal Army Medical Corps|volume=155|numéro=3|date=2009-09-01|issn=0035-8665|issn2=2052-0468|doi=10.1136/jramc-155-03-02|lire en ligne=https://jramc.bmj.com/lookup/doi/10.1136/jramc-155-03-02|consulté le=2021-08-08|pages=185–190}}</ref> | |+Différentes approches chirurgicales d'un trauma cardiaque pénétrant <ref>{{Citation d'un article|langue=en|prénom1=J.|nom1=O'Connor|prénom2=M.|nom2=Ditillo|prénom3=T.|nom3=Scalea|titre=Penetrating Cardiac Injury|périodique=Journal of the Royal Army Medical Corps|volume=155|numéro=3|date=2009-09-01|issn=0035-8665|issn2=2052-0468|doi=10.1136/jramc-155-03-02|lire en ligne=https://jramc.bmj.com/lookup/doi/10.1136/jramc-155-03-02|consulté le=2021-08-08|pages=185–190}}</ref> | ||
! | ! | ||
!Avantages | !Avantages | ||
!Inconvénients | !Inconvénients | ||
|- | |- | ||
!Thoracotomie postéro-latérale | |||
[[Fichier:Postérolat.jpg|vignette|209x209px|alt=|centré]] | |||
| | | | ||
* Bonne exposition de la cavité pleurale | *Bonne exposition de la cavité pleurale | ||
| | | | ||
* Exposition limitée de la cavité péricardique | *Exposition limitée de la cavité péricardique | ||
* Peut exacerber l'instabilité hémodynamique par le décubitus latéral | *Peut exacerber l'instabilité hémodynamique par le décubitus latéral | ||
|- | |- | ||
!Thoracotomie antéro-latérale[[Fichier:Ant G.jpg|vignette|alt=|centré|169x169px]] | |||
| | | | ||
* Accès rapide | *Accès rapide | ||
* Exposition adéquate du coeur et médiastin | *Exposition adéquate du coeur et médiastin | ||
* Peut être effectuée par un chirurgien général | *Peut être effectuée par un chirurgien général | ||
| | | | ||
* Incision souvent trop en inférieur | *Incision souvent trop en inférieur | ||
* Fermetures sternales et thoraciques peuvent être difficiles | *Fermetures sternales et thoraciques peuvent être difficiles | ||
|- | |- | ||
!Sternotomie médiane[[Fichier:Sternotomie médiane.jpg|vignette|alt=|centré|158x158px]] | |||
| | | | ||
* Accès rapide | *Accès rapide | ||
* Exposition médiastinale optimale | *Exposition médiastinale optimale | ||
* Permet la réparation cardiaque | *Permet la réparation cardiaque | ||
| | | | ||
* Demande habituellement l'expertise d'un chirurgien cardiothoracique | *Demande habituellement l'expertise d'un chirurgien cardiothoracique | ||
|} | |} | ||
=== Réparation de lacérations === | ===Réparation de lacérations=== | ||
La réparation d'une lacération cardiaque peut être effectuée à l'aide de [[sutures]] en polypropylène (Prolene) 3-0, généralement ''running'', matelassé horizontal ou ''purse stitch''. Des compresses ou des morceaux de péricarde sont souvent utilisés pour répartir la tension lors de la réparation des plaies ventriculaires. | La réparation d'une lacération cardiaque peut être effectuée à l'aide de [[sutures]] en polypropylène (Prolene) 3-0, généralement ''running'', matelassé horizontal ou ''purse stitch''. Des compresses ou des morceaux de péricarde sont souvent utilisés pour répartir la tension lors de la réparation des plaies ventriculaires. | ||
Les points clés à retenir lors de la réparation de la plaie sont de s'assurer de prendre des marges adéquates dans le myocarde pour aider à éviter la déchirure des tissus et de placer des sutures ventriculaires pendant la contraction ventriculaire pour aider à minimiser la déchirure du myocarde et d'éviter de ligaturer les artères coronaires lors de la réparation des plaies cardiaques. Enfin, des agrafes ont également été utilisées à la place de la suture pour aider à refermer la plaie, bien qu'elles soient controversées.<ref name=":9">{{Citation d'un article|prénom1=Dianshen|nom1=Wang|prénom2=Fu|nom2=Zhang|prénom3=Yunle|nom3=Meng|prénom4=Yangeng|nom4=Yu|titre=[Morphological analysis of cardiac rupture due to blunt injury, cardiopulmonary resuscitation and myocardial infarction in forensic pathology]|périodique=Nan Fang Yi Ke Da Xue Xue Bao = Journal of Southern Medical University|volume=38|numéro=12|date=2018-12-30|issn=1673-4254|pmid=30613023|pmcid=6744201|doi=10.12122/j.issn.1673-4254.2018.12.19|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30613023/|consulté le=2020-12-25|pages=1514–1520}}</ref><ref name=":06" /> | Les points clés à retenir lors de la réparation de la plaie sont de s'assurer de prendre des marges adéquates dans le myocarde pour aider à éviter la déchirure des tissus et de placer des sutures ventriculaires pendant la contraction ventriculaire pour aider à minimiser la déchirure du myocarde et d'éviter de ligaturer les artères coronaires lors de la réparation des plaies cardiaques. Enfin, des agrafes ont également été utilisées à la place de la suture pour aider à refermer la plaie, bien qu'elles soient controversées.<ref name=":9">{{Citation d'un article|prénom1=Dianshen|nom1=Wang|prénom2=Fu|nom2=Zhang|prénom3=Yunle|nom3=Meng|prénom4=Yangeng|nom4=Yu|titre=[Morphological analysis of cardiac rupture due to blunt injury, cardiopulmonary resuscitation and myocardial infarction in forensic pathology]|périodique=Nan Fang Yi Ke Da Xue Xue Bao = Journal of Southern Medical University|volume=38|numéro=12|date=2018-12-30|issn=1673-4254|pmid=30613023|pmcid=6744201|doi=10.12122/j.issn.1673-4254.2018.12.19|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30613023/|consulté le=2020-12-25|pages=1514–1520}}</ref><ref name=":06" /> | ||
=== | ===Circonstances spéciales=== | ||
Des techniques chirurgicales plus avancées peuvent devenir essentielles dans des contextes particuliers.<ref>{{Citation d'un article|langue=en|prénom1=J.|nom1=O'Connor|prénom2=M.|nom2=Ditillo|prénom3=T.|nom3=Scalea|titre=Penetrating Cardiac Injury|périodique=Journal of the Royal Army Medical Corps|volume=155|numéro=3|date=2009-09-01|issn=0035-8665|issn2=2052-0468|doi=10.1136/jramc-155-03-02|lire en ligne=https://jramc.bmj.com/lookup/doi/10.1136/jramc-155-03-02|consulté le=2021-08-08|pages=185–190}}</ref> | |||
*Blessure du coeur postérieur : ne soulever le coeur de sa cavité que pour évaluer les réparations à faire, puis le remettre en place et ainsi à chaque étape de la réparation. Ceci permet de laisser des moments de récupération au muscle cardiaque dans le but d'ainsi éviter des situations d'hypotension profonde, de bradycardie et même à d'arrêt cardiorespiratoire | |||
*Besoin de placer une suture précise : | |||
* Blessure du coeur postérieur : ne soulever le coeur de sa cavité que pour évaluer les réparations à faire, puis le remettre en place et ainsi à chaque étape de la réparation. Ceci permet de laisser des moments de récupération au muscle cardiaque dans le but d'ainsi éviter des situations d'hypotension profonde, de bradycardie et même à d'arrêt cardiorespiratoire | **Utilisation d'adénosine pour causer une asystolie temporaire. | ||
* Besoin de placer une suture précise : | **Utilisation de bêta-bloqueurs pour ralentir la fréquence cardiaque | ||
** Utilisation d'adénosine pour causer une asystolie temporaire. | *Blessure coronaire : | ||
** Utilisation de bêta-bloqueurs pour ralentir la fréquence cardiaque | **Si coronaire proximale : Pontage coronarien ou suture profonde en faisant attention de ne pas obstruer le flot coronaire avec le travail de réparation | ||
* Blessure coronaire : | **Si coronaire distale : ligature | ||
** Si coronaire proximale : Pontage coronarien ou suture profonde en faisant attention de ne pas obstruer le flot coronaire avec le travail de réparation | *La circulation extracorporelle peut être utiliser comme support après toute chirurgie de réparation cardiovasculaire en contexte de trauma | ||
** Si coronaire distale : ligature | *Pour contrôler les complications possibles des chirurgies aussi complexes que celles nécessaires dans la réparation des traumas pénétrant, une fermeture avec un pansement vacuum est souvent préconisée<ref>{{Citation d'un article|prénom1=M. F.|nom1=Rotondo|prénom2=C. W.|nom2=Schwab|prénom3=M. D.|nom3=McGonigal|prénom4=G. R.|nom4=Phillips|titre='Damage control': an approach for improved survival in exsanguinating penetrating abdominal injury|périodique=The Journal of Trauma|volume=35|numéro=3|date=1993-09|issn=0022-5282|pmid=8371295|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/8371295|consulté le=2021-08-08|pages=375–382; discussion 382–383}}</ref> | ||
* La circulation extracorporelle peut être utiliser comme support après toute chirurgie de réparation cardiovasculaire en contexte de trauma | *Dans le cas d'un trauma auriculaire, il est recommandé de poser une pince Satinsky pour arrêter le saignement, puis réparer à l'aide de monofilament non-résorbable en points ''running'' ou séparés.<ref name=":14">{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2020-11-15}}</ref> | ||
* Pour contrôler les complications possibles des chirurgies aussi complexes que celles nécessaires dans la réparation des traumas pénétrant, une fermeture avec un pansement vacuum est souvent préconisée<ref>{{Citation d'un article|prénom1=M. F.|nom1=Rotondo|prénom2=C. W.|nom2=Schwab|prénom3=M. D.|nom3=McGonigal|prénom4=G. R.|nom4=Phillips|titre='Damage control': an approach for improved survival in exsanguinating penetrating abdominal injury|périodique=The Journal of Trauma|volume=35|numéro=3|date=1993-09|issn=0022-5282|pmid=8371295|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/8371295|consulté le=2021-08-08|pages=375–382; discussion 382–383}}</ref> | |||
== Suivi == | ==Suivi== | ||
Le suivi immédiat du patient à l'hôpital sera assuré la majorité du temps par les soins intensifs. Un transfert en milieu approprié est être recommandé. Des échographies cardiaques, des troponines, des radiographies thoraciques sériées ainsi qu'une télémétrie sont indiquées. | |||
== Complications == | ==Complications== | ||
Les complications liées au traumatisme cardiaque sont : | Les complications liées au traumatisme cardiaque sont : | ||
*les {{Complication | nom = arythmie|RR=|référence_RR=|RC (OR)=|affichage=arythmies}} | *les {{Complication | nom = arythmie|RR=|référence_RR=|RC (OR)=|affichage=arythmies}} | ||
*le {{Complication | nom = choc hémorragique|RR=|référence_RR=|RC (OR)=}} | *le {{Complication | nom = choc hémorragique|RR=|référence_RR=|RC (OR)=}} ou le {{Complication | nom = choc cardiogénique|RR=|référence_RR=|RC (OR)=}} | ||
*la {{Complication | nom = tamponnade cardiaque|RR=|référence_RR=|RC (OR)=}}<ref group="note">La [[tamponnade]] est la complication dominante chez les patients victimes d'un traumatisme cardiaque pénétrant se rendant vivant en milieu de soins. En effet, la pression intrapéricardique d'une tamponnade peut ralentir une hémorragie dans le contexte d'une lacération cardiaque, augmentant le temps de survie de ce type de blessure. Sa reconnaissance est donc une opportunité d'augmenter le taux de survie dans ces situations. </ref><ref>{{Citation d'un article|prénom1=Mohd|nom1=Lateef Wani|prénom2=Ab Gani|nom2=Ahangar|prénom3=Shadab Nabi|nom3=Wani|prénom4=Ifat|nom4=Irshad|titre=Penetrating Cardiac Injury: A Review|périodique=Trauma Monthly|volume=17|numéro=1|date=2012|issn=2251-7464|pmid=24829887|pmcid=4004985|doi=10.5812/traumamon.3461|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4004985/|consulté le=2020-12-25|pages=230–232}}</ref> | *la {{Complication | nom = tamponnade cardiaque|RR=|référence_RR=|RC (OR)=}}<ref group="note">La [[tamponnade]] est la complication dominante chez les patients victimes d'un traumatisme cardiaque pénétrant se rendant vivant en milieu de soins. En effet, la pression intrapéricardique d'une tamponnade peut ralentir une hémorragie dans le contexte d'une lacération cardiaque, augmentant le temps de survie de ce type de blessure. Sa reconnaissance est donc une opportunité d'augmenter le taux de survie dans ces situations. </ref><ref>{{Citation d'un article|prénom1=Mohd|nom1=Lateef Wani|prénom2=Ab Gani|nom2=Ahangar|prénom3=Shadab Nabi|nom3=Wani|prénom4=Ifat|nom4=Irshad|titre=Penetrating Cardiac Injury: A Review|périodique=Trauma Monthly|volume=17|numéro=1|date=2012|issn=2251-7464|pmid=24829887|pmcid=4004985|doi=10.5812/traumamon.3461|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4004985/|consulté le=2020-12-25|pages=230–232}}</ref> | ||
* | *l'{{Complication | nom = infarctus du myocarde|RR=|référence_RR=|RC (OR)=}} | ||
*l'{{Complication | nom = arrêt cardiaque|RR=|référence_RR=|RC (OR)=}}. | |||
==Évolution== | |||
Les facteurs de bon pronostic dans un contexte de trauma cardiaque pénétrant sont <ref>{{Citation d'un article|langue=en|prénom1=J.|nom1=O'Connor|prénom2=M.|nom2=Ditillo|prénom3=T.|nom3=Scalea|titre=Penetrating Cardiac Injury|périodique=Journal of the Royal Army Medical Corps|volume=155|numéro=3|date=2009-09-01|issn=0035-8665|issn2=2052-0468|doi=10.1136/jramc-155-03-02|lire en ligne=https://jramc.bmj.com/lookup/doi/10.1136/jramc-155-03-02|consulté le=2021-08-08|pages=185–190}}</ref>: | |||
*la stabilité hémodynamique à l'arrivée | |||
*un trauma par arme blanche | |||
*une tamponnade. | |||
Les prédicteurs de mauvais pronostic indépendants sont : | |||
*l'altération de l'état de conscience | |||
*la tension artérielle systolique < 50 mmHg. | |||
== Notes == | ==Notes== | ||
<references group="note" /> | <references group="note" /> | ||
== Références == | ==Références== | ||
{{Article de l'application de chirurgie générale|date=2020/11/15}}{{Article importé d'une source | {{Article de l'application de chirurgie générale|date=2020/11/15}}{{Article importé d'une source | ||
| accès = 2020/11/07 | | accès = 2020/11/07 | ||
Dernière version du 19 avril 2024 à 16:15
| Classe de maladie | |
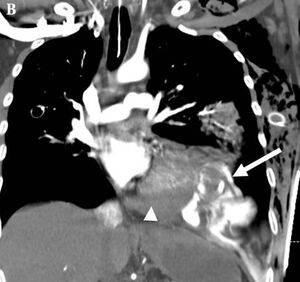 TDM avec contraste en plan coronal démontrant une rupture de la paroi latérale du ventricule gauche (flèche blanche) avec extravasation de contraste et une tamponnade secondaire (triangle blanc). | |
| Caractéristiques | |
|---|---|
| Signes | Pneumothorax, Tachycardie , Tamponnade cardiaque, Hémothorax, Douleur à la palpation du sternum, Lacération thoracique, Ecchymose thoracique, Hypotension artérielle , Choc circulatoire |
| Symptômes |
Hémorragie, Douleur dorsale, Dyspnée , Lipothymie , Syncope , Douleur thoracique , Palpitations |
| Étiologies |
Blessure par balle, Blessure par arme blanche, Empalement, Explosions |
| Informations | |
| Terme anglais | penetrating heart injury |
| Autres noms | Traumatisme cardiaque pénétrant |
| SNOMED CT ID | 86175003 |
| Spécialités | chirurgie cardiaque, médecine d'urgence |
|
| |
Un traumatisme cardiaque pénétrant inclut toute injure des tissus cardiaque secondaire à un corps étranger, souvent sous forme d'un projectile.
Pour les lésions contondantes, voir Lésions cardiaques contondantes.
Épidémiologie
Les patients atteints de blessures cardiaques sévères succombent rapidement à leurs blessures. Plus de 90% des patient décédent avant d'arriver à l'hôpital. Parmi ceux qui se rendent à l'hôpital, le taux de survie est de 20 à 75%. La majorité des décès préhospitaliers auraient lieu en contexte de choc hémorragique.[1]
Ce type de trauma est retrouvé de manière particulière dans le contexte militaire, ce qui rend une véritable incidence difficile à évaluer.[2]
Le ventricule droit est le plus souvent blessé, suivi par le ventricule gauche, puis les oreillettes ou les blessures à plusieurs chambres.[3][4]
Ils sont présents dans 2% des traumas pénétrants.[5]
Étiologies
Les traumatismes cardiaques pénétrants sont principalement dus à des blessures par arme blanche, des blessures par balle, des explosions et les empalements.[6][7]
Présentation clinique
Facteurs de risque
Des patients de tous âges et tous genres peuvent être victime d'une blessure cardiaque pénétrante, mais le fait d'être un homme ou d'être âgé dans la trentaine/quarantaine sont des facteurs de risque. [4]
Questionnaire
L'histoire de la maladie actuelle chez les patients ayant une lésion cardiaque est souvent simple et détaille un mécanisme pénétrant à la poitrine ou au dos. Cependant, certaines personnes peuvent donner des histoires alternatives en raison de ramifications juridiques potentielles. Si disponible, il faut rechercher les éléments suivants :
- une histoire de trauma contondant ou pénétrant, et décrire l’occurrence
- un accident de la route
- la dyspnée
- une douleur thoracique ou dorsale (point d'entrée)
- des palpitations
- de la lipothymie voire une syncope
- une hémorragie sur les lieux.
Il est aussi important de questionner les médicaments pris par le patient ainsi que leur posologie, plus particulièrement les anticoagulants et antiplaquettaires.
Certains patients peuvent être inconscients en choc hémorragique. Il faut alors questionner les premiers répondants ou les témoins.
Examen clinique
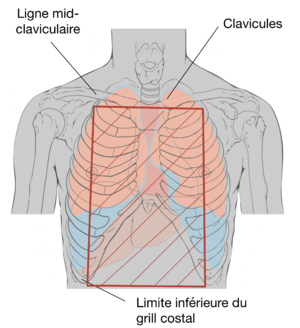
L'examen physique ciblé du trauma cardiaque pourrait inclure les trouvailles suivantes [8]:
- aux signes vitaux :
- une tachycardie
- de l'hypotension artérielle
- des signes de choc (diminution de l'état de conscience, extrémités froides, diminution du débit urinaire, peau marbrée, teint pâle, etc.)
- à l'examen cardiaque :
- les signes de tamponnade cardiaque (bruits cardiaques diminués, pouls paradoxal, TVC augmentée, signes de choc, etc.)
- un rythme cardiaque irrégulier est possible (les traumas cardiaques sont arythmogènes)
- à l'examen pulmonaire et thoracique :
- la recherche de signes d'hémothorax ou de pneumothorax concomitant
- une douleur à la palpation du sternum [note 1][9]
- des lacérations ou des ecchymoses dans la « boîte » cardiaque[note 2] (vérifier les parois antérieures et postérieures)
- des signes de volet thoracique ou de fracture costale.
L'examen physique d'un patient présentant un traumatisme cardiaque potentiel doit généralement suivre l'enquête primaire et secondaire de Advanced Trauma Life Support (ATLS) et suivre les principes généraux de la prise en charge du patient traumatisé.
Examens paracliniques
Laboratoires
Les prises de sang recommandées sont [10] :
- la formule sanguine complète (en sachant que les données sont souvent peu fiable en trauma aigu)
- un gaz artériel incluant les lactates
- une glycémie capilaire
- les troponines
- l'INR, le TCA, le fibrinogène et les D-dimères
- un bêta-hcg chez toute femme en âge de procréer.
Un bilan plus extensif (dosage des drogues urinaires, bilans métaboliques, etc.) n'est pas recommandé d'emblée dans la plupart des cas de trauma (évaluer selon la pertinence individuelle)[11].
Imageries et électrophysiologie
| Modalité | Commentaires |
|---|---|
| Échographie cardiaque | Des éléments plus précis peuvent être retrouvés lors d'une échographie cardique. On l'utilise surtout pour [12]:
|
| Radiographie pulmonaire |
|
| TDM TAP avec contraste | La TDM fait également partie de l'évaluation du traumatisme si le patient est suffisamment stable. Elle a une sensibilité élevée pour :
Elle peut aussi aider à identifier la trajectoire d'un projectile et l'emplacement exact d'un corps étranger intrathoracique.[12] |
| ECG | Il n'y a pas de critère diagnostique spécifique pour le traumatisme cardiaque pénétrant à l'ECG. Toutefois, il peut augmenter la suspicion d'une atteinte cardiaque en démontrant :
Plus spécifiquement dans les traumas pénétrants, il est documenté que la présence de bruits cardiaques diminués accompagnés d'une élévation du segment ST dans les dérivations précordiales supporte le diagnostic d'une perforation péricardique [12]. |
Classification du traumatisme cardiaque
| Grade | Description de la blessure |
|---|---|
| I | Trauma cardiaque contondant avec anomalies mineures à l'ECG (changements non-spécifiques de l'onde T/segment ST), contraction ventriculaire ou auriculaire prématurée ou tachycardie sinusale persistante) |
| Trauma péricardique contondant ou pénétrant sans blessure cardiaque, tamponnade ou hernie cardiaque. | |
| II | Trauma cardiaque contondant avec bloc cardiaque ou changements ischémiques sans insuffisance cardiaque. |
| Trauma cardiaque tangentiel pénétrant jusqu'à l'endocarde sans passer au travers, sans tamponnade | |
| III | Trauma cardiaque contondant avec contractions ventriculaires soutenues ou multifocales |
| Trauma cardiaque contondant ou pénétrant avec rupture septale, insuffisance des valves pulmonaires ou tricuspidiennes, dysfonction de muscles papillaires ou occlusion d'artères coronaires distales sans insuffisance cardiaque. | |
| Lacération péricardique contondante avec hernie cardiaque | |
| Trauma cardiaque contondant avec insuffisance cardiaque | |
| Trauma myocardiaque tangentiel pénétrant jusqu'à l'endocarde sans passer au travers, avec tamponnade | |
| IV | Trauma cardiaque contondant ou pénétrant avec rupture septale, insuffisance des valves pulmonaires ou tricuspidiennes, dysfonction de muscles papillaires ou occlusion d'artères coronaires distales avec insuffisance cardiaque. |
| Trauma cardiaque contondant ou pénétrant avec insuffisance de la valve aortique ou mitrale | |
| Trauma cardiaque contondant ou pénétrant touchant le ventricule droit ou l'une des oreillettes | |
| V | Trauma cardiaque contondant ou pénétrant avec occlusion d'artères coronaires proximales |
| Trauma cardiaque contondant ou pénétrant avec perforation du ventricule gauche | |
| Lésions stellaires avec < 50% de perte de tissus du ventricule droit ou de l'une des oreillettes | |
| VI | Avulsion contondante du cœur |
| Lésion pénétrante avec perte de > 50% des tissus d'une chambre cardiaque |
Diagnostic différentiel
Si la lésion traumatique pénétrante n'est pas mis en évidence initialement, le diagnostic pourrait être confondu avec les pathologies suivantes [12]:
- l'embolie pulmonaire
- l'insuffisance cardiaque
- le traumatisme cardiaque contondant
- la dissection aortique
- le pneumothorax et l'hémothorax simples
- la péricardite aiguë
- l'infarctus du myocarde.
Traitement
Le traumatisme cardiaque nécessite une prise en charge multidisciplinaire (urgentologue, chirurgien thoracique, chirurgien cardiaque, cardiologue, radiologiste, anesthésiste, intensiviste, infirmière, perfusionniste, etc.).[15][16]
Contrôle de l'hémodynamie
L'hémodynamie doit être contrôlée par :
- la mise en place de cathéters intraveineux de gros calibre (au moins deux)
- la réplétion volémique :
- l'activation du protocole de transfusion massive si le patient est en choc hémorragique
- la transfusion sanguine si le patient est hémodynamiquement stable
- le renversement de l'anticoagulation, le cas échéant
- la pose d'une canule artérielle (ou des signes vitaux sériés) et d'un moniteur cardiaque
- l'administration d'acide tranéxamique (1 g IV sur 10 min puis 1 g IV sur 8h)[17]
- une thoracostomie (si pneumothorax ou hémothorax)
- le contrôle de la douleur du patient avec des opioïdes intraveineux (préférablement du fentanyl)
- l'intubation endotrachéale (presque tous les patients seront intubés éventuellement, car une exploration chirurgicale est à prévoir) :
- si le patient est en arrêt cardiaque, procéder immédiatement
- si le patient est conscient, tenter d'améliorer l'hémodynamie avant d'intuber le patient, car une intubation chez un patient en choc hémorragique pourrait provoquer un arrêt cardiaque.
Algorithme de prise en charge
Généralement, si le patient est en choc à l'urgence, une thoracotomie d'urgence est de mise. Si le patient est plutôt stable jusqu'à la salle d'opération, on peut y préférer une sternotomie.[18] Toutefois, dans le contexte particulier d'un trauma pénétrant, une approche agressive et d'emblée exploratoire est à préconiser en sachant que le contrôle d'un saignement occulte est central au traitement[12].
La prise en charge du traumatisme cardiaque pénétrant est plus simple que celle du traumatisme cardiaque contondant : le traitement chirurgical est habituellement nécessaire. Si le patient est instable, une péricardiocentèse peut être réalisée avec un cathéter placé pour un drainage intermittent pour aider à stabiliser temporairement le patient. Une sternotomie ou thoracotomie médiane est utilisée pour accéder au cœur avec une péricardiotomie réalisée en évitant le nerf phrénique. Les lacérations peuvent être contrôlées dans un premier temps avec une pression manuelle, un clamp vasculaire (plaies auriculaires) ou l'insertion d'un Foley suivi d'un gonflage du ballon et d'une légère traction. Les produits sanguins peuvent être transfusés via le Foley, en plus d'aider à temporiser une plaie cardiaque.[19]
Présence de corps étrangers
Les corps étrangers visibles à l'arrivée du patient doivent être laissés en place jusqu'à la salle d'opération. Si le corps étranger ne peut être retrouvé lors de l'exploration thoracique, il faut envisager deux scénarios [12]:
- le projectile a passé de part en part (rechercher une plaie de sortie)
- l'embolisation périphérique du projectile.
Dans tous les cas, il faut retirer le projectile.
Thoracotomie d'urgence
La thoracotomie aux urgences est controversée en raison des taux de survie allant d'environ 1 à 30% selon la population de patients. Malgré de faibles taux de survie, l'alternative étant la mort garantie, elle demeure pratiquée dans certaines situations. Une thoracotomie urgente doit être envisagée pour les victimes de traumatisme pénétrant avec une perte de pouls de moins de 15 minutes, bien que les survivants aient à nouveau été documentés avec jusqu'à 32 minutes de RCR.
| Avantages | Inconvénients | |
|---|---|---|
| Thoracotomie postéro-latérale
 |
|
|
Thoracotomie antéro-latérale |
|
|
Sternotomie médiane |
|
|
Réparation de lacérations
La réparation d'une lacération cardiaque peut être effectuée à l'aide de sutures en polypropylène (Prolene) 3-0, généralement running, matelassé horizontal ou purse stitch. Des compresses ou des morceaux de péricarde sont souvent utilisés pour répartir la tension lors de la réparation des plaies ventriculaires.
Les points clés à retenir lors de la réparation de la plaie sont de s'assurer de prendre des marges adéquates dans le myocarde pour aider à éviter la déchirure des tissus et de placer des sutures ventriculaires pendant la contraction ventriculaire pour aider à minimiser la déchirure du myocarde et d'éviter de ligaturer les artères coronaires lors de la réparation des plaies cardiaques. Enfin, des agrafes ont également été utilisées à la place de la suture pour aider à refermer la plaie, bien qu'elles soient controversées.[21][19]
Circonstances spéciales
Des techniques chirurgicales plus avancées peuvent devenir essentielles dans des contextes particuliers.[22]
- Blessure du coeur postérieur : ne soulever le coeur de sa cavité que pour évaluer les réparations à faire, puis le remettre en place et ainsi à chaque étape de la réparation. Ceci permet de laisser des moments de récupération au muscle cardiaque dans le but d'ainsi éviter des situations d'hypotension profonde, de bradycardie et même à d'arrêt cardiorespiratoire
- Besoin de placer une suture précise :
- Utilisation d'adénosine pour causer une asystolie temporaire.
- Utilisation de bêta-bloqueurs pour ralentir la fréquence cardiaque
- Blessure coronaire :
- Si coronaire proximale : Pontage coronarien ou suture profonde en faisant attention de ne pas obstruer le flot coronaire avec le travail de réparation
- Si coronaire distale : ligature
- La circulation extracorporelle peut être utiliser comme support après toute chirurgie de réparation cardiovasculaire en contexte de trauma
- Pour contrôler les complications possibles des chirurgies aussi complexes que celles nécessaires dans la réparation des traumas pénétrant, une fermeture avec un pansement vacuum est souvent préconisée[23]
- Dans le cas d'un trauma auriculaire, il est recommandé de poser une pince Satinsky pour arrêter le saignement, puis réparer à l'aide de monofilament non-résorbable en points running ou séparés.[24]
Suivi
Le suivi immédiat du patient à l'hôpital sera assuré la majorité du temps par les soins intensifs. Un transfert en milieu approprié est être recommandé. Des échographies cardiaques, des troponines, des radiographies thoraciques sériées ainsi qu'une télémétrie sont indiquées.
Complications
Les complications liées au traumatisme cardiaque sont :
- les arythmies
- le choc hémorragique ou le choc cardiogénique
- la tamponnade cardiaque[note 3][25]
- l'infarctus du myocarde
- l'arrêt cardiaque.
Évolution
Les facteurs de bon pronostic dans un contexte de trauma cardiaque pénétrant sont [26]:
- la stabilité hémodynamique à l'arrivée
- un trauma par arme blanche
- une tamponnade.
Les prédicteurs de mauvais pronostic indépendants sont :
- l'altération de l'état de conscience
- la tension artérielle systolique < 50 mmHg.
Notes
- ↑ Une fracture sternale est considérée comme une blessure indicatrice d'un trauma cardiaque sous-jacent.
- ↑ Un trauma en-dehors de ce repère n'élimine pas un trauma cardiaque.
- ↑ La tamponnade est la complication dominante chez les patients victimes d'un traumatisme cardiaque pénétrant se rendant vivant en milieu de soins. En effet, la pression intrapéricardique d'une tamponnade peut ralentir une hémorragie dans le contexte d'une lacération cardiaque, augmentant le temps de survie de ce type de blessure. Sa reconnaissance est donc une opportunité d'augmenter le taux de survie dans ces situations.
Références
- Cet article a été créé en partie ou en totalité le 2020/11/15 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- Cette page a été modifiée ou créée le 2020/11/07 à partir de Cardiac Trauma (StatPearls / Cardiac Trauma (2020/07/17)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28613476 (livre).
- ↑ (en) J. O'Connor, M. Ditillo et T. Scalea, « Penetrating Cardiac Injury », Journal of the Royal Army Medical Corps, vol. 155, no 3, , p. 185–190 (ISSN 0035-8665 et 2052-0468, DOI 10.1136/jramc-155-03-02, lire en ligne)
- ↑ Mohd Lateef Wani, Ab Gani Ahangar, Shadab Nabi Wani et Ifat Irshad, « Penetrating Cardiac Injury: A Review », Trauma Monthly, vol. 17, no 1, , p. 230–232 (ISSN 2251-7464, PMID 24829887, Central PMCID 4004985, DOI 10.5812/traumamon.3461, lire en ligne)
- ↑ Ashley T. Panicker, Kenneth Nugent, Jennifer Mink et Jeffrey Glaser, « Bedside Ultrasonography in the Management of Penetrating Cardiac Injury Caused by a Nail Gun », The Journal of Emergency Medicine, vol. 56, no 2, , p. 197–200 (ISSN 0736-4679, PMID 30389284, DOI 10.1016/j.jemermed.2018.09.036, lire en ligne)
- ↑ 4,0 et 4,1 Steven J. Warrington et Kunal Mahajan, StatPearls, StatPearls Publishing, (PMID 28613476, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 15 novembre 2020)
- ↑ M. Šimek, J. Konečný, R. Hájek et I. Čižmář, « [Penetrating Injuries of the Heart and Great Vessels - Fifteen Years of Experience of the Cardiac Surgery Service as a Part of the Major Trauma Centre] », Acta Chirurgiae Orthopaedicae Et Traumatologiae Cechoslovaca, vol. 85, no 2, , p. 144–148 (ISSN 0001-5415, PMID 30295602, lire en ligne)
- ↑ Steven J. Warrington et Kunal Mahajan, StatPearls, StatPearls Publishing, (PMID 28613476, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 15 novembre 2020)
- ↑ Marc Hanschen, Karl-Georg Kanz, Chlodwig Kirchhoff et Philipe N. Khalil, « Blunt Cardiac Injury in the Severely Injured – A Retrospective Multicentre Study », PLoS ONE, vol. 10, no 7, (ISSN 1932-6203, PMID 26136126, Central PMCID 4489656, DOI 10.1371/journal.pone.0131362, lire en ligne)
- ↑ Pablo Perel, David Prieto-Merino, Haleema Shakur et Tim Clayton, « Predicting early death in patients with traumatic bleeding: development and validation of prognostic model », BMJ (Clinical research ed.), vol. 345, , e5166 (ISSN 1756-1833, PMID 22896030, Central PMCID 3419468, DOI 10.1136/bmj.e5166, lire en ligne)
- ↑
- ↑ 12,0 12,1 12,2 12,3 12,4 12,5 et 12,6 Mohd Lateef Wani, Ab Gani Ahangar, Shadab Nabi Wani et Ifat Irshad, « Penetrating Cardiac Injury: A Review », Trauma Monthly, vol. 17, no 1, , p. 230–232 (ISSN 2251-7464, PMID 24829887, Central PMCID 4004985, DOI 10.5812/traumamon.3461, lire en ligne)
- ↑ Steven J. Warrington et Kunal Mahajan, StatPearls, StatPearls Publishing, (PMID 28613476, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 15 novembre 2020)
- ↑ Kapil Dev Soni, Gaurav Kaushik, Amit Gupta et Vishwajeet Singh, « From Emergency Department to Intensive Care Unit, Does The Delay Matter to Trauma Patients? », Journal of Emergencies, Trauma, and Shock, vol. 11, no 3, , p. 189–192 (ISSN 0974-2700, PMID 30429626, Central PMCID 6182966, DOI 10.4103/JETS.JETS_132_17, lire en ligne)
- ↑ Steven J. Warrington et Kunal Mahajan, StatPearls, StatPearls Publishing, (PMID 28613476, lire en ligne)
- ↑ (en) I. Roberts, « Tranexamic acid in trauma: how should we use it? », Journal of Thrombosis and Haemostasis, vol. 13, no S1, , S195–S199 (ISSN 1538-7836, DOI 10.1111/jth.12878, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 15 novembre 2020)
- ↑ 19,0 et 19,1 Steven J. Warrington et Kunal Mahajan, StatPearls, StatPearls Publishing, (PMID 28613476, lire en ligne)
- ↑ (en) J. O'Connor, M. Ditillo et T. Scalea, « Penetrating Cardiac Injury », Journal of the Royal Army Medical Corps, vol. 155, no 3, , p. 185–190 (ISSN 0035-8665 et 2052-0468, DOI 10.1136/jramc-155-03-02, lire en ligne)
- ↑ Dianshen Wang, Fu Zhang, Yunle Meng et Yangeng Yu, « [Morphological analysis of cardiac rupture due to blunt injury, cardiopulmonary resuscitation and myocardial infarction in forensic pathology] », Nan Fang Yi Ke Da Xue Xue Bao = Journal of Southern Medical University, vol. 38, no 12, , p. 1514–1520 (ISSN 1673-4254, PMID 30613023, Central PMCID 6744201, DOI 10.12122/j.issn.1673-4254.2018.12.19, lire en ligne)
- ↑ (en) J. O'Connor, M. Ditillo et T. Scalea, « Penetrating Cardiac Injury », Journal of the Royal Army Medical Corps, vol. 155, no 3, , p. 185–190 (ISSN 0035-8665 et 2052-0468, DOI 10.1136/jramc-155-03-02, lire en ligne)
- ↑ M. F. Rotondo, C. W. Schwab, M. D. McGonigal et G. R. Phillips, « 'Damage control': an approach for improved survival in exsanguinating penetrating abdominal injury », The Journal of Trauma, vol. 35, no 3, , p. 375–382; discussion 382–383 (ISSN 0022-5282, PMID 8371295, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 15 novembre 2020)
- ↑ Mohd Lateef Wani, Ab Gani Ahangar, Shadab Nabi Wani et Ifat Irshad, « Penetrating Cardiac Injury: A Review », Trauma Monthly, vol. 17, no 1, , p. 230–232 (ISSN 2251-7464, PMID 24829887, Central PMCID 4004985, DOI 10.5812/traumamon.3461, lire en ligne)
- ↑ (en) J. O'Connor, M. Ditillo et T. Scalea, « Penetrating Cardiac Injury », Journal of the Royal Army Medical Corps, vol. 155, no 3, , p. 185–190 (ISSN 0035-8665 et 2052-0468, DOI 10.1136/jramc-155-03-02, lire en ligne)
