« Status asthmaticus » : différence entre les versions
(→Physiopathologie : ponctuation selon la convention Wiki) |
(→Facteurs de risque : ponctuation des listes à puces selon la convention Wiki) |
||
| Ligne 48 : | Ligne 48 : | ||
Les patients à risque de nécessiter une prise en charge en USI pour l'asthme comprennent ceux qui ont des antécédents tels que<ref>{{Citation d'un article|prénom1=Bradley E.|nom1=Chipps|prénom2=Kevin R.|nom2=Murphy|titre=Assessment and treatment of acute asthma in children|périodique=The Journal of Pediatrics|volume=147|numéro=3|date=2005-09|issn=0022-3476|pmid=16182663|doi=10.1016/j.jpeds.2005.04.052|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/16182663/|consulté le=2020-12-16|pages=288–294}}</ref> : | Les patients à risque de nécessiter une prise en charge en USI pour l'asthme comprennent ceux qui ont des antécédents tels que<ref>{{Citation d'un article|prénom1=Bradley E.|nom1=Chipps|prénom2=Kevin R.|nom2=Murphy|titre=Assessment and treatment of acute asthma in children|périodique=The Journal of Pediatrics|volume=147|numéro=3|date=2005-09|issn=0022-3476|pmid=16182663|doi=10.1016/j.jpeds.2005.04.052|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/16182663/|consulté le=2020-12-16|pages=288–294}}</ref> : | ||
* {{Facteur de risque|nom=Admissions|RR=|référence_RR=|RC (OR)=|affichage=Admissions aux soins intensifs}}, ventilation mécanique ou {{Facteur de risque|nom=détérioration respiratoire rapide|RR=|référence_RR=|RC (OR)=|affichage=détérioration respiratoire rapide}} progressive et soudaine | * {{Facteur de risque|nom=Admissions|RR=|référence_RR=|RC (OR)=|affichage=Admissions aux soins intensifs}}, ventilation mécanique ou {{Facteur de risque|nom=détérioration respiratoire rapide|RR=|référence_RR=|RC (OR)=|affichage=détérioration respiratoire rapide}} progressive et soudaine | ||
* [[Convulsions]] ou [[syncope]] lors d'une exacerbation de l'asthme | * [[Convulsions]] ou [[syncope]] lors d'une exacerbation de l'asthme | ||
* Exacerbations précipitées par la nourriture | * Exacerbations précipitées par la nourriture | ||
* Utilisation de plus de deux cartouches d'inhalateurs-doseurs (MDI) bêta-agonistes par mois | * Utilisation de plus de deux cartouches d'inhalateurs-doseurs (MDI) bêta-agonistes par mois | ||
* {{Facteur de risque|nom=Thérapie de contrôle insuffisante|RR=|référence_RR=|RC (OR)=|affichage=Thérapie de contrôle insuffisante}} ou mauvaise adhérence à la thérapie de contrôleur | * {{Facteur de risque|nom=Thérapie de contrôle insuffisante|RR=|référence_RR=|RC (OR)=|affichage=Thérapie de contrôle insuffisante}} ou mauvaise adhérence à la thérapie de contrôleur | ||
* Refus ou échec d'apprécier la gravité de la maladie | * Refus ou échec d'apprécier la gravité de la maladie | ||
* {{Facteur de risque|nom=Dépression|RR=|référence_RR=|RC (OR)=|affichage=Dépression}} associée ou autre trouble psychiatrique. | * {{Facteur de risque|nom=Dépression|RR=|référence_RR=|RC (OR)=|affichage=Dépression}} associée ou autre trouble psychiatrique. | ||
| Ligne 60 : | Ligne 60 : | ||
Les informations à vérifier lors de ces visites pendant une crise aiguë comprennent : | Les informations à vérifier lors de ces visites pendant une crise aiguë comprennent : | ||
* Quelles interventions ont eu lieu avant l'arrivée, par exemple, les traitements par nébuliseur ou l'utilisation d'un inhalateur de secours | * Quelles interventions ont eu lieu avant l'arrivée, par exemple, les traitements par nébuliseur ou l'utilisation d'un inhalateur de secours | ||
* Si l'enfant a pris d'autres médicaments contre l'asthme tel que prescrit | * Si l'enfant a pris d'autres médicaments contre l'asthme tel que prescrit | ||
* Si l'enfant a déjà été hospitalisé pour asthme | * Si l'enfant a déjà été hospitalisé pour asthme | ||
* Si une admission en soins intensifs était requise | * Si une admission en soins intensifs était requise | ||
* Si l'enfant a déjà eu besoin d'une intubation | * Si l'enfant a déjà eu besoin d'une intubation | ||
* Si l'enfant a pris des stéroïdes oraux pour des exacerbations de l'asthme et si oui, quand<ref>{{Citation d'un ouvrage|prénom1=Jenna M.|nom1=Lizzo|prénom2=Sara|nom2=Cortes|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=31869095|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK551631/|consulté le=2020-12-16}}</ref>. | * Si l'enfant a pris des stéroïdes oraux pour des exacerbations de l'asthme et si oui, quand<ref>{{Citation d'un ouvrage|prénom1=Jenna M.|nom1=Lizzo|prénom2=Sara|nom2=Cortes|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=31869095|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK551631/|consulté le=2020-12-16}}</ref>. | ||
L'enfant pourra présenter les symptômes suivants : | L'enfant pourra présenter les symptômes suivants : | ||
* {{Symptôme|nom=Dyspnée|affichage=|prévalence=}} de repos | * {{Symptôme|nom=Dyspnée|affichage=|prévalence=}} de repos | ||
* {{Symptôme|nom=Toux|affichage=|prévalence=}} | * {{Symptôme|nom=Toux|affichage=|prévalence=}} | ||
* {{Symptôme|nom=Orthopnée|affichage=|prévalence=}}. | * {{Symptôme|nom=Orthopnée|affichage=|prévalence=}}. | ||
=== Examen clinique === | === Examen clinique === | ||
L'examen ciblé d'une exacerbation d'une crise d 'asthme doit inclure<ref name=":3">{{Citation d'un lien web|titre=Guidelines for the Diagnosis and Management of Asthma (EPR-3) {{!}} NHLBI, NIH|url=https://www.nhlbi.nih.gov/health-topics/guidelines-for-diagnosis-management-of-asthma|site=www.nhlbi.nih.gov|consulté le=2020-12-16}}</ref> : | L'examen ciblé d'une exacerbation d'une crise d 'asthme doit inclure<ref name=":3">{{Citation d'un lien web|titre=Guidelines for the Diagnosis and Management of Asthma (EPR-3) {{!}} NHLBI, NIH|url=https://www.nhlbi.nih.gov/health-topics/guidelines-for-diagnosis-management-of-asthma|site=www.nhlbi.nih.gov|consulté le=2020-12-16}}</ref> : | ||
* {{Examen clinique|nom=Signes vitaux|indication=}}: {{Signe clinique|nom=tachypnée|prévalence=}}, {{Signe clinique|nom=tachycardie|affichage=|prévalence=}} | * {{Examen clinique|nom=Signes vitaux|indication=}}: {{Signe clinique|nom=tachypnée|prévalence=}}, {{Signe clinique|nom=tachycardie|affichage=|prévalence=}} | ||
* {{Examen clinique|nom=Essoufflement|indication=|affichage=Examen cardiaque}}: {{Signe clinique|nom=pouls paradoxal|affichage=|prévalence=}} | * {{Examen clinique|nom=Essoufflement|indication=|affichage=Examen cardiaque}}: {{Signe clinique|nom=pouls paradoxal|affichage=|prévalence=}} | ||
* {{Examen clinique|nom=Somnolence|indication=}}, anxiété ou {{Signe clinique|nom=Agitation|affichage=agitation|prévalence=}} | * {{Examen clinique|nom=Somnolence|indication=}}, anxiété ou {{Signe clinique|nom=Agitation|affichage=agitation|prévalence=}} | ||
* {{Examen clinique|nom=Essoufflement|indication=|affichage=Examen pulmonaire}}: {{Signe clinique|nom=wheezing|prévalence=}} (expiratoire ou inspiratoire), {{Signe clinique|nom=Tirage (signe clinique)|affichage=tirage|prévalence=}}, {{Signe clinique|nom=battement des ailes du nez|prévalence=}}, {{Symptôme|nom=élocution monosyllabique|affichage=élocution monosyllabique|prévalence=}}<ref name=":3" /> : | * {{Examen clinique|nom=Essoufflement|indication=|affichage=Examen pulmonaire}}: {{Signe clinique|nom=wheezing|prévalence=}} (expiratoire ou inspiratoire), {{Signe clinique|nom=Tirage (signe clinique)|affichage=tirage|prévalence=}}, {{Signe clinique|nom=battement des ailes du nez|prévalence=}}, {{Symptôme|nom=élocution monosyllabique|affichage=élocution monosyllabique|prévalence=}}<ref name=":3" /> : | ||
** Un enfant dont on avait précédemment noté que le travail respiratoire était considérablement accru, mais qui est maintenant « fatigué », semble respirer à un rythme normal ou qui devient léthargique, peut avoir une insuffisance respiratoire imminente<ref name=":2">{{Citation d'un ouvrage|prénom1=Jenna M.|nom1=Lizzo|prénom2=Sara|nom2=Cortes|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=31869095|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK551631/|consulté le=2020-12-16}}</ref>. | ** Un enfant dont on avait précédemment noté que le travail respiratoire était considérablement accru, mais qui est maintenant « fatigué », semble respirer à un rythme normal ou qui devient léthargique, peut avoir une insuffisance respiratoire imminente<ref name=":2">{{Citation d'un ouvrage|prénom1=Jenna M.|nom1=Lizzo|prénom2=Sara|nom2=Cortes|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=31869095|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK551631/|consulté le=2020-12-16}}</ref>. | ||
** Chez un enfant présentant une obstruction importante des voies respiratoires, il peut arriver un moment où le wheezing peut ne plus être présent. Cette absence indique que l'enfant déplace un volume d'air minimal. | ** Chez un enfant présentant une obstruction importante des voies respiratoires, il peut arriver un moment où le wheezing peut ne plus être présent. Cette absence indique que l'enfant déplace un volume d'air minimal. | ||
** Un enfant qui développe un état mental altéré, semble vraiment léthargique, ne répond plus, est {{Signe clinique|nom=cyanosé|affichage=|prévalence=}} ou a une {{Signe clinique|nom=diminution du murmure vésiculaire|affichage=|prévalence=}} présente des signes d'insuffisance respiratoire imminente et peut rapidement décompenser en arrêt respiratoire. | ** Un enfant qui développe un état mental altéré, semble vraiment léthargique, ne répond plus, est {{Signe clinique|nom=cyanosé|affichage=|prévalence=}} ou a une {{Signe clinique|nom=diminution du murmure vésiculaire|affichage=|prévalence=}} présente des signes d'insuffisance respiratoire imminente et peut rapidement décompenser en arrêt respiratoire. | ||
* Les enfants peuvent présenter une augmentation de la sécrétion nasale, un gonflement des muqueuses ou des polypes nasaux, ce qui correspond à une rhinite allergique<ref name=":2" />. L'examen de la peau peut révéler une dermatite atopique | * Les enfants peuvent présenter une augmentation de la sécrétion nasale, un gonflement des muqueuses ou des polypes nasaux, ce qui correspond à une rhinite allergique<ref name=":2" />. L'examen de la peau peut révéler une dermatite atopique. | ||
* Des signes tels qu'une éruption urticarienne ou un stridor peuvent suggérer d'autres diagnostics ou conditions comorbides. | * Des signes tels qu'une éruption urticarienne ou un stridor peuvent suggérer d'autres diagnostics ou conditions comorbides. | ||
== Examens paracliniques == | == Examens paracliniques == | ||
Les exacerbations de l'asthme sont diagnostiquées cliniquement et ne nécessitent pas systématiquement d'études de laboratoire extensives ou d'imagerie<ref name=":2" /> : | Les exacerbations de l'asthme sont diagnostiquées cliniquement et ne nécessitent pas systématiquement d'études de laboratoire extensives ou d'imagerie<ref name=":2" /> : | ||
* {{Examen paraclinique|nom=Monitoring|indication=}} et notamment {{Examen paraclinique|nom=oxymétrie de pouls|indication=}} | * {{Examen paraclinique|nom=Monitoring|indication=}} et notamment {{Examen paraclinique|nom=oxymétrie de pouls|indication=}} | ||
* {{Examen paraclinique|nom=Gazométrie|indication=}} | * {{Examen paraclinique|nom=Gazométrie|indication=}} | ||
* {{Examen paraclinique|nom=ionogramme|indication=|affichage=Ionogramme}} | * {{Examen paraclinique|nom=ionogramme|indication=|affichage=Ionogramme}} | ||
* {{Examen paraclinique|nom=formule|indication=|affichage=Formule sanguine complète}} | * {{Examen paraclinique|nom=formule|indication=|affichage=Formule sanguine complète}} | ||
* {{Examen paraclinique|nom=Radiographie pulmonaire|indication=}} dans le cadre suivant: | * {{Examen paraclinique|nom=Radiographie pulmonaire|indication=}} dans le cadre suivant: | ||
** Premier épisode de wheezing | ** Premier épisode de wheezing | ||
** Auscultation pulmonaire asymétrique | ** Auscultation pulmonaire asymétrique | ||
** [[Fièvre inexpliquée|Fièvre inexpliquée | ** [[Fièvre inexpliquée|Fièvre inexpliquée]] | ||
** Les symptômes continuent de s'aggraver malgré le traitement | ** Les symptômes continuent de s'aggraver malgré le traitement | ||
** Le patient est gravement malade | ** Le patient est gravement malade | ||
** Une radiographie pulmonaire peut révéler des poumons hyper-gonflés et une proéminence interstitielle. S'il y a une consolidation focale, le patient doit également recevoir un traitement pour la pneumonie<ref name=":2" />. | ** Une radiographie pulmonaire peut révéler des poumons hyper-gonflés et une proéminence interstitielle. S'il y a une consolidation focale, le patient doit également recevoir un traitement pour la pneumonie<ref name=":2" />. | ||
Version du 16 juin 2021 à 18:00
| Maladie | |
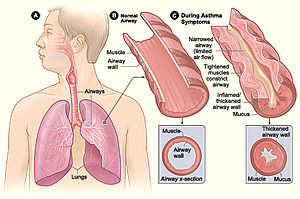 La figure A Poumons et voies respiratoires. La figure B montre une coupe transversale d'une voie aérienne normale. La figure C montre une coupe transversale d'une voie aérienne chez un patient asthmatique | |
| Caractéristiques | |
|---|---|
| Signes | Coma, Confusion, Tachycardie , Tirage , Tachypnée , Pouls paradoxal, Battement des ailes du nez, Faible effort respiratoire, Épuisement, Augmentation du temps expiratoire, ... [+] |
| Symptômes |
Activités de la vie quotidienne, Dyspnée , Infection des voies respiratoires supérieures, Expectorations, Respiration sifflante, Fatigue , Douleur thoracique , Toux , Sibilances , Wheezing, ... [+] |
| Diagnostic différentiel |
Embolie pulmonaire, Insuffisance cardiaque, Fibrose kystique, Bronchiectasies, Bronchite aiguë, Bronchiolite, Aspiration, Dysfonction des cordes vocales, Sténose trachéale, Laryngotrachéomalacie, ... [+] |
| Informations | |
| Autres noms | Status asthmaticus |
| Spécialités | Pédiatrie, pneumologie |
|
| |
Le status asthmaticus est une urgence médicale, une forme extrême d'exacerbation de l'asthme caractérisée par une hypoxémie, une hypercarbie et une insuffisance respiratoire secondaire. C'est une crise d'asthme ne répondant pas au traitement bronchodilatateur en inhalation standard, qui peut être responsable d'une insuffisance respiratoire aiguë potentiellement fatale[1].
Épidémiologie
L'asthme est la maladie chronique la plus fréquente chez l'enfant, avec une fréquence variant de 7 à 10 % dans la population pédiatrique. C'est la première cause d’absentéisme scolaire chez l'enfant et la troisième cause d’absentéisme au travail pour les parents.
La prévalence de l'asthme a augmenté de façon continue depuis les années 1970. L'Organisation mondiale de la santé (OMS) estime que 235 millions de personnes dans le monde, et plus de 25 millions de personnes aux États-Unis, sont touchées par cette maladie. L'asthme est l'une des maladies chroniques les plus fréquentes de l'enfance, affectant plus de 6 millions d'enfants aux États-Unis. Elle est plus fréquente chez les garçons prépubères et chez les filles après la puberté avec une prévalence plus grande chez les populations d'origine noire non hispanique et chez la population portoricaine.
Au Canada, plus de 15% des enfants souffrent d’asthme et malheureusement, chez plus de la moitié d'entre eux la maladie est mal contrôlée. L’asthme est la principale cause d’hospitalisation en pédiatrie[2] : 1 a 6% des crises d'asthme nécessitant un séjour dans un service de réanimation vont également nécessiter un séjour dans un service de réanimation [3].
On note une baisse récente de la mortalité due à cette maladie, malgré sa prévalence croissante. Aux États-Unis, environ 3,400 décès secondaires à l'asthme sont rapportés chaque année, avec un taux de mortalité 2 à 3 fois plus élevée chez les Noirs que chez les Blancs[4].
Physiopathologie
Lors d'une crise d'asthme sévère, une fermeture prématurée des voies respiratoires pendant la phase d'expiration entraîne une augmentation de la capacité résiduelle fonctionnelle et le piégeage de l'air.
Une distribution hétérogène du piégeage de l'air entraîne une discordance ventilation-perfusion et un métabolisme anaérobie qui déclenchera par la suite une hypoxémie et une acidose lactique.
Cette acidose lactique est compensée dans un premier temps par une alcalose respiratoire et, dans un deuxième temps, elle est aggravée une fois que la fatigue respiratoire et l'acidose respiratoire s'ensuivent[5].
Physiologiquement, l'asthme aigu est divisé en deux phases :
- Une phase bronchospastique précoce : observée quelques minutes après l'exposition à l'allergène avec dégranulation des mastocytes et libération de médiateurs inflammatoires comme l'histamine, la prostaglandine D2 et le leucotriène C4.
- Une phase inflammatoire ultérieure : provoquant un gonflement des voies respiratoires et un œdème dus aux éosinophiles libéra des protéines cationiques éosinophiles et des protéines basiques majeures.
Les facteurs déclencheurs les plus fréquents sont :
- La non-observance du traitement de fond : c’est le premier élément qui doit être recueilli lors de la consultation de suivi par une écoute attentive et bienveillante des familles. L’observance n’est en effet que de 50 % chez l’enfant et diminue chez l’adolescent[6]
- La mauvaise utilisation des dispositifs d’inhalation : la vérification de la technique d’inhalation à chaque consultation est indispensable
- Le tabagisme passif : augmente la fréquence des crises et des symptômes et il est associé à une dégradation de la fonction respiratoire
- L’exposition à des polluants extérieurs ou intérieurs
- L’exposition à des concentrations élevées d’aéro-allergènes (acariens, blattes, moisissures, animaux, pollen)
- L'infection virale des voies aérienne supérieure VAS ou inférieure VAI[6].
Présentation clinique
Facteurs de risque
Les patients à risque de nécessiter une prise en charge en USI pour l'asthme comprennent ceux qui ont des antécédents tels que[7] :
- Admissions aux soins intensifs, ventilation mécanique ou détérioration respiratoire rapide progressive et soudaine
- Convulsions ou syncope lors d'une exacerbation de l'asthme
- Exacerbations précipitées par la nourriture
- Utilisation de plus de deux cartouches d'inhalateurs-doseurs (MDI) bêta-agonistes par mois
- Thérapie de contrôle insuffisante ou mauvaise adhérence à la thérapie de contrôleur
- Refus ou échec d'apprécier la gravité de la maladie
- Dépression associée ou autre trouble psychiatrique.
Questionnaire
Pendant les exacerbations aiguës sévère, les enfants peuvent avoir un travail respiratoire considérablement accru ou une respiration sifflante audible, ce qui peut être apprécié par les soignants et une présentation rapide pour une évaluation plus approfondie[8].
Les informations à vérifier lors de ces visites pendant une crise aiguë comprennent :
- Quelles interventions ont eu lieu avant l'arrivée, par exemple, les traitements par nébuliseur ou l'utilisation d'un inhalateur de secours
- Si l'enfant a pris d'autres médicaments contre l'asthme tel que prescrit
- Si l'enfant a déjà été hospitalisé pour asthme
- Si une admission en soins intensifs était requise
- Si l'enfant a déjà eu besoin d'une intubation
- Si l'enfant a pris des stéroïdes oraux pour des exacerbations de l'asthme et si oui, quand[9].
L'enfant pourra présenter les symptômes suivants :
Examen clinique
L'examen ciblé d'une exacerbation d'une crise d 'asthme doit inclure[10] :
- signes vitaux: tachypnée, tachycardie
- Examen cardiaque: pouls paradoxal
- somnolence, anxiété ou agitation
- Examen pulmonaire: wheezing (expiratoire ou inspiratoire), tirage, battement des ailes du nez, élocution monosyllabique[10] :
- Un enfant dont on avait précédemment noté que le travail respiratoire était considérablement accru, mais qui est maintenant « fatigué », semble respirer à un rythme normal ou qui devient léthargique, peut avoir une insuffisance respiratoire imminente[8].
- Chez un enfant présentant une obstruction importante des voies respiratoires, il peut arriver un moment où le wheezing peut ne plus être présent. Cette absence indique que l'enfant déplace un volume d'air minimal.
- Un enfant qui développe un état mental altéré, semble vraiment léthargique, ne répond plus, est cyanosé ou a une diminution du murmure vésiculaire présente des signes d'insuffisance respiratoire imminente et peut rapidement décompenser en arrêt respiratoire.
- Les enfants peuvent présenter une augmentation de la sécrétion nasale, un gonflement des muqueuses ou des polypes nasaux, ce qui correspond à une rhinite allergique[8]. L'examen de la peau peut révéler une dermatite atopique.
- Des signes tels qu'une éruption urticarienne ou un stridor peuvent suggérer d'autres diagnostics ou conditions comorbides.
Examens paracliniques
Les exacerbations de l'asthme sont diagnostiquées cliniquement et ne nécessitent pas systématiquement d'études de laboratoire extensives ou d'imagerie[8] :
- Monitoring et notamment oxymétrie de pouls
- Gazométrie
- Ionogramme
- Formule sanguine complète
- Radiographie pulmonaire dans le cadre suivant:
- Premier épisode de wheezing
- Auscultation pulmonaire asymétrique
- Fièvre inexpliquée
- Les symptômes continuent de s'aggraver malgré le traitement
- Le patient est gravement malade
- Une radiographie pulmonaire peut révéler des poumons hyper-gonflés et une proéminence interstitielle. S'il y a une consolidation focale, le patient doit également recevoir un traitement pour la pneumonie[8].
Approche clinique
Devant toute exacerbation d'une crise d'asthme, une évaluation du risque reste indispensable afin de guider la prise en charge[11] :
| Bénin | Modéré | Sévère | Sous-ensemble: arrêt respiratoire imminent | |
|---|---|---|---|---|
| Symptômes | ||||
| Essoufflement | En marchant | Au repos (bébé - pleurs plus doux et plus courts, difficulté à s'alimenter) | Au repos (bébé - arrête de s'alimenter) | |
| Peut s'allonger | Préfère s'asseoir | Se tient debout | ||
| Parle en | Phrases | Phrases | Mots | |
| Vigilance | Peut être agité | Habituellement agité * | Habituellement agité * | Somnolent ou confus |
| Signes cliniques | ||||
| Fréquence respiratoire | Augmentée | Augmentée | Souvent > 30 / minute | Mauvais effort respiratoire, semble épuisé |
| Utilisation de muscles accessoires; rétractions suprasternales | Généralement pas | Communément | Habituellement | Mouvement thoracoabdominal paradoxal |
| Respiration sifflante | Modéré, souvent expiratoire | Bruyant; tout au long de l'expiration | Habituellement fort; tout au long de l'inhalation et de l'expiration | Absence de respiration sifflante (poitrine silencieuse) |
| Impulsion / minute | <100 | 100 à 120 | > 120 | Bradycardie |
| Pulsus paradoxus | Absent jusqu'à <10 mmHg | Peut être présent
10 à 25 mmHg |
Souvent présent
> 25 mmHg (adulte) 20 à 40 mmHg (enfant) |
L'absence suggère une fatigue des muscles respiratoires |
| Autres | Cyanose | |||
| Évaluation fonctionnelle | ||||
| Pourcentage de PEF prédit ou pourcentage de record personnel | ≥ 70% | Environ 40 à 69% ou la réponse aux bêta-agonistes inhalés dure < 2 heures | < 40% | < 25%
Remarque: les tests PEF peuvent ne pas être nécessaires dans les attaques très graves |
| PaO2 (dans l'air ambiant) | Normal (test généralement pas nécessaire) | ≥ 60 mmHg (test généralement pas nécessaire) | < 60 mmHg: cyanose possible | |
| PCO2 | < 42 mmHg (test généralement pas nécessaire) | < 42 mmHg (test généralement pas nécessaire) | ≥ 42 mmHg: insuffisance respiratoire possible | |
| SpO2 pour cent (dans l'air ambiant) au niveau de la mer | > 95% (test généralement pas nécessaire) | 90 à 95% (test généralement pas nécessaire) | < 90% | |
| L'hypercapnie (hypoventilation) se développe plus facilement chez les jeunes enfants que chez les adultes et les adolescents. | ||||
| TA | Hypotension | |||
Score d'index pulmonaire
Il existe plusieurs systèmes de notation pour aider à évaluer la gravité de l'asthme chez les enfants. Le plus populaire est le score de l'indice pulmonaire.
| Points | Fréquence respiratoire | Respiration sifflante | Rapport inspiratoire / expiratoire | Utilisation des muscles accessoires | Saturation d'oxygène | |
|---|---|---|---|---|---|---|
| < 6 ans | ≥ 6 ans | |||||
| 0 | ≤ 30 | ≤ 20 | Aucun* | 2 : 1 | Aucun | 99 à 100 |
| 1 | 31 à 45 | 21 à 35 | Fin d'expiration | 1 : 1 | + | 96 à 98 |
| 2 | 46 à 60 | 36 à 50 | Expiration complète | 1 : 2 | ++ | 93 à 95 |
| 3 * | > 60 | > 50 | Inspiration et expiration | 1 : 3 | +++ | < 93 |
Le score total varie de 0 à 15. Le PIS est interprété comme suit:
- Exacerbation légère: < 7
- Exacerbation modérée: 7 à 11
- Exacerbation sévère: ≥ 12
Cependant, le PIS peut sous-estimer le degré de maladie chez un enfant plus âgé. Les enfants plus âgés, avec des phases expiratoires prolongées, peuvent devenir bradypnéiques avec une crise modérée à sévère. À ce titre, leur score pour la fréquence respiratoire peut être faussement rassurant[11].
Diagnostic différentiel
Les conditions qui peuvent imiter une crise d'asthme doivent toujours être prises en compte lors de l'examen physique, en particulier si la réponse à la réanimation initiale n'est pas celle attendue[5].
Certaines de ces conditions peuvent également être une complication d'une crise d'asthme réelle:
- Le pneumothorax : les bruits respiratoires asymétriques et la déviation trachéale avec hypoxie devraient inciter à évaluer le pneumothorax[12];
- Un pneumomédiastin : un bruit de craquement médiastinal ou des crépitations à l'examen autour du cou ou de la poitrine indique un pneumomédiastin;
- L'œdème de Quincke : un stridor inspiratoire doit déclencher une évaluation de l'obstruction trachéale ou de l'œdème de Quincke; des antécédents de trachéotomie ou d'intubation récurrente doivent inciter à envisager une sténose trachéale;
- Corps étranger : une respiration sifflante localisée lors de l'auscultation doit conduire à exclure l'inhalation de corps étrangers, l'obstruction des muqueuses ou l'atélectasie focale[13];
- Collapsus dynamique excessif des voies aériennes (EDAC): une récidive avec un état d'asthme résolu avec une ventilation à pression positive, en particulier chez l'adulte, devrait éveiller la suspicion d'un collapsus dynamique excessif des voies aériennes (EDAC), confirmé par bronchoscopie ou laryngoscopie dans un contexte contrôlé;
- Pneumonie: la présence d'autres râles, comme des ronflants ou des crépitants lobaires, amène la pneumonie dans le différentiel;
- Une cardiopathie congénitale;
- Aspergillose bronchopulmonaire allergique;
- Dysfonctionnement des cordes vocales;
- Blessure par inhalation[14].
Traitement
La prise en charge d'une crise d'asthme sévère repose sur la stabilité de l'état du patient :
- Un patient stable est un patient qui ne présente pas de signes d'insuffisance respiratoire;
- Un patient instable est un patient qui ne s'améliore pas avec le traitement initial à l'urgence ou qui présente des signes de détresses et doit être admis à l'USI pédiatrique (USIP).
Le tableau qui suit résumera les piliers de la prise en charge initiale :
| Patient instable | Arrêt cardiaque |
|
|---|---|---|
| Insuffisance respiratoire aigue |
| |
| 2.Traitement de première intention | ||
| Patient stable |
| |
La prise en charge de ces enfants au niveau de l'USI implique l'administration de glucocorticoïdes, un traitement bronchodilatateur agressif et une surveillance étroite. La ventilation mécanique est réservée aux patients présentant une progression continue vers une insuffisance respiratoire malgré un traitement médical maximal.
| Classe thérapeutique | Posologies |
|---|---|
| Glucocorticoïde[15] | Méthylprednisone : dose de charge 2 mg/kg puis 0,5 à 1 mg/kg toute les 6 heures avec dose max 60 mg/kg |
| Bronchodilatateur[16] | Première ligne
Deuxième ligne
|
| Héliox | Donner dans des mélanges de gaz fixes contenant 20 % d'oxygène et 80 % d'hélium |
| VNI[18] |
Indications possibles de la NPPV[19] :
Limitations de la NPPV[20] :
|
| Intubation et ventilation mécanique | Les patients présentant une progression continue vers une insuffisance respiratoire malgré un traitement médical maximal.
Les indications de l'intubation endotrachéale et de la ventilation mécanique comprennent :
|
| ECMO (extracorporeal membrane oxyenation) | Un traitement de derniers recours pour les crises d'asthme sévères réfractaires à tous les autres traitements |
| Soins de soutien |
|
Surveillance
Clinique:
- Les enfants admis à l'USI pour la prise en charge de l'asthme aigu sévère sont généralement surveillés avec un moniteur cardiorespiratoire qui affiche un tracé électrocardiogramme continu, une pression artérielle non invasive, une saturation en oxygène et une fréquence respiratoire;
- Une surveillance supplémentaire comprend des auscultations fréquentes. Elle fournit des informations importantes concernant l'aération, la durée optimale de l'expiration et la présence d'un pneumothorax ou d'un bouchon muqueux (indiqué par des bruits respiratoires asymétriques)[21][22].
Paraclinique:
- Gaz du sang à toutes les 1 à 4 heures;
- Ionogramme sanguin, magnésémie et phosphatémie aux 6 à 12 heures;
- Glycémie à toutes les 8 heures;
- CPK à toutes les 24 heures;
- Culture bactérienne;
- Une radiographie thoracique tous les jours[21][22].
Évolution
Les critères du transfert hors de l'unité de soins intensifs (USI)[23]
Les critères de transition des patients de l'unité de soins intensifs pédiatriques (PICU) à l'unité de pédiatrie générale varient d'un établissement à l'autre et sont en grande partie une question de jugement clinique. Cependant, la prise en compte de plusieurs critères généraux peut s'avérer utile au moment de prendre cette décision, notamment :
- Sevrage réussi de la ventilation à pression positive invasive ou non invasive (VANP);
- Succès du sevrage/arrêt des bronchodilatateurs intraveineux;
- Fréquence d'administration des bronchodilatateurs en aérosol pouvant se faire en toute sécurité à l'unité de pédiatrie générale;
- Besoins en oxygène dont la fourchette ne dépasse pas la limite de ce qui peut être administré localement et en toute sécurité à l'unité de pédiatrie générale;
- Besoins de surveillance cardio-pulmonaire dans la fourchette de ce qui peut être administré en toute sécurité à l'unité de pédiatrie générale;
- Augmentation minimale du travail de respiration[23].
De tels épisodes peuvent évoluer vers un état d'insuffisance respiratoire progressive réfractaire aux mesures thérapeutiques standards. La reconnaissance précoce de ces épisodes graves, sur la base des signes cliniques, des données de laboratoire et des évaluations de suivi à intervalles rapprochés, peut sauver des vies.
Bien qu'initialement évitée, la ventilation mécanique est indiquée dans certaines situations particulières, notamment l'altération de la conscience, la fatigue respiratoire ou l'arrêt cardio-pulmonaire. Des améliorations récentes apportées aux stratégies de ventilation permettent d'offrir une meilleure protection contre le barotraumatisme, le traumatisme alvéolaire et la neuromyopathie.
Enfin, une fois la crise résolue, il convient de prêter attention aux mesures visant à éviter de futurs épisodes graves pour lesquels le patient présente un risque accru[5].
Prévention
Les spécialistes en asthme s’entendent pour dire que la meilleure thérapie est d’impliquer activement les enfants dans leur traitement. En dépit du fait que les médicaments soient très efficaces pour traiter l’asthme, le succès du traitement repose en bonne partie sur:
- La compréhension de la maladie : le patient et sa famille doivent comprendre les caractéristiques de l'asthme, les principes d'un traitement efficace, les effets de divers médicaments et les ressources disponibles[24];
- La reconnaissance et l’éviction des facteurs déclencheurs;
- La prise adéquate de la médication prescrite[25][26].
Références
- Cette page a été modifiée ou créée le 2020/12/13 à partir de Status Asthmaticus (StatPearls / Status Asthmaticus (2020/03/25)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30252326 (livre).
- ↑ Revue des Maladies Respiratoires (lire en ligne)
- ↑ « Asthme », sur Association pulmonaire du Québec (consulté le 16 décembre 2020)
- ↑ (en) Heinrich A. Werner, « Status Asthmaticus in Children: A Review », Chest, vol. 119, no 6, , p. 1913–1929 (ISSN 0012-3692, DOI 10.1378/chest.119.6.1913, lire en ligne)
- ↑ « Asthme - Troubles pulmonaires », sur Édition professionnelle du Manuel MSD (consulté le 16 décembre 2020)
- ↑ 5,0 5,1 et 5,2 https://www.ncbi.nlm.nih.gov/pubmed/30252326
- ↑ 6,0 et 6,1 Modèle {{Lien web}} : paramètre «
titre» manquant. https://www.edimark.fr/Front/frontpost/getfiles/24118.pdf - ↑ Bradley E. Chipps et Kevin R. Murphy, « Assessment and treatment of acute asthma in children », The Journal of Pediatrics, vol. 147, no 3, , p. 288–294 (ISSN 0022-3476, PMID 16182663, DOI 10.1016/j.jpeds.2005.04.052, lire en ligne)
- ↑ 8,0 8,1 8,2 8,3 et 8,4 Jenna M. Lizzo et Sara Cortes, StatPearls, StatPearls Publishing, (PMID 31869095, lire en ligne)
- ↑ Jenna M. Lizzo et Sara Cortes, StatPearls, StatPearls Publishing, (PMID 31869095, lire en ligne)
- ↑ 10,0 et 10,1 « Guidelines for the Diagnosis and Management of Asthma (EPR-3) | NHLBI, NIH », sur www.nhlbi.nih.gov (consulté le 16 décembre 2020)
- ↑ 11,0 11,1 et 11,2 R. J. Scarfone, S. M. Fuchs, A. L. Nager et S. A. Shane, « Controlled trial of oral prednisone in the emergency department treatment of children with acute asthma », Pediatrics, vol. 92, no 4, , p. 513–518 (ISSN 0031-4005, PMID 8414819, lire en ligne)
- ↑ Toufik Joulali, Ali Derkaou, Abdelkarim Shimi et Mohammed Khatouf, « Pneumothorax spontané secondaire post opératoire compliquant une paralysie récurrentielle », The Pan African Medical Journal, vol. 18, (ISSN 1937-8688, PMID 25419334, Central PMCID 4237601, DOI 10.11604/pamj.2014.18.208.4843, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/7956296
- ↑ Rebanta K. Chakraborty et Sangita Basnet, StatPearls, StatPearls Publishing, (PMID 30252326, lire en ligne)
- ↑ John S. Giuliano, Edward Vincent S. Faustino, Simon Li et Matthew G. Pinto, « Corticosteroid therapy in critically ill pediatric asthmatic patients », Pediatric Critical Care Medicine: A Journal of the Society of Critical Care Medicine and the World Federation of Pediatric Intensive and Critical Care Societies, vol. 14, no 5, , p. 467–470 (ISSN 1529-7535, PMID 23628833, DOI 10.1097/PCC.0b013e31828a7451, lire en ligne)
- ↑ I. Federico Fernandez Nievas et Kanwaljeet J. S. Anand, « Severe acute asthma exacerbation in children: a stepwise approach for escalating therapy in a pediatric intensive care unit », The journal of pediatric pharmacology and therapeutics: JPPT: the official journal of PPAG, vol. 18, no 2, , p. 88–104 (ISSN 1551-6776, PMID 23798903, Central PMCID 3668947, DOI 10.5863/1551-6776-18.2.88, lire en ligne)
- ↑ D. E. Stephanopoulos, R. Monge, K. H. Schell et P. Wyckoff, « Continuous intravenous terbutaline for pediatric status asthmaticus », Critical Care Medicine, vol. 26, no 10, , p. 1744–1748 (ISSN 0090-3493, PMID 9781734, DOI 10.1097/00003246-199810000-00033, lire en ligne)
- ↑ J. D. Fortenberry, J. Del Toro, L. S. Jefferson et L. Evey, « Management of pediatric acute hypoxemic respiratory insufficiency with bilevel positive pressure (BiPAP) nasal mask ventilation », Chest, vol. 108, no 4, , p. 1059–1064 (ISSN 0012-3692, PMID 7555120, DOI 10.1378/chest.108.4.1059, lire en ligne)
- ↑ « Résolveur de lien WorldCat, le serveur-lien OpenURL d'OCLC », sur mcgill.on.worldcat.org (consulté le 11 décembre 2020)
- ↑ J. D. Fortenberry, J. Del Toro, L. S. Jefferson et L. Evey, « Management of pediatric acute hypoxemic respiratory insufficiency with bilevel positive pressure (BiPAP) nasal mask ventilation », Chest, vol. 108, no 4, , p. 1059–1064 (ISSN 0012-3692, PMID 7555120, DOI 10.1378/chest.108.4.1059, lire en ligne)
- ↑ 21,0 et 21,1 Christopher J. L. Newth, Kathleen L. Meert, Amy E. Clark et Frank W. Moler, « Fatal and near-fatal asthma in children: the critical care perspective », The Journal of Pediatrics, vol. 161, no 2, , p. 214–221.e3 (ISSN 1097-6833, PMID 22494876, Central PMCID 3402707, DOI 10.1016/j.jpeds.2012.02.041, lire en ligne)
- ↑ 22,0 et 22,1 Marcia L. Buck, « Dexmedetomidine use in pediatric intensive care and procedural sedation », The journal of pediatric pharmacology and therapeutics: JPPT: the official journal of PPAG, vol. 15, no 1, , p. 17–29 (ISSN 1551-6776, PMID 22477789, Central PMCID 3017406, lire en ligne)
- ↑ 23,0 et 23,1 Netgen, « Prise en charge de l’asthme aigu aux urgences », sur Revue Médicale Suisse (consulté le 16 décembre 2020)
- ↑ N. M. Clark, A. Gotsch et I. R. Rosenstock, « Patient, professional, and public education on behavioral aspects of asthma: a review of strategies for change and needed research », The Journal of Asthma: Official Journal of the Association for the Care of Asthma, vol. 30, no 4, , p. 241–255 (ISSN 0277-0903, PMID 8331036, DOI 10.3109/02770909309054524, lire en ligne)
- ↑ « Asthme », sur Association pulmonaire du Québec (consulté le 20 décembre 2020)
- ↑ (en-US) « Diagnosis and Management of Difficult-to-treat and Severe Asthma », sur Global Initiative for Asthma - GINA (consulté le 20 décembre 2020)
