« Fasciite nécrosante » : différence entre les versions
(Examens paracliniques en cours) |
(Traitement) |
||
| Ligne 107 : | Ligne 107 : | ||
Un score de six a une valeur prédictive positive de 92% et une valeur prédictive négative de 96%. Un score de huit ou plus représente un risque de 75% d'infection nécrosante. | Un score de six a une valeur prédictive positive de 92% et une valeur prédictive négative de 96%. Un score de huit ou plus représente un risque de 75% d'infection nécrosante. | ||
L'imagerie peut être utile pour fournir des données lorsque le diagnostic est incertain | L<u>'imagerie</u> peut être utile pour fournir des données lorsque le diagnostic est incertain et pour éliminer une atteinte musculaire, mais elles ne donnent pas d'information sur le fascia. | ||
* {{Investigation|nom=Radiographie|indication=Indication}} du membre : Similaire à une cellulite avec une épaisseur et une opacités accrues des tissus mous. | * {{Investigation|nom=Radiographie|indication=Indication}} du membre : Similaire à une cellulite avec une épaisseur et une opacités accrues des tissus mous. Peut également montrer la présence d'air dans les tissus mous. La radiographie simple n'a aucune valeur dans le diagnostic. | ||
* {{Investigation|nom=Tomodensitométrie (TDM)|indication=Indication}} : plus sensible que la radiographie. | |||
* {{Investigation|nom=Tomodensitométrie (TDM)|indication=Indication}} : plus sensible que la radiographie. | |||
* {{Investigation|nom=Échographie Doppler|indication=Indication}} : Peut aider au diagnostic précoce au chevet du patient | * {{Investigation|nom=Échographie Doppler|indication=Indication}} : Peut aider au diagnostic précoce au chevet du patient | ||
L'{{Investigation|nom=exploration chirurgicale|indication=Diagnostic}} est la seule méthode diagnostique définitive. Dans la plupart des cas, le tissu nécrotique peut être pénétré avec peu de résistance. On observe un fascia friable avec un écoulement aqueux d'apparence "eau de vaisselle". L'aspiration et la {{Investigation|nom=coloration de Gram|indication=Diagnostic}} doivent être effectuées immédiatement. | |||
* La {{Investigation|nom=coloration GRAM|indication=Diagnostic}} montrera des grappes de différents types de micro-organismes. | |||
* L'{{Investigation|nom=histopathologie|indication=Diagnostic}} des tissus obtenus de la salle d'opération après le débridement présentent généralement une nécrose fasciale superficielle étendue. La majorité des vaisseaux sanguins de petite et moyenne taille seront thrombosés. Des agrégats de neutrophiles seront observés dans le fascia et les tissus sous-cutanés. Une vascularite des petits vaisseaux et une nécrose graisseuse étendue seront également évidentes. Toutes les glandes du derme et des tissus sous-cutanés seront également nécrotiques. | |||
L' | |||
Il faut comprendre qu'aucun test de laboratoire ou d'imagerie ne doit retarder une intervention chirurgicale. | Il faut comprendre qu'aucun test de laboratoire ou d'imagerie ne doit retarder une intervention chirurgicale. | ||
== Approche clinique == | == Approche clinique == | ||
| Ligne 128 : | Ligne 121 : | ||
== Diagnostic == | == Diagnostic == | ||
{{Section ontologique|classe=Maladie|nom=Diagnostic}}Il s'agit avant tout d'un diagnostic clinique. La seule méthode diagnostique définitive est l'exploration chirurgicale. | {{Section ontologique|classe=Maladie|nom=Diagnostic}}Il s'agit avant tout d'un diagnostic clinique. La seule méthode diagnostique définitive est '''l'exploration chirurgicale'''. | ||
Il est possible de faire un IRM pour différencier la cellulite de la fasciite nécrosante, mais c'est habituellement une indication d'aller en salle d'opération en STAT lorsqu'on la suspecte. L'imagerie ne devrait pas retarder le traitement et il faut savoir qu'il y a beaucoup de faux positifs et négatifs. | Il est possible de faire un IRM pour différencier la cellulite de la fasciite nécrosante, mais c'est habituellement une indication d'aller en salle d'opération en STAT lorsqu'on la suspecte. L'imagerie ne devrait pas retarder le traitement et il faut savoir qu'il y a beaucoup de faux positifs et négatifs. | ||
| Ligne 139 : | Ligne 132 : | ||
== Diagnostic différentiel == | == Diagnostic différentiel == | ||
{{Section ontologique|classe=Maladie|nom=Diagnostic différentiel}} | {{Section ontologique|classe=Maladie|nom=Diagnostic différentiel}}Le diagnostic différentiel est : | ||
* {{Diagnostic différentiel|nom= | * {{Diagnostic différentiel|nom=Cellulite}} | ||
* {{Diagnostic différentiel|nom= | * {{Diagnostic différentiel|nom=Gangrène gazeuse}} | ||
* {{Diagnostic différentiel|nom= | * {{Diagnostic différentiel|nom=Épididymite}} | ||
* | * {{Diagnostic différentiel|nom=Orchite}} | ||
* {{Diagnostic différentiel|nom=Torsion testiculaire}} | |||
* {{Diagnostic différentiel|nom=Syndrome de choc toxique}} | |||
* Torsion testiculaire | |||
* Syndrome de choc toxique | |||
== Traitement == | == Traitement == | ||
{{Section ontologique|classe=Maladie|nom=Traitement}} | {{Section ontologique|classe=Maladie|nom=Traitement}}{{Traitement|nom=Stabilisation initiale|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | ||
* Admission aux soins intensifs | |||
* Réanimation agressive avec fluides et utilisation d'inotropes pour maintenir la pression artérielle (comme dans tout sepsis) | |||
* NPO (Nil per os) jusqu'à consultation avec chirurgien | |||
* Nutrition est vitale (après chirurgie) : | |||
* | ** Nutrition entérale lorsque patient hémodynamique stable | ||
{{Traitement|nom=Antibiothérapie IV|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | |||
* Réanimation | |||
* Antibiotiques large spectre selon l'IDSA | * Antibiotiques large spectre selon l'IDSA | ||
** Vanco + (tazo ou carbapénem) | ** Vanco + (tazo ou carbapénem) | ||
** Vanco + ceftri + flagyl | ** Vanco + ceftri + flagyl | ||
* En fonction de l'agent pathogène identifié, le spectre pourra être rétréci, mais cela ne peut être fait initialement, car la fasciite nécrosante est fréquemment polymicrobienne. | * En fonction de l'agent pathogène identifié, le spectre pourra être rétréci, mais cela ne peut être fait initialement, car la fasciite nécrosante est fréquemment polymicrobienne. | ||
* Durée d'antibiothérapie jusqu'à arrêt retour en SOP + normalisation de l'état du patient | |||
{{Traitement|nom=Immunoglobulines IV|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | |||
* Possible de les utiliser pour infection type 2 avec syndrome du choc toxique associé | |||
{{Traitement|nom=Exploration chirurgicale|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} en SOP | |||
* Constitue le traitement de la fasciite nécrosante | |||
* Doit être fait < 12-24h : | |||
** Ne pas perdre de temps à demander une consultation chirurgicale | |||
** Plus la chirurgie est pratiquée tôt, meilleur sont les résultats. | |||
** Chirurgie précoce aide à minimiser la perte de tissu et à éliminer le besoin d'amputation d'une extrémité gangreneuse | |||
* Débridement chx étendu et large de TOUT tissu nécrotique ad tissu sain (saignement), parfois amputation | |||
** Laisser les plaies ouvertes, emballer avec pansement stérile | |||
* Gram (si non fait) | |||
* 2nd look à 24h | |||
** Débridement quotidien peut être nécessaire | |||
** Garder le patient intubé et aux soins intensifs | |||
{{Traitement|nom=Soins de plaie|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | |||
* Pansements stériles simples ad arrêt débridement | |||
* VAC par la suite | |||
* Reconstruction dans un 2e temps | |||
{{Traitement|nom=Reconstruction des tissus mous|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | |||
* Une fois que tout le tissu nécrotique est retiré et qu'il y a des preuves de tissu de granulation, le chirurgien plasticien doit être consulté. | |||
* Dans la plupart des cas, la fermeture primaire n'est pas possible et, par conséquent, le chirurgien plasticien peut être amené à reconstruire les tissus mous et à fermer la plaie avec un lambeau musculaire. | |||
* S'il n'y a pas de peau naturelle adéquate disponible pour une greffe de peau, il peut être nécessaire d'utiliser de la peau artificielle. | |||
{{Traitement|nom=Oxygénation hyperbare|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | |||
* Traitement plutôt controversé | |||
* Difficile d'accès, car la plupart de ces patients sont dans l'unité de soins intensifs attachés à une variété d'équipements médicaux, rendant ainsi difficile le voyage vers l'installation d'oxygénothérapie hyperbare. | |||
* Pour les petites plaies chez un patient stable, l'oxygénothérapie hyperbare peut être efficace, mais pour les grandes plaies, il n'y a aucune preuve que cette thérapie améliore la guérison ou prolonge la vie. | |||
** Peut être utile lorsque le patient est stable | |||
* Serait plutôt un traitement d'appoint et non un substitut au débridement chirurgical. | |||
'''Résumé''' | |||
Les concepts clés pour le traitement / la gestion des infections de la peau et des tissus mous sont: | Les concepts clés pour le traitement / la gestion des infections de la peau et des tissus mous sont: | ||
| Ligne 174 : | Ligne 190 : | ||
* Contrôle adéquat des sources d'infection telles qu'une intervention chirurgicale agressive pour le drainage des abcès et le débridement des infections nécrosantes des tissus mous (NSTI) | * Contrôle adéquat des sources d'infection telles qu'une intervention chirurgicale agressive pour le drainage des abcès et le débridement des infections nécrosantes des tissus mous (NSTI) | ||
* Identification de l'agent pathogène causant l'infection et ajustement applicable de la couverture antimicrobienne. | * Identification de l'agent pathogène causant l'infection et ajustement applicable de la couverture antimicrobienne. | ||
== Suivi == | == Suivi == | ||
{{Section ontologique|classe=Maladie|nom=Suivi}} | {{Section ontologique|classe=Maladie|nom=Suivi}} | ||
| Ligne 197 : | Ligne 195 : | ||
== Complications == | == Complications == | ||
{{Section ontologique|classe=Maladie|nom=Complications}} | {{Section ontologique|classe=Maladie|nom=Complications}} | ||
* {{Complication|nom= | * {{Complication|nom=Décès|RR=|référence_RR=|RC (OR)=}} | ||
* {{Complication|nom= | * {{Complication|nom=Défaillance d'organes|RR=|référence_RR=|RC (OR)=}} | ||
* {{Complication|nom= | * {{Complication|nom=Choc septique|RR=|référence_RR=|RC (OR)=}} | ||
* {{ | * {{Complication|nom=Choc toxique|RR=|référence_RR=|RC (OR)=}} | ||
* | * {{Complication|nom=Amputation|RR=|référence_RR=|RC (OR)=}} | ||
* {{Complication|nom=Cicatrices sévères|RR=|référence_RR=|RC (OR)=}} | |||
* Cicatrices sévères | |||
== Évolution == | == Évolution == | ||
{{Section ontologique|classe=Maladie|nom=Évolution}} | {{Section ontologique|classe=Maladie|nom=Évolution}} | ||
* La mortalité de la fasciite nécrosante est de 20-40%. | * La mortalité de la fasciite nécrosante est de 20-40%. | ||
* Un mauvais pronostic a été lié à : | |||
** Certaines souches de streptocoques | |||
** Âge avancé | |||
** Diabète incontrôlé | |||
** État d'immunosuppression | |||
** Chirurgie tardive. | |||
*Même les personnes qui survivent ont un rétablissement prolongé avec des déficits fonctionnels importants. | |||
== Prévention == | == Prévention == | ||
Version du 17 novembre 2020 à 23:11
| Maladie | |
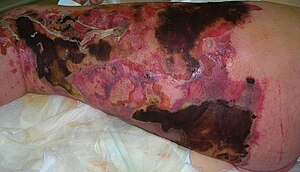 Fasciite nécrosante de la jambe gauche | |
| Caractéristiques | |
|---|---|
| Signes | Gangrène, Tachycardie , Peau indurée, Bulles hémorragiques, Crépitant, Anesthésie cutanée, Choc septique, Emphysème sous-cutané, Douleur à la palpation cutanée, Écoulement aqueux, ... [+] |
| Symptômes |
Anesthésiologie, Anorexie , Myalgies, Dysesthésie, Nausées, Vertige , Douleur intense, Choc septique, Asthénie , Désorientation, ... [+] |
| Diagnostic différentiel |
Folliculite bactérienne, Érysipèle, Gangrène de Fournier, Abcès cutané, Ostéomyélite, Syndrome de choc toxique, Gangrène gazeuse, Pyomyosite, Claquage musculaire, Cellulite nécrosante, ... [+] |
| Informations | |
| Terme anglais | Necrotizing fasciitis |
| Spécialités | Dermatologie, Chirurgie générale |
|
| |
La fasciite nécrosante est une nécrose rapidement progressive des tissus sous-cutanés et des fascias superficiels. Il s'agit d'une urgence médicale et chirurgicale. Elle se présente comme une cellulite (douleur, érythème, chaleur, oedème), avec progression rapide ou qui ne répond pas aux antibiotiques.
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur la maladie (ex. incidence, prévalence, coûts en hospitalisation, proportion d'hommes-femmes, régions où la prévalence est plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Les facteurs de risque ne sont pas présentés ici, mais bien dans la sous-section Facteurs de risque (Présentation clinique). Le pronostic et l'évolution naturelle de la maladie sont décrits dans la section Évolution. |
| Exemple: | La FRP est une maladie relativement rare qui affecte le plus souvent les patients âgés de 40 à 60 ans. Une prédominance masculine est observée avec un ratio H : F estimé à environ 2:1 ou 3:1. L'incidence de la FRP est inconnue, mais est estimée à 1 pour 200 000 à 500 000 par an. |
La fasciite nécrosante touche environ 0,4 personne sur 100 000 par an aux États-Unis. Dans certaines régions du monde, elle peut atteindre jusqu'à une personne sur 100 000.
Étiologies
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section décrit les étiologies de la maladie, c'est-à-dire ce qui cause la maladie (ex. le diabète de type 2 cause la néphropathie diabétique). Les étiologies doivent être identifiées avec le modèle Étiologies. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Parmi les étiologies les plus courantes d'occlusion de l'intestin grêle, on retrouve :
|
Classification
Il existe trois catégories d'infection sous-cutanées nécrosantes. Le type 1 résulte d'une infection polymicrobienne impliquant des organismes anaérobes (ex : clotridium) avec des aérobes (ex : entérobactéries). Ce dernier est fréquemment associé au diabète, qui est le facteur prédisposant le plus important, mais aussi à l'âge, à la maladie vasculaire périphérique et à des traumatismes dont la chirurgie. Le type 2 est une atteinte monomicrobienne qui est surtout causé par le Streptocoque du groupe A, mais peut également être causé par d'autres bactéries S. aureus. Approximativement 50% des cas sont sans porte d'entrée clairement identifiable comparativement à seulement 10-20% des cas pour le type 1. Le type 3 regroupe les fasciites nécrosantes post-opératoires.
La majorité des patients sont diabétiques et ont des antécédents d'alcoolisme. Les patients atteints de cirrhose du foie sont également sujets à la fasciite nécrosante.
Les pathogènes en cause sont :
- Chez l’enfant : souvent S. pyogenes.
- Chez l’adulte, souvent polymicrobienne (après une chirurgie ou un trauma) : Streptocoque, S. aureux, E. Coli, Bacteroides, Clostridium spp.,
- Rarement : V. vulnificus (trauma avec eau de mer, huitres contaminées, cirrhose), A. hydrophila (trauma avec eau douce), P. aeruginosa, Haemophilus influenzae type B.
- Encore plus rarement et exclusivement chez les immunosupprimés : fongique
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition d'une maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | L'histopathologie doit figurer dans la section Examen paraclinique, et non dans la section physiopathologie. |
| Exemple: | Le VIP est une neurohormone composée de 28 acides aminés et appartenant à la famille des sécrétines-glucagon. Il est produit dans le système nerveux central ainsi que dans les neurones des voies gastro-intestinales, respiratoires et urogénitales. Il agit, via l'expression d'adénylate cyclase cellulaire (AMPc), à titre de vasodilatateur et de régulateur de l'activité des muscles lisses, de stimulateur de la sécrétion d'eau et d'électrolytes par le tractus intestinal, d'inhibiteur de la sécrétion d'acide gastrique et de promoteur du flux sanguin principalement dans le tractus gastro-intestinal. L'ensemble de ces éléments peuvent entraîner une hypokaliémie, une hyperglycémie, une hypomagnésémie et une hypercalcémie qui sont habituellement responsables de la présentation clinique. |
La fasciite nécrosante est généralement un processus aigu survenant rapidement sur plusieurs jours. Il s’agit d’une séquelle directe d’une infection bactérienne introduite par une rupture de l’intégrité de la peau dans environ 80% des cas. Les cocci à Gram positif, en particulier les souches de Staphylococcus aureus et de streptocoques, sont responsables de la majorité de ces infections à source unique. Des infections polymicrobiennes se produisent également en raison d'une combinaison d'implication gram-négative et anaérobie.
L'infection transite rapidement par le fascia musculaire. Après plusieurs jours, la peau sus-jacente, qui ne semble pas affectée au départ, passera à une teinte érythémateuse, rouge-violet à gris bleuâtre. La texture de la peau deviendra indurée, gonflée, brillante et chaude au toucher. À ce stade, la peau est extrêmement sensible à la palpation et peut également être douloureuse hors de proportion avec la présentation des symptômes. La dégradation cutanée débutera dans 3 à 5 jours et s'accompagnera de bulles et de gangrène cutanée. La douleur est réduite dans la zone touchée en raison de petits vaisseaux thrombosés et de la destruction des nerfs superficiels dans les tissus sous-cutanés. Les stades avancés de l'infection sont caractérisés par des symptômes systémiques tels que fièvre, tachycardie et septicémie.
Les bactéries anaérobies mélangées à des organismes aérobies se retrouvent généralement dans la plupart des infections des tissus mous et comprennent le clostridium, les bactéries bactériennes, les coliformes, les proteus, les klebsiella, les peptostreptocoques et les pseudomonas. Ces organismes se propagent rapidement avec les tissus sous-cutanés et les plans fasciaux profonds provoquant une occlusion vasculaire, une nécrose tissulaire et une ischémie.
La fasciite nécrosante est un sous-ensemble des infections agressives de la peau et des tissus mous (SSTI) qui provoquent une nécrose du fascia musculaire et des tissus sous-cutanés. Cette infection se déplace généralement le long du plan fascial, qui a un mauvais apport sanguin, laissant les tissus sus-jacents initialement non affectés, retardant potentiellement le diagnostic et l'intervention chirurgicale. Le processus infectieux peut se propager rapidement, provoquant une infection de l'aponévrose, des plans péri-fasciaux et une infection secondaire de la peau, des tissus mous et des muscles sus-jacents et sous-jacents.
La fasciite nécrosante peut survenir après la chirurgie, toute procédure invasive ou même une procédure mineure comme la phlébotomie. Les bactéries responsables sont généralement mélangées, mais produisent du gaz.
Présentation clinique
Toute contribution serait appréciée.
| Description: | Cette section contient la sous-section optionnelle Facteurs de risque et les sous-sections obligatoires Questionnaire et Examen clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: |
(Aucun texte)
(Texte)
(Texte)
(Texte) |
Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les facteurs de risque de la maladie. Ces facteurs de risque peuvent être des maladies, des anomalies génétiques, des caractéristiques individuelles (l'âge, le sexe, l'origine ethnique, un certain type d'alimentation), etc. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque |
| Commentaires: |
|
| Exemple: | Les facteurs de risque de l'infarctus du myocarde sont :
|
- diabète
- maladie vasculaire athéro-sclérotique
- insuffisance veineuse
- utilisateurs de drogues intraveineuses
- insuffisance rénale chronique
- trauma pénétrant ou non pénétrant
- plaies de pression
- chirurgie récente récente
- immunosuppression
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
- douleur intense
- myalgie
- malaise
- dysesthésie
- signe clinique : Se présente comme une cellulite (douleur, érythème, chaleur, oedème) avec progression rapide en quelques heures
Examen clinique

Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
Les infections nécrosantes sont plus fréquemment présentes avec des douleurs atroces hors de proportion avec la présentation des symptômes et des signes septiques systémiques que les infections non nécrosantes.
- douleur musculo-squelettique non articulaire: diffuse (surtout type 1) localisée (surtout type 2), dysproportionnée aux trouvailles cliniques, va parfois au-delà du bord érythémateux
- signes vitaux: tachycardie, fièvre, hypotension, choc septique
Les trouvailles cutanées vont évoluer en fonction du temps :
- examen cutané: Aspect initial : cellulite avec peau sous tension, aspect ciré, aspect rouge/violacé
- examen cutané: Tardif (< 36h) : coloration grise/bleue, peau indurée, bordures mal définies, bulles hémorragiques, emphysème sous-cutané (type 1), crépitant, Écoulement aqueux malodorant ("eau de vaisselle"), anesthésie cutanée (signifie nécrose des nerfs cutanés)
- examen cutané: Tardif (3-5 jours) : gangrène
La présence de bulles, de modifications ecchymotiques de la peau et de dysesthésie ou paresthésie doit également être traitée comme une infection nécrosante.
Examens paracliniques
Toute contribution serait appréciée.
| Description: | Cette section concerne les tests à demander lorsque la maladie est suspectée et les résultats attendus en présence de la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique |
| Commentaires: |
|
| Exemple: | Les examens suivants sont utiles dans la démarche d'investigation du VIPome :
|
Les examens paracliniques de laboratoire et leur résultats attendus sont :
- FSC: leucocytose, anémie
- Créatinine kinase (CK) ↑
- Bilan septique (si présence de choc septique) : hémoculture +, lactates ↑, bilan hépatique (ALT, AST, bilirubine ↑), bilan CIVD (↓ plaquettes, ↑ RNI, ↑ temps de céphaline activée (PTT), ↑ D-Dimères, ↓ fibrinogène, schistocytes ⊕), créatinine ↑
L'indicateur de risque de laboratoire pour l'infection nécrosante LRINEC SCORE Score a été développé dans un rapport de 2004 pour distinguer les NSTI des autres infections graves des tissus mous. Le système de notation est articulé sur des anomalies dans six variables indépendantes:
Protéine C-réactive, mg / L
- Moins de 150 (0)
- Plus de 150 (4)
Nombre total de globules blancs (WBC), cellules / mm
- Moins de 15 (0)
- 15 à 25 (1)
- Plus de 25 (2)
Hémoglobine, g / dl
- Plus de 13,5 (0)
- 11 à 13,5 (1)
- Moins de 11 (2)
Sodium, mmol / L
- 135 ou plus (0)
- Moins de 135 (2)
Créatinine, mg / dL
- 1,6 ou moins (0)
- Plus de 1,6 (2)
Glucose, mg / dL
- 180 ou moins (0)
- Plus de 180 (1)
Un score de six a une valeur prédictive positive de 92% et une valeur prédictive négative de 96%. Un score de huit ou plus représente un risque de 75% d'infection nécrosante.
L'imagerie peut être utile pour fournir des données lorsque le diagnostic est incertain et pour éliminer une atteinte musculaire, mais elles ne donnent pas d'information sur le fascia.
- Radiographie du membre : Similaire à une cellulite avec une épaisseur et une opacités accrues des tissus mous. Peut également montrer la présence d'air dans les tissus mous. La radiographie simple n'a aucune valeur dans le diagnostic.
- Tomodensitométrie (TDM) : plus sensible que la radiographie.
- Échographie Doppler : Peut aider au diagnostic précoce au chevet du patient
L'exploration chirurgicale est la seule méthode diagnostique définitive. Dans la plupart des cas, le tissu nécrotique peut être pénétré avec peu de résistance. On observe un fascia friable avec un écoulement aqueux d'apparence "eau de vaisselle". L'aspiration et la coloration de Gram doivent être effectuées immédiatement.
- La coloration GRAM montrera des grappes de différents types de micro-organismes.
- L'histopathologie des tissus obtenus de la salle d'opération après le débridement présentent généralement une nécrose fasciale superficielle étendue. La majorité des vaisseaux sanguins de petite et moyenne taille seront thrombosés. Des agrégats de neutrophiles seront observés dans le fascia et les tissus sous-cutanés. Une vascularite des petits vaisseaux et une nécrose graisseuse étendue seront également évidentes. Toutes les glandes du derme et des tissus sous-cutanés seront également nécrotiques.
Il faut comprendre qu'aucun test de laboratoire ou d'imagerie ne doit retarder une intervention chirurgicale.
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Il s'agit avant tout d'un diagnostic clinique. La seule méthode diagnostique définitive est l'exploration chirurgicale.
Il est possible de faire un IRM pour différencier la cellulite de la fasciite nécrosante, mais c'est habituellement une indication d'aller en salle d'opération en STAT lorsqu'on la suspecte. L'imagerie ne devrait pas retarder le traitement et il faut savoir qu'il y a beaucoup de faux positifs et négatifs.
Le bilan est celui que l'on fait de manière ordinaire en sepsis. Ne pas oublier les CK et les lactates, car ils peuvent être marqueurs de la souffrance musculaire.
Une radiographie simple peut être faite pour vérifier la présence d'air dans les tissus mous (gangrène gazeuse causée par Clostridium perfringens). Cela ne doit pas retarder la prise en charge du patient.
Selon l'IDSA, on peut faire une petite incision dans la région la plus suspecte pour confirmer le diagnostic. Si c’est possible de sous-miner dans tous les plans avec un instrument non coupant, c’est suggestif du diagnostic. Il faut rechercher l'aspect oedématié et grisâtre du fascia et un exsudat brunâtre. Cette procédure est très peu risqué pour le patient, même s'il s'avère négatif.
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
Le diagnostic différentiel est :
Traitement
Toute contribution serait appréciée.
| Description: | Cette section décrit le traitement de la maladie. |
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | Traitement, Traitement pharmacologique |
| Commentaires: |
|
| Exemple: | |
- Admission aux soins intensifs
- Réanimation agressive avec fluides et utilisation d'inotropes pour maintenir la pression artérielle (comme dans tout sepsis)
- NPO (Nil per os) jusqu'à consultation avec chirurgien
- Nutrition est vitale (après chirurgie) :
- Nutrition entérale lorsque patient hémodynamique stable
- Antibiotiques large spectre selon l'IDSA
- Vanco + (tazo ou carbapénem)
- Vanco + ceftri + flagyl
- En fonction de l'agent pathogène identifié, le spectre pourra être rétréci, mais cela ne peut être fait initialement, car la fasciite nécrosante est fréquemment polymicrobienne.
- Durée d'antibiothérapie jusqu'à arrêt retour en SOP + normalisation de l'état du patient
- Possible de les utiliser pour infection type 2 avec syndrome du choc toxique associé
exploration chirurgicale en SOP
- Constitue le traitement de la fasciite nécrosante
- Doit être fait < 12-24h :
- Ne pas perdre de temps à demander une consultation chirurgicale
- Plus la chirurgie est pratiquée tôt, meilleur sont les résultats.
- Chirurgie précoce aide à minimiser la perte de tissu et à éliminer le besoin d'amputation d'une extrémité gangreneuse
- Débridement chx étendu et large de TOUT tissu nécrotique ad tissu sain (saignement), parfois amputation
- Laisser les plaies ouvertes, emballer avec pansement stérile
- Gram (si non fait)
- 2nd look à 24h
- Débridement quotidien peut être nécessaire
- Garder le patient intubé et aux soins intensifs
- Pansements stériles simples ad arrêt débridement
- VAC par la suite
- Reconstruction dans un 2e temps
reconstruction des tissus mous
- Une fois que tout le tissu nécrotique est retiré et qu'il y a des preuves de tissu de granulation, le chirurgien plasticien doit être consulté.
- Dans la plupart des cas, la fermeture primaire n'est pas possible et, par conséquent, le chirurgien plasticien peut être amené à reconstruire les tissus mous et à fermer la plaie avec un lambeau musculaire.
- S'il n'y a pas de peau naturelle adéquate disponible pour une greffe de peau, il peut être nécessaire d'utiliser de la peau artificielle.
- Traitement plutôt controversé
- Difficile d'accès, car la plupart de ces patients sont dans l'unité de soins intensifs attachés à une variété d'équipements médicaux, rendant ainsi difficile le voyage vers l'installation d'oxygénothérapie hyperbare.
- Pour les petites plaies chez un patient stable, l'oxygénothérapie hyperbare peut être efficace, mais pour les grandes plaies, il n'y a aucune preuve que cette thérapie améliore la guérison ou prolonge la vie.
- Peut être utile lorsque le patient est stable
- Serait plutôt un traitement d'appoint et non un substitut au débridement chirurgical.
Résumé
Les concepts clés pour le traitement / la gestion des infections de la peau et des tissus mous sont:
- Diagnostic précoce et différenciation entre SSTI nécrosants et non nécrosants
- Le lancement précoce d'une couverture antibactérienne empirique appropriée (large spectre)
- Contrôle adéquat des sources d'infection telles qu'une intervention chirurgicale agressive pour le drainage des abcès et le débridement des infections nécrosantes des tissus mous (NSTI)
- Identification de l'agent pathogène causant l'infection et ajustement applicable de la couverture antimicrobienne.
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
- La mortalité de la fasciite nécrosante est de 20-40%.
- Un mauvais pronostic a été lié à :
- Certaines souches de streptocoques
- Âge avancé
- Diabète incontrôlé
- État d'immunosuppression
- Chirurgie tardive.
- Même les personnes qui survivent ont un rétablissement prolongé avec des déficits fonctionnels importants.
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Notes
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Dans la section notes se trouve toutes les notes de bas de page (références du groupe "note" [ou autres]). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Pour ajouter des notes, passez par la fonction d'ajout de notes. Il est aussi possible d'ajouter des notes d'autres groupes, comme "pharmaco", "pédiatrie", "indications", etc. Classez ces autres groupes de notes dans des sous-sections. N'ajoutez pas de notes manuellement. |
| Exemple: | TRAITEMENTS
Les traitements:
NOTES Gériatrie
Pédiatrie
|
Références
- Bolognia, Dermatology, chapitre 74, Third Edition.
- Practice Guidelines for the Diagnosis and Management of Skin and Soft Tissue Infections : 2014 Update by the Infectious Diseases Society of America, Clinical Infectious Diseases, 2014;59(2):e10-52
- Cette page a été modifiée ou créée le 2020/11/09 à partir de Necrotizing Fasciitis (StatPearls / Necrotizing Fasciitis (2020/07/02)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international. Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28613507(livre).
- ↑ Aller à : 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 1,30 1,31 1,32 1,33 1,341,35 1,36 1,37 1,38 et 1,39 https://www.ncbi.nlm.nih.gov/pubmed/28613507
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29672405
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29627916
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30153808
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30173689
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29052823
