« Dissection aortique » : différence entre les versions
(Références) |
(Multiples corrections dans toutes les sections) |
||
| Ligne 33 : | Ligne 33 : | ||
* juste en distal de l'origine de l'artère sous-clavière gauche | * juste en distal de l'origine de l'artère sous-clavière gauche | ||
* dans l'arc aortique. | * dans l'arc aortique. | ||
La dissection aortique est un processus aigu dans lequel une déchirure de la face interne de l'aorte conduit à une dissection à travers les laminas et à la formation d'une nouvelle lumière (fausse lumière) et à une chute aiguë de la pression artérielle systémique, pouvant conduire à l'hémopéricarde et à la tamponnade cardiaque <ref name=":7">{{Citation d'un article|prénom1=J. C.|nom1=Leonard|prénom2=P. S.|nom2=Hasleton|prénom3=P. S.|nom3=Hasleton|prénom4=J. C.|nom4=Leonard|titre=Dissecting aortic aneurysms: a clinicopathological study. I. Clinical and gross pathological findings|périodique=The Quarterly Journal of Medicine|volume=48|numéro=189|date=1979-01|issn=0033-5622|pmid=482591|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/482591/|consulté le=2021-02-02|pages=55–63}}</ref> avec mort subite. La déchirure dissèque généralement les médias en deux parties, formant une lumière entre l'intima-média et la média-adventice. La couche médiatique est formée de cellules musculaires lisses, de fibres élastiques, de fibres de collagène et d'acide hyaluronique. Les composantes peuvent être altérées et affaiblir la structure conduisant à certains changements histologiques. | |||
* Vasa Vasorum<ref name=":0" /> | |||
** Le vasa vasorum est un réseau vasculaire distribué autour des couches externes de la média et de l'adventice de l'aorte. Son rôle est crucial dans le maintien de l'apport en oxygène et en nutriments à l'aorte elle-même. Une efficacité vasculaire réduite causés par un épaississement vasculaire, une tortuosité et une obstruction peuvent entraîner une altération de la média et une nécrose.<ref name=":0" /> | |||
* Hypertension<ref name=":0" /> | |||
** C'est le facteur de risque le plus important pour le développement de la dégénérescence médiale <ref name=":12">{{Citation d'un article|prénom1=E. W.|nom1=Larson|prénom2=W. D.|nom2=Edwards|titre=Risk factors for aortic dissection: a necropsy study of 161 cases|périodique=The American Journal of Cardiology|volume=53|numéro=6|date=1984-03-01|issn=0002-9149|pmid=6702637|doi=10.1016/0002-9149(84)90418-1|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/6702637/|consulté le=2021-02-02|pages=849–855}}</ref><ref name=":13">{{Citation d'un article|prénom1=W. C.|nom1=Roberts|titre=Frequency of systemic hypertension in various cardiovascular diseases|périodique=The American Journal of Cardiology|volume=60|numéro=9|date=1987-09-18|issn=0002-9149|pmid=2959147|doi=10.1016/0002-9149(87)90534-0|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/2959147/|consulté le=2021-02-02|pages=1E–8E}}</ref> car elle provoque une modification des forces hémodynamiques agissant sur la paroi aortique et provoque des dommages directs, un épaississement intimal et une raideur aortique conséquente. <ref name=":0" /> | |||
* Vieillissement'''<ref name=":0" />''' | |||
** Le vieillissement provoque une perte d'élastine et une augmentation du collagène, une fragmentation et un désordre des fibres élastiques avec différents degrés d'altérations des cellules musculaires lisses.<ref name=":14">{{Citation d'un article|prénom1=Giulio Cesar|nom1=Gequelim|prénom2=Djanira Aparecida|nom2=da Luz Veronez|prénom3=Gustavo|nom3=Lenci Marques|prénom4=Camila Harumi|nom4=Tabushi|titre=Thoracic aorta thickness and histological changes with aging: an experimental rat model|périodique=Journal of geriatric cardiology: JGC|volume=16|numéro=7|date=2019-07|issn=1671-5411|pmid=31447898|pmcid=6689520|doi=10.11909/j.issn.1671-5411.2019.07.001|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/31447898/|consulté le=2021-02-02|pages=580–584}}</ref> C'est la principale raison physiologique de la forte corrélation épidémiologique entre l'âge et les maladies aortiques telles que les anévrismes et la dissection.<ref name=":9">{{Citation d'un article|prénom1=Motoji|nom1=Sawabe|titre=Vascular aging: from molecular mechanism to clinical significance|périodique=Geriatrics & Gerontology International|volume=10 Suppl 1|date=2010-07|issn=1447-0594|pmid=20590836|doi=10.1111/j.1447-0594.2010.00603.x|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/20590836/|consulté le=2021-02-02|pages=S213–220}}</ref> | |||
* Prédisposition génétique<ref name=":0" /> | |||
** Syndrome de Marfan: dans ce syndrome génétique, le maillage des fibres est altéré et les vaisseaux sont plus sujets à la formation d'anévrismes. D'autres syndromes sont associés à une paroi aortique altérée: Ehlers-Danlos, syndrome de Loeys-Dietz (SDL) et syndrome de Turner.<ref name=":0" /> | |||
* Maladies congénitales <ref name=":0" /> | |||
** Tétralogie de Fallot, coarctation de l'aorte, valve aortique bicuspide. <ref name=":0" /> | |||
== Présentation clinique == | == Présentation clinique == | ||
=== Facteurs de risque === | === Facteurs de risque === | ||
Les facteurs de risques associés à la DAA sont principalement reliés à l'âge et les comorbidités associées<ref>{{Citation d'un article|langue=en|prénom1=Joanna|nom1=Gawinecka|prénom2=Felix|nom2=Schönrath|prénom3=Arnold|nom3=von Eckardstein|titre=Acute aortic dissection: pathogenesis, risk factors and diagnosis|périodique=Swiss Medical Weekly|volume=147|numéro=3334|date=2017-08-25|doi=10.4414/smw.2017.14489|lire en ligne=https://smw.ch/article/doi/smw.2017.14489|consulté le=2021-03-30}}</ref> | Les facteurs de risques associés à la DAA sont principalement reliés à l'âge et les comorbidités associées<ref>{{Citation d'un article|langue=en|prénom1=Joanna|nom1=Gawinecka|prénom2=Felix|nom2=Schönrath|prénom3=Arnold|nom3=von Eckardstein|titre=Acute aortic dissection: pathogenesis, risk factors and diagnosis|périodique=Swiss Medical Weekly|volume=147|numéro=3334|date=2017-08-25|doi=10.4414/smw.2017.14489|lire en ligne=https://smw.ch/article/doi/smw.2017.14489|consulté le=2021-03-30}}</ref> | ||
* l'{{Facteur de risque|nom=âge de plus de 65 ans|RR=|référence_RR=|RC=|affichage=âge (> 65 ans)}} : patients plus susceptibles de présenter: | * l'{{Facteur de risque|nom=âge de plus de 65 ans|RR=|référence_RR=|RC=|affichage=âge (> 65 ans)}} : patients plus susceptibles de présenter : | ||
** de l'{{Facteur de risque|nom=hypertension artérielle|RR=|référence_RR=|RC=}} (comorbide dans 70% des cas de DAA distale de Standford de type B) | ** de l'{{Facteur de risque|nom=hypertension artérielle|RR=|référence_RR=|RC=}} (comorbide dans 70% des cas de DAA distale de Standford de type B) | ||
** une {{Facteur de risque|nom=maladie athérosclérotique|RR=|référence_RR=|RC=}} | ** une {{Facteur de risque|nom=maladie athérosclérotique|RR=|référence_RR=|RC=}} | ||
| Ligne 55 : | Ligne 69 : | ||
*** les maladies inflammatoires ou infectieuses (qui sont à l'origine de {{Facteur de risque|nom=vascularites des gros vaisseaux|RR=|référence_RR=|RC=}} ({{Facteur de risque|nom=syphilis|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=consommation de cocaïne|RR=|référence_RR=|RC=}})) <ref name=":0" /> | *** les maladies inflammatoires ou infectieuses (qui sont à l'origine de {{Facteur de risque|nom=vascularites des gros vaisseaux|RR=|référence_RR=|RC=}} ({{Facteur de risque|nom=syphilis|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=consommation de cocaïne|RR=|référence_RR=|RC=}})) <ref name=":0" /> | ||
* les {{Facteur de risque|nom=traumatismes thoraciques|RR=|référence_RR=|RC=}} | * les {{Facteur de risque|nom=traumatismes thoraciques|RR=|référence_RR=|RC=}} | ||
* toute instrumentation ou chirurgie aortique ({{Facteur de risque|nom=pontage aortocoronarien|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=remplacement de la valve aortique|RR=|référence_RR=|RC=}} ou {{Facteur de risque|nom=remplacement de la valve mitrale|RR=|référence_RR=|RC=|affichage=mitrale}}, pose d'un {{Facteur de risque|nom=tuteur coronarien|RR=|référence_RR=|RC=}}, toute {{Facteur de risque|nom=cathétérisation coronarienne|RR=|référence_RR=|RC=}}) | * toute instrumentation ou chirurgie aortique ({{Facteur de risque|nom=pontage aortocoronarien|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=remplacement de la valve aortique|RR=|référence_RR=|RC=}} ou {{Facteur de risque|nom=remplacement de la valve mitrale|RR=|référence_RR=|RC=|affichage=mitrale}}, pose d'un {{Facteur de risque|nom=tuteur coronarien|RR=|référence_RR=|RC=}}, toute {{Facteur de risque|nom=cathétérisation coronarienne|RR=|référence_RR=|RC=}}) | ||
* une {{Facteur de risque|nom=crise hypertensive|RR=|référence_RR=|RC=}} (par exemple, une musculation intense ou l'utilisation d'agents sympathomimétiques tels que la cocaïne, l'ecstasy ou les boissons énergisantes) | * une {{Facteur de risque|nom=crise hypertensive|RR=|référence_RR=|RC=}} (par exemple, une musculation intense ou l'utilisation d'agents sympathomimétiques tels que la cocaïne, l'ecstasy ou les boissons énergisantes) | ||
* | * | ||
* | * | ||
* la {{Facteur de risque|nom=grossesse|RR=|référence_RR=|RC=}} et l'{{Facteur de risque|nom=accouchement|RR=|référence_RR=|RC=}} (aggravé si la femme est atteinte de troubles du tissu conjonctif) | * la {{Facteur de risque|nom=grossesse|RR=|référence_RR=|RC=}} et l'{{Facteur de risque|nom=accouchement|RR=|référence_RR=|RC=}} (aggravé si la femme est atteinte de troubles du tissu conjonctif). | ||
* | * | ||
| Ligne 69 : | Ligne 83 : | ||
* une {{Symptôme|nom=douleur thoracique sévère|affichage=|prévalence=}} | * une {{Symptôme|nom=douleur thoracique sévère|affichage=|prévalence=}} | ||
* des douleurs décrites comme {{Symptôme|nom=douleur thoracique déchirante|affichage=déchirantes|prévalence=|PLR=10.8|NLR=0.4}} | * des douleurs décrites comme {{Symptôme|nom=douleur thoracique déchirante|affichage=déchirantes|prévalence=|PLR=10.8|NLR=0.4}} | ||
* une | * une {{Symptôme|nom=douleur thoracique antérieure|affichage=|prévalence=|PLR=7.6|NLR=0.6}}, si la dissection est plus ascendante, | ||
* une {{Symptôme|nom=douleur thoracique transfixiante|affichage=|prévalence=|PLR=7.6|NLR=0.6}} | * une {{Symptôme|nom=douleur thoracique transfixiante|affichage=|prévalence=|PLR=7.6|NLR=0.6}}<ref>Qui traverse de part en part, qui irradie dans le dos. Douleur thoracique que irradie dans le dos.</ref> si la dissection est descendante. | ||
Diverses études ont identifié l'intensité d'apparition de la douleur comme le facteur historique le plus fiable.{{Référence nécessaire||date=3 avril 2021}} Il peut y avoir un caractère migrateur, car la dissection peut se propager caudalement.<ref name=":0" /> La présentation de la DAA représente l'ampleur de la dissection, avec des plaintes correspondant aux structures cardiovasculaires touchées. Chez environ 10% des patients, la DAA est indolore, ce qui est plus fréquemment rencontré chez les patients présentant un [[Syndrome de Marfan|syndrome de Marfan]]. | Diverses études ont identifié l'intensité d'apparition de la douleur comme le facteur historique le plus fiable.{{Référence nécessaire||date=3 avril 2021}} Il peut y avoir un caractère migrateur, car la dissection peut se propager caudalement.<ref name=":0" /> La présentation de la DAA représente l'ampleur de la dissection, avec des plaintes correspondant aux structures cardiovasculaires touchées. Chez environ 10% des patients, la DAA est indolore, ce qui est plus fréquemment rencontré chez les patients présentant un [[Syndrome de Marfan|syndrome de Marfan]]. | ||
| Ligne 78 : | Ligne 92 : | ||
** l'{{Signe clinique|nom=hypertension artérielle|affichage=|prévalence=|PLR=1.5|NLR=0.4}} | ** l'{{Signe clinique|nom=hypertension artérielle|affichage=|prévalence=|PLR=1.5|NLR=0.4}} | ||
** une {{Signe clinique|nom=tension artérielle différentielle augmentée|affichage=|prévalence=}} de >20 mmHg entre les bras | ** une {{Signe clinique|nom=tension artérielle différentielle augmentée|affichage=|prévalence=}} de >20 mmHg entre les bras | ||
** une {{Signe clinique|nom=hypotension artérielle|affichage=|prévalence=|Sp=0.95}} <ref name=":10">{{Citation d'un article|prénom1=Robert|nom1=Ohle|prénom2=Hashim Khaliq|nom2=Kareemi|prénom3=George|nom3=Wells|prénom4=Jeffrey J.|nom4=Perry|titre=Clinical Examination for Acute Aortic Dissection: A Systematic Review and Meta-analysis|périodique=Academic Emergency Medicine: Official Journal of the Society for Academic Emergency Medicine|volume=25|numéro=4|date=2018-04|issn=1553-2712|pmid=29265487|doi=10.1111/acem.13360|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29265487|consulté le=2021-03-30|pages=397–412}}</ref>(signe grave indiquant très probablement une rupture) | ** une {{Signe clinique|nom=hypotension artérielle|affichage=|prévalence=|Sp=0.95}} <ref name=":10">{{Citation d'un article|prénom1=Robert|nom1=Ohle|prénom2=Hashim Khaliq|nom2=Kareemi|prénom3=George|nom3=Wells|prénom4=Jeffrey J.|nom4=Perry|titre=Clinical Examination for Acute Aortic Dissection: A Systematic Review and Meta-analysis|périodique=Academic Emergency Medicine: Official Journal of the Society for Academic Emergency Medicine|volume=25|numéro=4|date=2018-04|issn=1553-2712|pmid=29265487|doi=10.1111/acem.13360|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29265487|consulté le=2021-03-30|pages=397–412}}</ref>(signe grave indiquant très probablement une rupture, un hémopéricarde ou un choc cardiogénique) | ||
** une {{Signe clinique|nom=syncope|affichage=|prévalence=}} (peut être due à une hypovolémie, une arythmie, un infarctus du myocarde ou une augmentation du tonus vagal) | ** une {{Signe clinique|nom=syncope|affichage=|prévalence=}} (peut être due à une hypovolémie, une arythmie, un infarctus du myocarde ou une augmentation du tonus vagal) | ||
* à l'{{Examen clinique|nom=examen cardiaque|indication=}} : | * à l'{{Examen clinique|nom=examen cardiaque|indication=}} : | ||
** une {{Signe clinique|nom=insuffisance aortique|affichage=|prévalence=}} nouvelle | ** une {{Signe clinique|nom=insuffisance aortique|affichage=|prévalence=}} nouvelle ou exacerbée | ||
** des {{Signe clinique|nom=bruits cardiaques diminués|affichage=|prévalence=}} (suggérant une {{Signe clinique|nom=tamponnade cardiaque|affichage=|prévalence=}}) | ** des {{Signe clinique|nom=bruits cardiaques diminués|affichage=|prévalence=}} (suggérant une {{Signe clinique|nom=tamponnade cardiaque|affichage=|prévalence=}}) | ||
** une {{Signe clinique|nom=perte de pouls|affichage=|prévalence=|PLR=2.7|NLR=0.63|Sp=0.91}} <ref name=":10" />(asymétrie et si antérograde et implication des vaisseaux des membres, avec paresthésies et une douleur ischémique<ref name=":0" />) | ** une {{Signe clinique|nom=perte de pouls|affichage=|prévalence=|PLR=2.7|NLR=0.63|Sp=0.91}} <ref name=":10" />(asymétrie et si antérograde et implication des vaisseaux des membres, avec paresthésies et une douleur ischémique<ref name=":0" />) | ||
** une {{Signe clinique|nom=masse pulsatile|affichage=|prévalence=}} palpable à l'abdomen | ** une {{Signe clinique|nom=masse pulsatile|affichage=|prévalence=}} palpable à l'abdomen | ||
* à l'{{Examen clinique|nom=examen neurologique|indication=}} : | * à l'{{Examen clinique|nom=examen neurologique|indication=}} : | ||
** | ** des {{Signe clinique|nom=signes neurologiques focaux|affichage=|prévalence=|PLR=33.0|NLR=0.87|Sp=0.95}}(présents chez 20% des patients) | ||
** une douleur thoracique accompagnée d'une {{Signe clinique|nom=faiblesse musculaire|affichage=|prévalence=}} ou d'une {{Signe clinique|nom=paresthésie|affichage=|prévalence=}}<ref name=":0" /> | *** une douleur thoracique accompagnée d'une {{Signe clinique|nom=faiblesse musculaire|affichage=|prévalence=}} ou d'une {{Signe clinique|nom=paresthésie|affichage=|prévalence=}}<ref name=":0" /> | ||
** un {{Signe clinique|nom=altération de l'état de conscience|affichage=|prévalence=}} | ** un {{Signe clinique|nom=altération de l'état de conscience|affichage=|prévalence=}} | ||
** un {{Signe clinique|nom=syndrome de Horner|affichage=|prévalence=}}<ref name=":0" /> | ** un {{Signe clinique|nom=syndrome de Horner|affichage=|prévalence=}}<ref name=":0" /> | ||
** un {{Signe clinique|nom=enrouement de la voix|affichage=|prévalence=}}. | ** un {{Signe clinique|nom=enrouement de la voix|affichage=|prévalence=}}. | ||
== Examens paracliniques == | == Examens paracliniques == | ||
=== Laboratoire === | === Laboratoire === | ||
| Ligne 103 : | Ligne 115 : | ||
* un {{Examen paraclinique|nom=gaz veineux|indication=}} | * un {{Examen paraclinique|nom=gaz veineux|indication=}} | ||
* des {{Examen paraclinique|nom=lactates|indication=}} | * des {{Examen paraclinique|nom=lactates|indication=}} | ||
* le {{Examen paraclinique|nom=typage|indication=}} avec {{Examen paraclinique|nom=groupé-croisé|indication=}} | * le {{Examen paraclinique|nom=typage|indication=}} avec {{Examen paraclinique|nom=groupé-croisé|indication=}} (en vue d'une chirurgie probable). | ||
De plus en plus d'études démontrent une excellente sensibilité des {{Examen paraclinique|nom=D-Dimères|indication=}} dans la DAA.{{Référence nécessaire||date=3 avril 2021}} Attention toutefois, il est déconseillé de se fier au seul dosage des D-dimères pour exclure un diagnostic de la DAA en raison des preuves limitées de sa précision.<ref>{{Citation d'un article|prénom1=Peiman|nom1=Nazerian|prénom2=Christian|nom2=Mueller|prénom3=Alexandre de Matos|nom3=Soeiro|prénom4=Bernd A.|nom4=Leidel|titre=Diagnostic Accuracy of the Aortic Dissection Detection Risk Score Plus D-Dimer for Acute Aortic Syndromes: The ADvISED Prospective Multicenter Study|périodique=Circulation|volume=137|numéro=3|date=2018-01-16|issn=1524-4539|pmid=29030346|doi=10.1161/CIRCULATIONAHA.117.029457|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29030346|consulté le=2021-03-31|pages=250–258}}</ref> | De plus en plus d'études démontrent une excellente sensibilité des {{Examen paraclinique|nom=D-Dimères|indication=}} dans la DAA.{{Référence nécessaire||date=3 avril 2021}} Attention toutefois, il est déconseillé de se fier au seul dosage des D-dimères pour exclure un diagnostic de la DAA en raison des preuves limitées de sa précision.<ref>{{Citation d'un article|prénom1=Peiman|nom1=Nazerian|prénom2=Christian|nom2=Mueller|prénom3=Alexandre de Matos|nom3=Soeiro|prénom4=Bernd A.|nom4=Leidel|titre=Diagnostic Accuracy of the Aortic Dissection Detection Risk Score Plus D-Dimer for Acute Aortic Syndromes: The ADvISED Prospective Multicenter Study|périodique=Circulation|volume=137|numéro=3|date=2018-01-16|issn=1524-4539|pmid=29030346|doi=10.1161/CIRCULATIONAHA.117.029457|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29030346|consulté le=2021-03-31|pages=250–258}}</ref> | ||
| Ligne 110 : | Ligne 122 : | ||
=== Imagerie === | === Imagerie === | ||
La confirmation de la DAA nécessite une imagerie cardiovasculaire pour identifier la présence d'une {{Signe paraclinique|nom=déchirure intimale|prévalence=|Se=|Sp=}}, établir la classification de Stanford et détecter une atteinte valvulaire ou de branche. La plupart des lignes directrices recommandent soit l'aortographie par tomodensitométrie, soit l'échocardiographie transoesophagienne (ETO) pour le diagnostic de la DAA. Le choix de la modalité à utiliser comme | La confirmation de la DAA nécessite une imagerie cardiovasculaire pour identifier la présence d'une {{Signe paraclinique|nom=déchirure intimale|prévalence=|Se=|Sp=}}, établir la classification de Stanford et détecter une atteinte valvulaire ou de branche. La plupart des lignes directrices recommandent soit l'aortographie par tomodensitométrie, soit l'échocardiographie transoesophagienne (ETO) pour le diagnostic de la DAA. Le choix de la modalité d'imagerie à utiliser comme examen de première ligne doit être basé sur la disponibilité locale. Pour la plupart des urgences, l'angio-TDM sera probablement la première technique d'imagerie avancée en raison de sa large disponibilité.<ref name=":15">{{Citation d'un article|prénom1=R.|nom1=Erbel|titre=[Aortic diseases : Modern diagnostic and therapeutic strategies]|périodique=Herz|volume=43|numéro=3|date=2018-05|issn=1615-6692|pmid=29569149|doi=10.1007/s00059-018-4694-2|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29569149/|consulté le=2021-02-02|pages=275–290}}</ref><ref name=":0" /> | ||
{| class="wikitable" | {| class="wikitable" | ||
!Modalité | !Modalité | ||
| Ligne 140 : | Ligne 152 : | ||
* un {{Signe paraclinique|nom=épanchement péricardique|prévalence=|Se=|Sp=}} <ref name=":0" /> | * un {{Signe paraclinique|nom=épanchement péricardique|prévalence=|Se=|Sp=}} <ref name=":0" /> | ||
|} | |} | ||
== Classification == | == Classification == | ||
| Ligne 187 : | Ligne 185 : | ||
== Approche clinique == | == Approche clinique == | ||
Il existe un algorithme afin d'aider au diagnostique clinique de la DAA. Cet algorithme n'a toutefois pas été étudié sur le point de vue de la validité externe, mais il demeure très prometteur. Cet algorithme se nomme l'ADD-RS de la RDC illustré ci-dessous. Il consiste à attribuer un point si le facteur est présent. [[Fichier:Diagnostic Algorithm of aortic dissection.png|vignette|Algorithme de dissection aortique | Il existe un algorithme afin d'aider au diagnostique clinique de la DAA. Cet algorithme n'a toutefois pas été étudié sur le point de vue de la validité externe, mais il demeure très prometteur. Cet algorithme se nomme l'ADD-RS de la RDC illustré ci-dessous. Il consiste à attribuer un point si le facteur est présent. [[Fichier:Diagnostic Algorithm of aortic dissection.png|vignette|Algorithme de dissection aortique|alt=|centré|408x408px]] | ||
== Diagnostic == | == Diagnostic == | ||
| Ligne 193 : | Ligne 191 : | ||
== Diagnostic différentiel == | == Diagnostic différentiel == | ||
Le diagnostic différentiel de la dissection aortique comprennent les conditions suivantes <ref name=":0" />: | |||
* un {{Diagnostic différentiel|nom= | * un {{Diagnostic différentiel|nom=syndrome coronarien aigu}} | ||
* | * la {{Diagnostic différentiel|nom=pneumonie}} | ||
* | * le {{Diagnostic différentiel|nom=spasme oesophagien}} | ||
* | * la {{Diagnostic différentiel|nom=pancréatite aiguë}} | ||
* | * l'{{Diagnostic différentiel|nom=anévrisme de l'aorte}} | ||
* | * la {{Diagnostic différentiel|nom=tamponnade cardiaque}} (d'une autre cause) | ||
* | * la {{Diagnostic différentiel|nom=rupture de l'œsophage}} (syndrome de Boerhaave) | ||
* le {{Diagnostic différentiel|nom=pneumothorax}} | |||
* l'{{Diagnostic différentiel|nom=embolie pulmonaire}} | |||
* l'{{Diagnostic différentiel|nom=accident vasculaire cérébral}} ou un {{Diagnostic différentiel|nom=accident ischémique transitoire}}. | |||
== Traitement == | == Traitement == | ||
Une fois le diagnostic de DAA confirmé ou hautement suspecté, une consultation urgente en chirurgie | Une fois le diagnostic de DAA confirmé ou hautement suspecté, une consultation urgente en chirurgie thoracique ou vasculaire doit être obtenue. Les dissections aiguës impliquant l'aorte ascendante sont considérées comme des urgences chirurgicales. Le patient doit avoir une ligne artérielle et un cathéter veineux central pour la surveillance. Une foley doit être insérée pour évaluer la production d'urine.<ref name=":0" /> Le temps est un facteur clé lors d'un diagnostic de DAA ; en effet le taux de mortalité augmente de 1à 2 % par heure suivant l'apparition des symptômes dans les premiers 24 heures. Environ 20% des patients qui présentent une DAA décéderont avant leur arrivée à l'hôpital. Sans traitement médical, 30% décéderont à une semaine, 80% à 2 semaines et 90% à 1 an. | ||
=== Traitement médical === | === Traitement médical === | ||
Le traitement médical consiste<ref name=":5">{{Citation d'un lien web|langue=en|titre=EM:RAP CorePendium|url=https://www.emrap.org/corependium/chapter/recN9AXGWMstEm8CO/Aortic-Dissection|site=EM:RAP CorePendium|consulté le=2021-03-29}}</ref> | Le traitement médical consiste avant tout à stabiliser l'hémodynamie du patient<ref name=":5">{{Citation d'un lien web|langue=en|titre=EM:RAP CorePendium|url=https://www.emrap.org/corependium/chapter/recN9AXGWMstEm8CO/Aortic-Dissection|site=EM:RAP CorePendium|consulté le=2021-03-29}}</ref>. Il faut aussi s'assurer que le patient est NPO et qu'il a une ligne artérielle. La stratégie à deux agents pharmacologiques consiste à combiner un bêtabloquant (doivent être utilisés avec prudence dans les situations de régurgitation aortique aiguë, car ils bloquent la tachycardie compensatrice<ref name=":0" />), suivi de l'antihypertenseur: | ||
* {{Traitement|nom=analgésie|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} (morphine) | * {{Traitement|nom=analgésie|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} (morphine) | ||
* {{Traitement|nom=bêtabloquant IV|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} (courte durée et viser 60 Bpm) | * {{Traitement|nom=bêtabloquant IV|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} (courte durée et viser 60 Bpm) | ||
** {{Traitement|nom=esmolol|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, 500 μg/kg en bolus sur 1 minute, | ** {{Traitement|nom=esmolol|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, 500 μg/kg en bolus sur 1 minute, suivi de 50 μg/kg/min en infusion continue. Peut nécessiter un titrage de 25-50 μg/kg/min toutes les 5-15 min, pour un maximum de 300 μg/kg/min<ref name=":5" /> | ||
* {{Traitement|nom=antihypertenseurs|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} ( viser< 120 mmHg) | * {{Traitement|nom=antihypertenseurs|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} ( viser < 120 mmHg) | ||
** {{Traitement|nom=nicarpidine|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, 5mg/h, maximum de 15mg/h, ou,5 mg/h; peut nécessiter un titrage de 2,5 mg/h toutes les. 5-15 min pour un maximum de 15 mg/h<ref name=":5" /> | ** {{Traitement|nom=nicarpidine|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, 5mg/h, maximum de 15mg/h, ou,5 mg/h; peut nécessiter un titrage de 2,5 mg/h toutes les. 5-15 min pour un maximum de 15 mg/h<ref name=":5" /> | ||
** {{Traitement|nom=clevidipine|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, dose initiale de 1-2 mg/h infusion IV, titrée en doublant la dose toute les 90 sec initiallement; à l'approche la TA cible, augmenter en doublant la dose et en augmentant les intervalles au 5-10min, pour un maximum de 32mg/h<ref name=":5" /> | ** {{Traitement|nom=clevidipine|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, dose initiale de 1-2 mg/h infusion IV, titrée en doublant la dose toute les 90 sec initiallement; à l'approche la TA cible, augmenter en doublant la dose et en augmentant les intervalles au 5-10min, pour un maximum de 32mg/h<ref name=":5" /> | ||
** {{Traitement|nom=nitroprusside de sodium|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, 0,3 μg/kg/min, titrer jusqu'à 0,5 μg/kg/min toutes les 5 min, pour un maximum de 10 μg/kg/min pour une durée maximale de 10 min<ref name=":5" /> | ** {{Traitement|nom=nitroprusside de sodium|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, 0,3 μg/kg/min, titrer jusqu'à 0,5 μg/kg/min toutes les 5 min, pour un maximum de 10 μg/kg/min pour une durée maximale de 10 min<ref name=":5" /> | ||
** {{Traitement|nom=fenoldopam|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, 0,01-0,03 μg/kg/min, titrer jusqu'à 0,05-0,1 μg/kg/min toutes les 15 min. pour un maximum de 1,6μg/kg/min<ref name=":5" />. | ** {{Traitement|nom=fenoldopam|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} IV, 0,01-0,03 μg/kg/min, titrer jusqu'à 0,05-0,1 μg/kg/min toutes les 15 min. pour un maximum de 1,6μg/kg/min<ref name=":5" />. | ||
Autres agents utilisés pour abaisser la tension artérielle<ref name=":5" />: | Autres agents utilisés pour abaisser la tension artérielle<ref name=":5" />: | ||
| Ligne 224 : | Ligne 223 : | ||
=== Traitement chirurgical === | === Traitement chirurgical === | ||
Différentes procédures chirurgicales peuvent être envisagées <ref name=":2" /><ref name=":16">{{Citation d'un article|prénom1=Sabreen|nom1=Mkalaluh|prénom2=Marcin|nom2=Szczechowicz|prénom3=Bashar|nom3=Dib|prénom4=Alexander|nom4=Weymann|titre=Open surgical thoracoabdominal aortic aneurysm repair: The Heidelberg experience|périodique=The Journal of Thoracic and Cardiovascular Surgery|volume=156|numéro=6|date=12 2018|issn=1097-685X|pmid=30041925|doi=10.1016/j.jtcvs.2018.05.081|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30041925/|consulté le=2021-02-02|pages=2067–2073}}</ref><ref name=":17">{{Citation d'un article|prénom1=Karl|nom1=Sörelius|prénom2=Anders|nom2=Wanhainen|titre=Challenging Current Conservative Management of Uncomplicated Acute Type B Aortic Dissections|périodique=EJVES short reports|volume=39|date=2018|issn=2405-6553|pmid=29988823|pmcid=6031758|doi=10.1016/j.ejvssr.2018.05.010|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29988823/|consulté le=2021-02-02|pages=37–39}}</ref><ref name=":0" />: | Différentes procédures chirurgicales peuvent être envisagées <ref name=":2">{{Citation d'un article|prénom1=Christopher|nom1=Lau|prénom2=Jeremy R.|nom2=Leonard|prénom3=Erin|nom3=Iannacone|prénom4=Mario|nom4=Gaudino|titre=Surgery for Acute Presentation of Thoracoabdominal Aortic Disease|périodique=Seminars in Thoracic and Cardiovascular Surgery|volume=31|numéro=1|date=2019|issn=1532-9488|pmid=30071280|doi=10.1053/j.semtcvs.2018.07.018|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30071280/|consulté le=2021-02-02|pages=11–16}}</ref><ref name=":16">{{Citation d'un article|prénom1=Sabreen|nom1=Mkalaluh|prénom2=Marcin|nom2=Szczechowicz|prénom3=Bashar|nom3=Dib|prénom4=Alexander|nom4=Weymann|titre=Open surgical thoracoabdominal aortic aneurysm repair: The Heidelberg experience|périodique=The Journal of Thoracic and Cardiovascular Surgery|volume=156|numéro=6|date=12 2018|issn=1097-685X|pmid=30041925|doi=10.1016/j.jtcvs.2018.05.081|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30041925/|consulté le=2021-02-02|pages=2067–2073}}</ref><ref name=":17">{{Citation d'un article|prénom1=Karl|nom1=Sörelius|prénom2=Anders|nom2=Wanhainen|titre=Challenging Current Conservative Management of Uncomplicated Acute Type B Aortic Dissections|périodique=EJVES short reports|volume=39|date=2018|issn=2405-6553|pmid=29988823|pmcid=6031758|doi=10.1016/j.ejvssr.2018.05.010|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29988823/|consulté le=2021-02-02|pages=37–39}}</ref><ref name=":0" />: | ||
* une {{Traitement|nom=reconstruction aortique avec greffe synthétique|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | * une {{Traitement|nom=reconstruction aortique avec greffe synthétique|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | ||
* une {{Traitement|nom=endoprothèse aortique|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | * une {{Traitement|nom=endoprothèse aortique|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | ||
| Ligne 236 : | Ligne 235 : | ||
== Complications == | == Complications == | ||
Les délais de diagnostique ou encore l'omission de considérer une DAA contribuent à un taux de mortalité très élevé. Les dissections | Les délais de diagnostique ou encore l'omission de considérer une DAA contribuent à un taux de mortalité très élevé. Les dissections peuvent se compliquer de différentes conditions <ref name=":0" />: | ||
* une {{Complication|nom=tamponnade cardiaque|RR=|référence_RR=|RC=}} | * une {{Complication|nom=tamponnade cardiaque|RR=|référence_RR=|RC=}} | ||
* une {{Complication|nom=insuffisance aortique aiguë|RR=|référence_RR=|RC=}} | * une {{Complication|nom=insuffisance aortique aiguë|RR=|référence_RR=|RC=}} | ||
* un {{Complication|nom=choc cardiogénique|RR=|référence_RR=|RC=}} | * un {{Complication|nom=choc cardiogénique|RR=|référence_RR=|RC=}} | ||
* une {{Complication|nom=rupture aortique|RR=|référence_RR=|RC=}} | * une {{Complication|nom=rupture aortique|RR=|référence_RR=|RC=}} | ||
* une {{Complication|nom=ischémie | * une ischémie des organes terminaux | ||
** une {{Complication|nom=dissection coronarienne|RR=|référence_RR=|RC=}}, ce qui entraine un {{Complication|nom=infarctus du myocarde|RR=|référence_RR=|RC=}} | |||
** une {{Complication|nom=ischémie mésentérique aiguë|RR=|référence_RR=|RC=}} | |||
** une {{Complication|nom=dissection de l'artère rénale|RR=|référence_RR=|RC=}}, ce qui entraine un {{Complication|nom=infarctus rénal|RR=|référence_RR=|RC=}} | |||
** une {{Complication|nom=dissection carotidienne|RR=|référence_RR=|RC=}} | |||
** une {{Complication|nom=dissection de l'artère subclavière|RR=|référence_RR=|RC=}} | |||
** une {{Complication|nom=dissection de l'artère brachio-céphalique|RR=|référence_RR=|RC=}}. | |||
* | * | ||
* une {{Complication|nom=paraplégie|RR=|référence_RR=|RC=}} | * une {{Complication|nom=paraplégie|RR=|référence_RR=|RC=}} | ||
* une {{Complication|nom=amputation des extrémités|RR=|référence_RR=|RC=}} | * une {{Complication|nom=amputation des extrémités|RR=|référence_RR=|RC=}} | ||
* | * | ||
* | * | ||
| Ligne 260 : | Ligne 262 : | ||
== Prévention == | == Prévention == | ||
Dans la population en général, tout comme chez les patients à haute risque (ayant des maladies du collagène, par exemple) la prévention consiste à: | Dans la population en général, tout comme chez les patients à haute risque (ayant des maladies du collagène, par exemple) la prévention consiste à: | ||
* | * contrôler l'hypertension | ||
* | * contrôler la dyslipidémie | ||
* | * l'abandon tabagique | ||
* | * éviter l'utilisation d'agents sympathomimétique (cocaïne, méthamphétamine). | ||
Pour les patients à risque élevés seulement, s'ajouteraient les mesures suivantes: | Pour les patients à risque élevés seulement, s'ajouteraient les mesures suivantes: | ||
* | * éviter l'entrainement musculaire | ||
* | * avoir un suivi régulier avec un cardiologue. | ||
== Références == | == Références == | ||
Version du 8 avril 2021 à 14:20
| Maladie | |
 Dissection aortique à l'angio-TDM | |
| Caractéristiques | |
|---|---|
| Signes | Faiblesse musculaire, Paresthésie, Tamponnade cardiaque, Altération de l'état de conscience , Syncope , Masse pulsatile, Insuffisance aortique, Tension artérielle différentielle augmentée, Signes neurologiques focaux , Enrouement de la voix, ... [+] |
| Symptômes |
Douleur thoracique sévère, Douleur thoracique à début soudain, Douleur thoracique déchirante, Douleur thoracique transfixiante, Douleur thoracique antérieure |
| Diagnostic différentiel |
Embolie pulmonaire, Pneumothorax, Anévrismes de l'aorte, Spasme oesophagien, Syndrome coronarien aigu, Accident ischémique transitoire, Accident vasculaire cérébral, Tamponnade cardiaque, Rupture de l'œsophage, Pancréatite aiguë, ... [+] |
| Informations | |
| Terme anglais | Aortic dissection |
| Wikidata ID | Q594660 |
| Spécialités | Cardiologie, Chirurgie thoracique, Chirurgie vasculaire, Soins intensifs, Médecine d'urgence, Médecine interne, Médecine vasculaire |
|
| |
Bien que peu commune, la dissection aortique aiguë (DAA) est une maladie rare, mais catastrophique. Elle est due à la séparation des couches de la paroi aortique. Une déchirure dans la couche intimale entraîne la progression de la dissection (proximale ou rétrograde) principalement en raison de l'entrée de sang entre l'intima et la média. [1]
Épidémiologie
L'incidence de la dissection aortique serait de 5 à 30 cas pour 1 million de personnes par an[1]. En ce qui concerne les présentations aux urgences, trois DAA sont diagnostiquées sur 1000 patients présentant des douleurs aiguës au dos, à la poitrine ou à l'abdomen. L'âge est un facteur de risque pour environ 75% des dissections aortiques survenant chez des patients âgés de 40 à 70 ans, la majorité se produisant entre 50 et 65 ans. La DAA est trois fois plus fréquente chez les hommes que chez les femmes, bien que les femmes aient tendance à se présenter plus tard et à connaître de pires résultats.[1]
Étiologies

La DAA est souvent observée chez des patients présentant une altération préexistante de la média aortique. Les causes les plus courantes de la dissection aortique aiguë sont [2]:
- la dissection idiopathique
- le traumatisme thoracique
- l'iatrogénécité.
Physiopathologie

La paroi aortique se compose de trois couches : l'intima, la média et l'adventice. Une exposition constante à une pression artérielle élevée et à une contrainte de cisaillement entraîne un affaiblissement de la paroi aortique chez les patients sensibles, pouvant provoquer une déchirure intimale. Suite à cette déchirure, le sang coule dans l'espace entre l'intima et la média, créant une fausse lumière. La plupart de ces déchirures ont lieu dans l'aorte ascendante, généralement dans la paroi latérale droite où se produit la plus grande force de cisaillement sur l'aorte. Une DAA peut se propager de façon antérograde et/ou rétrograde et, selon la direction de la dissection, provoquer l'obstruction d'une de ses branches qui produira alors une ischémie du territoire affecté (coronaire, cérébral, rachidien ou viscéral). Les dissections proximales de type A peuvent provoquer une tamponnade aiguë, une insuffisance aortique ou une rupture aortique. [3][1]
Dans une dissection aortique aiguë, la vraie lumière est bordée par l'intima tandis que la fausse lumière est entre l'intima et la média. Dans la plupart des cas, la vrai lumière est plus petite que la fausse. Souvent, le sang circulant à travers la fausse lumière conduit au développement d'un anévrisme avec un potentiel de rupture.
Les trois sites communs pour une DAA sont les suivants[1] :
- 2 à 2,5 cm au-dessus de la racine aortique (le site le plus courant)
- juste en distal de l'origine de l'artère sous-clavière gauche
- dans l'arc aortique.
La dissection aortique est un processus aigu dans lequel une déchirure de la face interne de l'aorte conduit à une dissection à travers les laminas et à la formation d'une nouvelle lumière (fausse lumière) et à une chute aiguë de la pression artérielle systémique, pouvant conduire à l'hémopéricarde et à la tamponnade cardiaque [4] avec mort subite. La déchirure dissèque généralement les médias en deux parties, formant une lumière entre l'intima-média et la média-adventice. La couche médiatique est formée de cellules musculaires lisses, de fibres élastiques, de fibres de collagène et d'acide hyaluronique. Les composantes peuvent être altérées et affaiblir la structure conduisant à certains changements histologiques.
- Vasa Vasorum[1]
- Le vasa vasorum est un réseau vasculaire distribué autour des couches externes de la média et de l'adventice de l'aorte. Son rôle est crucial dans le maintien de l'apport en oxygène et en nutriments à l'aorte elle-même. Une efficacité vasculaire réduite causés par un épaississement vasculaire, une tortuosité et une obstruction peuvent entraîner une altération de la média et une nécrose.[1]
- Hypertension[1]
- Vieillissement[1]
- Le vieillissement provoque une perte d'élastine et une augmentation du collagène, une fragmentation et un désordre des fibres élastiques avec différents degrés d'altérations des cellules musculaires lisses.[7] C'est la principale raison physiologique de la forte corrélation épidémiologique entre l'âge et les maladies aortiques telles que les anévrismes et la dissection.[8]
- Prédisposition génétique[1]
- Syndrome de Marfan: dans ce syndrome génétique, le maillage des fibres est altéré et les vaisseaux sont plus sujets à la formation d'anévrismes. D'autres syndromes sont associés à une paroi aortique altérée: Ehlers-Danlos, syndrome de Loeys-Dietz (SDL) et syndrome de Turner.[1]
- Maladies congénitales [1]
- Tétralogie de Fallot, coarctation de l'aorte, valve aortique bicuspide. [1]
Présentation clinique
Facteurs de risque
Les facteurs de risques associés à la DAA sont principalement reliés à l'âge et les comorbidités associées[9]
- l'âge (> 65 ans) : patients plus susceptibles de présenter :
- de l'hypertension artérielle (comorbide dans 70% des cas de DAA distale de Standford de type B)
- une maladie athérosclérotique
- un anévrisme aortique
- une valve aortique bicuspide
- une coarctation de l'aorte
- une altération préexistante de la média aortique (dissection iatrogène, hématome intramural).
- plus jeunes ( < 65 ans): maladies associées selon[1][2]:
- des antécédents familiaux de dissection aortique
- les malformations congénitales telles que:
- les troubles du tissu conjonctif :
- le syndrome de Marfan (présent chez 50% des moins de 40 ans, contre seulement 2% des patients plus âgés)
- le syndrome d'Ehlers-Danlos
- les affectations génétiques:
- les maladies inflammatoires ou infectieuses (qui sont à l'origine de vascularites des gros vaisseaux (syphilis, consommation de cocaïne)) [1]
- les troubles du tissu conjonctif :
- les traumatismes thoraciques
- toute instrumentation ou chirurgie aortique (pontage aortocoronarien, remplacement de la valve aortique ou mitrale, pose d'un tuteur coronarien, toute cathétérisation coronarienne)
- une crise hypertensive (par exemple, une musculation intense ou l'utilisation d'agents sympathomimétiques tels que la cocaïne, l'ecstasy ou les boissons énergisantes)
- la grossesse et l'accouchement (aggravé si la femme est atteinte de troubles du tissu conjonctif).
Questionnaire

À son arrivée à l'hôpital, le patient doit être questionné sur trois aspects fondamentaux de sa douleur, c'est-à-dire la qualité, l'irradiation et l'intensité de sa douleur initiale. Classiquement, la dissection aortique aiguë se présente de façon suivante[10] :
- un douleur thoracique à début soudain[LR+: 2.6][LR-: 0.3]
- une douleur thoracique sévère
- des douleurs décrites comme déchirantes[LR+: 10.8][LR-: 0.4]
- une douleur thoracique antérieure[LR+: 7.6][LR-: 0.6], si la dissection est plus ascendante,
- une douleur thoracique transfixiante[LR+: 7.6][LR-: 0.6][11] si la dissection est descendante.
Diverses études ont identifié l'intensité d'apparition de la douleur comme le facteur historique le plus fiable.[Référence nécessaire] Il peut y avoir un caractère migrateur, car la dissection peut se propager caudalement.[1] La présentation de la DAA représente l'ampleur de la dissection, avec des plaintes correspondant aux structures cardiovasculaires touchées. Chez environ 10% des patients, la DAA est indolore, ce qui est plus fréquemment rencontré chez les patients présentant un syndrome de Marfan.
Examen clinique
Certains signes physiques associés sont classiquement cités, mais présents dans moins de 50% des cas confirmés de DAA. Ce qui doit alerter le clinicien sur la possibilité d'une DAA est énuméré ici [1]:
- aux signes vitaux :
- l'hypertension artérielle[LR+: 1.5][LR-: 0.4]
- une tension artérielle différentielle augmentée de >20 mmHg entre les bras
- une hypotension artérielle[Sp: 0.95 %] [12](signe grave indiquant très probablement une rupture, un hémopéricarde ou un choc cardiogénique)
- une syncope (peut être due à une hypovolémie, une arythmie, un infarctus du myocarde ou une augmentation du tonus vagal)
- à l'examen cardiaque :
- une insuffisance aortique nouvelle ou exacerbée
- des bruits cardiaques diminués (suggérant une tamponnade cardiaque)
- une perte de pouls[Sp: 0.91 %][LR+: 2.7][LR-: 0.63] [12](asymétrie et si antérograde et implication des vaisseaux des membres, avec paresthésies et une douleur ischémique[1])
- une masse pulsatile palpable à l'abdomen
- à l'examen neurologique :
- des signes neurologiques focaux[Sp: 0.95 %][LR+: 33.0][LR-: 0.87](présents chez 20% des patients)
- une douleur thoracique accompagnée d'une faiblesse musculaire ou d'une paresthésie[1]
- un altération de l'état de conscience
- un syndrome de Horner[1]
- un enrouement de la voix.
- des signes neurologiques focaux[Sp: 0.95 %][LR+: 33.0][LR-: 0.87](présents chez 20% des patients)
Examens paracliniques
Laboratoire
Les examens de routine sont probablement d'une utilité limitée pour établir le diagnostic de la DAA. Cependant, ces examens peuvent mettre en évidence un dysfonctionnement aigu d'un organe (par exemple, une insuffisance rénale, une hépatite secondaire à une ischémie ou une acidose lactique associée à une hypoperfusion), ce qui peut être utile pour établir la gravité de la dissection du patient. Par ailleurs, ils peuvent être utiles au diagnostic différentiel, mais aussi à la planification chirurgicale. Les prises de sang suivantes peuvent être réalisées :
- la FSC
- les ions
- la créatininémie
- les troponines élevées [Pr: 18 %]
- une douleur thoracique accompagnée d'une troponine élevée n'exclut pas le diagnostic de DAA : les deux conditions peuvent coexister
- un gaz veineux
- des lactates
- le typage avec groupé-croisé (en vue d'une chirurgie probable).
De plus en plus d'études démontrent une excellente sensibilité des D-Dimères dans la DAA.[Référence nécessaire] Attention toutefois, il est déconseillé de se fier au seul dosage des D-dimères pour exclure un diagnostic de la DAA en raison des preuves limitées de sa précision.[13]
ECG
Un ECG à 12 dérivations est obligatoire pour exclure un infarctus du myocarde.[1] À noter qu'une dissection aortique peut se compliquer d'une dissection coronarienne, ce qui se présente par un infarctus du myocarde.
Imagerie
La confirmation de la DAA nécessite une imagerie cardiovasculaire pour identifier la présence d'une déchirure intimale, établir la classification de Stanford et détecter une atteinte valvulaire ou de branche. La plupart des lignes directrices recommandent soit l'aortographie par tomodensitométrie, soit l'échocardiographie transoesophagienne (ETO) pour le diagnostic de la DAA. Le choix de la modalité d'imagerie à utiliser comme examen de première ligne doit être basé sur la disponibilité locale. Pour la plupart des urgences, l'angio-TDM sera probablement la première technique d'imagerie avancée en raison de sa large disponibilité.[14][1]
| Modalité | Commentaires |
|---|---|
| Angio-TDM | Si le patient est stable, un Angio-TDM est recommandé. Il peut détecter rapidement l'emplacement de la déchirure intimale et aider le chirurgien à planifier la procédure. Les résultats suggérés par la DAA incluent: [1]
|
| Radiographie thoracique | La radiographie thoracique peut montrer un médiastin élargi (> 8 cm) ou une collection de liquide dans un hémithorax en raison d'une rupture. Les caractéristiques de radiographie suggérant la DAA comprennent: [1] |
| Échocardiographie | L'échocardiographie est également une modalité utile pour détecter la DAA. L'EDU est la technique préférée qui peut être pratiquée au chevet du patient et utilisée pour la visualisation peropératoire. [1]
|
Classification
Il existe deux principales classifications anatomiques utilisées pour classifier la dissection aortique: [1]
Le système de Stanford est plus fréquemment utilisé. Il classe les dissections aortiques en deux types selon que la partie ascendante ou descendante de l'aorte est impliquée. [1]
- Le type A concerne l'aorte ascendante, quel que soit le site de la déchirure intimale primaire. La dissection de type A est définie comme une dissection proximale à l'artère brachiocéphalique.
- Le type B concerne une dissection partant de l'artère sous-clavière gauche et n'impliquant que l'aorte descendante.[1]
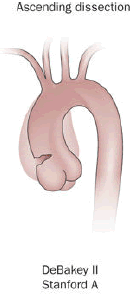
La classification DeBakey est basée sur le site d'origine de la dissection.[1]
- Le type 1 provient de l'aorte ascendante et au moins de l'arc aortique.
- Le type 2 provient et est limité à l'aorte ascendante.
- Le type 3 commence dans l'aorte descendante et s'étend distalement au-dessus du diaphragme (type 3a) ou en dessous du diaphragme (type 3b) .[1]
Les dissections aortiques ascendantes sont presque deux fois plus fréquentes que les dissections descendantes.[15][1] 67% des DAA sont de type A selon la classification de Stanford contre 33% de type B.
Approche clinique
Il existe un algorithme afin d'aider au diagnostique clinique de la DAA. Cet algorithme n'a toutefois pas été étudié sur le point de vue de la validité externe, mais il demeure très prometteur. Cet algorithme se nomme l'ADD-RS de la RDC illustré ci-dessous. Il consiste à attribuer un point si le facteur est présent.

Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Diagnostic différentiel
Le diagnostic différentiel de la dissection aortique comprennent les conditions suivantes [1]:
- un syndrome coronarien aigu
- la pneumonie
- le spasme oesophagien
- la pancréatite aiguë
- l'anévrisme de l'aorte
- la tamponnade cardiaque (d'une autre cause)
- la rupture de l'œsophage (syndrome de Boerhaave)
- le pneumothorax
- l'embolie pulmonaire
- l'accident vasculaire cérébral ou un accident ischémique transitoire.
Traitement
Une fois le diagnostic de DAA confirmé ou hautement suspecté, une consultation urgente en chirurgie thoracique ou vasculaire doit être obtenue. Les dissections aiguës impliquant l'aorte ascendante sont considérées comme des urgences chirurgicales. Le patient doit avoir une ligne artérielle et un cathéter veineux central pour la surveillance. Une foley doit être insérée pour évaluer la production d'urine.[1] Le temps est un facteur clé lors d'un diagnostic de DAA ; en effet le taux de mortalité augmente de 1à 2 % par heure suivant l'apparition des symptômes dans les premiers 24 heures. Environ 20% des patients qui présentent une DAA décéderont avant leur arrivée à l'hôpital. Sans traitement médical, 30% décéderont à une semaine, 80% à 2 semaines et 90% à 1 an.
Traitement médical
Le traitement médical consiste avant tout à stabiliser l'hémodynamie du patient[16]. Il faut aussi s'assurer que le patient est NPO et qu'il a une ligne artérielle. La stratégie à deux agents pharmacologiques consiste à combiner un bêtabloquant (doivent être utilisés avec prudence dans les situations de régurgitation aortique aiguë, car ils bloquent la tachycardie compensatrice[1]), suivi de l'antihypertenseur:
- analgésie (morphine)
- bêtabloquant IV (courte durée et viser 60 Bpm)
- antihypertenseurs ( viser < 120 mmHg)
- nicarpidine IV, 5mg/h, maximum de 15mg/h, ou,5 mg/h; peut nécessiter un titrage de 2,5 mg/h toutes les. 5-15 min pour un maximum de 15 mg/h[16]
- clevidipine IV, dose initiale de 1-2 mg/h infusion IV, titrée en doublant la dose toute les 90 sec initiallement; à l'approche la TA cible, augmenter en doublant la dose et en augmentant les intervalles au 5-10min, pour un maximum de 32mg/h[16]
- nitroprusside de sodium IV, 0,3 μg/kg/min, titrer jusqu'à 0,5 μg/kg/min toutes les 5 min, pour un maximum de 10 μg/kg/min pour une durée maximale de 10 min[16]
- fenoldopam IV, 0,01-0,03 μg/kg/min, titrer jusqu'à 0,05-0,1 μg/kg/min toutes les 15 min. pour un maximum de 1,6μg/kg/min[16].
Autres agents utilisés pour abaisser la tension artérielle[16]:
Chez les patients hypotendus, l'administration intraveineuse de cristalloïdes en premier lieu est raisonnable. Des vasopresseurs peuvent être ajoutés, si nécessaire, pour maintenir une perfusion minimale adéquate, mais peuvent provoquer une propagation de fausse lumière supplémentaire. Les agents inotropes doivent être évités car ils sont susceptibles d'augmenter la force de cisaillement et le taux de contraction ventriculaire et par conséquent d'aggraver la tension sur la paroi aortique.[1]
Traitement chirurgical
Différentes procédures chirurgicales peuvent être envisagées [17][18][19][1]:
- une reconstruction aortique avec greffe synthétique
- une endoprothèse aortique
- un remplacement de valve aortique
- un tuteur endovasculaire.
Suivi
- Une fois que le patient est traité chirurgicalement ou médicalement, la pression artérielle doit être contrôlée
- Le patient doit être étroitement surveillé pour la progression de la dissection aortique
- Une tomodensitométrie thoracique régulière ou une IRM est recommandée tous les 3 à 6 mois pour vérifier la progression de la maladie [1]
Complications
Les délais de diagnostique ou encore l'omission de considérer une DAA contribuent à un taux de mortalité très élevé. Les dissections peuvent se compliquer de différentes conditions [1]:
- une tamponnade cardiaque
- une insuffisance aortique aiguë
- un choc cardiogénique
- une rupture aortique
- une ischémie des organes terminaux
- une dissection coronarienne, ce qui entraine un infarctus du myocarde
- une ischémie mésentérique aiguë
- une dissection de l'artère rénale, ce qui entraine un infarctus rénal
- une dissection carotidienne
- une dissection de l'artère subclavière
- une dissection de l'artère brachio-céphalique.
Évolution
La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an.
La mortalité hospitalière chez le patient traité est d'environ 30% pour les dissections proximales et 10% pour les dissections distales. La survie des patients qui survivent à l'épisode aigu est d'environ 60% à 5 ans et 40% à 10 ans. Environ 1/3 des décès tardifs sont dus à des complications de la dissection; le reste est dû à d'autres troubles.
Prévention
Dans la population en général, tout comme chez les patients à haute risque (ayant des maladies du collagène, par exemple) la prévention consiste à:
- contrôler l'hypertension
- contrôler la dyslipidémie
- l'abandon tabagique
- éviter l'utilisation d'agents sympathomimétique (cocaïne, méthamphétamine).
Pour les patients à risque élevés seulement, s'ajouteraient les mesures suivantes:
- éviter l'entrainement musculaire
- avoir un suivi régulier avec un cardiologue.
Références
- Cette page a été modifiée ou créée le 2021/01/30 à partir de Aortic Dissection (StatPearls / Aortic Dissection (2020/12/17)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28722992 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 1,30 1,31 1,32 1,33 1,34 1,35 1,36 1,37 1,38 1,39 1,40 1,41 et 1,42 David Levy, Amandeep Goyal, Yulia Grigorova et Fabiola Farci, StatPearls, StatPearls Publishing, (PMID 28722992, lire en ligne)
- ↑ 2,0 et 2,1 « Dissection aortique - Troubles cardiovasculaires », sur Édition professionnelle du Manuel MSD (consulté le 5 février 2021)
- ↑ Tao Zeng, Lei Shi, Qingwei Ji et Ying Shi, « Cytokines in aortic dissection », Clinica Chimica Acta; International Journal of Clinical Chemistry, vol. 486, , p. 177–182 (ISSN 1873-3492, PMID 30086263, DOI 10.1016/j.cca.2018.08.005, lire en ligne)
- ↑ J. C. Leonard, P. S. Hasleton, P. S. Hasleton et J. C. Leonard, « Dissecting aortic aneurysms: a clinicopathological study. I. Clinical and gross pathological findings », The Quarterly Journal of Medicine, vol. 48, no 189, , p. 55–63 (ISSN 0033-5622, PMID 482591, lire en ligne)
- ↑ E. W. Larson et W. D. Edwards, « Risk factors for aortic dissection: a necropsy study of 161 cases », The American Journal of Cardiology, vol. 53, no 6, , p. 849–855 (ISSN 0002-9149, PMID 6702637, DOI 10.1016/0002-9149(84)90418-1, lire en ligne)
- ↑ W. C. Roberts, « Frequency of systemic hypertension in various cardiovascular diseases », The American Journal of Cardiology, vol. 60, no 9, , p. 1E–8E (ISSN 0002-9149, PMID 2959147, DOI 10.1016/0002-9149(87)90534-0, lire en ligne)
- ↑ Giulio Cesar Gequelim, Djanira Aparecida da Luz Veronez, Gustavo Lenci Marques et Camila Harumi Tabushi, « Thoracic aorta thickness and histological changes with aging: an experimental rat model », Journal of geriatric cardiology: JGC, vol. 16, no 7, , p. 580–584 (ISSN 1671-5411, PMID 31447898, Central PMCID 6689520, DOI 10.11909/j.issn.1671-5411.2019.07.001, lire en ligne)
- ↑ Motoji Sawabe, « Vascular aging: from molecular mechanism to clinical significance », Geriatrics & Gerontology International, vol. 10 Suppl 1, , S213–220 (ISSN 1447-0594, PMID 20590836, DOI 10.1111/j.1447-0594.2010.00603.x, lire en ligne)
- ↑ (en) Joanna Gawinecka, Felix Schönrath et Arnold von Eckardstein, « Acute aortic dissection: pathogenesis, risk factors and diagnosis », Swiss Medical Weekly, vol. 147, no 3334, (DOI 10.4414/smw.2017.14489, lire en ligne)
- ↑ Michael Klompas, « Does this patient have an acute thoracic aortic dissection? », JAMA, vol. 287, no 17, , p. 2262–2272 (ISSN 0098-7484, PMID 11980527, DOI 10.1001/jama.287.17.2262, lire en ligne)
- ↑ Qui traverse de part en part, qui irradie dans le dos. Douleur thoracique que irradie dans le dos.
- ↑ 12,0 et 12,1 Robert Ohle, Hashim Khaliq Kareemi, George Wells et Jeffrey J. Perry, « Clinical Examination for Acute Aortic Dissection: A Systematic Review and Meta-analysis », Academic Emergency Medicine: Official Journal of the Society for Academic Emergency Medicine, vol. 25, no 4, , p. 397–412 (ISSN 1553-2712, PMID 29265487, DOI 10.1111/acem.13360, lire en ligne)
- ↑ Peiman Nazerian, Christian Mueller, Alexandre de Matos Soeiro et Bernd A. Leidel, « Diagnostic Accuracy of the Aortic Dissection Detection Risk Score Plus D-Dimer for Acute Aortic Syndromes: The ADvISED Prospective Multicenter Study », Circulation, vol. 137, no 3, , p. 250–258 (ISSN 1524-4539, PMID 29030346, DOI 10.1161/CIRCULATIONAHA.117.029457, lire en ligne)
- ↑ R. Erbel, « [Aortic diseases : Modern diagnostic and therapeutic strategies] », Herz, vol. 43, no 3, , p. 275–290 (ISSN 1615-6692, PMID 29569149, DOI 10.1007/s00059-018-4694-2, lire en ligne)
- ↑ Paolo Berretta, Mariano Cefarelli, Andrea Montalto et Carlo Savini, « [Surgical indications for thoracic aortic disease: beyond the "magic numbers" of aortic diameter] », Giornale Italiano Di Cardiologia (2006), vol. 19, no 7, , p. 429–436 (ISSN 1827-6806, PMID 29989600, DOI 10.1714/2938.29539, lire en ligne)
- ↑ 16,0 16,1 16,2 16,3 16,4 16,5 et 16,6 (en) « EM:RAP CorePendium », sur EM:RAP CorePendium (consulté le 29 mars 2021)
- ↑ Christopher Lau, Jeremy R. Leonard, Erin Iannacone et Mario Gaudino, « Surgery for Acute Presentation of Thoracoabdominal Aortic Disease », Seminars in Thoracic and Cardiovascular Surgery, vol. 31, no 1, , p. 11–16 (ISSN 1532-9488, PMID 30071280, DOI 10.1053/j.semtcvs.2018.07.018, lire en ligne)
- ↑ Sabreen Mkalaluh, Marcin Szczechowicz, Bashar Dib et Alexander Weymann, « Open surgical thoracoabdominal aortic aneurysm repair: The Heidelberg experience », The Journal of Thoracic and Cardiovascular Surgery, vol. 156, no 6, , p. 2067–2073 (ISSN 1097-685X, PMID 30041925, DOI 10.1016/j.jtcvs.2018.05.081, lire en ligne)
- ↑ Karl Sörelius et Anders Wanhainen, « Challenging Current Conservative Management of Uncomplicated Acute Type B Aortic Dissections », EJVES short reports, vol. 39, , p. 37–39 (ISSN 2405-6553, PMID 29988823, Central PMCID 6031758, DOI 10.1016/j.ejvssr.2018.05.010, lire en ligne)