« Ulcérations cutanées (approche clinique) » : différence entre les versions
m (Antoine Mercier-Linteau a déplacé la page Ulcérations cutanées (situation clinique) vers Ulcérations cutanées (approche clinique)) |
(Révision éditoriale faite) |
||
| (50 versions intermédiaires par 3 utilisateurs non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
{{Information situation clinique | {{Information situation clinique | ||
| acronyme = | | acronyme = | ||
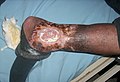
| image = Diabetic Wound 121.jpg | | image = Diabetic Wound 121.jpg | ||
| description_image =Ulcère diabétique | | description_image = Ulcère diabétique | ||
| autres_noms = | | autres_noms = | ||
| terme_anglais = | | terme_anglais = Skin ulcers | ||
| vidéo = | | vidéo = | ||
| son = | | son = | ||
| spécialités =Dermatologie, | | spécialités = Dermatologie, médecine interne, infectiologie, hématologie, oncologie, chirurgie vasculaire, chirurgie plastique | ||
| version_de_classe = | | version_de_classe = 6 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | ||
}} | | wikidata_id = | ||
| révision_éditoriale = Sujet:Xe3dlscunpcqiltt | |||
| révision_éditoriale_date = 2023-10-24 | |||
}}{{Page objectif du CMC|nom=Affections cutanées et tégumentaires|identificateur=38}} | |||
Les | Les '''ulcérations cutanées''' sont des plaies touchant le derme, parfois l'hypoderme, qui guérissent difficilement. Les étiologies sont multiples mais les suivantes seront abordées: ulcères veineux, artériels, diabétiques, de pression, auto-immuns, infectieux, tumoraux et toxiques.<ref>{{Citation d'un article|prénom1=Raquel|nom1=Colenci|prénom2=Luciana Patricia Fernandes|nom2=Abbade|titre=Fundamental aspects of the local approach to cutaneous ulcers|périodique=Anais Brasileiros de Dermatologia|volume=93|numéro=6|date=2018|issn=0365-0596|pmid=30484531|pmcid=6256234|doi=10.1590/abd1806-4841.20187812|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6256234/|consulté le=2023-09-04|pages=859–870}}</ref> | ||
Les ulcérations [[Ulcérations ano-génitales (approche clinique)|génitales, anales]], [[Ulcération oculaire (approche clinique)|oculaires]] et [[Ulcération buccale (approche clinique)|buccales]] ne sont pas abordées dans cette page. | |||
== Épidémiologie == | == Épidémiologie == | ||
Les | Les ulcères les plus fréquemment rencontrés en pratique sont les ulcères veineux, artériels, diabétiques et de pression. | ||
== Étiologies et | Les plaies de pression, à différents grades, s'observent chez les patients dans 5-15% des hospitalisations et sont secondaire à l'immobilisation.<ref name=":0" /> | ||
{| | |||
| | Parmi les patients diabétiques, l'incidence des ulcères diabétiques varie de 3 à 11% et le taux de récidive est supérieur à 60%.<ref>{{Citation d'un article|prénom1=Dereck L.|nom1=Hunt|titre=Diabetes: foot ulcers and amputations|périodique=BMJ clinical evidence|volume=2011|date=2011-08-26|issn=1752-8526|pmid=21871137|pmcid=3275104|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/21871137/|consulté le=2023-06-06|pages=0602}}</ref> | ||
Environ 1% de ceux qui souffrent d'une maladie veineuse développeront des ulcères veineux.<ref name=":1" /> | |||
|- | |||
|{{Étiologie|nom= | L'incidence des ulcères artériels est plus difficile à déterminer, bien que l'incidence de la maladie artérielle périphérique soit d'environ 14 à 20%, avec environ 3% d'ischémie critique des membres.<ref name=":2" /> | ||
| | |||
|- | == Étiologies == | ||
|{{Étiologie|nom= | Les étiologies les plus fréquentes comprennent: | ||
| | |||
|- | * les {{Étiologie|nom=Ulcère veineux des membres inférieurs|principale=1|affichage=ulcères veineux}}: causés par les varices et la haute pression dans les systèmes veineux du corps<ref name=":1" /> | ||
|{{Étiologie|nom= | * les {{Étiologie|nom=Ulcère artériel des membres inférieurs|principale=1|affichage=ulcères artériels}}: présents surtout en maladie artérielle périphérique<ref name=":2" /> | ||
| | * les {{Étiologie|nom=Ulcère du pied diabétique|principale=1}}: chez les patients diabétiques (surtout mal contrôlé)<ref name=":3" /> | ||
|- | * les {{Étiologie|nom=plaie de pression|principale=1|affichage=ulcères de pression}}: secondaire à une pression prolongée sur une zone du corps<ref name=":0" /> | ||
| | * les {{Étiologie|nom=traumatisme cutané|principale=1|affichage=traumatismes cutanés}}: ampoules, coups, avulsion. | ||
| | |||
* | Les étiologies moins courantes et leurs causes comprennent: | ||
* | |||
|- | * les ulcères infectieux: secondaire à des champignons opportunistes ({{Étiologie|nom=histoplasmose|principale=0}})<ref>{{Citation d'un article|prénom1=William R.|nom1=Owen|prénom2=Kathy|nom2=Thurs|prénom3=David S. L.|nom3=Kim|titre=Blastomycosis presenting as a nonhealing wound|périodique=Advances in Skin & Wound Care|volume=25|numéro=7|date=2012-07|issn=1538-8654|pmid=22713783|doi=10.1097/01.ASW.0000416005.78089.b0|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/22713783/|consulté le=2023-06-06|pages=321–323}}</ref>, des {{Étiologie|nom=echtyma|principale=0|affichage=echtymas}}, des {{Étiologie|nom=embolie septique|principale=0|affichage=embolies septiques}}, des {{Étiologie|nom=parasitoses|principale=0}}<ref>{{Citation d'un article|langue=en|prénom1=Teresa|nom1=Oranges|prénom2=Stefano|nom2=Veraldi|prénom3=Giammarco|nom3=Granieri|prénom4=Cristian|nom4=Fidanzi|titre=Parasites causing cutaneous wounds: Theory and practice from a dermatological point of view|périodique=Acta Tropica|volume=228|date=2022-04-01|issn=0001-706X|doi=10.1016/j.actatropica.2022.106332|lire en ligne=https://www.sciencedirect.com/science/article/pii/S0001706X22000316|consulté le=2023-06-06|pages=106332}}</ref>, un {{Étiologie|nom=syphillis|principale=0|affichage=chance syphyllitique extragénital}}, l'{{Étiologie|nom=herpès génital|principale=0|affichage=|localisation=extra-génital}}<ref>{{Citation d'un lien web|nom1=Canada|prénom1=Agence de la santé publique du|titre=Guide sur l'Herpès génital: Informations importantes et ressources|url=https://www.canada.ca/fr/sante-publique/services/maladies-infectieuses/sante-sexuelle-infections-transmissibles-sexuellement/lignes-directrices-canadiennes/virus-herpes-simplex.html|site=www.canada.ca|date=2021-12-09|consulté le=2023-08-19}}</ref> | ||
| | * les ulcères tumoraux: causés par l'{{Étiologie|nom=angiosarcome|principale=0}}, {{Étiologie|nom=Carcinome spinocellulaire|principale=0}}, {{Étiologie|nom=Carcinome basocellulaire|principale=0}}, {{Étiologie|nom=lymphome cutané|principale=0}}, {{Étiologie|nom=métastase cutanée|principale=0|affichage=métastases cutanées}}, {{Étiologie|nom=sarcome de Kaposi|principale=0}}<ref name=":5">{{Citation d'un article|prénom1=Marcia|nom1=Ramos-E-Silva|prénom2=Amanda Pedreira|nom2=Nunes|prénom3=Sueli|nom3=Carneiro|titre=The rashes that lead to cutaneous ulcers|périodique=Clinics in Dermatology|volume=38|numéro=1|date=2020|issn=1879-1131|pmid=32197748|doi=10.1016/j.clindermatol.2019.10.021|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/32197748/|consulté le=2023-06-07|pages=42–51}}</ref> | ||
| | * les ulcères toxiques: suite à des {{Étiologie|nom=piqûre d'arthropode|principale=0|affichage=piqûres d'araignées}}<ref>{{Citation d'un article|prénom1=H. H.|nom1=Sams|prénom2=C. A.|nom2=Dunnick|prénom3=M. L.|nom3=Smith|prénom4=L. E.|nom4=King|titre=Necrotic arachnidism|périodique=Journal of the American Academy of Dermatology|volume=44|numéro=4|date=2001-04|issn=0190-9622|pmid=11260528|doi=10.1067/mjd.2001.112385|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/11260528/|consulté le=2023-06-06|pages=561–573; quiz 573–576}}</ref>, une {{Étiologie|nom=brûlure chimique|principale=0}}<ref>{{Citation d'un ouvrage|prénom1=Tess B.|nom1=VanHoy|prénom2=Heidi|nom2=Metheny|prénom3=Bhupendra C.|nom3=Patel|titre=StatPearls|éditeur=StatPearls Publishing|date=2023|pmid=29763063|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK499888/|consulté le=2023-06-06}}</ref> | ||
* | * les ulcères auto-immuns: comme dans le {{Étiologie|nom=pyoderma gangrenosum|principale=0}}, les {{Étiologie|nom=vasculites|principale=0}}<ref>{{Citation d'un article|prénom1=Jaymie|nom1=Panuncialman|prénom2=Vincent|nom2=Falanga|titre=Unusual causes of cutaneous ulceration|périodique=The Surgical Clinics of North America|volume=90|numéro=6|date=2010-12|issn=1558-3171|pmid=21074034|pmcid=2991050|doi=10.1016/j.suc.2010.08.006|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/21074034/|consulté le=2023-06-06|pages=1161–1180}}</ref> | ||
* | * les {{Étiologie|nom=ulcères hématologiques|principale=0|affichage=ulcères hématologiques}}: dans les maladies hématologiques, les états d'hypercoagulation<ref name=":5" /> | ||
|- | * les {{Étiologie|nom=ulcère d'injection|principale=0|affichage=ulcères suite à l'injection de drogues}} (opioïdes, xylazine)<ref>{{Citation d'un article|prénom1=Srikrishna V|nom1=Malayala|prénom2=Bhavani Nagendra|nom2=Papudesi|prénom3=Raymond|nom3=Bobb|prénom4=Aliya|nom4=Wimbush|titre=Xylazine-Induced Skin Ulcers in a Person Who Injects Drugs in Philadelphia, Pennsylvania, USA|périodique=Cureus|volume=14|numéro=8|issn=2168-8184|pmid=36148197|pmcid=9482722|doi=10.7759/cureus.28160|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9482722/|consulté le=2023-09-04|pages=e28160}}</ref> | ||
| | * une cause psychiatrique: {{Étiologie|nom=dermatotillomanie|principale=0|affichage=dermatotillomanie (acné excoriée)}}<ref name=":6">{{Citation d'un ouvrage|langue=|auteur1=|prénom1=Benjamin James|nom1=Sadock|prénom2=Virginia Alcott|nom2=Sadock|prénom3=Pedro|nom3=Ruiz|prénom4=Harold I.|nom4=Kaplan|titre=Kaplan & Sadock's synopsis of psychiatry: behavioral sciences, clinical psychiatry;[Includes interactive eBook with complete content ; updated with DSM-5!]|passage=434|lieu=|éditeur=Wolters Kluwer|collection=Psychiatry|date=2015|pages totales=|isbn=978-1-60913-971-1|lire en ligne=|consulté le=2023-10-24}}</ref>. | ||
| | |||
* | == Évaluation clinique == | ||
* | |||
* | === Facteurs de risque === | ||
|- | Les facteurs de risques à questionner: | ||
|{{ | |||
| | * les ulcères veineux: la présence de {{Facteur de risque discriminant|nom=varices}}, des antécédents de {{Facteur de risque discriminant|nom=thrombose veineuse profonde}}<ref name=":1">{{Citation d'un article|langue=en|prénom1=Chukwuemeka N.|nom1=Etufugh|prénom2=Tania J.|nom2=Phillips|titre=Venous ulcers|périodique=Clinics in Dermatology|volume=25|numéro=1|date=2007-01-01|issn=0738-081X|doi=10.1016/j.clindermatol.2006.09.004|lire en ligne=https://www.sciencedirect.com/science/article/pii/S0738081X06001350|consulté le=2023-06-05|pages=121–130}}</ref> | ||
|- | * les ulcères artériels : des antécédents de {{Facteur de risque discriminant|nom=maladie artérielle périphérique}}, des antécédents de {{Facteur de risque discriminant|nom=tabagisme}} (actuel ou ancien)<ref name=":2">{{Citation d'un article|prénom1=Gregory Ralph|nom1=Weir|prénom2=Hiske|nom2=Smart|prénom3=Jacobus|nom3=van Marle|prénom4=Frans Johannes|nom4=Cronje|titre=Arterial disease ulcers, part 1: clinical diagnosis and investigation|périodique=Advances in Skin & Wound Care|volume=27|numéro=9|date=2014-09|issn=1538-8654|pmid=25133344|doi=10.1097/01.ASW.0000453095.19109.5c|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/25133344/|consulté le=2023-06-05|pages=421–428; quiz 429–430}}</ref> | ||
| | * les ulcères diabtétiques: le {{Facteur de risque discriminant|nom=diabète}} et la {{Facteur de risque discriminant|nom=neuropathie diabétique}}<ref name=":3">{{Citation d'un article|langue=en|prénom1=Z|nom1=Merza|prénom2=S|nom2=Tesfaye|titre=The risk factors for diabetic foot ulceration|périodique=The Foot|volume=13|numéro=3|date=2003-09-01|issn=0958-2592|doi=10.1016/S0958-2592(03)00031-2|lire en ligne=https://www.sciencedirect.com/science/article/pii/S0958259203000312|consulté le=2023-06-05|pages=125–129}}</ref> | ||
* les ulcères de pression: l'{{Facteur de risque discriminant|nom=immobilisation}} (fauteuil roulant, institutionalisation, personne grabataire...)<ref name=":0">{{Citation d'un article|langue=en|prénom1=Joshua S.|nom1=Mervis|prénom2=Tania J.|nom2=Phillips|titre=Pressure ulcers: Pathophysiology, epidemiology, risk factors, and presentation|périodique=Journal of the American Academy of Dermatology|volume=81|numéro=4|date=2019-10-01|issn=0190-9622|doi=10.1016/j.jaad.2018.12.069|lire en ligne=https://www.sciencedirect.com/science/article/pii/S0190962219300921|consulté le=2023-06-05|pages=881–890}}</ref> | |||
| | * l'{{Facteur de risque discriminant|nom=âge avancé}}: les ulcères veineux, les ulcères de pression, les causes néoplasiques | ||
| | * l'{{Facteur de risque discriminant|nom=obésité}}: les ulcères veineux | ||
* | * l'{{Facteur de risque discriminant|nom=exposition aux rayons UV}}: les néoplasies dermatologiques (carcinomes spinocellulaire et basocellulaire) | ||
* | * un {{Facteur de risque discriminant|nom=cancer|temps=actif|affichage=cancer actif}} ou {{Facteur de risque discriminant|nom=cancer|temps=ancien|affichage=ancien}}: une métastase cutanée | ||
* | * l'{{Facteur de risque discriminant|nom=immunosuppression}} et le {{Facteur de risque discriminant|nom=SIDA}}: un ulcère infectieux, un lymphome cutané, un sarcome de Kaposi (SIDA) | ||
* | * l'{{Facteur de risque discriminant|nom=utilisation de drogues intraveineuses}}: ulcérations au site d'injection<ref>{{Citation d'un article|auteur1=|prénom1=Matthew W.|nom1=McEwen|prénom2=Allison|nom2=Jones|titre=Ulcère cutané chronique lié à l’injection de drogues|périodique=CMAJ|volume=194|numéro=33|date=2022-08-29|issn=0820-3946|issn2=1488-2329|pmid=36302107|pmcid=PMC9435538|doi=10.1503/cmaj.211197-f|lire en ligne=https://www.cmaj.ca/content/194/33/E1145|consulté le=2023-08-19|pages=E1145–E1146}}</ref>, embolies septiques sur une endocardite | ||
* | * les {{Facteur de risque discriminant|nom=gbHARSAH}}, les {{Facteur de risque discriminant|nom=partenaires sexuels multiples}} et les {{Facteur de risque discriminant|nom=relations sexuelles non-protégées}}: chancre syphilitique extra-génital, herpès génital extra-génital. | ||
|} | |||
{| | === Questionnaire=== | ||
* à l'{{Questionnaire|nom=Anamnèse|indication=}}<ref name=":4">{{Citation d'un article|prénom1=Sanja|nom1=Spoljar|titre=[List of diagnostic tests and procedures in leg ulcer]|périodique=Acta Medica Croatica: Casopis Hravatske Akademije Medicinskih Znanosti|volume=67 Suppl 1|date=2013-10|issn=1330-0164|pmid=24371972|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/24371972/|consulté le=2023-06-07|pages=21–28}}</ref>: | |||
** les éléments entourant les débuts: | |||
|- | *** un {{Élément d'histoire discriminant|nom=traumatisme|localisation=pied|affichage=traumatisme au pied}}: diabétique / artériel, traumatique | ||
| | *** une {{Élément d'histoire discriminant|nom=hospitalisation}} actuelle/récente: pression | ||
| | *** une manipulation excessive, une excoriation: dermatotillomanie<ref name=":6" /> | ||
| | ** la qualité de la douleur: | ||
| | *** une douleur : ulcère artériel (pulsatile), artériel, veineux, pression, infectieux, auto-immun, etc. | ||
| | *** des {{Symptôme discriminant|nom=paresthésies au pied|affichage=paresthésies aux pieds}}: ulcère diabétique | ||
| | *** une {{Symptôme discriminant|nom=brulûre}}: ulcère artériel, plaie de pression | ||
| | ** le temps: | ||
|- | *** {{Symptôme discriminant|nom=Ulcération cutanée (signe clinique)|temps=aigu|affichage=aigu}}: traumatisme, ulcère artériel, embolie septique, ulcère infectieux, toxiques, auto-immun | ||
| | *** {{Symptôme discriminant|nom=Ulcération cutanée (signe clinique)|temps=chronique|affichage=chronique}}: diabétique, artériel, veineux, de pression, tumoral, auto-immun | ||
| | ** de la {{Symptôme discriminant|nom=fièvre|affichage=fièvre}} et/ou des {{Symptôme discriminant|nom=frissons|affichage=frissons}}: suspecter une cause infectieuse ou un ulcère surinfecté | ||
| | ** un {{Élément d'histoire discriminant|nom=voyage|temps=récent|affichage=voyage récent}}: ulcères infectieux. | ||
| | |||
| | * | ||
| | |||
| | === Examen clinique=== | ||
|} | À l'examen physique, il est pertinent de rechercher les éléments suivants:<ref name=":4" /> | ||
* à l'{{Examen clinique|nom=examen général}}: | |||
** aux {{Examen clinique|nom=signes vitaux}}, rechercher: | |||
***{{Signe clinique discriminant|nom=fièvre}}: peut indiquer une étiologie infectieuse tel que l'embolie septique (surtout dans l'endocardite), des parasitose, l'herpès extra-génital, la syphilis | |||
**** une tachycardie, tachypnée et hypotension indiquent une complication infectieuse | |||
** la {{Signe clinique discriminant|nom=Perte de poids (signe clinique)|affichage=perte de poids}}, la {{Signe clinique discriminant|nom=cachexie}}: tumorale | |||
* à l'{{Examen clinique|nom=examen dermatologique}}: | |||
** la localisation: | |||
*** situé autour de la {{Signe clinique discriminant|nom=Ulcération cutanée (signe clinique)|localisation=malléole interne|affichage=malléole interne}}: ulcère veineux | |||
*** situé au niveau des {{Signe clinique discriminant|nom=Ulcération cutanée (signe clinique)|affichage=proéminences osseuses des pieds|localisation=proéminences osseuses des pieds}} (points de pression): ulcère artériel ou diabétique | |||
*** situé au niveau des proéminences osseuses ailleurs sur le corps ({{Signe clinique discriminant|nom=Ulcération cutanée (signe clinique)|localisation=sacrum|affichage=sacrum}}, {{Signe clinique discriminant|nom=Ulcération cutanée (signe clinique)|localisation=grand trochanter|affichage=grand trochanter}}, {{Signe clinique discriminant|nom=Ulcération cutanée (signe clinique)|localisation=malléole externe|affichage=malléole externe}}, {{Signe clinique discriminant|nom=Ulcération cutanée (signe clinique)|localisation=talon|affichage=talon}}): ulcère de pression | |||
*** situé dans des endroits facilement atteignables: dermatotillomanie<ref name=":6" /> | |||
*** | |||
** l'apparence: | |||
*** les signes de surinfection: fièvre, érythème, chaleur, oedème, douleur, bulles, tuméfactions | |||
*** une présence de {{Signe clinique discriminant|nom=hyperkératinisation|affichage=callosités|localisation=autour de l'ulcère}} au pourtour voir par dessus l'ulcère : ulcère diabétique | |||
*** un {{Signe clinique discriminant|nom=Ulcération cutanée (signe clinique)|affichage=poinçon|qualité=poinçon}} (« p''unched-out'' ») (très bien délimité): ulcère artériel | |||
*** de la {{Signe clinique discriminant|nom=nécrose cutanée (signe clinique)|affichage=nécrose}}: ulcère artériel | |||
*** un {{Signe clinique discriminant|nom=Ulcération cutanée (signe clinique)|affichage=rebord irrégulier|qualité=rebord irrégulier}}, fond de fibrine: ulcère veineux | |||
** d'autres signes | |||
*** des {{Signe clinique discriminant|nom=nodules d'Osler}}, des {{Signe clinique discriminant|nom=hémorragies en flamèche}}: embolie septique causée par une endocardite | |||
* à l'{{Examen clinique|nom=examen des extrémités}}: | |||
** des signes d'{{Signe clinique discriminant|nom=Ulcération cutanée (signe clinique)|affichage=insuffisance veineuse|qualité=rebord irrégulier}} ({{Signe clinique discriminant|nom=oedème du membres inférieur|affichage=oedème}}, {{Signe clinique discriminant|nom=varices}}, {{Signe clinique discriminant|nom=Érythème cutané (signe clinique)|localisation=membre inférieur|affichage=érythème}}, {{Signe clinique discriminant|nom=lipodermatosclérose}}) : ulcère veineux | |||
** un {{Signe clinique discriminant|nom=pied de Charcot}} : ulcère diabétique | |||
* | |||
* à l'{{Examen clinique|nom=examen vasculaire}}: | |||
** une diminution des {{Signe clinique discriminant|nom=Diminution des pouls périphérique (signe clinique)|affichage=pouls périphériques}}, {{Signe clinique discriminant|nom=peau froide}}, {{Signe clinique discriminant|nom=peau lustrée}}, une {{Signe clinique discriminant|nom=perte de pilosité}} : ulcère artériel | |||
* | |||
* à l'{{Examen clinique|nom=examen neurologique}}, tester les sensibilités périphériques (monofilament, proprioception, vibration): | |||
** une {{Signe clinique discriminant|nom=anomalies de la sensibilité aux pieds (signe clinique)|affichage=hypoesthésie|qualité=hypoesthésie}} en gants et chaussettes et une diminution de la perception des vibrations et de la proprioception: ulcère diabétique. | |||
* | |||
== | ==== Images ==== | ||
{| class="wikitable" | {| class="wikitable" | ||
|+Images | |||
!Type | |||
! | !Images | ||
! | |||
|- | |- | ||
| | |Ulcères veineux | ||
|<gallery> | |||
Fichier:Chronic venous insufficiency & Venous ulcer.jpg | |||
Fichier:Chronisch-venöse Insuffizienz Stadium (III).JPG | |||
Fichier:Leg ulcer.png | |||
</gallery> | |||
|- | |- | ||
| | |Ulcères artériels | ||
| | |<gallery> | ||
Fichier:Two ischaemic ulcers on the foot of an individual with type 2 diabetes.jpg | |||
Fichier:Arterial ulcer peripheral vascular disease.jpg | |||
</gallery> | |||
|- | |- | ||
| | |Ulcères diabétiques | ||
|<gallery> | |||
Fichier:Neuropathic heel ulcer diabetic.jpg | |||
Fichier:Neuropathic heel ulcer.jpg | |||
Fichier:Diabetic Planta ulcer.jpg|Mal perforant diabétique | |||
</gallery> | |||
|- | |- | ||
| | |Ulcères de pression | ||
| | |<gallery widths="150" heights="50"> | ||
Fichier:Wound stage.jpg|Différentes étapes des plaies de pression | |||
Fichier:Bedsore ulcer IMG-20190213-WA0002.jpg | |||
</gallery> | |||
|- | |- | ||
| | |Infectieux | ||
|<gallery> | |||
Fichier:Skin ulcer due to leishmaniasis, hand of Central American adult 3MG0037 lores.jpg|Leishmaniose | |||
Fichier:Tularemia lesion.jpg|Tularémie | |||
Fichier:Buruli ulcer traveler.png|Ulcère de Buruli (Mbasu) | |||
Fichier:Histoplasmosis, due to the fungus Histoplasma capsulatum skin lesion 6840 lores.jpg|Histoplasmose chez un patient avec le SIDA | |||
Fichier:Extragenital syphilitic chancre of the left index finger PHIL 4147 lores.jpg|Un chancre syphilitique extra-génital | |||
</gallery> | |||
|- | |- | ||
| | |Autre | ||
|<gallery> | |||
Fichier:Derma me.JPG|Dermatotillomanie | |||
</gallery> | |||
| | |||
| | |||
|} | |} | ||
== | == Examens paracliniques == | ||
=== Laboratoires=== | |||
Il n'est généralement pas nécessaire de demander des tests de laboratoire pour les ulcères. Cependant, certains tests qui pourraient être demandés comprennent:<ref name=":4" /> | |||
* | |||
* une {{Examen paraclinique|nom=formule sanguine complète}}: principalement pour détecter des signes d'infection (cellulite, ostéomyélite...) par hyperleucocytose | |||
* une {{Examen paraclinique|nom=CRP}} comme autre moyen de déterminer la présence d’une infection | |||
* des {{Examen paraclinique|nom=hémocultures}} s'il y a de la fièvre, des signes d'infection grave ou la suspicion d'une embolie septique. | |||
=== Imagerie=== | |||
Dans l'évaluation initiale des ulcères cutanés, et pour la plupart des ulcères en général, l'imagerie n'est pas nécessaire. Cependant, il existe des cas où cela peut être utile, tels que:<ref name=":4" /> | |||
== | * des {{Examen paraclinique|nom=radiographies}} / {{Examen paraclinique|nom=IRM}}: pour la présence d'ostéomyélite | ||
* {{ | * un {{Examen paraclinique|nom=scan osseux au gallium}} : détermination plus définitive de la présence d'ostéomyélite | ||
* {{ | * une {{Examen paraclinique|nom=tomodensitométrie}} / {{Examen paraclinique|nom=IRM}}/ {{Examen paraclinique|nom=PET-scan}} : utiles pour les ulcères d'origine tumorale | ||
* {{ | * un {{Examen paraclinique|nom=index tibio-brachial}} / {{Examen paraclinique|nom=doppler}} / {{Examen paraclinique|nom=artériographie}}: utiles pour des ulcères d'origine artérielle. | ||
== Drapeaux rouges == | == Drapeaux rouges == | ||
* | |||
Les drapeaux rouges suivants suggèrent une étiologie plus sérieuse: | |||
* de la {{Drapeau rouge|nom=nécrose cutanée}} qui indiquerait une MVAS avancée | |||
* une {{Drapeau rouge|nom=Douleur au pied (symptôme)|affichage=douleur au pied|temps=en augmentation}} ou à {{Drapeau rouge|nom=Douleur à la jambe (symptôme)|affichage=à la jambe|temps=en augmentation}} qui indiquerait une ischémie critique du membre inférieur | |||
* des signes de choc ou de sepsis ({{Drapeau rouge|nom=fièvre}}, {{Drapeau rouge|nom=Tachycardie (signe clinique)|affichage=tachycardie}}, {{Drapeau rouge|nom=tachypnée|affichage=tachypnée}}, {{Drapeau rouge|nom=hypotension}}) pouvant indiquer une complication infectieuse | |||
* des symptômes B ({{Drapeau rouge|nom=fièvre}}, {{Drapeau rouge|nom=inappétence}}, {{Drapeau rouge|nom=fatigue}}, {{Drapeau rouge|nom=perte de poids}}, {{Drapeau rouge|nom=sueurs nocturnes}}) pouvant indiquer une étiologie néoplasique | |||
* un {{Drapeau rouge|nom=Ulcération cutanée (signe clinique)|affichage=ulcère qui perdure ou qui grossit|temps=chronique}} malgré un traitement approprié suggère une étiologie tumorale (cancer cutané [CBC, CSC, autre]), métastase cutanée) | |||
* un {{Drapeau rouge|nom=voyage}} récent pouvant indiquer une parasitose | |||
* l'{{Drapeau rouge|nom=utilisation de drogues IV}} pouvant indiquer un ulcère d'injection, une étiologie infectieuse (embolie septique) | |||
** des signes d'endocardite ({{Drapeau rouge|nom=fièvre}}, {{Drapeau rouge|nom=nodules d'Osler}}, {{Drapeau rouge|nom=hémorragies en flammèches}}) | |||
* l'{{Drapeau rouge|nom=Immunosuppression}} (ou le {{Drapeau rouge|nom=SIDA}}) qui met à risque d'infections graves ou opportunistes. | |||
== Traitement == | |||
Tous les ulcères nécessiteront des {{Traitement|nom=soins de plaies}} spécifiques<ref>{{Citation d'un article|prénom1=Janice|nom1=Charles|prénom2=Christopher|nom2=Harrison|prénom3=Helena|nom3=Britt|titre=Chronic skin ulcers|périodique=Australian Family Physician|volume=43|numéro=9|date=2014-09|issn=0300-8495|pmid=25225640|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/25225640/|consulté le=2023-06-07|pages=587}}</ref>. | |||
{| class="wikitable" | {| class="wikitable" | ||
! | |+Résumé du traitement des principaux types d'ulcères | ||
! | !Ulcère veineux<ref>{{Citation d'un article|prénom1=Susan|nom1=Bonkemeyer Millan|prénom2=Run|nom2=Gan|prénom3=Petra E.|nom3=Townsend|titre=Venous Ulcers: Diagnosis and Treatment|périodique=American Family Physician|volume=100|numéro=5|date=2019-09-01|issn=1532-0650|pmid=31478635|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/31478635/|consulté le=2023-06-07|pages=298–305}}</ref> | ||
! | |{{Page principale|lien=Ulcère veineux des membres inférieurs#Traitement}} | ||
* Bas de compression. | |||
* Élévation des jambes. | |||
|- | |||
!Ulcère diabétique<ref>{{Citation d'un article|prénom1=Estelle|nom1=Everett|prénom2=Nestoras|nom2=Mathioudakis|titre=Update on management of diabetic foot ulcers|périodique=Annals of the New York Academy of Sciences|volume=1411|numéro=1|date=2018-01|issn=1749-6632|pmid=29377202|pmcid=5793889|doi=10.1111/nyas.13569|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29377202/|consulté le=2023-06-07|pages=153–165}}</ref> | |||
|{{Page principale|lien=Ulcère diabétique#Traitement}} | |||
* Débridement. | |||
* Contrôle du diabète. | |||
* Botte de décharge (afin d'éviter la pression). | |||
|- | |||
!Ulcère artériel<ref>{{Citation d'un article|prénom1=Jomcy|nom1=John|prénom2=Sophia|nom2=Tate|prénom3=Annie|nom3=Price|titre=Non-surgical treatment for arterial leg ulcers: a narrative review|périodique=Journal of Wound Care|volume=31|numéro=11|date=2022-11-02|issn=0969-0700|pmid=36367798|doi=10.12968/jowc.2022.31.11.969|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/36367798/|consulté le=2023-06-07|pages=969–978}}</ref> | |||
|{{Page principale|lien=Ulcère artériel#Traitement}} | |||
* Débridement. | |||
* Revascularisation. | |||
* Des chaussures adaptées. | |||
|- | |- | ||
!Ulcère de pression<ref>{{Citation d'un article|prénom1=Surajit|nom1=Bhattacharya|prénom2=R. K.|nom2=Mishra|titre=Pressure ulcers: Current understanding and newer modalities of treatment|périodique=Indian Journal of Plastic Surgery: Official Publication of the Association of Plastic Surgeons of India|volume=48|numéro=1|date=2015|issn=0970-0358|pmid=25991879|pmcid=4413488|doi=10.4103/0970-0358.155260|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/25991879/|consulté le=2023-06-07|pages=4–16}}</ref> | |||
| | |{{Page principale|lien=Plaie de pression#Traitement}} | ||
* Débridement. | |||
* Décharge. | |||
|} | |} | ||
== | == Suivi == | ||
Une fois les problèmes aigus traités, le suivi dépendra de l'étiologie de l'ulcère. Quelle que soit la cause, tous les patients doivent être suivis par un spécialiste des soins des plaies. | |||
Pour les ulcères de pression, une référence en ergothérapie peut être nécessaire pour adapter les équipements du patient. | |||
== Complications == | |||
Les complications les plus courantes et les plus dangereuses des ulcères cutanés comprennent<ref>{{Citation d'un article|prénom1=Robert G.|nom1=Frykberg|prénom2=William A.|nom2=Marston|prénom3=Matthew|nom3=Cardinal|titre=The incidence of lower-extremity amputation and bone resection in diabetic foot ulcer patients treated with a human fibroblast-derived dermal substitute|périodique=Advances in Skin & Wound Care|volume=28|numéro=1|date=2015-01|issn=1538-8654|pmid=25407083|doi=10.1097/01.ASW.0000456630.12766.e9|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/25407083/|consulté le=2023-06-07|pages=17–20}}</ref><ref>{{Citation d'un article|prénom1=Darren|nom1=Wong|prénom2=Paul|nom2=Holtom|prénom3=Brad|nom3=Spellberg|titre=Osteomyelitis Complicating Sacral Pressure Ulcers: Whether or Not to Treat With Antibiotic Therapy|périodique=Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America|volume=68|numéro=2|date=2019-01-07|issn=1537-6591|pmid=29986022|pmcid=6594415|doi=10.1093/cid/ciy559|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29986022/|consulté le=2023-06-07|pages=338–342}}</ref><ref>{{Citation d'un article|prénom1=J. E.|nom1=Grey|titre=Cellulitis associated with wounds|périodique=Journal of Wound Care|volume=7|numéro=7|date=1998-07|issn=0969-0700|pmid=9791358|doi=10.12968/jowc.1998.7.7.338|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/9791358/|consulté le=2023-06-07|pages=338–339}}</ref>: | |||
*une {{Complication|nom=Cellulite}} | |||
*une {{Complication|nom=Ostéite}} | |||
* une {{Complication|nom=Septicémie}} ou un {{Complication|nom=choc septique}}. | |||
== Références == | == Références == | ||
<references /> | <references /> | ||
Dernière version du 24 octobre 2023 à 14:05
Affections cutanées et tégumentaires (38)
Les ulcérations cutanées sont des plaies touchant le derme, parfois l'hypoderme, qui guérissent difficilement. Les étiologies sont multiples mais les suivantes seront abordées: ulcères veineux, artériels, diabétiques, de pression, auto-immuns, infectieux, tumoraux et toxiques.[1]
Les ulcérations génitales, anales, oculaires et buccales ne sont pas abordées dans cette page.
Épidémiologie
Les ulcères les plus fréquemment rencontrés en pratique sont les ulcères veineux, artériels, diabétiques et de pression.
Les plaies de pression, à différents grades, s'observent chez les patients dans 5-15% des hospitalisations et sont secondaire à l'immobilisation.[2]
Parmi les patients diabétiques, l'incidence des ulcères diabétiques varie de 3 à 11% et le taux de récidive est supérieur à 60%.[3]
Environ 1% de ceux qui souffrent d'une maladie veineuse développeront des ulcères veineux.[4]
L'incidence des ulcères artériels est plus difficile à déterminer, bien que l'incidence de la maladie artérielle périphérique soit d'environ 14 à 20%, avec environ 3% d'ischémie critique des membres.[5]
Étiologies
Les étiologies les plus fréquentes comprennent:
- les ulcères veineux: causés par les varices et la haute pression dans les systèmes veineux du corps[4]
- les ulcères artériels: présents surtout en maladie artérielle périphérique[5]
- les ulcère du pied diabétique: chez les patients diabétiques (surtout mal contrôlé)[6]
- les ulcères de pression: secondaire à une pression prolongée sur une zone du corps[2]
- les traumatismes cutanés: ampoules, coups, avulsion.
Les étiologies moins courantes et leurs causes comprennent:
- les ulcères infectieux: secondaire à des champignons opportunistes (histoplasmose)[7], des echtymas, des embolies septiques, des parasitoses[8], un chance syphyllitique extragénital, l'herpès génital (extra-génital)[9]
- les ulcères tumoraux: causés par l'angiosarcome, carcinome spinocellulaire, carcinome basocellulaire, lymphome cutané, métastases cutanées, sarcome de Kaposi[10]
- les ulcères toxiques: suite à des piqûres d'araignées[11], une brûlure chimique[12]
- les ulcères auto-immuns: comme dans le pyoderma gangrenosum, les vasculites[13]
- les ulcères hématologiques: dans les maladies hématologiques, les états d'hypercoagulation[10]
- les ulcères suite à l'injection de drogues (opioïdes, xylazine)[14]
- une cause psychiatrique: dermatotillomanie (acné excoriée)[15].
Évaluation clinique
Facteurs de risque
Les facteurs de risques à questionner:
- les ulcères veineux: la présence de varices, des antécédents de thrombose veineuse profonde[4]
- les ulcères artériels : des antécédents de maladie artérielle périphérique, des antécédents de tabagisme (actuel ou ancien)[5]
- les ulcères diabtétiques: le diabète et la neuropathie diabétique[6]
- les ulcères de pression: l'immobilisation (fauteuil roulant, institutionalisation, personne grabataire...)[2]
- l'âge avancé: les ulcères veineux, les ulcères de pression, les causes néoplasiques
- l'obésité: les ulcères veineux
- l'exposition aux rayons UV: les néoplasies dermatologiques (carcinomes spinocellulaire et basocellulaire)
- un cancer actif ou ancien: une métastase cutanée
- l'immunosuppression
 et le SIDA
et le SIDA  : un ulcère infectieux, un lymphome cutané, un sarcome de Kaposi (SIDA)
: un ulcère infectieux, un lymphome cutané, un sarcome de Kaposi (SIDA) - l'utilisation de drogues intraveineuses: ulcérations au site d'injection[16], embolies septiques sur une endocardite
- les gbHARSAH, les partenaires sexuels multiples et les relations sexuelles non-protégées: chancre syphilitique extra-génital, herpès génital extra-génital.
Questionnaire
- à l'anamnèse[17]:
- les éléments entourant les débuts:
- un traumatisme au pied: diabétique / artériel, traumatique
- une hospitalisation actuelle/récente: pression
- une manipulation excessive, une excoriation: dermatotillomanie[15]
- la qualité de la douleur:
- une douleur : ulcère artériel (pulsatile), artériel, veineux, pression, infectieux, auto-immun, etc.
- des paresthésies aux pieds: ulcère diabétique
- une brulûre: ulcère artériel, plaie de pression
- le temps:
- de la fièvre
 et/ou des frissons: suspecter une cause infectieuse ou un ulcère surinfecté
et/ou des frissons: suspecter une cause infectieuse ou un ulcère surinfecté - un voyage récent
 : ulcères infectieux.
: ulcères infectieux.
- les éléments entourant les débuts:
Examen clinique
À l'examen physique, il est pertinent de rechercher les éléments suivants:[17]
- à l'examen général:
- aux signes vitaux, rechercher:
- fièvre
 : peut indiquer une étiologie infectieuse tel que l'embolie septique (surtout dans l'endocardite), des parasitose, l'herpès extra-génital, la syphilis
: peut indiquer une étiologie infectieuse tel que l'embolie septique (surtout dans l'endocardite), des parasitose, l'herpès extra-génital, la syphilis
- une tachycardie, tachypnée et hypotension indiquent une complication infectieuse
- fièvre
- la perte de poids
 , la cachexie: tumorale
, la cachexie: tumorale
- aux signes vitaux, rechercher:
- à l'examen dermatologique:
- la localisation:
- situé autour de la malléole interne
 : ulcère veineux
: ulcère veineux - situé au niveau des proéminences osseuses des pieds
 (points de pression): ulcère artériel ou diabétique
(points de pression): ulcère artériel ou diabétique - situé au niveau des proéminences osseuses ailleurs sur le corps (sacrum
 , grand trochanter
, grand trochanter  , malléole externe
, malléole externe  , talon
, talon  ): ulcère de pression
): ulcère de pression - situé dans des endroits facilement atteignables: dermatotillomanie[15]
- situé autour de la malléole interne
- l'apparence:
- les signes de surinfection: fièvre, érythème, chaleur, oedème, douleur, bulles, tuméfactions
- une présence de callosités au pourtour voir par dessus l'ulcère : ulcère diabétique
- un poinçon
 (« punched-out ») (très bien délimité): ulcère artériel
(« punched-out ») (très bien délimité): ulcère artériel - de la nécrose: ulcère artériel
- un rebord irrégulier
 , fond de fibrine: ulcère veineux
, fond de fibrine: ulcère veineux
- d'autres signes
- des nodules d'Osler
 , des hémorragies en flamèche: embolie septique causée par une endocardite
, des hémorragies en flamèche: embolie septique causée par une endocardite
- des nodules d'Osler
- la localisation:
- à l'examen des extrémités:
- des signes d'insuffisance veineuse
 (oedème, varices, érythème, lipodermatosclérose) : ulcère veineux
(oedème, varices, érythème, lipodermatosclérose) : ulcère veineux - un pied de Charcot : ulcère diabétique
- des signes d'insuffisance veineuse
- à l'examen vasculaire:
- une diminution des pouls périphériques, peau froide, peau lustrée, une perte de pilosité : ulcère artériel
- à l'examen neurologique, tester les sensibilités périphériques (monofilament, proprioception, vibration):
- une hypoesthésie en gants et chaussettes et une diminution de la perception des vibrations et de la proprioception: ulcère diabétique.
Images
| Type | Images |
|---|---|
| Ulcères veineux | |
| Ulcères artériels | |
| Ulcères diabétiques |
|
| Ulcères de pression |
|
| Infectieux |
|
| Autre |
|
Examens paracliniques
Laboratoires
Il n'est généralement pas nécessaire de demander des tests de laboratoire pour les ulcères. Cependant, certains tests qui pourraient être demandés comprennent:[17]
- une formule sanguine complète: principalement pour détecter des signes d'infection (cellulite, ostéomyélite...) par hyperleucocytose
- une CRP comme autre moyen de déterminer la présence d’une infection
- des hémocultures s'il y a de la fièvre, des signes d'infection grave ou la suspicion d'une embolie septique.
Imagerie
Dans l'évaluation initiale des ulcères cutanés, et pour la plupart des ulcères en général, l'imagerie n'est pas nécessaire. Cependant, il existe des cas où cela peut être utile, tels que:[17]
- des radiographies / IRM: pour la présence d'ostéomyélite
- un scan osseux au gallium : détermination plus définitive de la présence d'ostéomyélite
- une tomodensitométrie / IRM/ PET-scan : utiles pour les ulcères d'origine tumorale
- un index tibio-brachial / doppler / artériographie: utiles pour des ulcères d'origine artérielle.
Drapeaux rouges
Les drapeaux rouges suivants suggèrent une étiologie plus sérieuse:
- de la nécrose cutanée qui indiquerait une MVAS avancée
- une douleur au pied ou à à la jambe qui indiquerait une ischémie critique du membre inférieur
- des signes de choc ou de sepsis (fièvre, tachycardie, tachypnée, hypotension) pouvant indiquer une complication infectieuse
- des symptômes B (fièvre, inappétence, fatigue, perte de poids, sueurs nocturnes) pouvant indiquer une étiologie néoplasique
- un ulcère qui perdure ou qui grossit malgré un traitement approprié suggère une étiologie tumorale (cancer cutané [CBC, CSC, autre]), métastase cutanée)
- un voyage récent pouvant indiquer une parasitose
- l'utilisation de drogues IV pouvant indiquer un ulcère d'injection, une étiologie infectieuse (embolie septique)
- des signes d'endocardite (fièvre, nodules d'Osler, hémorragies en flammèches)
- l'immunosuppression (ou le SIDA) qui met à risque d'infections graves ou opportunistes.
Traitement
Tous les ulcères nécessiteront des soins de plaies spécifiques[18].
| Ulcère veineux[19] |
|
|---|---|
| Ulcère diabétique[20] |
|
| Ulcère artériel[21] |
|
| Ulcère de pression[22] |
|
Suivi
Une fois les problèmes aigus traités, le suivi dépendra de l'étiologie de l'ulcère. Quelle que soit la cause, tous les patients doivent être suivis par un spécialiste des soins des plaies.
Pour les ulcères de pression, une référence en ergothérapie peut être nécessaire pour adapter les équipements du patient.
Complications
Les complications les plus courantes et les plus dangereuses des ulcères cutanés comprennent[23][24][25]:
- une cellulite
- une ostéite
- une septicémie ou un choc septique.
Références
- ↑ Raquel Colenci et Luciana Patricia Fernandes Abbade, « Fundamental aspects of the local approach to cutaneous ulcers », Anais Brasileiros de Dermatologia, vol. 93, no 6, , p. 859–870 (ISSN 0365-0596, PMID 30484531, Central PMCID 6256234, DOI 10.1590/abd1806-4841.20187812, lire en ligne)
- ↑ 2,0 2,1 et 2,2 (en) Joshua S. Mervis et Tania J. Phillips, « Pressure ulcers: Pathophysiology, epidemiology, risk factors, and presentation », Journal of the American Academy of Dermatology, vol. 81, no 4, , p. 881–890 (ISSN 0190-9622, DOI 10.1016/j.jaad.2018.12.069, lire en ligne)
- ↑ Dereck L. Hunt, « Diabetes: foot ulcers and amputations », BMJ clinical evidence, vol. 2011, , p. 0602 (ISSN 1752-8526, PMID 21871137, Central PMCID 3275104, lire en ligne)
- ↑ 4,0 4,1 et 4,2 (en) Chukwuemeka N. Etufugh et Tania J. Phillips, « Venous ulcers », Clinics in Dermatology, vol. 25, no 1, , p. 121–130 (ISSN 0738-081X, DOI 10.1016/j.clindermatol.2006.09.004, lire en ligne)
- ↑ 5,0 5,1 et 5,2 Gregory Ralph Weir, Hiske Smart, Jacobus van Marle et Frans Johannes Cronje, « Arterial disease ulcers, part 1: clinical diagnosis and investigation », Advances in Skin & Wound Care, vol. 27, no 9, , p. 421–428; quiz 429–430 (ISSN 1538-8654, PMID 25133344, DOI 10.1097/01.ASW.0000453095.19109.5c, lire en ligne)
- ↑ 6,0 et 6,1 (en) Z Merza et S Tesfaye, « The risk factors for diabetic foot ulceration », The Foot, vol. 13, no 3, , p. 125–129 (ISSN 0958-2592, DOI 10.1016/S0958-2592(03)00031-2, lire en ligne)
- ↑ William R. Owen, Kathy Thurs et David S. L. Kim, « Blastomycosis presenting as a nonhealing wound », Advances in Skin & Wound Care, vol. 25, no 7, , p. 321–323 (ISSN 1538-8654, PMID 22713783, DOI 10.1097/01.ASW.0000416005.78089.b0, lire en ligne)
- ↑ (en) Teresa Oranges, Stefano Veraldi, Giammarco Granieri et Cristian Fidanzi, « Parasites causing cutaneous wounds: Theory and practice from a dermatological point of view », Acta Tropica, vol. 228, , p. 106332 (ISSN 0001-706X, DOI 10.1016/j.actatropica.2022.106332, lire en ligne)
- ↑ Agence de la santé publique du Canada, « Guide sur l'Herpès génital: Informations importantes et ressources », sur www.canada.ca, (consulté le 19 août 2023)
- ↑ 10,0 et 10,1 Marcia Ramos-E-Silva, Amanda Pedreira Nunes et Sueli Carneiro, « The rashes that lead to cutaneous ulcers », Clinics in Dermatology, vol. 38, no 1, , p. 42–51 (ISSN 1879-1131, PMID 32197748, DOI 10.1016/j.clindermatol.2019.10.021, lire en ligne)
- ↑ H. H. Sams, C. A. Dunnick, M. L. Smith et L. E. King, « Necrotic arachnidism », Journal of the American Academy of Dermatology, vol. 44, no 4, , p. 561–573; quiz 573–576 (ISSN 0190-9622, PMID 11260528, DOI 10.1067/mjd.2001.112385, lire en ligne)
- ↑ Tess B. VanHoy, Heidi Metheny et Bhupendra C. Patel, StatPearls, StatPearls Publishing, (PMID 29763063, lire en ligne)
- ↑ Jaymie Panuncialman et Vincent Falanga, « Unusual causes of cutaneous ulceration », The Surgical Clinics of North America, vol. 90, no 6, , p. 1161–1180 (ISSN 1558-3171, PMID 21074034, Central PMCID 2991050, DOI 10.1016/j.suc.2010.08.006, lire en ligne)
- ↑ Srikrishna V Malayala, Bhavani Nagendra Papudesi, Raymond Bobb et Aliya Wimbush, « Xylazine-Induced Skin Ulcers in a Person Who Injects Drugs in Philadelphia, Pennsylvania, USA », Cureus, vol. 14, no 8, {{Article}} : paramètre «
année» ou «date» manquant, e28160 (ISSN 2168-8184, PMID 36148197, Central PMCID 9482722, DOI 10.7759/cureus.28160, lire en ligne) - ↑ 15,0 15,1 et 15,2 Benjamin James Sadock, Virginia Alcott Sadock, Pedro Ruiz et Harold I. Kaplan, Kaplan & Sadock's synopsis of psychiatry: behavioral sciences, clinical psychiatry;[Includes interactive eBook with complete content ; updated with DSM-5!], Wolters Kluwer, coll. « Psychiatry », (ISBN 978-1-60913-971-1), p. 434
- ↑ Matthew W. McEwen et Allison Jones, « Ulcère cutané chronique lié à l’injection de drogues », CMAJ, vol. 194, no 33, , E1145–E1146 (ISSN 0820-3946 et 1488-2329, PMID 36302107, Central PMCID PMC9435538, DOI 10.1503/cmaj.211197-f, lire en ligne)
- ↑ 17,0 17,1 17,2 et 17,3 Sanja Spoljar, « [List of diagnostic tests and procedures in leg ulcer] », Acta Medica Croatica: Casopis Hravatske Akademije Medicinskih Znanosti, vol. 67 Suppl 1, , p. 21–28 (ISSN 1330-0164, PMID 24371972, lire en ligne)
- ↑ Janice Charles, Christopher Harrison et Helena Britt, « Chronic skin ulcers », Australian Family Physician, vol. 43, no 9, , p. 587 (ISSN 0300-8495, PMID 25225640, lire en ligne)
- ↑ Susan Bonkemeyer Millan, Run Gan et Petra E. Townsend, « Venous Ulcers: Diagnosis and Treatment », American Family Physician, vol. 100, no 5, , p. 298–305 (ISSN 1532-0650, PMID 31478635, lire en ligne)
- ↑ Estelle Everett et Nestoras Mathioudakis, « Update on management of diabetic foot ulcers », Annals of the New York Academy of Sciences, vol. 1411, no 1, , p. 153–165 (ISSN 1749-6632, PMID 29377202, Central PMCID 5793889, DOI 10.1111/nyas.13569, lire en ligne)
- ↑ Jomcy John, Sophia Tate et Annie Price, « Non-surgical treatment for arterial leg ulcers: a narrative review », Journal of Wound Care, vol. 31, no 11, , p. 969–978 (ISSN 0969-0700, PMID 36367798, DOI 10.12968/jowc.2022.31.11.969, lire en ligne)
- ↑ Surajit Bhattacharya et R. K. Mishra, « Pressure ulcers: Current understanding and newer modalities of treatment », Indian Journal of Plastic Surgery: Official Publication of the Association of Plastic Surgeons of India, vol. 48, no 1, , p. 4–16 (ISSN 0970-0358, PMID 25991879, Central PMCID 4413488, DOI 10.4103/0970-0358.155260, lire en ligne)
- ↑ Robert G. Frykberg, William A. Marston et Matthew Cardinal, « The incidence of lower-extremity amputation and bone resection in diabetic foot ulcer patients treated with a human fibroblast-derived dermal substitute », Advances in Skin & Wound Care, vol. 28, no 1, , p. 17–20 (ISSN 1538-8654, PMID 25407083, DOI 10.1097/01.ASW.0000456630.12766.e9, lire en ligne)
- ↑ Darren Wong, Paul Holtom et Brad Spellberg, « Osteomyelitis Complicating Sacral Pressure Ulcers: Whether or Not to Treat With Antibiotic Therapy », Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America, vol. 68, no 2, , p. 338–342 (ISSN 1537-6591, PMID 29986022, Central PMCID 6594415, DOI 10.1093/cid/ciy559, lire en ligne)
- ↑ J. E. Grey, « Cellulitis associated with wounds », Journal of Wound Care, vol. 7, no 7, , p. 338–339 (ISSN 0969-0700, PMID 9791358, DOI 10.12968/jowc.1998.7.7.338, lire en ligne)
- Page du modèle Article comportant une erreur
- Pages révisées par un éditeur en chef
- Approches cliniques
- Dermatologie/Approches cliniques
- Médecine interne/Approches cliniques
- Infectiologie/Approches cliniques
- Hématologie/Approches cliniques
- Oncologie/Approches cliniques
- Chirurgie vasculaire/Approches cliniques
- Chirurgie plastique/Approches cliniques
- Objectifs du CMC