Maladie de Lyme
| Maladie | |
 Le pathogène responsable de la maladie de Lyme, Borrelia burgdorferi, au microscope électronique | |
| Caractéristiques | |
|---|---|
| Signes | Insuffisance cardiaque, Radiculopathie, Oedème articulaire, Péricardite aiguë, Érythème migrant, Mononeuropathie, Bradycardie , Plexopathie, Névrite crânienne, Paralysie faciale périphérique, ... [+] |
| Symptômes |
Faiblesse musculaire, Paresthésies, Anorexie , Myalgies, Hyporéflexie, Nausées, Dyspnée , Photophobie, Vertige , Diplopie , ... [+] |
| Diagnostic différentiel |
Dermatite de contact, Infection, Sarcoïdose, Arthrite septique, Syndrome de Guillain-Barré, Méningite tuberculeuse, Paralysie de Bell, PAR, MCAS, Méningite bactérienne, ... [+] |
|
| |
La maladie de Lyme est une zoonose causée par les bactéries spirochètes Borrelia Burgdorferi et transmise par les tiques, notamment Ixodes scapularis. Elle peut affecter plusieurs systèmes et comporte de multiples stades. Elle fait partie des maladies à déclaration obligatoire (MADO) au Canada.
Épidémiologie
La maladie de Lyme est l'infection transmise par les tiques la plus courante au Canada, aux États-Unis et en Europe.
Le Québec, l'Ontario et la Nouvelle-Écosse sont les trois provinces canadiennes les plus touchées. Aux États-unis se sont majoritairement les États du Nord-Est et du Centre Nord qui sont atteints.[1]
Selon l'INSPQ, en 2021, on dénombrait 709 cas de maladie de Lyme déclarés au Québec, dont 650 cas acquis dans la province. Il s'agit d'une maladie dont l'incidence est en augmentation marquée annuellement depuis 2013, avec une légère diminution de l'incidence en 2020 par rapport à 2019[note 1]. Les principales régions touchées sont l'Estrie, la Montérégie et l'Outaouais. Par contre, il est possible de contracter la maladie de Lyme dans l'ensemble du Québec. Néanmoins, les cartes interactives de surveillance accrue de la maladie de Lyme sont accessibles pour consultation dans la section dédiée du site de l'INSPQ, ainsi que la liste des municipalités considérées à risque.[2]
Cette infection est plus fréquente au printemps et en été, mais un certain risque est présent à l'année. Elle touche davantage les enfants et les adultes d'âge mûr.[2]
Étiologies
L'étiologie de la maladie de Lyme est l'infection par la bactérie spirochète Borrelia. Seulement quelques espèces en sont responsables :
- borrelia burgdorferi est la principale en Amérique du Nord, en Europe et en Asie
- borrelia mayonii a été rapporté dans certains États du MidWest aux États-Unis
- borrelia afzelii et borrelia garinii sont aussi prédominantes en Asie et en Europe.
Physiopathologie
Les tiques infectées, permettant la transmission de la bactérie, sont retrouvées sous trois stades ; la larve, la nymphe, puis l'adulte. Les tiques immatures, soient les nymphes, sont les principales responsables de la transmission de la bactérie à l'humain. Celles-ci mesurent moins de 1 mm. C'est leur petite taille qui rend leur identification difficile, leur permettant de rester loger plus longtemps à la peau. La tique adulte, quant à elle, mesure de 3 à 5 mm. Elle peut tripler de volume lorsqu'elle est gorgée de sang et atteindre une taille de 8 à 13 mm.[3] Les tiques grimpent sur les herbes, buissons et arbustes. Au contact de l'humain elle peut se déplacer sur sa peau.
La transmission de la spirochète à l'homme requiert un certain temps. Pendant l'alimentation de la tique, l'augmentation de la température corporelle de l'arthropode, favorisée par l'apport sanguin, permet la réplication de la bactérie dans l'intestin de la tique et certains changements phénotypiques essentiels à la transmission. La transmission via les glandes salivaires de la tique nécessite minimalement 24 à 36h. Le risque augmente proportionnellement à la durée d'attachement d'Ixodes scapularis et est donc plus important après 72h.[4][5]
On estime que le principal réservoir de la spirochète B. burgdorferi est la souris à patte blanche. Plusieurs autres mammifères et oiseaux peuvent en être porteurs et favoriser la dispersion de la maladie. Le cerf de Virginie serait l'espèce responsable de la reproduction de la tique Ixodes scapularis, sans être un réservoir important de la bactérie.[4]
Présentation clinique
Facteurs de risque
Les facteurs de risque sont :[6][7]
- visiter ou vivre dans une région endémique, notamment le sud-est du Canada.
- la pratique d'activités extérieures (principalement, la fréquentation de milieux humides, tels que la forêt, les boisés, les champs, les jardins, les aménagements paysagers) lors d'une activité de loisir ou dans le cadre d'un emploi
- le printempset l'été
- l'âge suivant une présentation bi-modale : soit entre 5 et 14 ans, et entre 45 et 75 ans
- la possession d'un animal de compagnie qui va à l'extérieur (risque faible).
Pour plus de renseignements sur les régions endémiques au Québec, consulter la carte interactive du site de l'INSPQ.
Questionnaire
L'identification de la maladie de Lyme repose majoritairement sur le questionnaire et les expositions possibles du patient. Il est donc primordial de rechercher les éléments suivants au questionnaire :
- les activités extérieures, plus particulièrement celles prenant place dans un boisé ou à proximité de végétation
- les secteurs géographiques visités
- les animaux de compagnie en contact avec l'extérieur
- l'observation d'une tique sur la peau, particulièrement les endroits exposés, ainsi que le temps estimé où elle est demeurée sur la peau[note 2].
| Stade | Commentaires | Symptômes |
|---|---|---|
| Localisé |
|
|
| Disséminé précoce |
|
|
| Disséminé tardif |
|
|
Examen clinique
L'examen clinique permet d'objectiver les signes suivants [8][6]:
- à l'examen cutané, il est possible de retrouver l'érythème migrant isolé ou multiple (pathognomonique)
- à l'examen neurologique en présence d'une neuroboréliose (10-15%) :
- des signes de névrite crânienne, incluant notamment la paralysie faciale périphérique, mais qui peut affecter les autres paires crâniennes également
- les neuropathies, allant de la mononeuropathieà la mononévrite multiple
- des signes d'une radiculopathie et d'une plexopathie sont également possibles sans autre cause apparentes
- des signes de méningite
- à l'examen musculosquelettique en présence d'une arthrite de Lyme :
- l'oedème articulairecomme signe principal, pouvant également être accompagné d'érythème et de chaleur
- à l'examen cardiaque en présence d'une cardite de Lyme (5-10%) :
- la fréquence cardiaque irrégulière, le plus souvent en lien avec des extrasystoles auriculaires ou ventriculaires
- une bradycardie (BAV)
- des signes de péricardite ou d'insuffisance cardiaque (rare).
| Type d'atteinte | Caractéristiques | |
|---|---|---|
| EM isolé | Atteinte typique |

|
| Autres caractéristiques possibles mais moins typiques |
| |
| EM multiple | Atteinte très variable |
|
Examens paracliniques
Les examens paracliniques pertinents, selon la présentation du patient, sont [9]:
- l'électrocardiogramme, celui-ci peut démontrer :
- le bloc auriculo-ventriculaire(BAV) allant du 1er au 3e degré
- représente la principale manifestation cardiaque
- les principales arythmies notées sont les extrasystoles auriculaires et les extrasystoles ventriculaires.
- l'élévation diffuse des segments ST, notamment en présence de péricardite
- le bloc auriculo-ventriculaire(BAV) allant du 1er au 3e degré
- la ponction articulaire en présence de monoarthrite
- l'analyse du liquide synovial démontrera une arthrite inflammatoire avec une leucocytose(≈ 25 000/mm³) et une prédominance de polymorphonucléaire, tandis que la culture bactérienne s'avérera être négative.[10]
- l'analyse de la tique en laboratoire ayant pour but l'identification de celle-ci
- la sérologie à deux volets :
- le test de dépistage, également appelé le EIA ou ELISA
- le test de confirmation, également appelé le Westernblot
Le test EIA possède une meilleure sensibilité, mais est moins spécifique que le test de Westernblot. La combinaison de ces deux tests permet donc d'augmenter la sensibilité et la spécificité.[11]
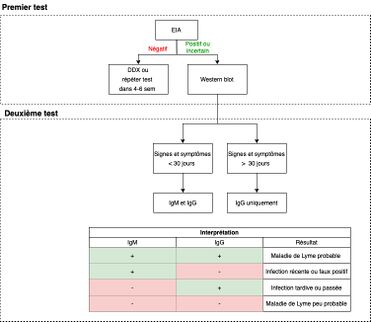
Il est pertinent de noter que les tests sérologiques ont une faible sensibilité pour les stades précoces de la maladie. En effet, le stade isolé et le stade disséminé précoce possède respectivement une sensibilité de 17 à 40% et de 40 à 100%. La sensibilité augmente significativement en stade disséminé tardif avec une valeur de 96 à 100%.[11][6] Ce phénomène est expliqué par l'apparition des anticorps quatre à six semaines après le début des symptômes. Le test EIA ou ELISA possède certaines réactions croisées, notamment chez les patients atteints du virus Ebstein-Barr, de maladie auto-immune, d'une autre infection par des spirochètes ou à l'Helicobacter Pylori. [12] Un résultat positif ou incertain à ce test guidera vers la deuxième étape, soit le Westernblot. Par contre, un test EIA négatif nécessitera la répétition du test dans quatre à six semaines et l'hypothèse d'un autre diagnostic. Le test de Westernblot permet de diminuer les faux positifs. La positivité du résultat doit être corrélée à la suspicion clinique de la maladie puisque les faux positifs sont plus fréquents lorsque la suspicion pré-test est faible. L'interprétation de ces deux tests peut être établie selon l'algorithme suivant :
Approche clinique
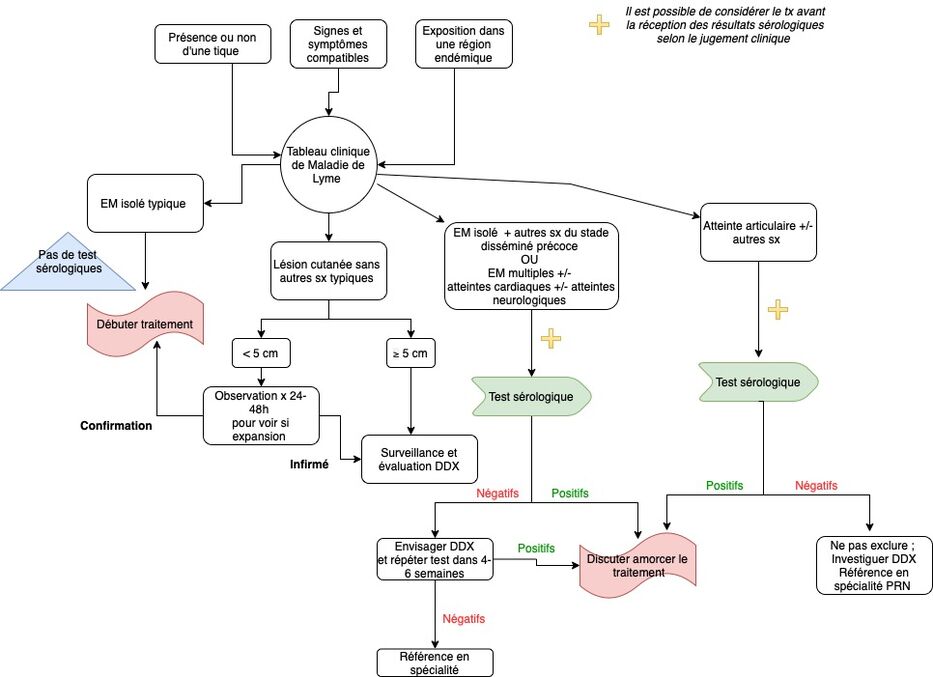
L'approche clinique de la maladie de Lyme nécessite la considération des facteurs de risque, de l'histoire médicale actuelle ainsi que des signes et symptômes présentés par le patient. Une suspicion de maladie de Lyme associée à la piqûre simple d'une tique, sans autre symptôme, peut être diagnostiquée en clinique et traitée en prophylaxie.
La présence de symptômes nécessitera toutefois un régime d'antibiotiques complet pour contrer l'infection, mais le diagnostic est seulement clinique.
Quant à elle, la forme tardive nécessitera des tests sérologiques étant donné la présence d'un diagnostic différentiel élargit.
L'algorithme suivant permet de guider les investigations selon la présentation du patient :
Diagnostic
La maladie de Lyme est un diagnostic majoritairement clinique qui nécessite du jugement clinique. Il est basé sur l'intégration des facteurs de risque, de l'histoire et de la présentation clinique. Certains examens paracliniques permettront de réunir la constellation de signes cliniques permettant d'identifier l'infection. Néanmoins, les stades disséminés précoces et tardifs nécessiteront parfois l'utilisation d'un test sérologique. Celui-ci se déroule en deux étapes ;
le test de dépistage, également appelé le EIA ou ELISAle test de confirmation, également appelé le Westernblot
Le test EIA possède une meilleure sensibilité, mais est moins spécifique que le test de Westernblot. La combinaison de ces deux tests permet donc d'augmenter la sensibilité et la spécificité.[11]

Il est pertinent de noter que les tests sérologiques ont une faible sensibilité pour les stades précoces de la maladie. En effet, le stade isolé et le stade disséminé précoce possède respectivement une sensibilité de 17 à 40% et de 40 à 100%. La sensibilité augmente significativement en stade disséminé tardif avec une valeur de 96 à 100%.[11][6] Ce phénomène
Diagnostic différentiel
Le diagnostic différentiel varie encore une fois selon l'amalgame de symptômes présenté par le patient. Il est donc préférable de différencier les atteintes afin d'identifier les diagnostics associées. Encore une fois, l'outil d'aide au diagnostic fait par l'INESSS continent plusieurs informations pour aider la différenciation. Voici donc une liste non-exhaustive des pathologies à considérer :
Concernant le système cutanée :
Le diagnostic différentiel de l'érythème migrant isolé comprend [6][13]:
- la réaction d'hypersensibilité locale secondaire à une piqure
- l'eczéma nummulaire
- la dermatite de contact
- la cellulite infectieuse
- le tinea corporis
- le pityriasis rosé de Gilbert
- l'érythème noueux
- le granulome annulaire
- l'herpès cutané ou le zona
- la dermite de stase (en phase tardive)
- l'érythème pigmenté fixe.
L'érythème multiple a comme diagnostic différentiel plus spécifique :
- l'urticaire
- l'érythème multiforme
- la dermatose neutrophilique de Sweet
- le pityriasis rosé de Gilbert
- la réaction d'hypersensibilité locale secondaire à une piqure
- le granulome annulaire
- l'érythème pigmenté fixe
- l'érythème noueux
- la sarcoïdose.
L'atteinte neurologique peut être associé à d'autres pathologies telles que :
- la méningite virale, bactérienne, tuberculeuse, fongique ou syphilitique
- la paralysie de Bell
- le syndrome de Guillain-Barré
- la sarcoïdose
- la radiculopathie secondaire à un processus de compression ou infectieux (VIH, syphilis)
- la vasculite ou collagénose
- le syndrome de Ramsay Hunt
- la mastoïdite ou l'otite moyenne aiguë
- le syndrome Sjögren
- la paralysie faciale secondaire à des processus tumoraux
- la carcinomatose leptoméningée
- le syndrome de Parsonage-Turner
- le syndrome Bruns-Garland.
L'atteinte cardiaque a comme diagnostic différentiel :
- la MCAS
- l'infection via une autre étiologie (virale, parasitaire ou bactérienne)
- la médication (ex: bêta-bloqueurs)
- la Collagénose ou la sarcoïdose
- la maladie de Kawasaki
- le RAA
- la fièvre pourprée des montagnes Rocheuses
- la malformation cardiaque congénitale ou acquise.
Les manifestations musculosquelettiques ont comme diagnostic différentiel:
- l'arthrose
- la vasculite ou la collagénose
- la PAR
- les spondylarthropathies
- l'arthrite microcristalline
- l'arthrite septique
- l'arthrite réactionnelle, septique, post-infectieuse ou microcristalline
- l'arthrite juvénile idiopathique
- la cinquième maladie
- la goutte.
Autres maladies transmises par les tiques:
- l'anaplasmose
- la babésiose
- l'infection Borrelia Myamotoi
- l'érythème associé aux tiques du Sud (STARI)
- l'encéphalite de Powassan.
Traitement
Le traitement repose sur l'utilisation d'antibiotiques, particulièrement la doxycycline. La posologie varie selon le stade de la maladie.
La doxycycline est à éviter en grossesse, particulièrement à partir de la 16e semaine de gestation.
Elle n'est également pas recommandée chez les enfants de < 8 ans en raison du risque d'altération permanente de la teinte des dents et de l'hypoplasie de l'émail. Cependant, de nouvelles données suggèrent que cet effet est très rare lorsque le médicament est donné pendant une courte durée de temps. La doxycycline peut donc être utilisée de façon sécuritaire chez cette clientèle pour des durées ≤ 21 jours pour le traitement de la maladie de Lyme. [14]
Prophylaxie post-exposition
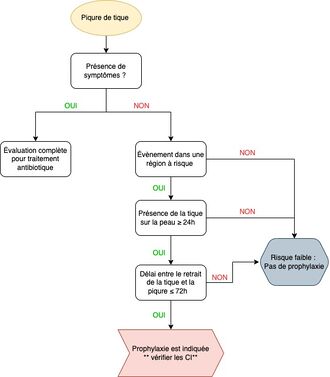
La prophylaxie est actuellement indiquée dans certaines régions au Québec[15] et dans certaines provinces au Canada. Les régions du Québec peuvent varier. [15] En plus d'une histoire de piqûre dans un secteur géographique visé, la décision de donner une prophylaxie repose sur trois critères :
- être asymptomatique
- le délai entre le retrait de la tique et la consultation est de moins de 72h
- la tique est restée accrochée à la peau au moins 24h.[6]
Une durée de moins de 24h n'est pas suffisante pour permettre l'infection alors qu'une durée de retrait de plus de 72h n'est pas associé à un bénéfice à la prise de la prophylaxie.
La présence de symptômes nécessitent un traitement complet plutôt qu'une simple prophylaxie.
Lorsqu'elle est indiquée, la prophylaxie de l'infection est réalisée avec la prise de doxycycline. À noter qu'un délai maximal de 72h doit s'être écoulée entre le retrait de la tique et la prise de la médication. La posologie selon l'âge est résumée dans l'encadrée suivant :
| Posologie de la prophylaxie post-exposition selon l'âge[16] | |
|---|---|
| ≥ 12 ans | Doxycycline 200 mg PO X 1 |
| < 12 ans | Doxycycline PO X 1
|
Traitement de l'érythème migrant
Le traitement de l'érythème migrant est fait grâce à l'utilisation de la doxycycline. Certaines spécificités concernant la durée de traitement et les autres options sont résumés dans le tableau suivant :
| Traitement de l'atteinte cutanée +/- autres symptômes[17][18] | ||
|---|---|---|
| EM isolé seul | Adulte |
|
| Enfant |
| |
| EM isolé + symptômes systémiques
OU EM multiples +/- symptômes systémiques |
Adulte |
|
| Enfants |
| |
Traitement de l'atteinte neurologique
| Traitement des atteintes neurologiques[17][18] | |||
|---|---|---|---|
| 1er choix | Autres options | ||
| Atteinte périphérique | Adulte | doxycycline PO 100 mg BID x 14j | amoxicilline PO 500 mg TID x 14j
OU céfuroxime axetil PO 500 mg BID x 14j |
| Enfant | doxycycline PO 4,4mg/kg/j divisé en
2 doses (max 100mg/dose) x 14j |
amoxicilline PO 50mg/kg/j divisié
en 3 doses (max 500mg/dose) x 14j OU céfuroxime axetil PO 30mg/kg/j divisé en 2 doses (max 500mg/dose) x 14j | |
| Atteinte centrale
OU Méningite |
Adulte | 'ceftriaxone' IV 2g DIE x 14j | cefotaxime IV 2g TID x 14j
OU pénicilline G IV 18-24 millions d'unités divisé q4h x 14j |
| Enfant | ceftriaxone IV 75-100mg/kg/j (max 2g)
en une dose x 14j |
cefotaxime IV 225-300mg/kg/j divisé
en 3 à 4 doses (max 12g/j) x 14j OU pénicilline G IV 200 000 à 400 000 U/kg/j divisé q4h (max dose adulte) x 14j | |
Traitement des atteintes cardiaques
| Traitement des atteintes cardiaques | |||
|---|---|---|---|
| 1er choix | Autres options | ||
| Bloc AV 1er degré
+ PR < 300ms2 |
Adulte | doxycycline PO 100 mg BID x 14j | amoxicilline PO 500 mg TID x 14j
OU céfuroxime axetil PO 500 mg BID x 14j |
| Enfant | doxycycline PO 4,4mg/kg/j divisé en
2 doses (max 100mg/dose) x 14j |
amoxicilline PO 50mg/kg/j divisié
en 3 doses (max 500mg/dose) x 14j OU céfuroxime axetil PO 30mg/kg/j divisé en 2 doses (max 500mg/dose) x 14j | |
| Bloc AV 1er degré
+ PR > 300ms2 OU Bloc AV haut degré OU Myocardite OU Péricardite |
Adulte | ceftriaxone IV 2g DIE x 14j | cefotaxime IV 2g TID x 14j
OU pénicilline G IV 18-24 millions d'unités divisé q4h x 14j |
| Enfant | ceftriaxone IV 75-100mg/kg/j (max 2g)
en une dose x 14j |
cefotaxime IV 150-200 mg/kg/j divisé
en 3 à 4 doses (max 6g/j) x 14j OU pénicilline G IV 200 000 à 400 000 U/kg/j divisé q4h (max dose adulte) x 14j | |
Traitement des atteintes articulaires
| Traitement des atteintes articulaires[18][17] | ||||
|---|---|---|---|---|
| 1er choix | Autres options | |||
| Arthrite de Lyme | Adulte | doxycycline PO 100 mg BID x 28j | amoxicilline PO 500 mg TID x 28j
OU céfuroxime axetil PO 500 mg BID x 28j | |
| Enfant | ≥ 8 ans | doxycycline PO 4,4mg/kg/j divisé en
2 doses (max 100mg/dose) x 28j |
amoxicilline PO 50mg/kg/j divisié
en 3 doses (max 500mg/dose) x 28j OU céfuroxime axetil PO 30mg/kg/j divisé en 2 doses (max 500mg/dose) x 28j | |
| < 8 ans | amoxicilline PO 50mg/kg/j divisié
en 3 doses (max 500mg/dose) x 28j OU céfuroxime axetil PO 30mg/kg/j divisé en 2 doses (max 500mg/dose) x 28j |
Si allergie pénicilline très sévère considérer
traitement avec doxycycline PO ** | ||
| Récidive d'une
arthrite de Lyme |
Adulte | doxycycline PO 100 mg BID x 28j
OU ceftriaxone IV 2g DIE x 14 à 28j |
amoxicilline PO 500 mg TID x 28j
OU céfuroxime axetil PO 500 mg BID x 28j OU cefotaxime IV 2g TID x 14 à 28j OU pénicilline G IV 18-24 millions d'unités divisé q4h x 14 à 28j | |
| Enfant | ≥ 8 ans | doxycycline PO 4,4mg/kg/j divisé en
2 doses (max 100mg/dose) x 28j OU ceftriaxone IV 75-100mg/kg/j (max 2g) en une dose x 14 à 28j |
amoxicilline PO 50mg/kg/j divisié
en 3 doses (max 500mg/dose) x 28j OU céfuroxime axetil PO 30mg/kg/j divisé en 2 doses (max 500mg/dose) x 28j OU cefotaxime IV 150-200 mg/kg/j divisé en 3 à 4 doses (max 6g/j) x 14 à 28j OU pénicilline G IV 200 000 à 400 000 U/kg/j divisé q4h (max dose adulte) x 14 à 28j | |
| < 8 ans | amoxicilline PO 50mg/kg/j divisié
en 3 doses (max 500mg/dose) x 28j OU céfuroxime axetil PO 30mg/kg/j divisé en 2 doses (max 500mg/dose) x 28j OU ceftriaxone IV 75-100mg/kg/j (max 2g) en une dose x 14 à 28j |
cefotaxime IV 150-200 mg/kg/j divisé
en 3 à 4 doses (max 6g/j) x 14 à 28j OU pénicilline G IV 200 000 à 400 000 U/kg/j divisé q4h (max dose adulte) x 14 à 28j OU Si allergie pénicilline très sévère considérer traitement avec doxycycline PO ** | ||
Complications
Il est possible que certains patients aient des symptômes non spécifiques persistants, et ce, plusieurs mois après le traitement antibiotique. La proportion des patients développant le syndrome de Lyme post-traitement est de 5 à 15%. Les symptômes se dissiperont chez la majorité des patients en six à douze mois.[19]
Le diagnostic peut être posé si le patient a une histoire de maladie de Lyme confirmée, un traitement antibiotique adéquat ainsi que des symptômes généraux, tels que la fatigue, des myalgies, des arthralgies ou des atteintes cognitives apparues avant le traitement et persistants plus de six mois après celui-ci.[20] [21]
La maladie de Lyme chronique, est un terme regroupant plusieurs phénomènes pathologiques. En effet, celui-ci peut comprendre le syndrome de Lyme post-traitement, mais aussi tout autre tableau clinique ressemblant aux manifestations de la maladie de Lyme, sans toutefois avoir de lien avec l'infection par la bactérie Borrelia sp. [19][20] Il est donc primordial de considérer le diagnostic différentiel dans ces cas, puisque les patients pourraient souffrir d'une autre pathologie, comme la fibromyalgie[22], qui ont des traitements spécifiques.
Prévention
La prévention est le meilleur moyen d'éviter de contracter l'infection. Il est conseillé d'éviter les habitats des tiques, particulièrement au printemps et au début de l'été, au moment où les tiques sont au stade de nymphe et donc plus difficile à notifier sur la peau. Les tiques adultes sont davantage retrouvées à l'automne. Il existe des cartes qui permettent d'identifier les régions les plus à risque au Québec [23] et au Canada2[24]. Il est à noter que les tiques préfèrent les endroits humides et ombragés tels que les zones boisées denses et les herbes hautes.[25]
Si la fréquentation d'un tel endroit est nécessaire, certaines mesures sont à prendre pour diminuer les risques.[26][25]
- Porter des vêtements longs et introduire le pantalon dans les chaussettes.
- Suivre les sentiers prédéfinis.
- Inspecter votre corps, votre animal de compagnie ou votre enfant à la recherche de tique.
- Favoriser les vêtements de couleurs claires pour pouvoir facilement identifier les tiques.
- Appliquer un insectifuge sur votre peau et vos vêtements.
- Prendre une douche au retour à la maison et changer de vêtements.
- Si une tique est identifiée ; la retirer le plus rapidement possible.
Notes
- ↑ Possiblement expliqué par les impacts de la pandémie de la COVID-19, l'été 2020 ayant été plus chaud et sec que les années précédentes, ainsi que les modifications méthodologiques quant au moment d'extraction des données.
- ↑ La caractérisation de la tique peut également être intéressante (ex: absence d'aile et d'antenne, présence de huit pattes).
- ↑ Le rash est souvent précédé d'une papule érythémateuse qui deviendra ensuite le centre de la lésion en cible et dont le point initial peut devenir nécrotique ou vésiculaire.
Références
- ↑ « Maladie de Lyme au Canada, aux États-Unis et dans le monde », sur msss.gouv.qc.ca, (consulté le 7 avril 2022)
- ↑ 2,0 et 2,1 « Résultats annuels de surveillance de la maladie de Lyme - Année 2020 », sur INSPQ (consulté le 7 avril 2022)
- ↑ (es) « Est-ce une tique? », sur INSPQ (consulté le 2 avril 2022)
- ↑ 4,0 et 4,1 « Description de la maladie - Maladie de Lyme - Professionnels de la santé - MSSS », sur www.msss.gouv.qc.ca (consulté le 30 mars 2022)
- ↑ N. Cary Engleberg, Victor J. DiRita et Michael Joseph Imperiale, Schaechter's mechanisms of microbial disease, (ISBN 978-1-9751-5150-8 et 1-9751-5150-X, OCLC 1266208905, lire en ligne)
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 et 6,6 Institut national d’excellence en santé et en services sociaux (INESSS). Outil d'aide au diagnostic : Maladie de Lyme aux stades localisés et disséminés, Québec, Qc : INESSS; 2021. Disponible à : https://www.inesss.qc.ca/fileadmin/doc/INESSS/Rapports/Biologie_medicale/Lyme_Diag-traitement/Outil_diagnostic.pdf
- ↑ « Avis - Maladie de Lyme - stade localisé et disséminé », sur inesss.qc.ca
- ↑ « Recommandation de bonne pratique – Borréliose de Lyme », sur has-santé.fr
- ↑ Gary P. Wormser, Raymond J. Dattwyler, Eugene D. Shapiro et John J. Halperin, « The clinical assessment, treatment, and prevention of lyme disease, human granulocytic anaplasmosis, and babesiosis: clinical practice guidelines by the Infectious Diseases Society of America », Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America, vol. 43, no 9, , p. 1089–1134 (ISSN 1537-6591, PMID 17029130, DOI 10.1086/508667, lire en ligne)
- ↑ (en) Joyce L. Sanchez, « Clinical Manifestations and Treatment of Lyme Disease », Clinics in Laboratory Medicine, vol. 35, no 4, , p. 765–778 (DOI 10.1016/j.cll.2015.08.004, lire en ligne)
- ↑ 11,0 11,1 11,2 et 11,3 (en) Martin E. Schriefer, « Lyme Disease Diagnosis », Clinics in Laboratory Medicine, vol. 35, no 4, , p. 797–814 (DOI 10.1016/j.cll.2015.08.001, lire en ligne)
- ↑ « Maladie de Lyme »
- ↑ (en) Thomas S. Murray et Eugene D. Shapiro, « Lyme Disease », Clinics in Laboratory Medicine, vol. 30, no 1, , p. 311–328 (PMID 20513553, Central PMCID PMC3652387, DOI 10.1016/j.cll.2010.01.003, lire en ligne)
- ↑ « Doxycycline », sur RxVigilance (consulté le 2 avril 2022)
- ↑ 15,0 et 15,1 Ariane Adam-Poupart et Laboratoire de santé publique du Québec, Recommandation de prophylaxie postexposition de la maladie de Lyme : avis d'experts, (ISBN 978-2-550-79327-4 et 2-550-79327-7, OCLC 1021293133, lire en ligne)
- ↑ (en) Paul M Lantos, Jeffrey Rumbaugh, Linda K Bockenstedt et Yngve T Falck-Ytter, « Clinical Practice Guidelines by the Infectious Diseases Society of America (IDSA), American Academy of Neurology (AAN), and American College of Rheumatology (ACR): 2020 Guidelines for the Prevention, Diagnosis and Treatment of Lyme Disease », Clinical Infectious Diseases, vol. 72, no 1, , e1–e48 (ISSN 1058-4838 et 1537-6591, DOI 10.1093/cid/ciaa1215, lire en ligne)
- ↑ 17,0 17,1 et 17,2 Institut national d’excellence en santé et en services sociaux (INESSS). Maladie de Lyme chez l'adulte. Médicaments antibiotique. Québec, Qc : INESSS; 2021. Disponible à :https://www.inesss.qc.ca/fileadmin/doc/INESSS/Rapports/Biologie_medicale/Lyme_Diag-traitement/Guide_Lyme-adulte_web_FR.pdf
- ↑ 18,0 18,1 et 18,2 Institut national d’excellence en santé et en services sociaux (INESSS). Maladie de Lyme chez l'enfant. Médicaments antibiotique. Québec, Qc : INESSS; 2021. Disponible à :https://www.inesss.qc.ca/fileadmin/doc/INESSS/Rapports/Biologie_medicale/Lyme_Diag-traitement/Guide_Lyme-enfant_web_FR.pdf
- ↑ 19,0 et 19,1 (en) Henry M. Feder, Barbara J.B. Johnson, Susan O'Connell et Eugene D. Shapiro, « A Critical Appraisal of “Chronic Lyme Disease” », New England Journal of Medicine, vol. 357, no 14, , p. 1422–1430 (ISSN 0028-4793 et 1533-4406, DOI 10.1056/NEJMra072023, lire en ligne)
- ↑ 20,0 et 20,1 Gary P. Wormser, Raymond J. Dattwyler, Eugene D. Shapiro et John J. Halperin, « The clinical assessment, treatment, and prevention of lyme disease, human granulocytic anaplasmosis, and babesiosis: clinical practice guidelines by the Infectious Diseases Society of America », Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America, vol. 43, no 9, , p. 1089–1134 (ISSN 1537-6591, PMID 17029130, DOI 10.1086/508667, lire en ligne)
- ↑ Johannes Nemeth, Enos Bernasconi, Ulrich Heininger et Mohamed Abbas, « Update of the Swiss guidelines on post-treatment Lyme disease syndrome », Swiss Medical Weekly, vol. 146, , w14353 (ISSN 1424-3997, PMID 27922168, DOI 10.4414/smw.2016.14353, lire en ligne)
- ↑ R. W. Lightfoot, B. J. Luft, D. W. Rahn et A. C. Steere, « Empiric parenteral antibiotic treatment of patients with fibromyalgia and fatigue and a positive serologic result for Lyme disease. A cost-effectiveness analysis », Annals of Internal Medicine, vol. 119, no 6, , p. 503–509 (ISSN 0003-4819, PMID 8357117, DOI 10.7326/0003-4819-119-6-199309150-00010, lire en ligne)
- ↑ « La maladie de Lyme et les maladies transmises par les tiques », sur INSPQ (consulté le 2 avril 2022)
- ↑ Agence de la santé publique du Canada, « Maladie de Lyme : Surveillance », sur www.canada.ca, (consulté le 2 avril 2022)
- ↑ 25,0 et 25,1 « La maladie de Lyme chronique », sur CanLyme - Canadian Lyme Disease Foundation (consulté le 1er avril 2022)
- ↑ Agence de la santé publique du Canada, « Maladie de Lyme : Prévention et risques », sur www.canada.ca, (consulté le 2 avril 2022)
