« Intubation à séquence rapide » : différence entre les versions
m (modifications mineures) |
(Sous-titres Équipement) |
||
| Ligne 212 : | Ligne 212 : | ||
Il est aussi bon de noter que les dimensions de la trachée dépendent de l'âge et du sexe de l'enfant.<ref name=":5" /> | Il est aussi bon de noter que les dimensions de la trachée dépendent de l'âge et du sexe de l'enfant.<ref name=":5" /> | ||
==Équipement== | ==Équipement== | ||
=== SOAPME === | |||
Le truc SOAPME permet de ne pas oublier d'éléments essentiels: '''''S'''uction, '''O'''xygen, '''A'''irway, '''P'''harmacology, '''M'''onitoring, '''E'''quipment''.<ref name=":4">{{Citation d'un article|langue=en|prénom1=Sharon Elizabeth|nom1=Mace|titre=Challenges and Advances in Intubation: Rapid Sequence Intubation|périodique=Emergency Medicine Clinics of North America|volume=26|numéro=4|date=2008-11|doi=10.1016/j.emc.2008.10.002|lire en ligne=https://linkinghub.elsevier.com/retrieve/pii/S0733862708000990|consulté le=2021-04-01|pages=1043–1068}}</ref> | Le truc SOAPME permet de ne pas oublier d'éléments essentiels: '''''S'''uction, '''O'''xygen, '''A'''irway, '''P'''harmacology, '''M'''onitoring, '''E'''quipment''.<ref name=":4">{{Citation d'un article|langue=en|prénom1=Sharon Elizabeth|nom1=Mace|titre=Challenges and Advances in Intubation: Rapid Sequence Intubation|périodique=Emergency Medicine Clinics of North America|volume=26|numéro=4|date=2008-11|doi=10.1016/j.emc.2008.10.002|lire en ligne=https://linkinghub.elsevier.com/retrieve/pii/S0733862708000990|consulté le=2021-04-01|pages=1043–1068}}</ref> | ||
<br /> | <br /> | ||
| Ligne 288 : | Ligne 290 : | ||
|} | |} | ||
=== Agents Pharmacologiques === | |||
{| class="wikitable" | {| class="wikitable" | ||
|+Agents d'induction (sédatifs) | |+Agents d'induction (sédatifs) | ||
| Ligne 425 : | Ligne 428 : | ||
|} | |} | ||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+Bloqueurs neuromusculaires (curares) | ||
!Agent pharmacologique | !Agent pharmacologique | ||
!Dose (adulte) | !Dose (adulte) | ||
| Ligne 496 : | Ligne 499 : | ||
}} | }} | ||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+Prémédications au besoin | ||
!Agent pharmacologique | !Agent pharmacologique | ||
!Dose (adulte) | !Dose (adulte) | ||
| Ligne 569 : | Ligne 572 : | ||
|} | |} | ||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+Présseurs de dose au besoin | ||
!Agent pharmacologique | !Agent pharmacologique | ||
!Dose | !Dose | ||
Version du 20 mars 2022 à 23:24
| Procédure | |
| Procédure | |
|---|---|
| Informations | |
| Terme anglais | Rapid Sequence Intubation |
|
| |

L'intubation à séquence rapide (ISR) est une technique qui vise une prise en charge rapide des voies aériennes en administrant un agent d'induction suivi immédiatement d'un curare afin d'éviter l'aspiration du contenu gastrique dans les poumons lors de l'intubation de patients à risque.[1][2][3][4][5] Elle est la technique d'intubation la plus utilisée dans les contextes d'urgence.[3][5][6]
Indications
Intubation en général
Les indications d'une intubation en général sont les suivantes[7] :
- insuffisance respiratoire (hypoxique ou hypercapnique)
- apnée
- niveau de conscience réduit (généralement inférieur ou égal à 8 sur l'échelle de Glasgow)
- changement rapide de l'état mental
- lésion des voies respiratoires ou une altération imminente de leur fonctionnement
- traumatisme au niveau du larynx (toutes les blessures pénétrantes au cou, à l'abdomen ou à la poitrine)
- septicémie sévère[8].
Intubation à séquence rapide
Une ISR est effectuée chez les patients nécessitant une intubation (voir les indications générales ci-haut) et qui sont à risque d'aspiration pulmonaire[9] :
- jeûne non effectué au préalable
- chirurgie de l'oesophage dans le passé
- pathologies gastro-intestinales, comme par exemple :
- vidange gastrique retardée[4] :
- douleur aiguë
- traumatisme récent
- utilisation d'opioïdes
- consommation d'alcool
- vagotomie
- maladies neurologiques ou neuromusculaires[4]
- maladies métaboliques (ex. : diabète)[4]
- grossesse[4].
Contre-indications
Absolues
Les contre-indications absolues mènent souvent le clinicien à considérer une technique chirurgicale d'emblée (ex. : cricothyrotomie[7] ou tracheostomie[7]) :
- obstruction complète des voies respiratoires supérieures[1] ou traumatisme grave des voies respiratoires qui ne permet pas de placer en toute sécurité une sonde endotrachéale[7]
- perte de repères faciaux ou oropharyngés.[1]
Relatives
Les contre-indications relatives peuvent potentiellement mener à l'échec de la procédure[6] :
- une ou des lésions ou anomalies anatomiques au niveau des voies respiratoires supérieures, comme par exemple :
- un abcès
- un hématome
- une néoplasie
- une épiglottite
- une ou des lésions ou anomalies anatomiques au niveau des voies respiratoires inférieures, comme par exemple :
- une sensibilité
- une maladie pulmonaire (ex. : pneumonie, syndrome de détresse respiratoire aiguë, oedème, hémothorax ou pneumothorax)
- une ou des lésions thoraciques ou abdominales, comme par exemple :
- une ascite
- de l'obésité
- un hémopéritoine
- un syndrome du compartiment abdominal
- certaines caractéristiques propres au patient incluant[10] :
- le port d'une barbe
- l'absence de dents
- un syndrome d'apnée-hypopnée du sommeil
- des antécédents de ronflement
- un âge de 55 ans et plus
- un visage amaigri[6]
- un clinicien inexpérimenté[1]
- les voies respiratoires du patient peuvent être prises en charge d'une autre manière (ex. : ventilation en pression positive continue)[11]
- les médicaments disponibles ne sont pas adaptés pour le patient[11].
Techniques de remplacement

Les techniques pouvant remplacer l'ISR sont les suivantes[2] :
- Intubation sans sédation ni bloqueurs neuromusculaires
- Intubation avec patient éveillé
- Intubation orale avec sédation profonde
- Intubation endotrachéale avec instruments spéciaux
- Cricothyroïdotomie chirurgicale ou à l'aiguille.
Évaluation
AMPLE
L'acronyme AMPLE peut être utilisé comme aide-mémoire afin de questionner le patient avant l'intubation[10][12] :
- Allergies
- Médicaments
- Passé médical
- Last meal (dernier repas)
- Évènement déclencheur.
Il est aussi conseillé de vérifier et de corriger les perturbations hémodynamiques du patient avant de commencer la préparation et la procédure.[10]
LEMON
L'acronyme LEMON permet d'identifier les patients pour lesquels on anticipe une laryngoscopie difficile. Si le patient présente plusieurs caractéristiques qui pourraient rendre la laryngoscopie difficile, une technique alternative d'intubation devrait être sélectionnée.
| Appréciation | Difficulté | Procédure | |
|---|---|---|---|
| L (Looks) | Vue extérieure de la tête et du visage en général | La difficulté de la procédure augmente plus il y a des caractéristiques ci-contre | Recherche de :
|
| E (Evaluate) | Cou et bouche | La difficulté de la procédure augmente plus les distances ci-contre diminuent | Règle 3-3-2 :
|
| M (Mallampati score) | Partie postérieure du pharynx et partie visible de la luette | La difficulté de la procédure augmente plus le score ci-contre est élevé | Calcul du score :
|
| O (Obstruction, obésité) | Corps et voies respiratoires | La difficulté de la procédure augmente plus il y a des caractéristiques ci-contre | Calcul de l'IMC :
|
| N (Neck) | Mobilité du cou | La difficulté de la procédure augmente si le cou n'est pas facilement manipulable | Recherche de:
|
Anatomie
Généralités
Les voies aériennes supérieures comprennent la cavité buccale, le pharynx, le nasopharynx, l'oropharynx, l'hypopharynx et le larynx. Ces structures humidifient et réchauffent l'air et tirent leur apport sanguin des artères carotides externes et internes. Le nerf trijumeau fournit une innervation sensorielle aux muqueuses du nasopharynx, tandis que le nerf facial et le nerf glossopharyngien innervent l'oropharynx.[13]
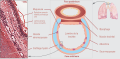
En vue de différencier la trachée de l'oesophage, il est pertinent de connaître ces caractéristiques[13] :
- la partie postérieure de la trachée est molle et membraneuse, tandis que la partie antérieure est formée d'anneaux cartilagineux
- le diamètre trachéal adulte varie entre 15 et 20 mm.
Le larynx, situé au dessus des cordes vocales, est innervé par la branche laryngée supérieure du nerf vague. Celle-ci fournit une innervation afférente à la base de la langue et de la vallécule[13] (vallée entre la langue et l'épiglotte).[1]
Afin de faciliter la visualisation des cordes vocales pendant une intubation, il est utile d'identifier le cartilage cricoïde. Celui-ci qui prend la forme d'un anneau et se situe en dessous de la membrane cricothyroïdienne (un repère de la cricothyroïdotomie émergente).[13]
Le ligament hyoépiglottique attache l'os hyoïde au larynx et s'insère à la base de la vallécule. Ce ligament permet de soulever l'épiglotte en avant pendant l'intubation pour exposer les cordes vocales.[13]
L'épiglotte sert de repère principal pour l'intubation endotrachéale. Son origine se trouve à la base de la langue. Lors de l'intubation avec une lame Macintosh, la pointe de la lame doit idéalement être placée à la base de la langue dans la vallécule. Un mouvement ventral et inférieur de la lame révèle les cordes vocales.[1]
Le système de notation Cormack et Lehane (cliquer ici) permet d'évaluer la vision des cordes vocales durant la procédure et d'estimer les chances de réussite de l'intubation. Une vue de grade 1 des cordes indique une forte probabilité d'intubation réussie. Les grades successifs révèlent moins de cordes et diminuent les chances de réussite de l'intubation.[1]
Au niveau de la cinquième colonne vertébrale thoracique (T5), la trachée se divise en bronches principales droite et gauche. L'angle entre la trachée et la bronche du tronc principal gauche est plus aigu, ce qui rend moins probable l'entrée d'un objet étranger dans ce tronc. L'angle obtus entre la trachée et la bronche du tronc principal droit favorise l'intubation dans cette dernière si la sonde endotrachéale est avancée trop loin.[13]
-
Voies aériennes
-
Coupe de la trachée
-
Trachée et larynx
-
Bouche et pharynx
Chez l'enfant
Les repères anatomiques peuvent également être identifiés chez les enfants, mais quelques considérations supplémentaires doivent être prises en compte[13] :
- les enfants ont un angle plus aigu entre leur épiglotte et leur glotte, ce qui rend la visualisation des cordes vocales plus difficile lors de l'utilisation d'un laryngoscope :
- la tête d’un enfant est proportionnellement plus grande que chez l'adulte, ce qui explique qu'un décubitus dorsal entraîne une position fléchie de leur cou (cela peut être corrigé en utilisant un rouleau d'épaule pour étendre la tête et ainsi surmonter la flexion)
- la langue d'un enfant est plus large et obstrue plus facilement les voies respiratoires
- le larynx d'un enfant est plus céphalique et plus antérieur que celui des adultes
- les enfants ont une trachée plus courte, ce qui rend plus probable l'intubation de la bronche principale droite
- les enfants de 12 ans ou moins ont une membrane cricothyroïdienne plus petite et leur larynx est plus souple, en forme d'entonnoir et en position rostrale[7].
Il est aussi bon de noter que les dimensions de la trachée dépendent de l'âge et du sexe de l'enfant.[7]
Équipement
SOAPME
Le truc SOAPME permet de ne pas oublier d'éléments essentiels: Suction, Oxygen, Airway, Pharmacology, Monitoring, Equipment.[14]
| Avoir à sa disposition le matériel suivant[1][8] : | |
|---|---|
| S (Suction) |
|
| O (Oxygen) |
|
| A (Airway) |
|
| P (Pharmacology) |
|
| M (Monitoring) | |
| E (Equipment) |
|
Agents Pharmacologiques
| Agent pharmacologique | Dose (adulte) | Dose (enfant) | Indications | Contre-indications | Effets secondaires |
|---|---|---|---|---|---|
| Étomidate | 0,2 mg/kg – 0,3 mg/kg IV[10] | 0,2 mg/kg – 0,3 mg/kg IV[10] | |||
| Midazolam | 0,05 mg/kg – 0,15 mg/kg IV
0,1 mg/kg – 0,2 mg/kg IM (dose de secours)[10] |
0,05 mg/kg – 0,15 mg/kg IV
0,1 mg/kg – 0,2 mg/kg IM (dose de secours)[10] |
|
||
| Fentanyl | 2 µg/kg – 3 µg/kg IV[10] | 1 µg/kg – 2 µg/kg IV[10] |
|
-- | |
| Kétamine | 0,5 mg/kg – 2 mg/kg IV
|
1 mg/kg – 2 mg/kg IV
|
|||
| Propofol | 1 mg/kg – 2,5 mg/kg IV[10] | 2 mg/kg – 4 mg/kg IV[10] | |||
| Thiopental | 3 mg/kg – 4 mg/kg IV[14] | -- |
|
| |
| Méthohexital | 1.5 mg/kg IV[9] | -- |
|
| Agent pharmacologique | Dose (adulte) | Dose (enfant) | Indications | Contre-indications |
|---|---|---|---|---|
| Succinylcholine | 1 mg/kg IV[10]
|
si ≥ 1 an: 1 mg/kg –
2 mg/kg IV
4 mg/kg – 5 mg/kg IM (dose de secours) |
|
|
| Rocuronium | 1,2 mg/kg IV[10] | 1,2 mg/kg IV[10] |
|
|
| Vécuronium | 0.1-0.2 mg/kg IV[9] | -- |
|
|
| Pancuronium | 0.1 mg/kg IV[14] | -- | -- |
|
| Agent pharmacologique | Dose (adulte) | Dose (enfant) | Indications | Contre-indications | Effets secondaires |
|---|---|---|---|---|---|
| Lidocaïne | 1.5 mg/kg IV[9] | -- |
|
| |
| Fentanyl | 2–3 µg/kg IV[14] | -- |
| ||
| Atropine | 0.02 mg/kg IV[9] | -- |
|
||
| Midazolam | 1-2 mg IV[9] | -- |
|
-- | |
| Rocuronium | 0.06 mg/kg IV (ne pas donner une dose supérieure)[14] | -- |
|
|
| Agent pharmacologique | Dose | Indications | Contre-indications |
|---|---|---|---|
| Phényléphrine | 50-200 µg IV[9][15] | Tension artérielle du patient chute à un niveau critique[15] |
|
| Éphédrine | 5–20 µg IV[15] | Tension artérielle du patient chute à un niveau critique[15] |
-
Tube endotrachéal avec ballonnet
-
Laryngoscope à lame courbe (Macintosh)
-
Laryngoscope à lame droite (Miller). Une lame Miller est plate et elle permet de passer par dessus l'épiglotte afin de révéler les cordes vocales.
-
Embout de suction Yankauer avec son tube
-
Masque à valve avec sac réservoir (Ambu)
-
Lunettes nasales
-
Masque laryngé
-
Vidéolaryngoscope
-
La bougie ou le mandrin d'Eschmann est utilisé dans les intubations difficiles. La bougie s'insère à l'intérieur du tube endotrachéal et permet d'utiliser la bougie comme guide pour le tube endotrachéal. Certains cliniciens, particulièrement à l'urgence, l'utilisent d'emblée et le substitue au guide habituel du tube endotrachéal.
Technique
La technique de l'ISR peut être décrite par les 7 "P" (Préparation, Pré-oxygénation, Pré-traitement, Paralysie avec induction, Protection et Positionnement, Placement du tube et gestion, Plan B).
Préparation
Cette étape survient à peu près 10 minutes avant l'induction et devrait durer environ 4 minutes.[17] Les étapes sont les suivantes :
- Réaliser l'évaluation du patient et rechercher des signes d'intubation difficile ou de contre indications[14].
- Identifier des plans de secours dans le cas où l'intubation ne fonctionnerait pas[1].
- Corriger les anomalies hémodynamiques si présentes[10].
- Placer le patient dans une pièce où la procédure peut facilement se dérouler et où une réanimation d'urgence peut être entreprise au besoin[5].
- Ajuster l'éclairage de la pièce afin de faciliter la réussite de l'intubation[1].
- Préparer tout le matériel nécessaire (incluant celui des plans de rechange[1]) et vérifier qu'il est fonctionnel[2].
- Avoir à ses côtés le personnel nécessaire (idéalement au moins deux ou trois membres supplémentaires)[7] :
- en plus du médecin, un inhalothérapeute, une infirmière et un technicien en soins infirmiers.
- Attribuer clairement les rôles à chaque membre de l'équipe[1] :
- le clinicien principal est chargé de diriger l'équipe, de gérer les voies respiratoires et d'intuber le patient
- un membre du personnel infirmier est responsable de fournir les médicaments d'induction et les bloqueurs neuromusculaire au début de la procédure (celui-ci doit attendre l'approbation du clinicien avant d'administrer les médicaments)
- un membre qualifié de l'équipe peut se procurer l'équipement, peut s'occuper du masque à valve, peut appliquer une pression cricoïde lors de l'intubation et peut confirmer la mise en place du tube à la suite de la procédure.
- Préparer et installer les moniteurs responsables d'évaluer les signes vitaux[2][14]
- Installer les deux intraveineuses de gros calibre[2][5].
Pré-oxygénation
Cette étape survient à peu près 5 minutes avant l'induction[17] et devrait durer environ 3 minutes.[5] Les étapes sont les suivantes :
- Garder le patient en position assise[8].
- Donner au patient de l'oxygène 100% pour une durée de 3 à 5 minutes à l'aide d'un masque sans recycleur (la canule ou la trompette nasale peuvent aussi être ajoutées)[8] :
- S'assurer que le masque est bien scellé sur le visage du patient[1]
- Si, selon la situation, cette étape doit être réalisée plus rapidement, le patient peut respirer 8 fois à son maximum en même temps de recevoir de l'oxygène pour accélérer le processus[5]
- La canule ou la trompette nasale peuvent demeurer en place durant l'intubation si jugé nécessaire[8].
- Éviter d'administrer de l'oxygénation à pression positive, mais si cela s'avère absolument nécessaire, utiliser la technique de Sellick[2][11][14].
Pré-traitement
Cette étape optionnelle[2][14] survient à peu près 3 minutes avant l'induction et devrait durer environ 3 minutes.[17] Les étapes sont les suivantes :
- Indications[11][14][20] :
- pression intracrânienne élevée : lidocaïne et fentanyl
- problème cardiaque ou vasculaire significatif (ex. : dissection artérielle, ischémie cardiaque ou hémorragie intracrânienne) : fentanyl
- problèmes respiratoires significatifs (ex. : maladie réactive) : lidocaïne
- enfant (10 ans et moins) : atropine
- bradycardie : atropine.
- Cette étape peut être réalisée en même temps que la pré-oxygénation pour sauver du temps[14].
- Si cette étape s'avère nécessaire, il est conseillé d'avoir administré les médicaments 3 minutes avant la paralysie avec induction[14].
- Il est important de connaître les contre-indications des pré-médications avant de les administrer[2] (voir les tableaux de la section équipement).
Paralysie avec induction
Cette étape devrait durer quelques secondes seulement.[5] Les étapes sont les suivantes :
- Arrêter d'administer l'oxygène (sauf chez les patients avec une saturation en O2 inférieure à 90% qui indique la nécessité de continuer la pré-oxygénation)[21].
- S'assurer que le masque et la canule nasale restent encore bien fixés sur le visage[5].
- Administrer, par voie intraveineuse, le sédatif choisi et ensuite le curare choisi[14][20][17] :

Protection et positionnement
Cette étape survient 30 secondes après le début de l'induction et devrait durer une quinzaine de secondes.[5] Les étapes sont les suivantes :
- Aligner parallèlement l'axe oral, pharyngé et laryngé (élévation de la tête avec maintien de l'articulation atlanto-occipitale)[10][14] :
- idéalement, le cou devrait être fléchi au niveau de la colonne cervicale inférieure (C6-C7) et devrait être étendu au niveau de la colonne cervicale supérieure (C1-C2) pour une meilleure visualisation de l'anatomie, y compris de l'épiglotte et des cordes vocales[1].
- Réaliser la manoeuvre de Sellick[2][14] :
- appliquer une pression derrière le cartilage cricoïde vers le bas à l'aide du pouce et de l'index
- maintenir cette position jusqu'à la confirmation de la fin de l'intubation
- un membre de l'équipe devrait être spécifiquement assigné à s'occuper de cette manoeuvre[2].

Placement du tube et gestion
Intubation
Les étapes d'intubation sont les suivantes :
- Ouvrir la bouche du patient avec la technique des ciseaux[1] :
- placer le pouce droit sur le majeur droit et insérer la main droite dans la bouche du patient
- cisailler la bouche du patient en croisant le pouce et le majeur.
- Insérer le laryngoscope dans la bouche du patient avec un mouvement de balayage de la droite vers la gauche, en déplaçant la langue hors de la vue[1].
- Localiser l'épiglotte et placer le laryngoscope dans la vallécule[1] :
- effectuer un mouvement ventral et inférieur en gardant le poignet rigide sans abduction ni «balancement» de ce dernier
- effectuer une succion afin d'obtenir une meilleure vue et d'éliminer les débris (au besoin)
- appliquer une pression sur le cartilage thyroïdien afin de trouver la glotte et de la garder en vue.
- Passer le tube endotrachéal à travers les cordes vocales et retirer le stylet[1].
- Continuer d'avancer le tube en se basant sur la formule de Chula (profondeur du tube = 0.1 x (hauteur du patient en cm) + 4) qui indique la profondeur à laquelle la sonde endotrachéale doit être avancée lorsqu'elle est mesurée au niveau des dents du patient[1].
- Une fois que le tube est avancé à la bonne distance, gonfler le brassard[1].
Vérification
Vérifier que le tube est bien placé des façons suivantes :
- utiliser un capnographe à la recherche de CO2 (étape obligatoire)[2][5][20][21]
- utiliser un vérificateur de position oesophagienne[2]
- vérifier la présence de condensation sur le tube endotrachéal[1]
- ausculter les poumons bilatéralement [1][20].
Post-intubation
Les étapes à réaliser suite à la confirmation du placement du tube sont les suivantes :
- immobiliser le tube avec du ruban adhésif ou avec un collier de fixation trachéal[8]
- relâcher la manoeuvre de Sellick[20]
- débuter la ventilation mécanique[5]
- réaliser une radiographie thoracique afin de confirmer le placement du tube endotrachéal[1][5][14] (le bout du tube devrait être situé vers la moitié de la trachée[20])
- mainteneir la sédation sur le long terme[5] selon les besoins
- éviter de maintenir la paralysie sur le long terme (l'échelle de sédation Richmond peut être utilisée comme guide)[5]
- garder les moniteurs de signes vitaux actifs[21]
- effectuer des gaz artériels[21]
- rechercher la présence de complications[8]
- revérifier périodiquement que le tube est encore bien placé[8].
Plan B (si les étapes précédentes n'ont pas fonctionné)
Si la sonde endotrachéale ne peut être placée en utilisant la technique standard, plusieurs autres méthodes peuvent être utilisées (garder à l'esprit que le point le plus important est de maintenir une bonne saturation pour le patient)[10] :
- commencer par effectuer au moins trois essais par laryngoscopie directe[10] ou utiliser un laryngoscope vidéo-assisté (glidescope) pour obtenir une meilleure vue de la glotte[1]
- si tous ces essais d'intubation n'ont pas fonctionné, essayer de maintenir l'oxygénation en utilisant un masque laryngé, puis de continuer l'intubation ou de réveiller le patient selon la situation
- si le maintien d'une oxygénation ne fonctionne pas, essayer de curariser et réessayer de ventiler avec le masque, puis réveiller le patient si possible
- si rien de tout cela n'a fonctionné, effectuer une cricothyroïdectomie ou une trachéostomie.
Un cas particulier pertinent à connaître est la prise en charge d'une vue Cormack et Lehane de grade 4[1] :
- l'utilisation de l'inducteur ou de la bougie de sonde trachéale peut permettre de placer le tube à l’intérieur de la trachée
- si la bougie atteint le long de la paroi de la trachée, les crêtes caractéristiques des anneaux trachéaux seront ressenties et le tube endotrachéal pourra alors être introduit.
Situations particulières
Patient obèse
Lors du positionnement d'un patient obèse, il peut être indiqué d'élever son menton. Cela est réalisé en plaçant un objet confortable sous ses épaules et sa tête.[10]
Patiente enceinte
Voici quelques considérations à prendre en compte[10] :
- lors du positionnement d'une patiente en état de grossesse, il peut être pertinent de placer un objet confortable sous la hanche droite
- l'agent d'induction à utiliser de préférence devrait être le propofol
- il n'est pas recommandé d'utiliser des opioïdes
- un monitorage du foetus devrait être réalisé.
Enfants
Voici quelques considérations à prendre en compte[7] :
- afin d'approximer le diamètre du tube endotrachéal, les méthodes suivantes peuvent être utilisées :
- la formule Cole pour les tubes sans brassard : diamètre en mm = (16 + âge en années) / 4
- la formule Motoyama chez les enfants âgés de 2 ans ou plus: en mm = (âge en années) / 4 + 3,5
- la formule de Khine chez les enfants de moins de 2 ans: en mm = (âge en années) / 4 + 3,0
- la mesure du diamètre sous la glotte à l'aide d'ultrasons chez les enfants âgés d'un mois jusqu'à six ans
- pour les enfants âgés de 1 mois à 6 ans, la mesure du diamètre des voies respiratoires sous-glottiques par ultrasons permet de sélectionner une meilleure sonde endotrachéale
- placer un objet confortable sous les épaules chez les jeunes enfants peut faciliter l'intubation[12]
- placer un objet confortable sous la tête chez les adolescents peut faciliter l'intubation[12].
Gériatrie
Il faut considérer qu'une étape de réanimation est généralement plus compliquée à réaliser chez cette population.[22]
Complications
Voici une liste de complications qui peuvent survenir à cause de la procédure[7] :
- saignement
- intubation oesophagienne
- lésion des voies respiratoires oropharyngées ou laryngées
- lésion des cordes vocales
- enflure des tissus mous
- insuffisance respiratoire hypoxique ou hypercapnique :
- traumatisme des dents[13]
- nécrose uvulaire et nécrose de la muqueuse due à la pression du tube endotrachéal contre les structures anatomiques adjacentes[13]
- rupture trachéale (extrêmement rare, mais peut résulter d'une nécrose trachéale due à un surgonflage du brassard ou à un traumatisme direct[13])
- complications cardiovasculaires pouvant résulter d'une manipulation directe du pharynx ou de l'utilisation des médicaments d'induction[13] :
- une stimulation vagale durant la laryngoscopie directe peut causer une bradycardie
- certains médicaments sédatifs peuvent provoquer une hypotension pouvant conduire à un compromis hémodynamique et à un arrêt cardiaque lors de l'intubation de patients gravement malades
- aspiration de vomissements ou d'autres objets (ex. : dents)[13].
Il est pertinent de noter que l'intubation d'un patient ayant subi des blessures à la poitrine peut causer[7] :
- un pneumothorax sous tension :
- les patients atteints d'un pneumothorax doivent avoir une sonde thoracique avant l'intubation
- une fuite d'air due à une blessure bronchique :
- occlure un segment du poumon endommagé avec un bloqueur bronchique peut éviter les fuites d'air.
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Section qui décrit le suivi à effectuer après le traitement (suivi radiologique, biochimique, clinique, etc.). Précisez la fréquence du suivi. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Références
- Cette page a été modifiée ou créée le 2020/11/19 à partir de Tracheal Rapid Sequence Intubation (StatPearls / Tracheal Rapid Sequence Intubation (2020/07/25)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32809427 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 et 1,27 Matthew Schrader et Ivan Urits, StatPearls, StatPearls Publishing, (PMID 32809427, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 et 2,14 Alain Vadeboncoeur et Bruno Bernardin, « Intubation en séquence rapide », Journal de l'Association des médecins d'urgence du Québec, (lire en ligne)
- ↑ 3,0 et 3,1 (en) Lauren Berkow, « Rapid sequence induction and intubation (RSII) for anesthesia », sur UpToDate, (consulté le 1er avril 2021)
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 et 4,7 (en) Rhona CF Sinclair et Mark C Luxton, « Rapid sequence induction », Continuing Education in Anaesthesia Critical Care & Pain, vol. 5, no 2, , p. 45–48 (DOI 10.1093/bjaceaccp/mki016, lire en ligne)
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 5,11 5,12 5,13 et 5,14 (en) Calvin A. Brown III, John C. Sakles et Nathan W. Mick, The Walls Manual of Emergency Airway Management, Wolters Kluwer,
- ↑ 6,0 6,1 et 6,2 (en) Stuart F. Reynolds, « Airway Management of the Critically Ill Patient *: Rapid-Sequence Intubation », CHEST Journal, vol. 127, no 4, , p. 1397 (ISSN 0012-3692, DOI 10.1378/chest.127.4.1397, lire en ligne)
- ↑ 7,0 7,1 7,2 7,3 7,4 7,5 7,6 7,7 7,8 et 7,9 Usha Avva, Julie M. Lata et John Kiel, StatPearls, StatPearls Publishing, (PMID 29262130, lire en ligne)
- ↑ 8,00 8,01 8,02 8,03 8,04 8,05 8,06 8,07 8,08 8,09 et 8,10 (en) « Rapid Sequence Intubation Guide - Adult », sur Conseil Cri de la santé et des services sociaux de la Baie James, (consulté le 30 décembre 2021)
- ↑ 9,00 9,01 9,02 9,03 9,04 9,05 9,06 9,07 9,08 9,09 9,10 9,11 9,12 9,13 9,14 9,15 9,16 9,17 9,18 9,19 9,20 9,21 9,22 9,23 9,24 9,25 9,26 9,27 9,28 9,29 9,30 9,31 9,32 9,33 9,34 9,35 9,36 9,37 9,38 9,39 9,40 9,41 9,42 9,43 9,44 9,45 9,46 9,47 et 9,48 (en) Joanna L. Stollings, Daniel A. Diedrich, Lance J. Oyen et Daniel R. Brown, « Rapid-Sequence Intubation: A Review of the Process and Considerations When Choosing Medications », Annals of Pharmacotherapy, vol. 48, no 1, , p. 62–76 (ISSN 1060-0280 et 1542-6270, DOI 10.1177/1060028013510488, lire en ligne)
- ↑ 10,00 10,01 10,02 10,03 10,04 10,05 10,06 10,07 10,08 10,09 10,10 10,11 10,12 10,13 10,14 10,15 10,16 10,17 10,18 10,19 10,20 10,21 10,22 10,23 10,24 10,25 10,26 10,27 10,28 10,29 10,30 10,31 10,32 et 10,33 Louis-Pierre Poulin, Mathieu Montpetit-Tourangeau et Yanouchka Labrousse, « La prise en charge des voies respiratoires chez l'adulte », Le médecin du Québec,
- ↑ 11,0 11,1 11,2 et 11,3 (en) « Rapid Sequence Intubation Course Manual », sur Health Vermont, (consulté le 1er avril 2021)
- ↑ 12,0 12,1 12,2 et 12,3 (en) &Na;, « Erratum: », Pediatric Emergency Care, vol. 21, no 11, , p. 805 (ISSN 0749-5161, DOI 10.1097/01.pec.0000193903.58692.9b, lire en ligne)
- ↑ 13,00 13,01 13,02 13,03 13,04 13,05 13,06 13,07 13,08 13,09 13,10 13,11 et 13,12 Andrea C. Alvarado et Patricia Panakos, StatPearls, StatPearls Publishing, (PMID 32809565, lire en ligne)
- ↑ 14,00 14,01 14,02 14,03 14,04 14,05 14,06 14,07 14,08 14,09 14,10 14,11 14,12 14,13 14,14 14,15 14,16 14,17 14,18 14,19 14,20 14,21 14,22 14,23 14,24 14,25 14,26 14,27 14,28 14,29 14,30 14,31 14,32 14,33 14,34 14,35 14,36 14,37 14,38 14,39 14,40 14,41 14,42 14,43 14,44 14,45 14,46 14,47 14,48 14,49 14,50 14,51 14,52 14,53 14,54 14,55 14,56 14,57 14,58 14,59 14,60 14,61 14,62 14,63 14,64 14,65 14,66 14,67 14,68 et 14,69 (en) Sharon Elizabeth Mace, « Challenges and Advances in Intubation: Rapid Sequence Intubation », Emergency Medicine Clinics of North America, vol. 26, no 4, , p. 1043–1068 (DOI 10.1016/j.emc.2008.10.002, lire en ligne)
- ↑ 15,0 15,1 15,2 15,3 et 15,4 (en) Scott Weingart, « Push-dose pressors for immediate blood pressure control », Clinical and Experimental Emergency Medicine, vol. 2, no 2, , p. 131–132 (ISSN 2383-4625, PMID 27752585, Central PMCID PMC5052865, DOI 10.15441/ceem.15.010, lire en ligne)
- ↑ Vanessa Moll, « Voies et appareils respiratoires », sur Le manuel Merck, (consulté le 31 décembre 2021)
- ↑ 17,00 17,01 17,02 17,03 17,04 17,05 17,06 17,07 17,08 17,09 17,10 17,11 17,12 17,13 17,14 17,15 17,16 et 17,17 (en) « Rapid Sequence Intubation: Medications, dosages, and recommendations », sur School of Medicine, University of Missouri-Kansas City (consulté le 2 avril 2021)
- ↑ Evan Richards, Michael J. Lopez et Christopher V. Maani, StatPearls, StatPearls Publishing, (PMID 30521222, lire en ligne)
- ↑ 19,0 19,1 19,2 19,3 19,4 et 19,5 Alec K. Statler, Christopher V. Maani et Arpan Kohli, StatPearls, StatPearls Publishing, (PMID 31613441, lire en ligne)
- ↑ 20,0 20,1 20,2 20,3 20,4 et 20,5 (en) « Airway Management: "7 Ps of RSI" », sur Emergency Medicine BerbeeWalsh Department (consulté le 2 avril 2021)
- ↑ 21,0 21,1 21,2 et 21,3 (en) Dr. Brijesh S. Goswami et Dr. Samira N. Parikh, « Rapid Sequence Intubation Method For Emergency Endotracheal Intubation », International Journal of Scientific Research,
- ↑ Dr James French, Dr Tushar Pishe, Sue Benjamin, Leisa Ouellet, Julie Ringuette et Ian Watson, « L’intubation en séquence rapide et l’analgésie et la sédation après l’intubation chez les patients traumatisés majeurs adultes », sur Programme de traumatologie du Nouveau-Brunswick, (consulté le 1er avril 2021)
- ↑ La lame Macintosh possède une spatule incurvée qui est utilisée pour se rapprocher de la courbure de la langue et qui permet de déplacer l'épiglotte, la mandibule, l'os hyoïde et d'autres tissus mous hors de la vue de la glotte. La lame Macintosh doit être placée à l'intérieur de la vallécule à la base de la langue. Une lame Miller est plate et elle permet de passer par dessus l'épiglotte afin de révéler les cordes vocales.
- ↑ Une lame Macintosh 3 mesure 13 cm et convient à la plupart des adultes de taille moyenne. Une lame Macintosh 4 de 15,5 cm peut être utile si la lame Macintosh 3 est trop courte.