Épiglottite
| Maladie | |||
 Épiglottite à l'endoscopie | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Sepsis, Stridor, Détresse respiratoire, Tachycardie , Tirage , Tachypnée , Choc septique, Position du tripode, Hypersialorrhée, Diminution du murmure vésiculaire, ... [+] | ||
| Symptômes |
Dysphagie, Stridor, Dyspnée , Odynophagie, Dysphonie, Anxiété , Hypersalivation, Douleur à la gorge | ||
| Diagnostic différentiel |
Pneumonie chez l'adulte, Angio-œdème, Diphtérie, Uvulite, Abcès péri-amygdalien, Abcès rétropharyngé, Corps étrangers des voies aériennes, Trachéite bactérienne, Traumatisme laryngotrachéal, Laryngotrachéite | ||
| Informations | |||
| Terme anglais | Epiglottitis | ||
| Wikidata ID | Q1347065 | ||
| Spécialités | ORL, Pédiatrie, Soins intensifs, Médecine d'urgence | ||
| |||
L'épiglottite est une affection inflammatoire, généralement d'origine infectieuse, de l'épiglotte et des structures voisines (cartilages aryténoïdes, plis ary-épiglottiques et vallécules). L'épiglottite est une maladie potentiellement mortelle qui provoque un œdème profond des voies respiratoires supérieures pouvant entraîner une asphyxie et un arrêt respiratoire.[1][2]
Épidémiologie
Depuis l'ajout du vaccin Hib au calendrier de vaccination des nourrissons dans de nombreux pays du monde, l'incidence annuelle de l'épiglottite chez les enfants a globalement diminué: dans les pays développés, le nombre de cas annuels par 100 000 habitants, qui était de 1,4 à 6,1, si situe actuellement entre 0,3 et 0,8. [3] De plus, les enfants ayant souffert d'une épiglottite avant la période post-vaccinale étaient âgés d'environ trois ans, alors que dans la période post-vaccinale, ils avaient entre six et douze ans. [2][4]
Chez les adultes, cependant, l'incidence est restée stable ou en augmentation. Alors que dans le passé on croyait que l'épiglottite était principalement une maladie touchant les jeunes enfants, il est maintenant beaucoup plus probable que les praticiens la rencontrent chez les adultes. [3][5][6]
Étiologies
Étiologies infectieuses
Les étiologies infectieuses sont [2][7][8][9]
- L'haemophilus influenzae type b (Hib) traditionnellement, mais l'Hib est en baisse depuis l'introduction de la vaccination (surtout chez les enfants).
- La majorité des cas actuelle implique les pathogènes suivants :
- Chez les immunodéprimés :
- le pseudomonas aeruginosa
- le candida spp.
- le mycobacterium tuberculosis.
- Certains virus (VZV, herpès simplex, virus d'Epstein Barr) peuvent entraîner le développement d'une surinfection bactérienne.
Étiologies non infectieuses
Les étiologies non infectieuses sont : [10][11][12][13][14][15][16][17]
- le traumatisme laryngotrachéal, la brûlure thermique, l'ingestion d'agent caustique, l'ingestion d'un corps étranger
- les syndromes lymphoprolifératifs, la maladie du greffon contre l'hôte, la leucémie aiguë, la lymphohistiocytose
- la maladie de Kawasaki
- le syndrome de Stevens-Johnson.
Physiopathologie
Avant le développement du vaccin contre Haemophilus influenzae de type b (Hib), la majorité des cas étaient causés par cette bactérie et la maladie était beaucoup plus courante. Dans l'ère post-vaccinale, les agents pathogènes responsables sont plus variés et peuvent également être polymicrobiens. [2]
L'épiglottite est une infection aiguë potentiellement fatale qui consiste en une cellulite de l’épiglotte, des plis ary-épiglottiques et des autres tissus adjacents entraînant un rétrécissement critique des voies respiratoires et une importante obstruction inspiratoire. Celle-ci est causée par une bactériémie et/ou une invasion directe de la couche épithéliale par le pathogène. La source d’agents pathogènes provient principalement du nasopharynx postérieur. Un traumatisme microscopique de la surface épithéliale secondaire à un bris muqueux par l’infection ou à la déglutition d’une nourriture peut être un facteur prédisposant.
L’œdème de l’épiglotte et de ses structures adjacentes se propage dans l’espace entre la couche épithéliale squameuse et le cartilage épiglottique qui est abondant en vaisseaux lymphatiques et sanguins. L’inflammation épargne la région sous-glottique puisque l’épithélium atteint s’arrête aux cordes vocales.
L'oedème supraglottique réduit le calibre des voies aériennes supérieures, provoquant un flux d'air turbulent pendant l'inspiration (stridor). Des mécanismes supplémentaires d’obstruction incluent le recourbement postérieur et inférieur de l’épiglotte (mécanisme de valve à bille) et l’aspiration des sécrétions oropharyngées. L’obstruction des voies aériennes peut progresser rapidement et entraîner un arrêt cardio-respiratoire. Les signes et symptômes sévères d’obstruction des voies aériennes peuvent apparaître tardivement quand l’œdème est très avancé.[18][2]
Présentation clinique

Facteurs de risque
Les facteurs de risque comprennent : [18][19]
- les patients non-immunisés contre Hib (Immunisation incomplète, insuffisante, ou non faite)[note 1]
- l'immunosupression.
Certains hôtes peuvent être génétiquement plus sensibles à une infection invasive à Hib.
Questionnaire
- Drooling
- Dysphagia
- Distress
Les symptômes de l'épiglottite sont : [2][20][21]
- la dyspnée et un stridor (ceci est préoccupant pour une obstruction des voies aériennes supérieures imminente)
- l'odynophagie [Pr: 100 %] et la dysphagie [Pr: 80 %][note 2]
- une douleur à la gorge [Pr: 92 %[22]]
- la dysphonie [Pr: 75 %] (la voix est souvent décrite comme « en patate chaude »)
- l'hypersalivation[note 3]
- la détresse ou l'anxiété.
Les adultes peuvent présenter des symptômes minimes.
D'autres éléments à rechercher au questionnaire de l'épiglottite sont : [2]
- la survenue généralement brutale des symptômes (au cours des dernières 24 h)[note 4]
- les symptômes prodromiques de courte durée ou absents
- une infection des voies respiratoires supérieures antérieure possible
- l'absence de toux, d'écoulement nasal ou d’autres symptômes suggestifs d’une IVRS.
Examen clinique
L'examen physique de l'épiglottite peut démontrer les éléments suivants : [2][18][20][23][24]
- aux signes vitaux :
- de la fièvre > 38,5 °C
- des signes de choc septique ou de sepsis (tachycardie, hypotension artérielle, tachypnée, diminution de la perfusion périphérique, etc.)
- une désaturation (signe d'insuffisance respiratoire imminente)
- à l'apparence générale :
- le patient semble très inconfortable et toxique[note 5]
- le patient adopte la position du tripode, la position assise, la position de reniflement ou à quatre pattes[note 6][note 7]
- à l'examen pulmonaire :
- des signes de détresse respiratoire et d'insuffisance respiratoire (tachypnée ou bradypnée, stridor, tirage, cyanose)
- des murmures vésiculaires normaux ou diminués[note 8]
- à l'examen ORL
- éviter toute insertion d'instruments dans la gorge des patients car cela peut précipiter une obstruction des voies respiratoires (effectuer l'examen au bloc opératoire si nécessaire)
- un pharynx ou une luette normale [Pr: 62 %[25]] (classiquement) ou un érythème du pharynx [Pr: 38 %[26]]
- l'épiglottite peut atteinte la luette et le pharynx alors un examen normal n'exclue pas la maladie[27]
- l'hypersialorrhée
- une douleur à la palpation de l'avant du cou
- des lymphadénopathies possibles (ganglions cervicaux hypertrophiés et douloureux).
Les patients doivent également être examinés pour des foyers d'infection extra-épiglottiques (par exemple, pneumonie, adénite cervicale, cellulite, arthrite septique ou moins fréquemment, méningite), en particulier si une infection à S. pneumoniae ou à Haemophilus influenzae de type b est une possibilité. L'évaluation supplémentaire de l'infection extra-épiglottique est guidée par les résultats cliniques. [18]
Examens paracliniques
Laboratoire
Chez les patients qui présentent une épiglottite, les examens suivants doivent être demandés :[18]
- la FSC qui démontrera probablement une leucocytose et une neutrophilie
- les ions et la créatininémie
- un gaz capillaire peut démontrer l'hypoxie et l'hypercapnie [note 9]
- les lactates
- des hémocultures
- des écouvillons de culture de l'épiglotte.
Les écouvillons de culture de l'épiglotte ne doivent être obtenus que chez les patients avec des voies aériennes sécurisées (intubation ou trachéotomie). Chez les jeunes enfants, l'agitation causée par la douleur peut aggraver la détresse respiratoire.
Imagerie
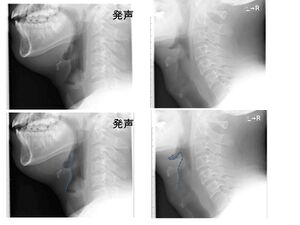
Le diagnostic de l'épiglottite est avant tout clinique, mais chez les patients stables, les investigations suivantes peuvent être ajoutées :[2][28][29]
- Une radiographie latérale du cou montrera un épaississement de l'épiglotte avec le 'signe de pouce [Pr: 79 %]', qui indique une inflammation sévère de l'épiglotte avec un potentiel de perte irrévocable des voies respiratoires. On peut visualiser aussi l'effacement de la vallécule du à l'œdème antérieur de l'épiglotte. La radiographie n’est pas nécessaire pour poser le diagnostic, mais peut être utilisée pour affiner le diagnostic différentiel. Cela ne doit être effectué que chez les patients les plus stables, confortables et coopératifs. Une radiographie au chevet peut être effectuée si le patient n'est pas suffisamment stable pour être transporté en radiologie.
- La fibroscopie souple (nasolaryngoscopie) est l'examen de référence. Celle-ci doit être effectuée dans un environnement contrôlé en raison du risque d'induction d'un laryngospasme. En cas de suspicion clinique d'épiglottite aiguë, le patient doit être emmené d'urgence en salle d'opération pour un examen des voies aériennes dans les conditions les plus optimales possibles. Le plateau technique pour une éventuelle intubation endotrachéale et/ou trachéotomie doit être préparé.
- La tomodensitométrie des tissus mous du cou avec contraste est rarement nécessaire et peut être très dangereux. Placer le patient en décubitus dorsal peut déclencher des crises respiratoires. Si ce diagnostic est établi de manière inattendue sur un scanner, l'enfant (ou l'adulte) ne doit pas être laissé seul dans la salle de radiologie et doit être transporté d'urgence vers la salle d'opération pour une évaluation des voies respiratoires et une éventuelle intubation.[2]
- La radiographie pulmonaire peut révéler une pneumonie concomitante chez 10 à 15 % des patients.
Diagnostic
La diagnostic de l'épiglottite est un diagnostic suspecté cliniquement et radiologiquement, puis confirmé par nasolaryngoscopie. [18] En raison du potentiel d'évolution rapide vers une obstruction complète des voies respiratoires, le seuil de suspicion d'épiglottite doit être bas. [30] Il n'existe pas de critère diagnostique spécifique pour l'épiglottite.
Diagnostic différentiel
Le diagnostic différentiel comprend : [18][31][32][33]
- un corps étranger intralaryngé (généralement pas de fièvre, début subit)
- la laryngotrachéite (croup) (toux ressemblant à des aboiements, bonne réponse aux bronchodilatateurs) [note 10]
- l'abcès péri-amygdalien (Hypertrophie amygdalienne avec déviation de la luette) [note 11]
- l'abcès rétropharyngé (douleur au cou, trismus) [note 12]
- l'angioedème secondaire à une anaphylaxie ou d'origine héréditaire (implication du visage, des lèvres, du larynx et des intestins) [34]
- la trachéite bactérienne (toux productive) [note 13]
- la diphtérie respiratoire (gorge irritée, membrane diphtérique) [note 14]
- l'uvulite (luette érythémateuse, douloureuse et gonflée) [35][note 15]
- la pneumonie bactérienne sévère (crépitants, consolidation pulmonaire)
- un traumatisme des voies respiratoires supérieures ou blessure thermique.
Traitement
| Traitement | Explications |
|---|---|
| Prise en charge générale |
|
| Intubation et ventilation mécanique | Sécuriser les voies respiratoires:
|
| Antibiothérapie | Commencer l'antibiothérapie empirique. Une fois les résultats de culture et de sensibilité disponibles, le schéma thérapeutique doit être ajusté. Il n'existe pas de guide de pratique clinique sur le traitement empirique de l'épiglottite : les traitements suggérés varient en fonction des références consultées.
|
| Glucocorticoïdes |
|
| Bronchodilatateurs |
|
| Sédatifs et anxiolytiques |
|
Complications
Les complications sont : [36]
- l'obstruction des voies respiratoires[note 16]
- l'arrêt respiratoire (7-11 %) [23]
- le décès (< 1 % chez enfants, ≤ 3.3 % chez adultes)
- une infection secondaire (cellulite, adénite cervicale, empyème, méningite, pneumonie, arthrite septique, angine de Ludwig, abcès épiglottique) [2]
- le sepsis et le choc septique [2]
- l'épiglottite nécrosante[note 17]
- l'œdème pulmonaire. [23]
Évolution
Pour la plupart des patients atteints d'épiglottite, le pronostic est bon lorsque le diagnostic et le plan de traitement sont établis rapidement. Avec un traitement approprié, l'état de la plupart des patients s'améliore dans les 48 à 72 heures, mais les antibiotiques sont toujours nécessaires pendant 7 jours. Seuls les patients apyrétiques doivent être renvoyés chez eux. Même ceux qui nécessitent une intubation sont généralement extubés en quelques jours sans séquelles résiduelles. Cependant, lorsque le diagnostic est établi tardivement chez les enfants, une altération des voies respiratoires peut survenir et la mort est possible. [2]
La cause du décès est généralement une obstruction soudaine des voies respiratoires supérieures et une difficulté d'intubation du patient, avec un oedème important des structures laryngées. Ainsi, chaque patient admis avec un diagnostic d'épiglottite aiguë doit être vu par un oto-rhino-laryngologiste ou un anesthésiste et un plateau de trachéotomie doit être mis à disposition au chevet du patient. [2]
Prévention
Les contacts étroits des patients infectés par H. influenzae qui ne sont pas immunisés doivent se voir prescrire une prophylaxie comme la rifampicine. On peut choisir d'administrer le vaccin Hib, mais il n'est pas efficace à 100 %.
Les patients qui ont des épisodes récurrentes d'épiglottite aiguë justifient un examen d'immunosuppression.
Pour prévenir l'épiglottite, la vaccination doit être encouragée. Les enfants doivent être vaccinés selon le calendrier prescrit par l'OMS. [2]
Notes
- ↑ Vérifier si la série vaccinale primaire (contre Hemophilus influenzae type B) a été reçue en entier.
- ↑ Gravité du mal de gorge hors de proportion avec les résultats de l'examen oropharyngé
- ↑ Drooling en anglais
- ↑ Les symptômes peuvent être très légers pendant plusieurs heures à quelques jours, jusqu'à ce qu'ils s'aggravent considérablement, imitant une apparition soudaine.
- ↑ La plupart des enfants ne présente aucun prodrome.
- ↑ L’enfant refuse de parler et se tient assis droit dans la position « de reniflement » caractéristique: le thorax penché vers l’avant et le cou en hyperextension.
- ↑ Les adultes seront probablement réticents à rester allongés à plat ou mal à l'aise en le faisant.
- ↑ Si les murmures vésiculaires sont diminués, ceci pourrait indiquer une diminution de l'entrée d'air.
- ↑ Comme les symptômes associés à un travail ventilatoire accru ne sont pas aussi marqués que ceux du croup, la gravité de la maladie pourrait être sous-estimée, entraînant ainsi un risque d’hypoxie et hypercapnie progressives chez l’enfant.
- ↑ Apparition retardée (12-48 h); typiquement chez des enfants de 6 à 36 mois.
- ↑ Typiquement chez les enfants plus âgés et les adolescents.
- ↑ Typiquement chez les enfants de 2 à 4 ans.
- ↑ Apparition soudaine (moins de 24 h) ou avec des symptômes prodromiques pendant 1 à 3 jours et sévère détérioration.
- ↑ Extrêmement rare dans les pays où les taux de vaccination contre la diphtérie sont élevés.
- ↑ Rarement isolée, typiquement accompagnée de pharygnite ou épiglottite.
- ↑ Inhabituelle; peut survenir de manière imprévisible à tout moment de la maladie ou du traitement
- ↑ Une complication rare de l'épiglottite chez les patients présentant un déficit immunitaire (p.ex., infection par le VIH, lymphohistiocytose hémophagocytaire)
Références
- Cette page a été modifiée ou créée le 2020/11/29 à partir de Epiglottitis (StatPearls / Epiglottitis (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28613691 (livre).
- ↑ Samantha M. Baird, Philip A. Marsh, Alex Padiglione et Jason Trubiano, « Review of epiglottitis in the post Haemophilus influenzae type-b vaccine era », ANZ journal of surgery, vol. 88, no 11, , p. 1135–1140 (ISSN 1445-2197, PMID 30207030, DOI 10.1111/ans.14787, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 et 2,16 Amanda M. Guerra et Muhammad Waseem, StatPearls, StatPearls Publishing, (PMID 28613691, lire en ligne)
- ↑ 3,0 et 3,1 M. Simon, M. Cour et L. Argaud, « Épiglottites aiguës sévères de l’adulte », Réanimation, vol. 25, no S2, , p. 62–68 (ISSN 1624-0693 et 1951-6959, DOI 10.1007/s13546-016-1193-4, lire en ligne)
- ↑ David F. Butler et Angela L. Myers, « Changing Epidemiology of Haemophilus influenzae in Children », Infectious Disease Clinics of North America, vol. 32, no 1, , p. 119–128 (ISSN 1557-9824, PMID 29233576, DOI 10.1016/j.idc.2017.10.005, lire en ligne)
- ↑ (en) Sidhartha R. Ramlatchan, Nicholas Kramer et Latha Ganti, « Back to Basics: A Case of Adult Epiglottitis », Cureus, vol. 10, no 10, (ISSN 2168-8184, PMID 30613442, Central PMCID PMC6314392, DOI 10.7759/cureus.3475, lire en ligne)
- ↑ (en) H. L. Ng, L. M. Sin, M. F. Li et T. L. Que, « Acute epiglottitis in adults: a retrospective review of 106 patients in Hong Kong », Emergency Medicine Journal, vol. 25, no 5, , p. 253–255 (ISSN 1472-0205 et 1472-0213, PMID 18434453, DOI 10.1136/emj.2007.050153, lire en ligne)
- ↑ Ann Sophie Schröder, Carolin Edler et Jan Peter Sperhake, « Sudden death from acute epiglottitis in a toddler », Forensic Science, Medicine, and Pathology, vol. 14, no 4, , p. 555–557 (ISSN 1556-2891, PMID 29926438, DOI 10.1007/s12024-018-9992-8, lire en ligne)
- ↑ Yao-Te Tsai, Ethan I. Huang, Geng-He Chang et Ming-Shao Tsai, « Risk of acute epiglottitis in patients with preexisting diabetes mellitus: A population-based case-control study », PloS One, vol. 13, no 6, , e0199036 (ISSN 1932-6203, PMID 29889887, Central PMCID 5995441, DOI 10.1371/journal.pone.0199036, lire en ligne)
- ↑ Cheng Chen, Mukil Natarajan, David Bianchi et Georg Aue, « Acute Epiglottitis in the Immunocompromised Host: Case Report and Review of the Literature », Open Forum Infectious Diseases, vol. 5, no 3, , ofy038 (ISSN 2328-8957, PMID 29564363, Central PMCID 5846294, DOI 10.1093/ofid/ofy038, lire en ligne)
- ↑ M. Harjacek, A. E. Kornberg, E. W. Yates et P. Montgomery, « Thermal epiglottitis after swallowing hot tea », Pediatric Emergency Care, vol. 8, no 6, , p. 342–344 (ISSN 0749-5161, PMID 1454643, DOI 10.1097/00006565-199212000-00009, lire en ligne)
- ↑ R. M. Kulick, S. M. Selbst, M. D. Baker et G. A. Woodward, « Thermal epiglottitis after swallowing hot beverages », Pediatrics, vol. 81, no 3, , p. 441–444 (ISSN 0031-4005, PMID 3344188, lire en ligne)
- ↑ Katherine R. Kavanagh et James S. Batti, « Traumatic epiglottitis after foreign body ingestion », International Journal of Pediatric Otorhinolaryngology, vol. 72, no 6, , p. 901–903 (ISSN 0165-5876, PMID 18378009, DOI 10.1016/j.ijporl.2008.01.033, lire en ligne)
- ↑ (en) H. C. Cocks et I. J. M. Johnson, « Acute epiglottitis: a presentation of haemophagocytic lymphohistiocytosis », The Journal of Laryngology & Otology, vol. 115, no 10, , p. 819–820 (ISSN 1748-5460 et 0022-2151, DOI 10.1258/0022215011909044, lire en ligne)
- ↑ K. W. Rosbe, A. R. Perez-Atayde, D. W. Roberson et M. Kenna, « Pathology forum: quiz case 1. Diagnosis: posttransplant lymphoproliferative disease (PTLD) of the epiglottis », Archives of Otolaryngology--Head & Neck Surgery, vol. 126, no 9, , p. 1153; discussion 1157–1158 (ISSN 0886-4470, PMID 10979133, DOI 10.1001/archotol.126.9.1153, lire en ligne)
- ↑ J. I. de Diego, M. P. Prim, D. Hardisson et A. J. del Palacio, « Graft-vs-host disease as a cause of enlargement of the epiglottis in an immunocompromised child », Archives of Otolaryngology--Head & Neck Surgery, vol. 127, no 4, , p. 439–441 (ISSN 0886-4470, PMID 11296055, DOI 10.1001/archotol.127.4.439, lire en ligne)
- ↑ (en) « Adult onset Kawasaki disease presenting with acute epiglottitis findings », Brazilian Journal of Otorhinolaryngology, vol. 86, , p. 67–71 (ISSN 1808-8694, DOI 10.1016/j.bjorl.2017.09.001, lire en ligne)
- ↑ (en) T. Bhoopat et L. Bhoopat, « Sudden death in Stevens-Johnson syndrome: a case report », Forensic Science International, vol. 67, no 3, , p. 197–203 (ISSN 0379-0738, DOI 10.1016/0379-0738(94)90090-6, lire en ligne)
- ↑ 18,0 18,1 18,2 18,3 18,4 18,5 et 18,6 « UpToDate », sur www.uptodate.com (consulté le 7 décembre 2020)
- ↑ (en) D M Ambrosino, G Schiffman, E C Gotschlich et P H Schur, « Correlation between G2m(n) immunoglobulin allotype and human antibody response and susceptibility to polysaccharide encapsulated bacteria. », Journal of Clinical Investigation, vol. 75, no 6, , p. 1935–1942 (ISSN 0021-9738, PMID 3924957, Central PMCID PMC425551, DOI 10.1172/JCI111909, lire en ligne)
- ↑ 20,0 et 20,1 (en) Anton Helman, « ENT Emergencies Tips & Tricks », sur Emergency Medicine Cases, (consulté le 3 décembre 2021)
- ↑ H L Ng, L M Sin, M F Li et T L Que, « Acute epiglottitis in adults: a retrospective review of 106 patients in Hong Kong », Emergency Medicine Journal, vol. 25, no 5, , p. 253–255 (ISSN 1472-0205 et 1472-0213, DOI 10.1136/emj.2007.050153, lire en ligne)
- ↑ https://pubmed.ncbi.nlm.nih.gov/31173373/
- ↑ 23,0 23,1 et 23,2 Jean Michel Liet, Francis Leclerc, Anne-Marie Guerguerian, Jaques Sizun, Sheldon Spier, Urgences et soins intensifs pédiatrique, Éditions du CHU Sainte-Justine, (ISBN 978-2-89619-084-3), p. 320
- ↑ Elizabeth Guardiani, Morgan Bliss et Earl Harley, « Supraglottitis in the era following widespread immunization against Haemophilus influenzae type B: evolving principles in diagnosis and management », The Laryngoscope, vol. 120, no 11, , p. 2183–2188 (ISSN 1531-4995, PMID 20925091, DOI 10.1002/lary.21083, lire en ligne)
- ↑ https://pubmed.ncbi.nlm.nih.gov/31173373/
- ↑ https://pubmed.ncbi.nlm.nih.gov/31173373/
- ↑ J. Lance Lichtor, Maricarmen Roche Rodriguez, Nicole L. Aaronson et Todd Spock, « Epiglottitis: It Hasn't Gone Away », Anesthesiology, vol. 124, no 6, , p. 1404–1407 (ISSN 1528-1175, PMID 27031010, DOI 10.1097/ALN.0000000000001125, lire en ligne)
- ↑ (en) Claude Abdallah, « Acute epiglottitis: Trends, diagnosis and management », Saudi Journal of Anaesthesia, vol. 6, no 3, , p. 279 (ISSN 1658-354X, PMID 23162404, Central PMCID PMC3498669, DOI 10.4103/1658-354X.101222, lire en ligne)
- ↑ (en-US) « REBEL Core Cast 11.0 - Epiglottitis », sur REBEL EM - Emergency Medicine Blog, (consulté le 3 décembre 2021)
- ↑ (en) Fergal Glynn et John E. Fenton, « Diagnosis and management of supraglottitis (Epiglottitis) », Current Infectious Disease Reports, vol. 10, no 3, , p. 200–204 (ISSN 1523-3847 et 1534-3146, DOI 10.1007/s11908-008-0033-8, lire en ligne)
- ↑ (en) Claude Abdallah, « Acute epiglottitis: Trends, diagnosis and management », Saudi Journal of Anaesthesia, vol. 6, no 3, , p. 279 (ISSN 1658-354X, PMID 23162404, Central PMCID PMC3498669, DOI 10.4103/1658-354X.101222, lire en ligne)
- ↑ 32,0 et 32,1 (en-US) « Epiglottitis – Knowledge for medical students and physicians », sur www.amboss.com (consulté le 3 décembre 2020)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 8 décembre 2020)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 7 décembre 2020)
- ↑ H. T. Lathadevi, R. N. Karadi, R. V. Thobbi et S. P. Guggarigoudar, « Isolated uvulitis: An uncommon but not a rare clinical entity », Indian Journal of Otolaryngology and Head and Neck Surgery: Official Publication of the Association of Otolaryngologists of India, vol. 57, no 2, , p. 139–140 (ISSN 2231-3796, PMID 23120151, Central PMCID 3450958, DOI 10.1007/BF02907669, lire en ligne)
- ↑ 36,0 et 36,1 « UpToDate », sur www.uptodate.com (consulté le 7 décembre 2020)
- ↑ Roger Zoorob, Mohamad A. Sidani, Richard D. Fremont et Courtney Kihlberg, « Antibiotic Use in Acute Upper Respiratory Tract Infections », American Family Physician, vol. 86, no 9, , p. 817–822 (ISSN 0002-838X et 1532-0650, lire en ligne)
- ↑ « Epiglottitis - WikEM », sur wikem.org (consulté le 3 décembre 2021)
- ↑ « Epiglottitis – Management : BC Emergency Medicine Network », sur www.bcemergencynetwork.ca (consulté le 3 décembre 2021)
- ↑ « Epiglottitis - Clinical guidelines », sur medicalguidelines.msf.org (consulté le 3 décembre 2021)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 3 décembre 2021)
- ↑ (en) « Cefotaxime Dosage Guide with Precautions », sur Drugs.com (consulté le 12 décembre 2020)
- ↑ (en) « Ceftriaxone Dosage Guide with Precautions », sur Drugs.com (consulté le 12 décembre 2020)
- ↑ (en) « Vancomycin Dosage Guide with Precautions », sur Drugs.com (consulté le 12 décembre 2020)
- ↑ (en) « Clindamycin | Johns Hopkins ABX Guide », sur www.hopkinsguides.com (consulté le 14 juin 2021)
- ↑ (en) « Levofloxacin Dosage Guide with Precautions », sur Drugs.com (consulté le 12 décembre 2020)
- ↑ (en) « Amoxicillin / Clavulanate Dosage Guide with Precautions », sur Drugs.com (consulté le 12 décembre 2020)
