« Utilisatrice:Dania Sakr/Brouillons/Urticaire » : différence entre les versions
| Ligne 138 : | Ligne 138 : | ||
=== Phénomènes immunologiques<ref name="Jaf2015" /><ref name=":1">{{Citation d'un article|langue=fr|prénom1=U.|nom1=Blank|prénom2=B.|nom2=David|titre=Agrégation des récepteurs à IgE et activation membranaire|périodique=Revue Française d'Allergologie et d'Immunologie Clinique|volume=38|numéro=10|date=1998-12-01|issn=0335-7457|doi=10.1016/S0335-7457(98)80156-1|lire en ligne=https://www.sciencedirect.com/science/article/pii/S0335745798801561|consulté le=2022-05-26|pages=878–885}}</ref><ref name=":2">{{Citation d'un article|prénom1=Clive|nom1=Grattan|titre=The urticarias: pathophysiology and management|périodique=Clinical Medicine|volume=12|numéro=2|date=2012-4|issn=1470-2118|pmid=22586795|pmcid=4954105|doi=10.7861/clinmedicine.12-2-164|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4954105/|consulté le=2022-05-26|pages=164–167}}</ref> === | === Phénomènes immunologiques<ref name="Jaf2015" /><ref name=":1">{{Citation d'un article|langue=fr|prénom1=U.|nom1=Blank|prénom2=B.|nom2=David|titre=Agrégation des récepteurs à IgE et activation membranaire|périodique=Revue Française d'Allergologie et d'Immunologie Clinique|volume=38|numéro=10|date=1998-12-01|issn=0335-7457|doi=10.1016/S0335-7457(98)80156-1|lire en ligne=https://www.sciencedirect.com/science/article/pii/S0335745798801561|consulté le=2022-05-26|pages=878–885}}</ref><ref name=":2">{{Citation d'un article|prénom1=Clive|nom1=Grattan|titre=The urticarias: pathophysiology and management|périodique=Clinical Medicine|volume=12|numéro=2|date=2012-4|issn=1470-2118|pmid=22586795|pmcid=4954105|doi=10.7861/clinmedicine.12-2-164|lire en ligne=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4954105/|consulté le=2022-05-26|pages=164–167}}</ref> === | ||
===== Réaction d'hypersensibilité | ===== Réaction d'hypersensibilité type I ===== | ||
Dans les réactions d'hypersensibilité immédiate (type I), une phase de sensibilisation est nécessaire durant laquelle les allergènes seront présentés aux lymphocytes T par des cellules présentatrices d'antigène. Les lymphocytes T vont ensuite signaler aux lymphocytes B de produire des immunoglobulines E (IgE) antigène-spécifiques qui vont venir se fixer sur leurs récepteurs au niveau des cellules immunitaires. Ensuite, lors d'un nouveau contact avec l'allergène, ce dernier se fixe à ces IgE et va entrainer l'agrégation des cellules immunitaires (voir schéma ci-dessous). Par la suite, il se produit la dégranulation des cellules c'est-à-dire la libération des substances vasoactives mentionnées précédemment. Cette réaction peut être localisée ou bien systémique (anaphylaxie). | Dans les réactions d'hypersensibilité immédiate (type I), une phase de sensibilisation est nécessaire durant laquelle les allergènes seront présentés aux lymphocytes T par des cellules présentatrices d'antigène. Les lymphocytes T vont ensuite signaler aux lymphocytes B de produire des immunoglobulines E (IgE) antigène-spécifiques qui vont venir se fixer sur leurs récepteurs au niveau des cellules immunitaires. Ensuite, lors d'un nouveau contact avec l'allergène, ce dernier se fixe à ces IgE et va entrainer l'agrégation des cellules immunitaires (voir schéma ci-dessous). Par la suite, il se produit la dégranulation des cellules c'est-à-dire la libération des substances vasoactives mentionnées précédemment. Cette réaction peut être localisée ou bien systémique (anaphylaxie). | ||
[[Fichier:Phénomène aggrégation dégranulation.jpg|vignette|Schéma du phénomène d'aggrégation précédant la dégranulation d'une cellule immunitaire|alt=|néant]] | [[Fichier:Phénomène aggrégation dégranulation.jpg|vignette|Schéma du phénomène d'aggrégation précédant la dégranulation d'une cellule immunitaire|alt=|néant]] | ||
| Ligne 175 : | Ligne 175 : | ||
===Questionnai<sup></sup>re=== | ===Questionnai<sup></sup>re=== | ||
{{Section ontologique | classe = Maladie | nom = Questionnaire}} | {{Section ontologique | classe = Maladie | nom = Questionnaire}}Le principal symptôme de l'urticaire est une {{Symptôme|nom=éruption cutanée}}. Elle présente typiquement ces 3 caractéristiques : | ||
*les lésions sont bien délimitées | |||
**chaque lésion disparait après 24 h | *de nouvelles lésions peuvent apparaitre, mais chaque lésion disparait après 30 min à 24 h | ||
* | *elle est accompagnée d'une sensation de brûlure, de piqure ou de {{Symptôme|nom=Prurit cutané (symptôme)|affichage=prurit}}. | ||
L'urticaire est parfoit accompagné d'angioedème: | |||
L'urticaire est parfoit accompagné d'angioedème | |||
* œdème soudain et diffus du visage, de la langue | |||
* brûlure, tension, douleur | |||
* dyspnée | |||
* les symptômes durent jusqu'à 72 h.<br /> | |||
===Examen clinique=== | |||
{{Section ontologique | classe = Maladie | nom = Examen clinique}} | |||
*à l'{{Examen clinique|nom=Examen cutané}}: | |||
**des {{Signe | nom = plaques}} migratrices, surélevées, bien circonscrites, érythémateuses, de taille et de forme variées, avec œdème central. | |||
Si les lésions ne sont pas être présentes lors de l'examen phyisique, certaines manoeuvres peuvent être tentées: | |||
* l'exposition aux vibrations à l'aide d'un diapason | |||
* l'exposition à la chaleur ou au froid (stéthoscope ou diapason) | |||
* l'exposition à l'eau | |||
* gratter légèrement la peau avec un ongle ou un crayon. | |||
==Examens paracliniques== | |||
{{Section ontologique | classe = Maladie | nom = Examens paracliniques}}Dans les cas d'urticaire aigue, aucune investigation supplémentaire n'est indiquée. Il peut être pertinent de faire un test d'allergie lorsqu'on suspecte une réaction de type 1 à un allergène alimentaire ou à un médicament. | |||
Les cas d'urticaire chronique | |||
. Des tests allergiques cutanés doivent être effectués, ainsi que les examens biologiques de routine, NFS, examens hématochimiques, bilan hépatique et TSH. Les examens supplémentaires doivent être effectués en fonction de la symptomatologie (p. ex., maladies auto-immunes) et toute anomalie des tests de dépistage (p. ex., sérologies des hépatites et échographie en cas de bilan hépatique anormal; recherche d'œufs et de parasites en cas d'hyperéosinophilie; taux de cryoglobuline en cas d'anomalie du bilan hépatique ou d'élévation de la créatinine; auto-anticorps anti-thyroïde en cas de TSH anormale). | |||
{{ | *{{Investigation | nom = FSC | indication = }}: {{Signe paraclinique | nom = Signe paraclinique 1}}, {{Signe paraclinique | nom = Signe paraclinique 2}}, ... | ||
*{{Investigation | nom = protéine c-réactive | indication = Indication}}: {{Signe paraclinique | nom = Signe paraclinique 3}}, {{Signe paraclinique | nom = Signe paraclinique 4}}, ... | |||
*{{Examen paraclinique|nom=anticorps anti-TPO}} | |||
*dosage des {{Examen paraclinique|nom=IgE}} | |||
==Approche clinique== | |||
== | {{Section ontologique | classe = Maladie | nom = Approche clinique}} | ||
==Diagnostic== | ==Diagnostic== | ||
| Ligne 244 : | Ligne 247 : | ||
{{Section ontologique | classe = Maladie | nom = Diagnostic différentiel}}Le diagnostic différentiel regroupe plusieurs pathologies qui peuvent, durant certaines phases de leur évolution ou via leur atteinte cutanée isolée, mimer l'uritcaire : | {{Section ontologique | classe = Maladie | nom = Diagnostic différentiel}}Le diagnostic différentiel regroupe plusieurs pathologies qui peuvent, durant certaines phases de leur évolution ou via leur atteinte cutanée isolée, mimer l'uritcaire : | ||
* {{Diagnostic différentiel|nom= | * la {{Diagnostic différentiel|nom=dermatite de contact}} | ||
* {{Diagnostic différentiel|nom= | * la {{Diagnostic différentiel|nom=dermatite atopique}} | ||
* {{Diagnostic différentiel|nom= | * l'{{Diagnostic différentiel|nom=érythème polymorphe}} | ||
* | * les exanthémes {{Diagnostic différentiel|nom=Exanthème médicamenteux|affichage=médicamenteux}} et {{Diagnostic différentiel|nom=Exanthème viral|affichage=viraux}} | ||
* {{Diagnostic différentiel|nom= | * la {{Diagnostic différentiel|nom=pemphigoïde bulleuse}} | ||
* {{Diagnostic différentiel|nom= | * la {{Diagnostic différentiel|nom=vascularite urticarienne}} | ||
* le {{Diagnostic différentiel|nom=syndrome d'activation des mastocytes}} | |||
* le {{Diagnostic différentiel|nom=syndrome de Sweet}} | |||
* le {{Diagnostic différentiel|nom=syndrome de Schnitzler}} | |||
* le {{Diagnostic différentiel|nom=syndrome de Gleich}} | |||
* le {{Diagnostic différentiel|nom=syndrome de Well}} | |||
==Traitement== | ==Traitement== | ||
{{Section ontologique | classe = Maladie | nom = Traitement}}La première ligne de traitement sont les antihistaminiques H1. Les anti-H1 de première génération, comme la {{Traitement|nom=diphenhydramine}} ou l'{{Traitement pharmacologique|nom=hydroxyzine|dose=|commercial_name1=Atarax|units=|frequency=|route=PO|duration=}}, sont efficaces, mais causent une sédation ce qui limite leur utilisation. Les anti-H1 de deuxième génération, comme la loratadine, la cétirizine ou la desloratadine bloquent sélectivement les récepteurs H1 périphériques ce qui réduit leur effet sédatif et anticholinergique. | {{Section ontologique | classe = Maladie | nom = Traitement}}La première ligne de traitement sont les antihistaminiques H1. Les anti-H1 de première génération, comme la {{Traitement|nom=diphenhydramine}} ou l'{{Traitement pharmacologique|nom=hydroxyzine|dose=|commercial_name1=Atarax|units=|frequency=|route=PO|duration=}}, sont efficaces, mais causent une sédation ce qui limite leur utilisation. Les anti-H1 de deuxième génération, comme la loratadine, la cétirizine, la rupatadine, la fexofenadine ou la desloratadine bloquent sélectivement les récepteurs H1 périphériques ce qui réduit leur effet sédatif et anticholinergique. Pour l'urticaire chronique, il est recommandé de les prendres régulièrement plutôt qu'au besoin. En cas de réponse insuffisante, il est possible d'augmenter la dose indiquée (jusqu'à 4 fois) sans augmenter le risque d'effet secondaire. Il n'est pas recommandé de combiner plus d'un anti-h1 en même temps. | ||
Les corticostéroïdes sont indiqués dans les cas réfractaires aux antihistaminiques. Leur utilisation à long terme est déconseillée à cause des nombreux effets secondires (la suppression surrénalienne, la prise de poids, l'ostéoporose, l'hyperglycémie, etc.) et le risque de résistance. | Les corticostéroïdes sont indiqués dans les cas réfractaires aux antihistaminiques. Leur utilisation à long terme est déconseillée à cause des nombreux effets secondires (la suppression surrénalienne, la prise de poids, l'ostéoporose, l'hyperglycémie, etc.) et le risque de résistance. | ||
| Ligne 265 : | Ligne 273 : | ||
<ref>{{Citation d'un article|last1=Fedorowicz|first1=Zbys|last2=van Zuuren|first2=Esther J|last3=Hu|first3=Nianfang|date=2012-03-14|title=Histamine H2-receptor antagonists for urticaria|url=http://www.cochrane.org/CD008596/SKIN_histamine-blocking-drugs-for-hives|journal=Cochrane Database of Systematic Reviews|issue=3|pages=CD008596|language=en|doi=10.1002/14651858.CD008596.pub2|pmid=22419335|issn=1465-1858|pmc=7390502}}</ref><ref>{{Citation d'un article|last1=Maurer|first1=M|title=Revisions to the international guidelines on the diagnosis and therapy of chronic urticaria|journal=J Dtsch Dermatol Ges|volume=11|issue=10|pages=971–978|date=2013|doi=10.1111/ddg.12194|pmid=24034140|s2cid=22110680|doi-access=free}}</ref><ref>{{Citation d'un article|last1=Bernstein|first1=J|title=The diagnosis and management of acute and chronic urticaria: 2014 update.|journal=J Allergy Clin Immunol|date=2014|volume=133|issue=5|pages=1270–1277.e66|doi=10.1016/j.jaci.2014.02.036|pmid=24766875}}</ref> <ref name="Zuberbier2012">{{Citation d'un article|last1=Zuberbier|first1=T|title=A Summary of the New International EAACI/GA2LEN/EDF/WAO Guidelines in Urticaria.|journal=The World Allergy Organization Journal|date=January 2012|volume=5 Suppl 1|pages=S1-5|doi=10.1097/WOX.0b013e3181f13432|pmid=23282889|doi-access=free}}</ref> | <ref>{{Citation d'un article|last1=Fedorowicz|first1=Zbys|last2=van Zuuren|first2=Esther J|last3=Hu|first3=Nianfang|date=2012-03-14|title=Histamine H2-receptor antagonists for urticaria|url=http://www.cochrane.org/CD008596/SKIN_histamine-blocking-drugs-for-hives|journal=Cochrane Database of Systematic Reviews|issue=3|pages=CD008596|language=en|doi=10.1002/14651858.CD008596.pub2|pmid=22419335|issn=1465-1858|pmc=7390502}}</ref><ref>{{Citation d'un article|last1=Maurer|first1=M|title=Revisions to the international guidelines on the diagnosis and therapy of chronic urticaria|journal=J Dtsch Dermatol Ges|volume=11|issue=10|pages=971–978|date=2013|doi=10.1111/ddg.12194|pmid=24034140|s2cid=22110680|doi-access=free}}</ref><ref>{{Citation d'un article|last1=Bernstein|first1=J|title=The diagnosis and management of acute and chronic urticaria: 2014 update.|journal=J Allergy Clin Immunol|date=2014|volume=133|issue=5|pages=1270–1277.e66|doi=10.1016/j.jaci.2014.02.036|pmid=24766875}}</ref> <ref name="Zuberbier2012">{{Citation d'un article|last1=Zuberbier|first1=T|title=A Summary of the New International EAACI/GA2LEN/EDF/WAO Guidelines in Urticaria.|journal=The World Allergy Organization Journal|date=January 2012|volume=5 Suppl 1|pages=S1-5|doi=10.1097/WOX.0b013e3181f13432|pmid=23282889|doi-access=free}}</ref> | ||
{{Flowchart|Start -> A|A -> B1|B1 -> C | |||
| $titre = Traitement de l'urticaire | |||
| $orientation = | |||
| Start = anti-H1 de 2e génération | |||
| A = Augmenter la dose de l'anti-H1 (jusqu'à 4x la dose usuelle) | |||
| B1 = Ajouter omalizumab (300mg s/c q 4 semaines) | |||
| C = Ajouter cyclosporine (3–5 mg/kg/jour) | |||
}} | |||
* À n'importe quel moment: une courte durée de glucocorticostéroïdes systémiques en cas d'exacerbation sévère | |||
Ce traitement nécessite le suivi de la pression artérielle, la fonction rénale et la concentration sérique. | Ce traitement nécessite le suivi de la pression artérielle, la fonction rénale et la concentration sérique. | ||
| Ligne 282 : | Ligne 293 : | ||
* La dapsone est un agent antimicrobien sulfone et on pense qu'elle supprime l'activité des prostaglandines et des leucotriènes. Il est utile dans les cas réfractaires au traitement <ref>{{Citation d'un article |auteurs=Boehm I, etal | date = Jul 1999 | title = Urticaria treated with dapsone | journal = Allergy | volume = 54 | issue = 7| pages = 765–6 | doi=10.1034/j.1398-9995.1999.00187.x| pmid = 10442538 | s2cid = 40767363 }}</ref> et est contre-indiqué chez les personnes présentant un déficit en G6PD. On pense que la sulfasalazine, un dérivé du 5-ASA, modifie la libération d'adénosine et inhibe la dégranulation des mastocytes médiée par les IgE, la sulfasalazine est une bonne option pour les personnes souffrant d'anémie qui ne peuvent pas prendre de dapsone. L'hydroxychloroquine est un antipaludique qui supprime les lymphocytes T. Il a un faible coût, mais il prend plus de temps que la dapsone ou la sulfasalazine pour agir. | * La dapsone est un agent antimicrobien sulfone et on pense qu'elle supprime l'activité des prostaglandines et des leucotriènes. Il est utile dans les cas réfractaires au traitement <ref>{{Citation d'un article |auteurs=Boehm I, etal | date = Jul 1999 | title = Urticaria treated with dapsone | journal = Allergy | volume = 54 | issue = 7| pages = 765–6 | doi=10.1034/j.1398-9995.1999.00187.x| pmid = 10442538 | s2cid = 40767363 }}</ref> et est contre-indiqué chez les personnes présentant un déficit en G6PD. On pense que la sulfasalazine, un dérivé du 5-ASA, modifie la libération d'adénosine et inhibe la dégranulation des mastocytes médiée par les IgE, la sulfasalazine est une bonne option pour les personnes souffrant d'anémie qui ne peuvent pas prendre de dapsone. L'hydroxychloroquine est un antipaludique qui supprime les lymphocytes T. Il a un faible coût, mais il prend plus de temps que la dapsone ou la sulfasalazine pour agir. | ||
Omalizumab | Omalizumab est un anticorps monoclonal humanisé se liant sélectivement aux immunoglobulines E (IgE). Il est indiqué pour le traitement de l'urticaire chronique chez les personnes de 12 ans et plus. Cet agent a démontré une amélioration significative du prurit et de la qualité de vie chez les patients, tout en ayant un bon profil d'innocuité .<ref>{{Citation d'un article |doi=10.1056/NEJMoa1215372 |title=Omalizumab for the Treatment of Chronic Idiopathic or Spontaneous Urticaria |year=2013 |last1=Maurer |first1=Marcus |last2=Rosén |first2=Karin |last3=Hsieh |first3=Hsin-Ju |last4=Saini |first4=Sarbjit |last5=Grattan |first5=Clive |last6=Gimenéz-Arnau |first6=Ana |last7=Agarwal |first7=Sunil |last8=Doyle |first8=Ramona |last9=Canvin |first9=Janice |last10=Kaplan |first10=Allen |last11=Casale |first11=Thomas |journal=New England Journal of Medicine |volume=368 |issue=10 |pages=924–35 |pmid=23432142}}</ref> Il prévient les récidives et son efficacité persiste même après l'arrêt du traitement. La dose initiale recommandée est de 300mg en injection sous-cutanée toutes les 4 semaines. En cas de réponse insuffisante, il est possible d'ajuster la dose et l'intervalle jusqu'ç 600mg aux 2 semaines.<ref>{{Citation d'un article|langue=en|prénom1=Torsten|nom1=Zuberbier|prénom2=Amir Hamzah|nom2=Abdul Latiff|prénom3=Mohamed|nom3=Abuzakouk|prénom4=Susan|nom4=Aquilina|titre=The international EAACI/GA²LEN/EuroGuiDerm/APAAACI guideline for the definition, classification, diagnosis, and management of urticaria|périodique=Allergy|volume=77|numéro=3|date=2022-03|issn=0105-4538|issn2=1398-9995|doi=10.1111/all.15090|lire en ligne=https://onlinelibrary.wiley.com/doi/10.1111/all.15090|consulté le=2023-06-18|pages=734–766}}</ref> Son utilisation a été associé à un risque augmenté d'événnements cardiovasculaires et cérébrovasculaires tel que les ICT, les infarctus du myocardes et les événements thromboemboliques.<ref>{{Citation d'un article|prénom1=Carlos|nom1=Iribarren|prénom2=Abdelkader|nom2=Rahmaoui|prénom3=Aidan A.|nom3=Long|prénom4=Stanley J.|nom4=Szefler|titre=Cardiovascular and cerebrovascular events among patients receiving omalizumab: Results from EXCELS, a prospective cohort study in moderate to severe asthma|périodique=Journal of Allergy and Clinical Immunology|volume=139|numéro=5|date=2017-05|issn=0091-6749|doi=10.1016/j.jaci.2016.07.038|lire en ligne=https://doi.org/10.1016/j.jaci.2016.07.038|consulté le=2023-06-18|pages=1489–1495.e5}}</ref> | ||
Les immunosuppresseurs utilisés pour l'UC comprennent la cyclosporine, le tacrolimus, le sirolimus et le mycophénolate. Les inhibiteurs de la calcineurine, tels que la cyclosporine et le tacrolimus, inhibent la réactivité des cellules aux mastocytes et inhibent l'activité des lymphocytes T. Certains experts les préfèrent pour traiter les symptômes sévères.<ref>{{Citation d'un article | author = Kaplan AP | year = 2009 | title = What the first 10,000 patients with chronic urticaria have taught me: a personal journey | journal = J Allergy Clin Immunol | volume = 123 | issue = 3| pages = 713–717 | doi=10.1016/j.jaci.2008.10.050| pmid = 19081615 }}</ref> Le sirolimus et le mycophénolate ont moins de preuves de leur utilisation dans le traitement de l'urticaire chronique, mais des rapports ont montré leur efficacité. en raison de leur potentiel d'effets indésirables graves. | Les immunosuppresseurs utilisés pour l'UC comprennent la cyclosporine, le tacrolimus, le sirolimus et le mycophénolate. Les inhibiteurs de la calcineurine, tels que la cyclosporine et le tacrolimus, inhibent la réactivité des cellules aux mastocytes et inhibent l'activité des lymphocytes T. Certains experts les préfèrent pour traiter les symptômes sévères.<ref>{{Citation d'un article | author = Kaplan AP | year = 2009 | title = What the first 10,000 patients with chronic urticaria have taught me: a personal journey | journal = J Allergy Clin Immunol | volume = 123 | issue = 3| pages = 713–717 | doi=10.1016/j.jaci.2008.10.050| pmid = 19081615 }}</ref> Le sirolimus et le mycophénolate ont moins de preuves de leur utilisation dans le traitement de l'urticaire chronique, mais des rapports ont montré leur efficacité. en raison de leur potentiel d'effets indésirables graves. | ||
| Ligne 288 : | Ligne 299 : | ||
==Suivi== | ==Suivi== | ||
{{Section ontologique | classe = Maladie | nom = Suivi}}Les patients doivent être avisés de | {{Section ontologique | classe = Maladie | nom = Suivi}}Les patients doivent être avisés d'éviter l'exposition aux facteurs déclencheurs identifiés (ex. allergènes, les températures extrêmes, etc.) | ||
* Score de sévérité | |||
* | |||
==Complications== | ==Complications== | ||
| Ligne 307 : | Ligne 321 : | ||
==Prévention== | ==Prévention== | ||
{{Section ontologique | classe = Maladie | nom = Prévention}} | {{Section ontologique | classe = Maladie | nom = Prévention}}Les patients doivent être avisés d'éviter l'exposition aux facteurs déclencheurs identifiés (ex. allergènes, les températures extrêmes, etc.) | ||
== Notes == | == Notes == | ||
Version du 19 juin 2023 à 19:07
| Maladie | |
| Caractéristiques | |
|---|---|
| Signes | Plaques, Papules, Anaphylaxie, Température corporelle élevée |
| Symptômes |
Rhinorrhée, Douleur, Conjonctivite, Dyspnée , Brûlure, Angio-œdème, Vertige , Céphalée , Piqûre, Arthralgie , ... [+] |
| Diagnostic différentiel |
Érysipèle, Dermatomyosite, Dermatite de contact, Érythème polymorphe, Dermatite atopique, Syndrome de Sjögren, Polycythémie vraie, Syndrome de Sweet, Lupus érythémateux systémique, Cryoglobulinémie, ... [+] |
| Informations | |
| Wikidata ID | Q187440 |
|
| |
Urticaire, angio-oedème (97-2)
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
L'urticaire est une éruption cutanée composée de papules ou plaques cutanées érythémateuses, prurigineuses, migratrices et délimitées. L'urticaire peut être aigu ou chronique.
Moins de 5% des cas durent plus de six semaines; on parle alors d'urticaire chronique.[1]
.[1] Dans la moitié des cas, la cause reste inconnue. [1] Les facteurs de risque comprennent des conditions telles que rhume des foins ou asthme. Patch test ing peut être utile pour déterminer l'allergie. [1]
Les ruches ont été décrites au moins depuis Hippocrate. [2] Le terme urticaire vient du latin urtica signifiant «ortie» .[3]
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur la maladie (ex. incidence, prévalence, coûts en hospitalisation, proportion d'hommes-femmes, régions où la prévalence est plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Les facteurs de risque ne sont pas présentés ici, mais bien dans la sous-section Facteurs de risque (Présentation clinique). Le pronostic et l'évolution naturelle de la maladie sont décrits dans la section Évolution. |
| Exemple: | La FRP est une maladie relativement rare qui affecte le plus souvent les patients âgés de 40 à 60 ans. Une prédominance masculine est observée avec un ratio H : F estimé à environ 2:1 ou 3:1. L'incidence de la FRP est inconnue, mais est estimée à 1 pour 200 000 à 500 000 par an. |
Environ 20% de la population sera atteinte d'urticaire.[1] Les hommes sont plus souvent atteints que les femmes. Environ 3% des cas deviendront chroniques.[2] Les cas aigus sont plus fréquents chez les enfants tandis que les cas chroniques sont plus fréquents chez l'adulte. [1]
Étiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section décrit les étiologies de la maladie, c'est-à-dire ce qui cause la maladie (ex. le diabète de type 2 cause la néphropathie diabétique). Les étiologies doivent être identifiées avec le modèle Étiologies. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Parmi les étiologies les plus courantes d'occlusion de l'intestin grêle, on retrouve :
|
Les causes les plus communes d'urticaire sont présentées dans le tableau suivant. [4][5] Il faut toutefois noter que la cause d'un épisode d'urticaire aigue n'est pas identifiable dans environ 50% des cas (urticaire idiopathique). [6]
| Mécanisme | Étiologie |
|---|---|
| Infections | |
| Réaction allergique médiée par IgE |
|
| Dégranulation mastocytaire |
|
| Stimuli physiques |
|
| Maladies systémiques/auto-immunes |
|
| Autres |
L'urticaire aigue et chronique ont des étiologies différentes
| urticaire aigue | urticaire chronique | ||
|---|---|---|---|
|
|
||
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition d'une maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | L'histopathologie doit figurer dans la section Examen paraclinique, et non dans la section physiopathologie. |
| Exemple: | Le VIP est une neurohormone composée de 28 acides aminés et appartenant à la famille des sécrétines-glucagon. Il est produit dans le système nerveux central ainsi que dans les neurones des voies gastro-intestinales, respiratoires et urogénitales. Il agit, via l'expression d'adénylate cyclase cellulaire (AMPc), à titre de vasodilatateur et de régulateur de l'activité des muscles lisses, de stimulateur de la sécrétion d'eau et d'électrolytes par le tractus intestinal, d'inhibiteur de la sécrétion d'acide gastrique et de promoteur du flux sanguin principalement dans le tractus gastro-intestinal. L'ensemble de ces éléments peuvent entraîner une hypokaliémie, une hyperglycémie, une hypomagnésémie et une hypercalcémie qui sont habituellement responsables de la présentation clinique. |
L'urticaire peut être aigue L'éruption cutanée liée à l'urticaire résulte ultimement d'une libération, immunitaire ou via d'autres mécanismes, de substances vasoactives; notamment l'histamine, la bradykinine et la kallikréine secondairement à la dégranulation de cellules immunitaires (mastocytes, éosinophiles et basophiles) situées dans le derme. Ces substances provoquent une vasodilatation locale, une attraction chimiotactique et une augmentation de la perméabilité capillaire ce qui cause la formation d'œdème intradermique. [1]
Pour plusieurs pathologies les mécanismes menant à cette libération de substances ne sont pas clairs.[7] On retrouve cependant :
Phénomènes immunologiques[1][8][9]
Réaction d'hypersensibilité type I
Dans les réactions d'hypersensibilité immédiate (type I), une phase de sensibilisation est nécessaire durant laquelle les allergènes seront présentés aux lymphocytes T par des cellules présentatrices d'antigène. Les lymphocytes T vont ensuite signaler aux lymphocytes B de produire des immunoglobulines E (IgE) antigène-spécifiques qui vont venir se fixer sur leurs récepteurs au niveau des cellules immunitaires. Ensuite, lors d'un nouveau contact avec l'allergène, ce dernier se fixe à ces IgE et va entrainer l'agrégation des cellules immunitaires (voir schéma ci-dessous). Par la suite, il se produit la dégranulation des cellules c'est-à-dire la libération des substances vasoactives mentionnées précédemment. Cette réaction peut être localisée ou bien systémique (anaphylaxie).
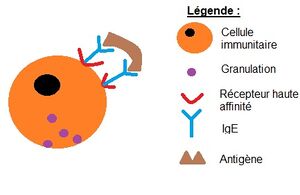
Activation du complément
Les différentes voies d'activation du complément en réaction à la présence d'un pathogène ou antigène, clivent et remodèlent les protéines. Les fractions C3a et C5a disposent d'un puissant pouvoir de dégranulation.
Phénomènes non-immunologiques[1][8][9]
Dégranulation directe
Certaines molécules, comme les opiacés et la vancomycine entre autres, sont capables d'indure une dégranulation directe des mastocytes tissulaires ou basophiles circulants et ne passent donc pas par les mécanismes immunitaires, ce qui explique l'absence de sensibilisation préalable.
Scombrotoxisme[10]
La consommation de la chaire de certains poissons (thon, maquereau, sardine, anchois entre autres) mal conservée ou en trop grande quantité peut causer l'urticaire. Ces poissons contiennent une quantité importante d'histidine qui est dégradée par certaines bactéries en histamine causant alors les symptômes.
"Hypersensibilité histamine"/Sur relache
Urticaire chronique (ABC OF DERMATO)
(Les lésions cutanées de la maladie urticarienne sont causées par une réaction inflammatoire de la peau, provoquant une fuite des capillaires dans le derme, et entraînant un œdème qui persiste jusqu'à ce que le liquide interstitiel soit absorbé dans les cellules environnantes.
L'urticaire est causée par la libération de histamine et d'autres médiateurs de l'inflammation (cytokines) des cellules de la peau. Ce processus peut être le résultat d'une réaction allergique ou non allergique, différant par le mécanisme de déclenchement de la libération d'histamine.
Présentation clinique
Toute contribution serait appréciée.
| Description: | Cette section contient la sous-section optionnelle Facteurs de risque et les sous-sections obligatoires Questionnaire et Examen clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: |
(Aucun texte)
(Texte)
(Texte)
(Texte) |



Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les facteurs de risque de la maladie. Ces facteurs de risque peuvent être des maladies, des anomalies génétiques, des caractéristiques individuelles (l'âge, le sexe, l'origine ethnique, un certain type d'alimentation), etc. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque |
| Commentaires: |
|
| Exemple: | Les facteurs de risque de l'infarctus du myocarde sont :
|
Les facteurs de risque sont :
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
Le principal symptôme de l'urticaire est une éruption cutanée. Elle présente typiquement ces 3 caractéristiques :
- les lésions sont bien délimitées
- de nouvelles lésions peuvent apparaitre, mais chaque lésion disparait après 30 min à 24 h
- elle est accompagnée d'une sensation de brûlure, de piqure ou de prurit.
L'urticaire est parfoit accompagné d'angioedème:
- œdème soudain et diffus du visage, de la langue
- brûlure, tension, douleur
- dyspnée
- les symptômes durent jusqu'à 72 h.
Examen clinique
Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
- à l'examen cutané:
- des plaques migratrices, surélevées, bien circonscrites, érythémateuses, de taille et de forme variées, avec œdème central.
Si les lésions ne sont pas être présentes lors de l'examen phyisique, certaines manoeuvres peuvent être tentées:
- l'exposition aux vibrations à l'aide d'un diapason
- l'exposition à la chaleur ou au froid (stéthoscope ou diapason)
- l'exposition à l'eau
- gratter légèrement la peau avec un ongle ou un crayon.
Examens paracliniques
Toute contribution serait appréciée.
| Description: | Cette section concerne les tests à demander lorsque la maladie est suspectée et les résultats attendus en présence de la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique |
| Commentaires: |
|
| Exemple: | Les examens suivants sont utiles dans la démarche d'investigation du VIPome :
|
Dans les cas d'urticaire aigue, aucune investigation supplémentaire n'est indiquée. Il peut être pertinent de faire un test d'allergie lorsqu'on suspecte une réaction de type 1 à un allergène alimentaire ou à un médicament.
Les cas d'urticaire chronique
. Des tests allergiques cutanés doivent être effectués, ainsi que les examens biologiques de routine, NFS, examens hématochimiques, bilan hépatique et TSH. Les examens supplémentaires doivent être effectués en fonction de la symptomatologie (p. ex., maladies auto-immunes) et toute anomalie des tests de dépistage (p. ex., sérologies des hépatites et échographie en cas de bilan hépatique anormal; recherche d'œufs et de parasites en cas d'hyperéosinophilie; taux de cryoglobuline en cas d'anomalie du bilan hépatique ou d'élévation de la créatinine; auto-anticorps anti-thyroïde en cas de TSH anormale).
- FSC: signe paraclinique 1, signe paraclinique 2, ...
- protéine c-réactive: signe paraclinique 3, signe paraclinique 4, ...
- anticorps anti-TPO
- dosage des IgE
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
Le diagnostic est généralement basé sur l'apparence.[1] La cause de l'urticaire chronique peut rarement être déterminée.[12] Patch test ing peut être utile pour déterminer l'allergie.[1] Dans certains cas, un test d'allergie intensif régulier sur une Une longue période de temps est demandée dans l'espoir d'obtenir de nouvelles informations.
Aiguë contre chronique
- l'urticaire est définie comme la présence de évanescente papules qui disparaissent complètement en six semaines.[13] L'urticaire aiguë devient évidente quelques minutes après que la personne a été exposée à un allergène. L'épidémie peut durer plusieurs semaines, mais les ruches ont généralement disparu en six semaines. En règle générale, les ruches sont une réaction à la nourriture, mais dans environ la moitié des cas, le déclencheur est inconnu. Les aliments courants peuvent en être la cause, ainsi que les piqûres d'abeilles ou de guêpes, ou le contact cutané avec certains parfums. L'infection virale aiguë est une autre cause fréquente d'urticaire aiguë (virale exanthème). Les causes moins courantes de l'urticaire comprennent la friction, la pression, les températures extrêmes, l'exercice et la lumière du soleil.
- urticaire (urticaire ordinaire) [14] est définie comme la présence de papules évanescentes qui persistent plus de six semaines.[13] Certains des cas chroniques les plus graves ont duré plus de 20 ans. Une enquête a indiqué que l'urticaire chronique durait un an ou plus chez plus de 50% des personnes atteintes et 20 ans ou plus chez 20% d'entre elles.[15]
Les ruches aiguës et chroniques sont visuellement impossibles à distinguer.
Conditions associées
Angioedème
L'œdème de Quincke est similaire à l'urticaire, [16] mais dans l'œdème de Quincke, le gonflement se produit dans une couche inférieure du derme que dans l'urticaire, [17] ainsi que dans le sous-cutané. Ce gonflement peut se produire autour de la bouche, des yeux, de la gorge, de l'abdomen ou à d'autres endroits. L'urticaire et l'œdème de Quincke surviennent parfois ensemble en réponse à un allergène et sont préoccupants dans les cas graves, car l'angio-œdème de la gorge peut être mortel.
Angioedème vibratoire
Cette forme très rare d'angio-œdème se développe en réponse au contact avec des vibrations. Dans l'œdème de Quincke vibratoire, les symptômes se développent dans les deux à cinq minutes suivant le contact avec un objet vibrant et s'atténuent après environ une heure. Les personnes atteintes de ce trouble ne souffrent ni de dermographisme ni d'urticaire à la pression. L'angio-œdème vibratoire est diagnostiqué en tenant un dispositif vibrant tel qu'une machine vortex de laboratoire contre l'avant-bras pendant quatre minutes. Un gonflement rapide de tout l'avant-bras s'étendant dans le haut du bras est également noté plus tard. Le traitement principal est d'éviter les stimulants vibratoires. Les antihistaminiques se sont également avérés utiles.
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
Le diagnostic différentiel regroupe plusieurs pathologies qui peuvent, durant certaines phases de leur évolution ou via leur atteinte cutanée isolée, mimer l'uritcaire :
- la dermatite de contact
- la dermatite atopique
- l'érythème polymorphe
- les exanthémes médicamenteux et viraux
- la pemphigoïde bulleuse
- la vascularite urticarienne
- le syndrome d'activation des mastocytes
- le syndrome de Sweet
- le syndrome de Schnitzler
- le syndrome de Gleich
- le syndrome de Well
Traitement
Toute contribution serait appréciée.
| Description: | Cette section décrit le traitement de la maladie. |
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | Traitement, Traitement pharmacologique |
| Commentaires: |
|
| Exemple: | |
La première ligne de traitement sont les antihistaminiques H1. Les anti-H1 de première génération, comme la diphenhydramine ou l'hydroxyzine (Atarax®) PO, sont efficaces, mais causent une sédation ce qui limite leur utilisation. Les anti-H1 de deuxième génération, comme la loratadine, la cétirizine, la rupatadine, la fexofenadine ou la desloratadine bloquent sélectivement les récepteurs H1 périphériques ce qui réduit leur effet sédatif et anticholinergique. Pour l'urticaire chronique, il est recommandé de les prendres régulièrement plutôt qu'au besoin. En cas de réponse insuffisante, il est possible d'augmenter la dose indiquée (jusqu'à 4 fois) sans augmenter le risque d'effet secondaire. Il n'est pas recommandé de combiner plus d'un anti-h1 en même temps.
Les corticostéroïdes sont indiqués dans les cas réfractaires aux antihistaminiques. Leur utilisation à long terme est déconseillée à cause des nombreux effets secondires (la suppression surrénalienne, la prise de poids, l'ostéoporose, l'hyperglycémie, etc.) et le risque de résistance.
Ex. prednisone 40 mg par jour pour 7 jours
Les antagonistes des récepteurs des leucotriènes comme le montélukast et le zafirlukast peuvent être utilisés comme traitement d'appoint ou en monothérapie. Cette classe est particulièrement efficace pour les cas d'urticaire induit par les AINS. [18][19]
- À n'importe quel moment: une courte durée de glucocorticostéroïdes systémiques en cas d'exacerbation sévère
Ce traitement nécessite le suivi de la pression artérielle, la fonction rénale et la concentration sérique.
Case reports and other small clinical trials have also found the following treatments to be effective for select patients with severe, refractory, chronic urticaria: sulfasalazine; the antibacterial, dapsone; the anti-IgE monoclonal antibody, omalizumab; and intravenous immunoglobulin G (IVIG) [4]. However, the efficacy of these agents in the treatment of chronic urticaria needs to be confirmed in large, randomized controlled trials.
- la dapsone, la sulfasalazine et l'hydroxychloroquine, l'omalizumab et les immunosuppresseurs, immunoglobulines IV (IVIG)
- La dapsone est un agent antimicrobien sulfone et on pense qu'elle supprime l'activité des prostaglandines et des leucotriènes. Il est utile dans les cas réfractaires au traitement [24] et est contre-indiqué chez les personnes présentant un déficit en G6PD. On pense que la sulfasalazine, un dérivé du 5-ASA, modifie la libération d'adénosine et inhibe la dégranulation des mastocytes médiée par les IgE, la sulfasalazine est une bonne option pour les personnes souffrant d'anémie qui ne peuvent pas prendre de dapsone. L'hydroxychloroquine est un antipaludique qui supprime les lymphocytes T. Il a un faible coût, mais il prend plus de temps que la dapsone ou la sulfasalazine pour agir.
Omalizumab est un anticorps monoclonal humanisé se liant sélectivement aux immunoglobulines E (IgE). Il est indiqué pour le traitement de l'urticaire chronique chez les personnes de 12 ans et plus. Cet agent a démontré une amélioration significative du prurit et de la qualité de vie chez les patients, tout en ayant un bon profil d'innocuité .[25] Il prévient les récidives et son efficacité persiste même après l'arrêt du traitement. La dose initiale recommandée est de 300mg en injection sous-cutanée toutes les 4 semaines. En cas de réponse insuffisante, il est possible d'ajuster la dose et l'intervalle jusqu'ç 600mg aux 2 semaines.[26] Son utilisation a été associé à un risque augmenté d'événnements cardiovasculaires et cérébrovasculaires tel que les ICT, les infarctus du myocardes et les événements thromboemboliques.[27]
Les immunosuppresseurs utilisés pour l'UC comprennent la cyclosporine, le tacrolimus, le sirolimus et le mycophénolate. Les inhibiteurs de la calcineurine, tels que la cyclosporine et le tacrolimus, inhibent la réactivité des cellules aux mastocytes et inhibent l'activité des lymphocytes T. Certains experts les préfèrent pour traiter les symptômes sévères.[28] Le sirolimus et le mycophénolate ont moins de preuves de leur utilisation dans le traitement de l'urticaire chronique, mais des rapports ont montré leur efficacité. en raison de leur potentiel d'effets indésirables graves.
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Les patients doivent être avisés d'éviter l'exposition aux facteurs déclencheurs identifiés (ex. allergènes, les températures extrêmes, etc.)
- Score de sévérité
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
En l'absence de réaction allergique grave associée, les complications de l'urticaire se résument aux effets délétères liés au prurit : [29][30]
- excoriation des zones affectées
- infection des tissus mous
- Troubles du sommeil
- Effets sur anxiété/estime de soi etc. ?
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
- L'urticaire chronique peut être difficile à traiter et entraîner une invalidité importante. Contrairement à la forme aiguë, 50 à 80% des personnes atteintes d'urticaire chronique n'ont pas de déclencheurs identifiables. Mais 50% des personnes atteintes d'urticaire chronique connaîtront une rémission dans un délai d'un an.[31] Dans l'ensemble, le traitement est orienté vers la gestion des symptômes. Les personnes souffrant d'urticaire chronique peuvent avoir besoin d'autres médicaments en plus des antihistaminiques pour contrôler les symptômes. Les personnes qui souffrent d'urticaire avec angio-œdème nécessitent un traitement d'urgence car il s'agit d'une maladie potentiellement mortelle.
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Les patients doivent être avisés d'éviter l'exposition aux facteurs déclencheurs identifiés (ex. allergènes, les températures extrêmes, etc.)
Notes
- ↑ Les médicaments les plus fréquemment associés à l'urticaire sont les antibiotiques (pénicillines et sulfamidés), les anti-inflammatoires non stéroïdiens, l'acide acétylsalicylique (ASA) et les opiacés.
Références
- Cette page a été modifiée ou créée le 2021/01/04 à partir de Hives (997429287), écrite par les contributeurs de Wikipedia (en) et partagée sous la licence CC-BY-SA 4.0 international. Le contenu original est disponible à https://en.wikipedia.org/wiki/Hives.
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 et 1,10 L Jafilan et C James, « Urticaria and Allergy-Mediated Conditions. », Primary Care, vol. 42, no 4, , p. 473–83 (PMID 26612369, DOI 10.1016/j.pop.2015.08.002)
- ↑ 2,0 et 2,1 (en) Christopher Griffiths, Jonathan Barker, Tanya Bleiker, Robert Chalmers et Daniel Creamer, Rook's Textbook of Dermatology, 4 Volume Set, 9, (ISBN 9781118441176, lire en ligne), p. Chapter 42.3
- ↑ (en) A Dictionary of Entomology, CABI, (ISBN 9781845935429, lire en ligne), p. 1430
- ↑ « Hives » [archive du ]
- ↑ « UpToDate », sur www.uptodate.com (consulté le 26 mai 2022)
- ↑ Amin Kanani, Robert Schellenberg et Richard Warrington, « Urticaria and angioedema », Allergy, Asthma & Clinical Immunology, vol. 7, no 1, , S9 (ISSN 1710-1492, PMID 22165855, Central PMCID PMC3245442, DOI 10.1186/1710-1492-7-S1-S9, lire en ligne)
- ↑ [edited by] Kathryn L. McCance, RN, PhD, Sue E. Huether, RN, PhD; section editors, Valentina L. Brashers, MD, Neal S. Rote PhD, Pathophysiology : the biologic basis for disease in adults and children, Seventh, (ISBN 9780323088541)
- ↑ 8,0 et 8,1 U. Blank et B. David, « Agrégation des récepteurs à IgE et activation membranaire », Revue Française d'Allergologie et d'Immunologie Clinique, vol. 38, no 10, , p. 878–885 (ISSN 0335-7457, DOI 10.1016/S0335-7457(98)80156-1, lire en ligne)
- ↑ 9,0 et 9,1 Clive Grattan, « The urticarias: pathophysiology and management », Clinical Medicine, vol. 12, no 2, , p. 164–167 (ISSN 1470-2118, PMID 22586795, Central PMCID 4954105, DOI 10.7861/clinmedicine.12-2-164, lire en ligne)
- ↑ « Food Poisoning from Marine Toxins - Chapter 2 - 2020 Yellow Book | Travelers' Health | CDC », sur wwwnc.cdc.gov (consulté le 26 mai 2022)
- ↑ Jenny Giang, Marc A. J. Seelen, Martijn B. A. van Doorn, Robert Rissmann, Errol P. Prens et Jeffrey Damman, « Complement Activation in Inflammatory Skin Diseases », Frontiers in Immunology, vol. 9, , p. 639 (ISSN 1664-3224, PMID 29713318, Central PMCID 5911619, DOI 10.3389/fimmu.2018.00639)
- ↑ American Academy of Allergy, Asthma, and Immunology, « Five Things Physicians and Patients Should Question », Choosing Wisely: An Initiative of the ABIM Foundation, American Academy of Allergy, Asthma, and Immunology, {{Article}} : paramètre «
année» ou «date» manquant (lire en ligne) - ↑ 13,0 et 13,1 William James, Timothy Berger et Dirk Elston, Andrews' Diseases of the Skin: Clinical Dermatology, 10th, (ISBN 978-0-7216-2921-6, lire en ligne), 150
- ↑ Ronald P. Rapini, Jean L. Bolognia et Joseph L. Jorizzo, Dermatology: 2-Volume Set, St. Louis, Mosby, (ISBN 978-1-4160-2999-1), p. 265
- ↑ R. H. Champion, S. O. B. Roberts, R. G. Carpenter et J. H. Roger, « Urticaria and Angio-Oedema », British Journal of Dermatology, vol. 81, no 8, , p. 588–97 (PMID 5801331, DOI 10.1111/j.1365-2133.1969.tb16041.x)
- ↑ Modèle:DorlandsDict
- ↑ « Hives (Urticaria and Angioedema) » [archive du ],
- ↑ AU Erbagci Z SO, « The leukotriene receptor antagonist montelukast in the treatment of chronic idiopathic urticaria: a single-blind, placebo-controlled, crossover clinical study », J Allergy Clin Immunol, vol. 110, no 3, , p. 484–488 (PMID 12209099, DOI 10.1067/mai.2002.126676)
- ↑ Pacor ML, Di Lorenzo G, Corrocher R, « Efficacy of leukotriene receptor antagonist in chronic urticaria. A double-blind, placebo-controlled comparison of treatment with montelukast and cetirizine in patients with chronic urticaria with intolerance to food additive and/or acetylsalicylic acid », Clin Exp Allergy, vol. 31, no 10, , p. 1607–1614 (PMID 11678862, DOI 10.1046/j.1365-2222.2001.01189.x)
- ↑ (en) Zbys Fedorowicz, Esther J van Zuuren et Nianfang Hu, « Histamine H2-receptor antagonists for urticaria », Cochrane Database of Systematic Reviews, no 3, , CD008596 (ISSN 1465-1858, PMID 22419335, Central PMCID 7390502, DOI 10.1002/14651858.CD008596.pub2, lire en ligne)
- ↑ M Maurer, « Revisions to the international guidelines on the diagnosis and therapy of chronic urticaria », J Dtsch Dermatol Ges, vol. 11, no 10, , p. 971–978 (PMID 24034140, DOI 10.1111/ddg.12194)
- ↑ J Bernstein, « The diagnosis and management of acute and chronic urticaria: 2014 update. », J Allergy Clin Immunol, vol. 133, no 5, , p. 1270–1277.e66 (PMID 24766875, DOI 10.1016/j.jaci.2014.02.036)
- ↑ T Zuberbier, « A Summary of the New International EAACI/GA2LEN/EDF/WAO Guidelines in Urticaria. », The World Allergy Organization Journal, vol. 5 Suppl 1, , S1-5 (PMID 23282889, DOI 10.1097/WOX.0b013e3181f13432)
- ↑ Boehm I, etal, « Urticaria treated with dapsone », Allergy, vol. 54, no 7, , p. 765–6 (PMID 10442538, DOI 10.1034/j.1398-9995.1999.00187.x)
- ↑ Marcus Maurer, Karin Rosén, Hsin-Ju Hsieh, Sarbjit Saini, Clive Grattan, Ana Gimenéz-Arnau, Sunil Agarwal, Ramona Doyle, Janice Canvin, Allen Kaplan et Thomas Casale, « Omalizumab for the Treatment of Chronic Idiopathic or Spontaneous Urticaria », New England Journal of Medicine, vol. 368, no 10, , p. 924–35 (PMID 23432142, DOI 10.1056/NEJMoa1215372)
- ↑ (en) Torsten Zuberbier, Amir Hamzah Abdul Latiff, Mohamed Abuzakouk et Susan Aquilina, « The international EAACI/GA²LEN/EuroGuiDerm/APAAACI guideline for the definition, classification, diagnosis, and management of urticaria », Allergy, vol. 77, no 3, , p. 734–766 (ISSN 0105-4538 et 1398-9995, DOI 10.1111/all.15090, lire en ligne)
- ↑ Carlos Iribarren, Abdelkader Rahmaoui, Aidan A. Long et Stanley J. Szefler, « Cardiovascular and cerebrovascular events among patients receiving omalizumab: Results from EXCELS, a prospective cohort study in moderate to severe asthma », Journal of Allergy and Clinical Immunology, vol. 139, no 5, , p. 1489–1495.e5 (ISSN 0091-6749, DOI 10.1016/j.jaci.2016.07.038, lire en ligne)
- ↑ Kaplan AP, « What the first 10,000 patients with chronic urticaria have taught me: a personal journey », J Allergy Clin Immunol, vol. 123, no 3, , p. 713–717 (PMID 19081615, DOI 10.1016/j.jaci.2008.10.050)
- ↑ Sandhya Vethachalam et Yudy Persaud, StatPearls, StatPearls Publishing, (PMID 31751080, lire en ligne)
- ↑ Dominique Dabija, Prasanna Tadi et Gerard N. Danosos, StatPearls, StatPearls Publishing, (PMID 32310370, lire en ligne)
- ↑ Kozel MM, Mekkes JR, Bossuyt PM, Bos JD, « Natural course of physical and chronic urticaria and angioedema in 220 patients », J Am Acad Dermatol, vol. 45, no 3, , p. 387–391 (PMID 11511835, DOI 10.1067/mjd.2001.116217)
