Nausées et vomissements (approche clinique)
| Approche clinique | |
| Caractéristiques | |
|---|---|
| Examens paracliniques | Formule sanguine complète, Électrolytes, Urée, Créatinine, TSH, Amylase, Helicobacter pylori, TDM abdominal, Lipase, Β-HCG, ... [+] |
| Drapeaux rouges |
Convulsions, Virus de l'immunodéficience humaine, Ictère (signe clinique), Hépatosplénomégalie, Dysphonie, Hématémèse, Vomissements bilieux, Altération de l'état de conscience (signe clinique), Asthénie (symptôme), Perte de poids (approche clinique), ... [+] |
| Informations | |
| Spécialités | Gastro-entérologie, Médecine familiale, Chirurgie générale, Neurologie, Neurochirurgie, Soins palliatifs, Endocrinologie |
|
| |
Vomissements et/ou nausées (116)
Nausée (No): sensation de désagrément qui peut précéder le vomissement. Elle peut être présente même chez un patient qui ne vomit pas. Elle est souvent associée à des changements autonomes tels que la salivation, une augmentation de la fréquence cardiaque et respiratoire et une réduction du tonus gastrique et du flux sanguin muqueux. Bien qu'il n'y ait pas d'expulsion forcée du contenu gastrique liée aux nausées, il peut y avoir un reflux rétrograde des liquides du duodénum vers l'antre gastrique. [1]
Vomissements (Vo): expulsion orale forcée du contenu gastrique associée à la contraction de la musculature abdominale et thoracique. Le vomitus a souvent une légère teinte jaune, qui est causée par le reflux de petites quantités de bile dans l'estomac. [1]
Étiologies
Physiopathologie
Les vomissements peuvent avoir un avantage physiologique, car ils fournissent un moyen d'expulser des toxines potentielles.
Le centre du vomissement se trouve dans la moelle allongée. Il comprend la formation réticulaire et le noyau du tractus solitarius. Lorsque ces structures sont activées, les voies motrices descendent de ce centre et déclenchent des vomissements.
| Zone | Recepteur | Commentaire |
|---|---|---|
| Tractus gastro-intestinal | 5-HT3 (serotonin) | Voie afférente vagale - stimulée par des signaux mécaniques ou chimiosensoriels; par exemple la surdistension, l'intoxication alimentaire, l'irritation muqueuse, les médicaments cytotoxiques et les radiations. |
| Cortex cérébral, thalamus, amygdala | Les médiateurs transmetteurs sont mal connus, bien que les voies corticales des cannabinoïdes (CB1) aient été caractérisées. | Impliqués dans les réactions au stress et les réactions émotionnelles; reçoivent des apports du bulbe olfactif et du cortex olfactif et envoient des impulsions à l'hypothalamus. |
| Région vestibulaire | H1 (histamine), M1 (muscarinic) | Réponse emétique au mouvement; souvent exacerbée lorsque l'entrée vestibulaire est en conflit avec les sensations visuelles. L'irritation ou l'inflammation labyrinthique peut provoquer des vomissements. |
| Zone de déclenchement des chimiorécepteurs | μ et κ (opioïde), D2 (dopamine), NK1 (substance P) | Area postrema - située entre la moelle et le plancher du quatrième ventricule.
Région perméable de la barrière hémato-encéphalique. C'est l'endroit où de nombreux produits chimiques (toxines) trasmis par le sang agissent pour provoquer des vomissements. |
Approche clinique
Questionnaire
Une anamnèse détaillée initiale doit être effectuée: [1][5][11]
- Détailler l'apparition et le schéma des vomissements ou des nausées:
- Depuis quand?
- < 1 semaine - No/Vo aigus
- ≥ 1 mois - No/Vo chroniques
- À quelle fréquence? Des épisodes semblables dans la vie? Est-ce puissant ou sans effort? Y-a-t-il de la bile ou du sang?
- Présence de facteurs déclenchants/soulageants
- Projectiles vs non projectiles
- Depuis quand?
- Expositions récentes à des contacts présentant des symptômes similaires
- Ingestion de médicaments ou de substances toxiques
- Vomissements provoqués par des aliments:
- Allergie alimentaire - début de Vo de quelques minutes à deux heures après l'ingestion des aliments, généralement avec des symptômes cutanés ou respiratoires
- Diarhée - intoxication alimentaire
- Fièvre
- 'léthargie'
- Céphalée
- Troubles gastro-instestinaux:
- Perte de poids
- Symptômes ou troubles neurologiques
- Antécédents:
- ATCDs chirurgicaux - penser à une occlusion mécanique
- Radio- ou chimiothérapie récénte
- ATCD d'une maladie gastro-intestinale organique ou fonctionnelle antérieure - penser à Vo psychogènes chroniques
- Diabète - penser à la gastroparésie diabétique
- Expositions récentes à des contacts présentant des symptômes similaires
- Traumatismes crânien
- Prises médicamenteuses - le plus souvent les médicaments anti-inflammatoires non stéroïdiens
- Alcool, drogues
- Histoire de tabagisme (cancer)
- Ingestion des substances toxiques
- Vitamines
- Psychosocial: stress
- Apnée
- Familiaux; néo oesophage et estomac
| Symptômes | Penser à |
|---|---|
| Enrouement, brûlure d'estomac, toux chronique et dysphagie | Reflux gastro-œsophagien |
| Vo des nourritures non digérées | Achalasie, sténose œsophagienne, diverticule de Zenker |
| Vo des nourritures partiellement ou chyme plusieurs heures après les repas | Obstruction de la sortie gastrique (Vo non-bilieux), gastroparésie |
| Vo en absence de No | Hypertension intra-crânienne |
| Vo bilieux, odeur féculente ou nauséabonde de Vo | Occlusion intestinale |
| Vo violents | Hypertension intra-crânienne, occlusion intestinale, |
| Vo pendant ou juste après le repas | Anorexie, boulimie |
| Vo postprandiaux irréguliers habituels | Dépression |
| Vomissements retardés (>1 h après les repas) | Obstruction de la sortie gastrique, gastroparésie |
| Vo tôt le matin | Grossesse, ingestion d'alcool, augmentation de la pression intracrânienne, urémie |
| Fièvre | Infection: gastro-entérite, méningite, sepsis |
| Maux de tête | Migraine, syndrome des vomissements cycliques |
| Hématochézie (sang dans les selles) | Maladie inflammatoire de l'intestin (MICI) |
| Diarrhée | Gastro-entérite, entérocolite, MICI, sepsis |
| Type | Penser à |
|---|---|
| Sensation de pression / compression lourde, terne;
Douleur sous-sternale avec rayonnement à l'épaule gauche |
Syndrome coronarien aigu |
| Douleur dans le quadrant inférieur droit avant le Vo | Appendicite |
| Douleur épigastrique sévère qui irradie vers le dos | Pancréatite aigue |
| Douleurs abdominales coliques | Occlusion intestinale méchanique |
| Douleur dans le quadrant supérieur droit ou épigastre avec des No | Cholélithiase, cholécystite aigue |
Examen clinique
L'examen clinique se fait comme suit: [1][2]
| Examen | Chercher | Penser à |
|---|---|---|
| Abdominale | Distension marquée, anses intestinales visibles, absence de bruits intestinaux ou augmentation des bruits intestinaux aigus, douleur abdominale sévère | Occlusion |
| Distension légère et des bruits intestinaux actifs avec une hauteur normale | Gastro-entérite | |
| Sensibilité abdominale focale dans le quadrant inférieur droit | Appendicite, maladie de Crohn | |
| Tendresse focale dans le quadrant supérieur droit | Cholélithiase, cholécystite, pancréatite | |
| Sensibilité dans l'angle costo-vertébral | Pyélonéphrite | |
| Hépatomégalie, splénomégalie, ictère | Hépatite alcoolique, infection virale, troubles métaboliques, sepsis | |
| Neurologique | Altération de la conscience, convulsions, signes neurologiques focaux | Ingestion toxique, acidocétose diabétique, masse du système nerveux central ou erreur innée du métabolisme |
| Ataxie, vertiges, nystagmus | Névrite vestibulaire, ataxie cérébelleuse aiguë | |
| manoeuvre de Dix-Hallpike | Augmentation des vertiges | VPPB |
| Autres | Hypertrophie des glandes parotides | Boulimie |
| Une odeur inhabituelle | Causes métaboliques |
Investigation
Laboratoires
Les examens laboratoires sont: [1]
- Formule sanguine complète:
- Anémie et carence en fer - cancer, obstruction, MII, gastrite, maladie ulcéreuse
- Leucocytose - infections bactériennes, septicémie
- Électrolytes: les anomalies électrolytiques - insuffisance surrénalienne, maladies métaboliques
- TSH : si suspicion d'hypothyroïdie
- Urée/créatinine: ↑ dans la maladie rénale
- Bilan hépatique: ↑AST, ALT, bilirubine, GGT - maladies du foie et de la vésicule biliaire
- Amylase, lipase: ↑ dans pancréatite
- β-HCG: chez toute femme en âge de procréer
- Analyse urinaire
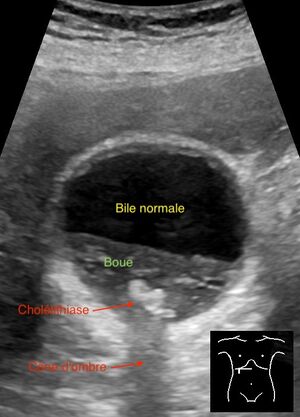
Échographie abdominale présentant une cholélithiase. - Helicobacter pylori
- tests non invasifs: sérologie, recherche des anticorps IgG salivaires, test rapide d'antigène dans le selles
- tests invasifs: endoscopie gastro-intestinale supérieure avec biopsie et test rapide d'uréase
- Examen parasitologique des selles
Imagerie
Les examens d'imagerie incluent: [1][5]
- Radiographie abdominale : si suspicion d'occlusion intestinale et néphrolithiase
- Écho abdominale: si suspicion de cholélithiase, appendicite, pancréatite
- TDM abdominal: si susicion d'appendicite, cholécystite, occlusion intestinale et néphrolithiase
- TDM cérébrale: si suspicion d'une cause neurologique (système nerveux central)
Dans le cas de nausées et vomissements chroniques: [1]
- Gastroscopie: si suspicion de cancer d'oesophage et d'estomac, maladie peptique, œsophagite à éosinophiles
- Colonoscopie: si suspicion de cancer du côlon, maladie inflammatoire d'intestin
- Transit œso-gastro-duodénal (gorgée barytée): si suspiscion d'anomalie anatomique
- Examen radiologique de l'intestin grêle
- Vidange gastrique, scintigraphie de vidange gastrique, motricité: si suspiction de gastroparésie
Prise en charge
Évaluation des No/Vo: [5]
- Si pas de drapeaux rouges, fournir de l'information, du réconfort et des soins de soutien
- Si drapeaux rouges présents, demander des examens paracliniques adéquats
Le traitement doit être orienté vers l'étiologie sous-jacente: [1][5]
- Les anomalies électrolytiques, les anomalies métaboliques ou les carences nutritionnelles doivent être corrigées.
- Quel que soit la cause sous-jacente, il est également essentiel pour les médecins de soins primaires de reconnaître les signes et symptômes de déshydratation et de choc. Il est important de référer les patients aux urgences si une réhydratation et une stabilisation urgente est nécessaire. [14]
- Les antiémétiques sont utiles pour certaines causes de vomissements persistants, pour éviter les anomalies électrolytiques ou les séquelles nutritionnelles. Ils ne sont généralement pas recommandés pour les vomissements d'étiologie inconnue et ne sont pas appropriés pour le traitement des vomissements causés par des anomalies anatomiques ou un abdomen chirurgical. La molécule sera choisie en fonction de l'étiologie.
| Médicament | Classe | Indications | Effets secondaires/commentaire |
|---|---|---|---|
| 'ondasétron' | Anti-5-HT3 |
|
Maux de tête, fatigue, constipation et somnolence
Risque de l'allongement de l'intervalle QTc |
| 'granisétron' | Anti-5-HT3 | Chimiothérapie | Asthénie, constipation, céphalées |
| 'prométhazine' | Anti-H1, M1, D2 |
|
Somnolence, vertiges, céphalées, confusion, hypotension, photosensibilisation
Effets anticholinergiques (sécheresse de la bouche, constipation, vision trouble, tachycardie, troubles de la miction) [15] |
| 'méclizine' | Anti-H1, D1, D2 |
|
Vision floue, bouche sèche, constipation, vertiges, somnolence |
| 'famotidine', 'cimétidine', 'ranitidine' | Anti-H2 |
|
En général, bien tolérés
La cimétidine: augmentation du volume des seins, dysfonction érectile, ↓élimination de la théophylline, warfarine et phénytoïne par l'organisme |
| 'prochlorpérazine' | Anti-D2 |
|
Risque de réactions extrapyramidales à des doses modérées |
| 'métoclopramide' | Anti-D2 |
|
Risque accru de dyskinésie tardive |
| 'déxaméthasone' | 'corticostéroïdes' |
|
Bien toléré à court terme.
Prise au long cours (>2 semaines): ↑risque de la glaucome, cataracte, rétention hydrique, hypertension artérielle, effets psychiques, prise de poids ou risque accru d’infection et d’ostéoporose. [16] |
| 'cannabioïdes' |
|
Euphorie, sédation, hypotension, vertiges, dépression, paranoïa, xérostomie | |
| 'aprépitant' | Anti-NK1 | Chimiothérapie | Fatigue, vertiges
Inhibiteur de l'enzyme CYP3A4; inducteur de l'enzyme CYP2C9 |
| 'Inhibiteurs de la pompe à proton' | Ulcère gastroduodénal | Bien tolérés à court et moyen termes | |
| 'Érythromycine' [17] | Macrolide,
agoniste de la motiline |
Gastroparésie (érythromycine augmente la vidange gastrique) | Toxicité gastro-intestinale, ototoxicité, induction de la résistance bactérienne, allongement de l'intervalle QT et la mort subite, en particulier chez les patients prenant des médicaments inhibant le CYP3A4 |
| 'benzodiazépines' | Anxiété et causes psychiatriques | Risque de dépendance et tolérance
Syndrome de sevrage Sédation et amnésie | |
| 'vitamine B6', 'doxylamine', 'gingembre' | Grossesse | On continue un médicament pendant une semaine pour déterminer si les No/Vo s'améliorent. Si les symptômes persistent, on ajoute une autre classe de médicament [18] | |
- Les interventions cognitivo-comportementales sont utiles pour les vomissements associés à la boulimie et à l'anorexie.
Complications
Les complications des vomissements sont: [19]
- déshydratation - perte d'électrolytes et d'eau:
- perte de Cl− et H⁺ peut amener à une alcalose métabolique
- Aspiration du vomi dans les voies aériennes et les poumons - asphyxie et pneumonie d'inhalation
- Dommages à l'émail dentaire - communs dans la boulimie
- Déchirure de la muqueuse œsophagienne - syndrome de Mallory-Weiss, hématémèse
Drapeaux rouges
Les drapeaux rouges sont nombreux :
| Drapeaux rouges [1][2][5] | Causes possibles |
|---|---|
| vomissements bilieux | Occlusion intestinale |
| vomissements violents | Occlusion intestinale |
| Saignement gastro-intestinal: hématémèse, hématochézie | Ulcération, varices œsophagiennes, cancer, MICI, invagination intestinale, allergie alimentaire, gastro-entérite |
| Perte de poids | Occlusion intestinale, cancer |
| dysphagie progressive, dysphonie | Cancer de l'oesophage |
| Tendresse abdominale, distension | Appendicite, occlusion intestinale |
| Diarrhée | Gastro-entérite, cancer du côlon, sepsis, entérocolite, MICI |
| Constipation | Occlusion intestinale; cancer du côlon |
| Ictère | Cholélithiase, hépatite, intoxication, cancer du côlon |
| > 55 ans | Cancer du côlon et de l'oesophage |
| Fièvre | Gastro-entérite ou une infection ailleurs (pharyngite, pneumonie, infection des voies urinaires) |
| léthargie | Déshydratation, infection, hypertension intra-crânienne |
| hépatosplénomégalie | Hépatite, infection virale (EBV), troubles métaboliques, sepsis |
| altération de la conscience, convulsions ou anomalies neurologiques focales | Ingestion toxique, acidocétose diabétique, masse du SNC |
| Hypotension disproportionnée par rapport à une maladie apparente et/ou Na⁺↓, K⁺↑ | Hypertension intra-crânienne |
| ATCDs ou signes physiques de traumatisme | Lésion intracrânienne ou intra-abdominale (p.ex., hématome duodénal) |
| convulsions | Méningite |
| Autres troubles chroniques (par exemple: VIH) | Les nausées et les vomissements sont les deux symptômes les plus courants des personnes séropositives à VIH [20] |
Particularités
Pédiatrie
La cause la plus fréquente de vomissements chez le nourrisson et nouveau-né est le reflux physiologique et gastro-œsophagien. Chez les enfants plus âgés, c’est la gastro-entérite virale aiguë. Il est essentiel d’abord d’exclure une cause anatomique/chirurgicale (p.ex. une occlusion intestinal). Le traitement principal est la réhydratation orale (électrolytes) pour prévenir la déshydratation et les troubles électrolytiques.[21][22]
Gériatrie
Présentation souvent atypique: [23]
- Symptômes retardés ou pas présentes
- Cholécystite aigue: 40% n'ont pas de No/Vo ni de la fièvre
- Infarctus aigu du myocarde: un tiers des femme à de plus de 65 ans ne présentent que des douleurs abdominales.
- Pyélonéphrite: peut se présenter avec des douleurs abdominales uniquement ou des Vo sans aucun symptôme urinaire.
- Altérations des signes vitaux moins prévisibles en réponse à la maladie
- Examens physiques très peu fiable
- Perforation des organes abdominaux: chez 80% des patients âgés ayant une perforation dû à la maladie ulcéreuse, la tendresse abdominale est absente.
- Résultat des examens de labolatoire trompeurs. Les valeurs peuvent sembler normal sans que la situation ne le soit.
Références
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 1,7 1,8 et 1,9 « UpToDate », sur www.uptodate.com (consulté le 27 décembre 2020)
- ↑ 2,0 2,1 et 2,2 « UpToDate », sur www.uptodate.com (consulté le 27 décembre 2020)
- ↑ (en-US) Colin D. Rudolph, Lynnette J. Mazur, Gregory S. Liptak et Robert D. Baker, « Guidelines for Evaluation and Treatment of Gastroesophageal Reflux in Infants and Children », Journal of Pediatric Gastroenterology and Nutrition, vol. 32, , S1–S31 (ISSN 0277-2116, DOI 10.1097/00005176-200100002-00001, lire en ligne)
- ↑ T. Matthew Shields et Jenifer R. Lightdale, « Vomiting in Children », Pediatrics in Review, vol. 39, no 7, , p. 342–358 (ISSN 1526-3347, PMID 29967079, DOI 10.1542/pir.2017-0053, lire en ligne)
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 5,7 et 5,8 I. I. I. William D. Anderson et Scott M. Strayer, « Evaluation of Nausea and Vomiting: A Case-Based Approach », American Family Physician, vol. 88, no 6, , p. 371–379 (ISSN 0002-838X et 1532-0650, lire en ligne)
- ↑ Chris Sweet, Abhishek Sharma et George Lipscomb, « Recurrent nausea, vomiting and abdominal pain due to hypothyroidism », BMJ Case Reports, vol. 2010, (ISSN 1757-790X, PMID 22461851, Central PMCID 3027514, DOI 10.1136/bcr.11.2009.2461, lire en ligne)
- ↑ 7,0 et 7,1 « UpToDate », sur www.uptodate.com (consulté le 27 décembre 2020)
- ↑ (en) Daniel E. Becker, « Nausea, Vomiting, and Hiccups: A Review of Mechanisms and Treatment », Anesthesia Progress, vol. 57, no 4, , p. 150–157 (ISSN 0003-3006, PMID 21174569, Central PMCID PMC3006663, DOI 10.2344/0003-3006-57.4.150, lire en ligne)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 27 décembre 2020)
- ↑ (en) Rita J. Wickham, « Revisiting the physiology of nausea and vomiting—challenging the paradigm », Supportive Care in Cancer, vol. 28, no 1, , p. 13–21 (ISSN 1433-7339, DOI 10.1007/s00520-019-05012-8, lire en ligne)
- ↑ T. Matthew Shields et Jenifer R. Lightdale, « Vomiting in Children », Pediatrics in Review, vol. 39, no 7, , p. 342–358 (ISSN 1526-3347, PMID 29967079, DOI 10.1542/pir.2017-0053, lire en ligne)
- ↑ (en) Latha Chandran et Maribeth Chitkara, « Vomiting in Children: Reassurance, Red Flag, or Referral? », Pediatrics in Review, vol. 29, no 6, , p. 183–192 (ISSN 0191-9601 et 1526-3347, PMID 18515335, DOI 10.1542/pir.29-6-183, lire en ligne)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 3 janvier 2021)
- ↑ T. Matthew Shields et Jenifer R. Lightdale, « Vomiting in Children », Pediatrics in Review, vol. 39, no 7, , p. 342–358 (ISSN 1526-3347, PMID 29967079, DOI 10.1542/pir.2017-0053, lire en ligne)
- ↑ « PROMÉTHAZINE oral - Essential drugs », sur medicalguidelines.msf.org (consulté le 6 janvier 2021)
- ↑ « Résumé des caractéristiques du produit - DEXAMETHASONE MYLAN 4 mg/1 ml, solution injectable en ampoule - Base de données publique des médicaments », sur base-donnees-publique.medicaments.gouv.fr (consulté le 6 janvier 2021)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 6 janvier 2021)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 6 janvier 2021)
- ↑ (en) The Pharmaceutical Journal 1 MAY 2007, « Nausea and vomiting — Causes and complications », sur Pharmaceutical Journal (consulté le 27 décembre 2020)
- ↑ (en) S. Chubineh et J. McGowan, « Nausea and vomiting in HIV: a symptom review: », International Journal of STD & AIDS, (DOI 10.1258/ijsa.2008.008244, lire en ligne)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 3 février 2021)
- ↑ « Nausées et vomissements chez le nourrisson et les enfants - Pédiatrie », sur Édition professionnelle du Manuel MSD (consulté le 3 février 2021)
- ↑ Ryan Spangler, Thuy Van Pham, Danya Khoujah et Joseph P Martinez, « Abdominal emergencies in the geriatric patient », International Journal of Emergency Medicine, vol. 7, , p. 43 (ISSN 1865-1380, PMID 25635203, Central PMCID 4306086, DOI 10.1186/s12245-014-0043-2, lire en ligne)
- Pages non révisées
- Approches cliniques
- Gastro-entérologie/Approches cliniques
- Médecine familiale/Approches cliniques
- Chirurgie générale/Approches cliniques
- Neurologie/Approches cliniques
- Neurochirurgie/Approches cliniques
- Soins palliatifs/Approches cliniques
- Endocrinologie/Approches cliniques
- Objectifs du CMC
