Maladie cœliaque
| Maladie | |
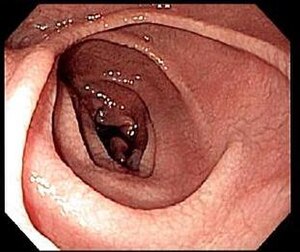 Image endoscopique du duodénum d'une personne avec la maladie coeliaque, montrant l'échancrure des plis et l'apparence de la muqueuse fissuré ("boue craquelée") | |
| Caractéristiques | |
|---|---|
| Signes | Oedème des membres inférieurs, Hypoplasie de l'émail dentaire, Stomatite aphteuse, Délais dans l'éruption des dents, Distension abdominale |
| Symptômes |
Syndrome du tunnel carpien, Convulsions, Faiblesse musculaire, Paresthésies, Dermatite herpétiforme, Épilepsie, Ataxie , Retard staturo-pondéral, Migraine, Ballonnement, ... [+] |
| Diagnostic différentiel |
Syndrome du côlon irritable, Malabsorption, Sprue tropicale, Pullulation bactérienne, Gastro-entérite bactérienne, Infection à Giardia, Duodénite peptidique, Lymphome intestinal, Gastro-entérite virale, Maladie de Crohn, ... [+] |
| Informations | |
| Terme anglais | Celiac disease |
| Autres noms | Entéropathie au gluten |
| Wikidata ID | Q11088 |
| Spécialités | Gastro-entérologie, Chirurgie générale, Gastro-pédiatrie |
|
| |
La maladie cœliaque est une entéropathie auto-immune chronique de l'intestin grêle. Elle est déclenchée par l'exposition au gluten dans l'alimentation des personnes sensibles. Cette sensibilité découle d'une prédisposition génétique. [1][2][3][4]
Épidémiologie
La prévalence de la maladie cœliaque dans la population générale est d'environ 0,5% à 1%, avec un ratio homme-femme entre 1:2 et 1:3.[5] La prévalence réelle, ainsi que la détection et le diagnostic, ont augmenté au cours des 10 à 20 dernières années. L'incidence est plus élevée chez les personnes atteintes de maladies auto-immunes, comme le diabète de type 1. La prévalence augmente de 10 à 15% chez les personne ayant une histoire familiale de la maladie du premier degré de maladie cœliaque. [4][6]
Étiologies
La maladie coeliaque est le résultat d'une réaction défavorable du système immunitaire au gluten. Le gluten est un résidu protéique de l'extraction de certaines céréales (blé, orge, seigle, avoine[note 1]) résistant à la digestion. Le gluten se transforme en gliadine pendant la digestion et la pénétration de la gliadine dans la paroi intestinale entraine une réaction immunitaire. Cette réaction implique des anticorps contre la transglutaminase tissulaire, soit les anticorps anti-transglutaminases, qui sont des IgA.
Il existe plusieurs facteurs génétiques prédisposants à développer la maladie coeliaque, notamment les gènes HLA-DQ2 et HLA-DQ8. [6]
Les infections gastro-intestinales de la petite enfance sont aussi pertinentes pour le développement de la maladie cœliaque plus tard dans la vie. Toutefois, il est probable que cela soit également directement lié au fait que la maladie cœliaque est causée par un trouble de la fonction immunitaire.[4][6]
L'amélioration des conditions sanitaires et la réduction de l'exposition aux micro-organismes, ainsi que la modification du microbiote intestinal au courant des dernières décennies semblent avoir contribué à l'augmentation de l'incidence des maladies auto-immunes, dont la maladie coeliaque. [5]
Physiopathologie
La maladie coeliaque est une maladie auto-immune dont les éléments physiopathologiques clés reposent sur une prédisposition génétique (les gènes HLA-DQ2 et HLA-DP8) et des auto-antigènes (les anticorps anti-transglutaminases) en réponse à un déclencheur environnemental (le gluten). [5]

La gliadine, un peptide dérivé du gluten, cause une augmentation immédiate et temporaire de la perméabilité des jonctions inter-cellulaires des cellules épithéliales intestinales.[7] Ceci permet au gluten de se déplacer dans la lame basale intestinale, causant ainsi des dommages à l'intestin grêle. Cette protéine possède également un effet toxique direct sur les entérocytes en régulant à la hausse la production de cytokines, notamment, l'interleukine (IL)-15. Cette inflammation locale conduit à la destruction des villosités intestinales. Cette destruction, à son tour, entraîne une diminution de la fonctionnalité de la surface intestinale et une malabsorption. Le manque d'absorption des nutriments a un impact direct sur le système digestif, mais aussi indirectement sur tous les systèmes de l'organisme.[4][8][9]

Présentation clinique
Facteurs de risque
Voici certains facteurs de risque de la maladie coeliaque : [6][10][5]
- ATCD familiaux
- maladies associées à la maladie coeliaque
| Maladies auto-immunes | Maladies idiopathiques | Anomalies chromosomiques |
|---|---|---|
Questionnaire
Plusieurs symptômes gastro-intestinaux orientent vers une maladie coeliaque et sont à rechercher au questionnaire : [4][6]
- la diarrhée, mais parfois la constipation
- la stéatorrhée
- les flatulences
- le ballonnement
- l'inconfort abdominal
- la douleur abdominale
- les vomissements
- les ulcères buccaux récurrents
- certains patients sont asymptomatiques.
Les symptômes extra-intestinaux sont aussi à rechercher et peuvent inclure : [4][6]
- fatigue
- retard de croissance chez l'enfant ou perte de poids inexpliqué chez l'adulte
- céphalées chroniques
- retard pubertaire, retard de la ménarche, aménorrhée
- dermatite herpétiforme
- léthargie
- symptômes neurologiques : faiblesse musculaire, paresthésies, convulsions, ataxie, syndrome du tunnel carpien, myopathie
- troubles neuropsychologiques : dépression, épilepsie, migraines, anxiété.
Certains conditions sont associées à la maladie coeliaque et peuvent être questionnés avec les antécédents du patient : [6]
- l'hémosidérose pulmonaire
- le reflux gastro-oesophagien
- l'infertilité et avortement spontané
- la glossite atrophique
- la pancréatite
- la myocardite, cardiomyopathie
- les maladies inflammatoires intestinales.

Examen clinique
Si on suspecte une maladie coeliaque chez un patient, l'examen physique devrait inclure :
- l'examen de l'abdomen (distension abdominale possible)
- si des symptômes sont rapportés à l'anamnèse, un examen neurologique
- ll'oedème des membres inférieurs (signe de déficit protéique causé par la malabsorption)
- un examen de la bouche[11][12]
Examens paracliniques
Bilan sanguin
Le bilan diagnostique commence généralement par des tests sérologiques et il est très important que le patient consomme une diète avec gluten lors des tests [4][13][14][6] :
- le dosage des anticorps anti-transglutaminases[Se: 0.968 %[15]][Sp: 0.91 %[16]][VPP: 0.912 %[17]][VPN: 0.968 %[18]]
- le dosage des anticorps anti-endomysiaux[Se: 0.937 %[19]][Sp: 1.0 %[20]][VPP: 1.0 %[21]][VPN: 0.944 %[22]]
- le dosage des anticorps anti-gliadine[Se: 0.844 %[23]][Sp: 0.985 %[24]][VPP: 0.982 %[25]][VPN: 0.868 %[26]], mais ce test est moins bon que le dosage des deux autres anticorps
- le dosage des IgA
- la recherche HLA-DQ2 et DQ8 : vérifie la prédisposition génétique à la maladie coeliaque.
Les bilans paracliniques servent aussi à identifier les complications de la maladie coeliaque : [4]
- la formule sanguine complète : recherche d'anémie secondaire à une malabsorption du fer, de la B12 ou des folates
- il est aussi possible de faire un bilan d'anémie qui inclue un bilan martial, un dosage des folates et dosage de la B12
- les électrolytes, incluant calcium et magnésium (possibilité d'hypocalcémie, d'hypokaliémie, d'hypomagnésémie, voire d'acidose métabolique)
- le bilan de coagulation : recherche de coagulopathie secondaire à une mauvaise absorption de la vitamine K
- l'AST : peuvent être augmentée.
- le dosage de la vitamine D : déficit possible.
OGD
Le diagnostic définitif nécessite presque toujours une oesophago-gastro-duodénoscopie : [4]
- une biopsie de la muqueuse duodénale en D2 et D3
- à la pathologie, on retrouvera une prolifération des lymphocytes et des plasmocytes dans la lamina propria
- une visualisation d'une atrophie ou absence villositaire et d'une hypertrophique des cryptes.
Examens radiologiques
Les imageries radiologiques ne sont généralement pas nécessaire pour mener au diagnostic, mais si elles sont faites, on pourrait voir un oblitération de la muqueuse intestinale, une dilatation de l'intestin ou une floculation au baryum. [4]
Approche clinique
Plusieurs présentations cliniques peuvent nous amener à rechercher une maladie coeliaque chez un patient. Par exemple, un patient qui présente un tableau digestif typique (diarrhée chronique, malabsorption, perte de poids et distension abdominale) est un patient qu'on voudrait investiguer. Face à une anémie ferriprive ou des taux sériques de folates ou de B12 diminués de façon inexpliqués, une maladie coeliaque peut aussi être recherchée. [6] On peut aussi chercher la maladie chez les patients qui ont des facteurs de risque. Il est important de ne pas débuter une diète sans gluten avant la fin des investigations et le diagnostic final, car cela pourrait fausser l'interprétation des tests.[10]
Voici un algorithme qui résume la démarche diagnostique lorsqu'on suspecte une maladie coeliaque : [5]
À noter que si la suspicion clinique est forte dès la présentation clinique ou avec les facteurs de risque, on procède à l'OGD d'emblée[6].
- Anticorps positifs, mais biopsie négative : vérifier que le patient consommait du gluten au moment de l'OGD et répéter les biopsies au besoin.
- Biopsie positive, mais anticorps négatifs : doser les IgA pour éliminer un déficit et tester pour la présence du HLA-DQ2 et DQ8. Si les IgA sont normaux et les HLA sont absents, le diagnostic de maladie coeliaque est exclu.
Diagnostic
Afin de poser le diagnostic de maladie coeliaque classique, les 4 des 5 éléments suivants doivent être présents : [6][5]
- signes et symptômes typiques : malabsorption, diarrhée
- présence d'anticorps : anti-transglutaminases, anti-endomysiaux ou anti-gliadines
- être porteur du gène HLA-DQ2 ou HLA-DQ8
- dommages intestinaux (ex. : atrophie villeuse)
- réponse clinique avec une diète sans gluten.
Classification
| Présentation clinique | Sérologies | Histologie intestinale | |
|---|---|---|---|
| Classique |
|
Positives | Atrophie |
| Non classique |
|
Positives | Atrophie |
| Subclinique |
|
Positives | Atrophie légère |
| Potentielle | Ø | Positives | Normale |
| Réfractaire |
|
Positives | Atrophie |
| Séronégative | Malabsorption sévère | Négatives | Atrophie |
Diagnostic différentiel
Voici le diagnostic différentiel de la maladie coeliaque : [4]
- la gastro-entérite bactérienne
- la maladie de Crohn
- l'infection à Giardia
- le syndrome du côlon irritable
- la malabsorption
- la sprue tropicale
- la gastroentérite virale
- l'intolérance aux protéines de lait de vache (chez les bébés)
- la duodénite peptidique
- la pullulation bactérienne
- le lymphome intestinal.
Traitement
Le traitement de la maladie coeliaque consiste en un régime strict sans gluten, à vie. Le patient doit donc exclure le blé, l'orge, l'avoine et le seigle de sa diète. Cela a un impact significatif sur la vie des personnes touchées et peut être difficile à maintenir. Une consultation en en nutrition peut aider à prévenir d'éventuelles carences nutritionnelles. L'éducation du patient est aussi au coeur du traitement, afin d'aider à sa compréhension de la maladie et au respect d'une alimentation sans gluten. Il existe aussi des groupes de soutien pour les patients. [6] Bien que plusieurs autres modalités de traitement, comme les modulateurs immunitaires, font présentement l'objet de recherches, aucune thérapie non-diététique n'a pour l'instant été prouvée efficace. [4] Les corticostéroïdes ne profitent qu'à un petit pourcentage de patients atteints de la maladie cœliaque.[4]
L'identification des déficits nutritionnels secondaires à la malabsorption et leur correction fait aussi partie de la prise en charge globale de la maladie coeliaque. Les éléments suivants peuvent être surveillés : formule sanguine complète, réserves de fer, acide folique, ferritine, taux de vitamine D et d'autres vitamines liposolubles, et densité minérale osseuse.[4][6] La prise en charge des patients ayant une sérologie positive, mais pas de résultats anormaux à la biopsie duodénale, est controversée. Il existe de nombreuses situations où le diagnostic n'est pas clair. Certains patients présentent des symptômes pertinents malgré l'absence de changements identifiés sur la petite biopsie intestinale. Il existe également une maladie cœliaque séronégative, où à l'inverse, malgré les symptômes typiques, il n'y a pas de preuve sérologique de la maladie, mais il y a une atrophie villositaire significative de la biopsie duodénale.[4]
Suivi
En général, les symptômes s'améliorent avec l'adoption du régime sans gluten en quelques jours à quelques semaines. Les patients qui ne répondent pas ont besoin d'un examen plus approfondi, mais également d'une évaluation de l'observance du régime. Les tests sérologiques peuvent évaluer la compliance au régime. Normalement, les anticorps devraient diminuer dans les 12 mois du début de la diète. La non-compliance peut être involontaire chez une personne qui peut encore ingérer du gluten sans s'en rendre compte, d'où l'importance de faire l'éducation du patient et d'impliquer un spécialiste de la nutrition.[28][29][4] Une biopsie duodénale de 4 mois après le début de la diète sans gluten permet de confirmer la bonne évolution de la maladie coeliaque. En l'absence d'amélioration, il faut alors penser à un diagnostic alternatif : mauvaise compliance, ingestion accidentelle de gluten, sprue réfractaire, jéjunite ulcéreuse, lymphome intestinal, autre maladie concomitante (syndrome du côlon irritable, intolérance au lactose ou au fructuose, maladie intestinale inflammatoire, colite microscopique...). [6][5]
Les patients diagnostiqués avec la maladie coeliaque ont besoin d'un suivi à vie par une équipe médicale afin d'identifier les complications de la maladie et s'assurer du respect de la diète sans gluten. Le suivi se fait généralement aux 6 mois au début, puis à chaque année ou chaque deux ans si la maladie est bien contrôlée. [4][6][5]
Complications
La maladie coeliaque peut entrainer plusieurs complications : [4][6]
- malabsorption
- ostéoporose et ostéopénie
- diathèse hémorragique
- retard de croissance
- anémie ferriprive (par malabsorption)
- fatigue
- hyposplénisme
- néphropathie à IgA
- chez les femmes enceintes non traitées
Il existe aussi un risque néoplasique à long terme associé à la maladie coeliaque : [4]
- lymphome
- lymphome intestinal des cellules T associé aux entéropathies : pronostic moins bon que les autres lymphomes du grêle, malgré un traitement de chimiothérapie et de greffe de moelle osseuse
- adénocarcinome de l'intestin grêle et du côlon
- cancer épidermoïde oropharyngé et oesophagien
- hépatome
Évolution
Le pronostic pour les patients avec un diagnostic et un traitement corrects est bon. Malheureusement, l'observance d'un régime sans gluten est très difficile et les rechutes sont fréquentes. Certains patients ne répondent pas à un régime sans gluten ou aux corticostéroïdes ; ils ont une qualité de vie médiocre.[4]
Prévention
Il n'y a pas de prévention possible pour la maladie coeliaque. Toutefois, l'adhésion à un régime sans gluten strict chez les patients atteints prévient les complications liées à la malabsorption.
Il est aussi possible de procéder au dépistage de la maladie coeliaque chez les patients asymptomatiques, mais qui ont des facteurs de risque, comme c'est le cas pour les diabétiques de type 1 ou les patients avec un syndrome de Down.
Notes
- ↑ Il existe depuis longtemps des doutes quant à la toxicité de l'avoine pour un patient atteint de la maladie cœliaque. Récemment, des études ont montré que l'avoine n'est pas nocive et que des doutes étaient probables car elle est couramment transformée avec du blé et, par conséquent, la contamination croisée était très élevée.
Références
- Cette page a été modifiée ou créée le 2020/11/07 à partir de Celiac Disease (StatPearls / Celiac Disease (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28722929 (livre).
- Cet article a été créé en partie ou en totalité le 2020-11-13 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- ↑ Xuechen B. Yu, Melanie Uhde, Peter H. Green et Armin Alaedini, « Autoantibodies in the Extraintestinal Manifestations of Celiac Disease », Nutrients, vol. 10, no 8, (ISSN 2072-6643, PMID 30127251, Central PMCID 6115844, DOI 10.3390/nu10081123, lire en ligne)
- ↑ Ricketta Clark et Ragan Johnson, « Malabsorption Syndromes », The Nursing Clinics of North America, vol. 53, no 3, , p. 361–374 (ISSN 1558-1357, PMID 30100002, DOI 10.1016/j.cnur.2018.05.001, lire en ligne)
- ↑ Pragya Sharma, Vandana Baloda, Gaurav Ps Gahlot et Alka Singh, « Clinical, endoscopic, and histological differentiation between celiac disease and tropical sprue: A systematic review », Journal of Gastroenterology and Hepatology, vol. 34, no 1, , p. 74–83 (ISSN 1440-1746, PMID 30069926, DOI 10.1111/jgh.14403, lire en ligne)
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 4,16 4,17 4,18 4,19 et 4,20 Ewa B. Posner et Muhammad Haseeb, StatPearls, StatPearls Publishing, (PMID 28722929, lire en ligne)
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 et 5,7 Giacomo Caio, Umberto Volta, Anna Sapone et Daniel A. Leffler, « Celiac disease: a comprehensive current review », BMC Medicine, vol. 17, no 1, , p. 142 (ISSN 1741-7015, PMID 31331324, Central PMCID PMC6647104, DOI 10.1186/s12916-019-1380-z, lire en ligne)
- ↑ 6,00 6,01 6,02 6,03 6,04 6,05 6,06 6,07 6,08 6,09 6,10 6,11 6,12 6,13 6,14 et 6,15 « Application de chirurgie » (consulté le 13 novembre 2020)
- ↑ Giacomo Caio, Umberto Volta, Anna Sapone et Daniel A. Leffler, « Celiac disease: a comprehensive current review », BMC medicine, vol. 17, no 1, 07 23, 2019, p. 142 (ISSN 1741-7015, PMID 31331324, Central PMCID 6647104, DOI 10.1186/s12916-019-1380-z, lire en ligne)
- ↑ 8,0 et 8,1 Lyudmila V. Savvateeva, Svetlana I. Erdes, Anton S. Antishin et Andrey A. Zamyatnin, « Current Paediatric Coeliac Disease Screening Strategies and Relevance of Questionnaire Survey », International Archives of Allergy and Immunology, vol. 177, no 4, , p. 370–380 (ISSN 1423-0097, PMID 30056445, DOI 10.1159/000491496, lire en ligne)
- ↑ 9,0 et 9,1 Brian P. McAllister, Emmanuelle Williams et Kofi Clarke, « A Comprehensive Review of Celiac Disease/Gluten-Sensitive Enteropathies », Clinical Reviews in Allergy & Immunology, vol. 57, no 2, , p. 226–243 (ISSN 1559-0267, PMID 29858750, DOI 10.1007/s12016-018-8691-2, lire en ligne)
- ↑ 10,0 et 10,1 (en) S. Husby, S. Koletzko, I.R. Korponay-Szabó et M.L. Mearin, « European Society for Pediatric Gastroenterology, Hepatology, and Nutrition Guidelines for the Diagnosis of Coeliac Disease: », Journal of Pediatric Gastroenterology and Nutrition, vol. 54, no 1, , p. 136–160 (ISSN 0277-2116, DOI 10.1097/MPG.0b013e31821a23d0, lire en ligne)
- ↑ G. Campisi, C. Di Liberto, G. Iacono et D. Compilato, « Oral pathology in untreated coeliac [corrected] disease », Alimentary Pharmacology & Therapeutics, vol. 26, no 11-12, , p. 1529–1536 (ISSN 1365-2036, PMID 17919276, DOI 10.1111/j.1365-2036.2007.03535.x, lire en ligne)
- ↑ « Oral Manifestations of Celiac Disease: A Clinical Guide for Dentists | jcda », sur jcda.ca (consulté le 14 décembre 2020)
- ↑ Jeremy R. Glissen Brown et Prashant Singh, « Coeliac disease », Paediatrics and International Child Health, vol. 39, no 1, , p. 23–31 (ISSN 2046-9055, PMID 30099930, DOI 10.1080/20469047.2018.1504431, lire en ligne)
- ↑ Julio C. Bai et Carolina Ciacci, « World Gastroenterology Organisation Global Guidelines: Celiac Disease February 2017 », Journal of Clinical Gastroenterology, vol. 51, no 9, , p. 755–768 (ISSN 1539-2031, PMID 28877080, DOI 10.1097/MCG.0000000000000919, lire en ligne)
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ https://doi.org/10.1186/s12916-019-1380-z
- ↑ (en) Jonas F Ludvigsson, Daniel A Leffler, Julio C Bai et Federico Biagi, « The Oslo definitions for coeliac disease and related terms », Gut, vol. 62, no 1, , p. 43–52 (ISSN 0017-5749 et 1468-3288, PMID 22345659, Central PMCID PMC3440559, DOI 10.1136/gutjnl-2011-301346, lire en ligne)
- ↑ Marjorie M. Walker, Jonas F. Ludvigsson et David S. Sanders, « Coeliac disease: review of diagnosis and management », The Medical Journal of Australia, vol. 207, no 4, , p. 173–178 (ISSN 1326-5377, PMID 28814219, DOI 10.5694/mja16.00788, lire en ligne)
- ↑ Katharina Julia Werkstetter, Ilma Rita Korponay-Szabó, Alina Popp et Vincenzo Villanacci, « Accuracy in Diagnosis of Celiac Disease Without Biopsies in Clinical Practice », Gastroenterology, vol. 153, no 4, , p. 924–935 (ISSN 1528-0012, PMID 28624578, DOI 10.1053/j.gastro.2017.06.002, lire en ligne)
