« Volvulus de l'intestin grêle » : différence entre les versions
Aucun résumé des modifications |
|||
| Ligne 13 : | Ligne 13 : | ||
Le volvulus de l'intestin grêle est une condition médicale qui survient lorsqu'une partie des intestins s'enroule sur elle-même ou sur leur mésentère. <ref name=":0">{{Citation d'un ouvrage|prénom1=Anouchka H.|nom1=Coste|prénom2=Sachit|nom2=Anand|prénom3=Hany|nom3=Nada|prénom4=Hira|nom4=Ahmad|titre=StatPearls|éditeur=StatPearls Publishing|date=2023|pmid=28722991|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK441962/|consulté le=2023-04-24}}</ref> | Le volvulus de l'intestin grêle est une condition médicale qui survient lorsqu'une partie des intestins s'enroule sur elle-même ou sur leur mésentère. <ref name=":0">{{Citation d'un ouvrage|prénom1=Anouchka H.|nom1=Coste|prénom2=Sachit|nom2=Anand|prénom3=Hany|nom3=Nada|prénom4=Hira|nom4=Ahmad|titre=StatPearls|éditeur=StatPearls Publishing|date=2023|pmid=28722991|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK441962/|consulté le=2023-04-24}}</ref> | ||
==Épidémiologie== | ==Épidémiologie== | ||
Le volvulus du grêle ne représente que 1 à 4 % des obstructions du grêle en Occident, mais il cause entre 20% et 35 % des obstructions du grêle en Afrique et en Asie. Les anomalies de rotation et de fixation sont deux fois plus fréquentes chez l'homme que chez la femme. Cette condition peut survenir à tout âge, mais elle est plus fréquente chez les enfants et les nourrissons. <ref name=":0" /><ref name=":3">{{Citation d'un article|prénom1=Juan Carlos|nom1=Pelayo|prénom2=Andrea|nom2=Lo|titre=Intestinal Rotation Anomalies|périodique=Pediatric Annals|volume=45|numéro=7|date=2016-07-01|issn=1938-2359|pmid=27403672|doi=10.3928/00904481-20160602-01|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/27403672/|consulté le=2023-04-24|pages=e247–250}}</ref><ref name=":1">{{Citation d'un article|prénom1=A. J. W.|nom1=Millar|prénom2=H.|nom2=Rode|prénom3=S.|nom3=Cywes|titre=Malrotation and volvulus in infancy and childhood|périodique=Seminars in Pediatric Surgery|volume=12|numéro=4|date=2003-11|issn=1055-8586|pmid=14655161|doi=10.1053/j.sempedsurg.2003.08.003|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/14655161/|consulté le=2023-04-24|pages=229–236}}</ref><ref name=":11">{{Citation d'un article|langue=en|prénom1=Marianne|nom1=Lepage-Saucier|prénom2=An|nom2=Tang|prénom3=Jean-Sébastien|nom3=Billiard|prénom4=Jessica|nom4=Murphy-Lavallée|titre=Small and large bowel volvulus: Clues to early recognition and complications|périodique=European Journal of Radiology|volume=74|numéro=1|date=2010-04|doi=10.1016/j.ejrad.2009.11.010|lire en ligne=https://linkinghub.elsevier.com/retrieve/pii/S0720048X09006391|consulté le=2023-04-30|pages=60–66}}</ref> | Le volvulus du grêle ne représente que 1 à 4 % des obstructions du grêle en Occident, mais il cause entre 20% et 35 % des obstructions du grêle en Afrique et en Asie. Les anomalies de rotation et de fixation sont deux fois plus fréquentes chez l'homme que chez la femme. Cette condition sur [[Malrotation intestinale|malrotation]] peut survenir à tout âge, mais elle est plus fréquente chez les enfants et les nourrissons. <ref name=":0" /><ref name=":3">{{Citation d'un article|prénom1=Juan Carlos|nom1=Pelayo|prénom2=Andrea|nom2=Lo|titre=Intestinal Rotation Anomalies|périodique=Pediatric Annals|volume=45|numéro=7|date=2016-07-01|issn=1938-2359|pmid=27403672|doi=10.3928/00904481-20160602-01|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/27403672/|consulté le=2023-04-24|pages=e247–250}}</ref><ref name=":1">{{Citation d'un article|prénom1=A. J. W.|nom1=Millar|prénom2=H.|nom2=Rode|prénom3=S.|nom3=Cywes|titre=Malrotation and volvulus in infancy and childhood|périodique=Seminars in Pediatric Surgery|volume=12|numéro=4|date=2003-11|issn=1055-8586|pmid=14655161|doi=10.1053/j.sempedsurg.2003.08.003|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/14655161/|consulté le=2023-04-24|pages=229–236}}</ref><ref name=":11">{{Citation d'un article|langue=en|prénom1=Marianne|nom1=Lepage-Saucier|prénom2=An|nom2=Tang|prénom3=Jean-Sébastien|nom3=Billiard|prénom4=Jessica|nom4=Murphy-Lavallée|titre=Small and large bowel volvulus: Clues to early recognition and complications|périodique=European Journal of Radiology|volume=74|numéro=1|date=2010-04|doi=10.1016/j.ejrad.2009.11.010|lire en ligne=https://linkinghub.elsevier.com/retrieve/pii/S0720048X09006391|consulté le=2023-04-30|pages=60–66}}</ref> | ||
==Étiologies== | ==Étiologies== | ||
Les étiologies du volvulus du grêle sont <ref name=":11" /> : | Les étiologies du volvulus du grêle sont <ref name=":11" /> : | ||
* une {{Étiologie|nom=Adhérences intestinales|affichage=adhérence intestinale|principale=1}} | * une {{Étiologie|nom=Adhérences intestinales|affichage=adhérence intestinale|principale=1}} | ||
* une {{Étiologie|nom=malrotation intestinale|affichage=malrotation intestinale congénitale|principale=1|autre=congénitale}}. | * une {{Étiologie|nom=malrotation intestinale|affichage=malrotation intestinale congénitale|principale=1|autre=congénitale}} | ||
* une fixation longue et étroite de la base mésentérique avec peu de gras abdominal. | |||
==Physiopathologie== | ==Physiopathologie== | ||
[[Fichier:Volvulus.webm|vignette|Vidéo vulgarisant la notion de volvulus|lien=Special:FilePath/Volvulus.webm]] | [[Fichier:Volvulus.webm|vignette|Vidéo vulgarisant la notion de volvulus|lien=Special:FilePath/Volvulus.webm]] | ||
Le volvulus du grêle peut provoquer un blocage et couper la circulation sanguine du mésentère. La torsion se produit généralement autour du mésentère dorsal. Les volvulus sont classés en anti-rotation, rotation incomplète, rotation inverse et fixation anormale du mésentère. <ref name=":0" /><ref name=":3" /><ref name=":11" /><ref name=":2">{{Citation d'un article|prénom1=Suresh|nom1=Birajdar|prénom2=Shripada C.|nom2=Rao|prénom3=Fiona|nom3=Bettenay|titre=Role of upper gastrointestinal contrast studies for suspected malrotation in neonatal population|périodique=Journal of Paediatrics and Child Health|volume=53|numéro=7|date=2017-07|issn=1440-1754|pmid=28425590|doi=10.1111/jpc.13515|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/28425590/|consulté le=2023-04-24|pages=644–649}}</ref> | Le volvulus du grêle peut provoquer un blocage intestinal et couper la circulation sanguine du mésentère (artériel et/ou veineuse). La torsion se produit généralement autour du mésentère dorsal. Les volvulus sont classés en anti-rotation, rotation incomplète, rotation inverse et fixation anormale du mésentère. <ref name=":0" /><ref name=":3" /><ref name=":11" /><ref name=":2">{{Citation d'un article|prénom1=Suresh|nom1=Birajdar|prénom2=Shripada C.|nom2=Rao|prénom3=Fiona|nom3=Bettenay|titre=Role of upper gastrointestinal contrast studies for suspected malrotation in neonatal population|périodique=Journal of Paediatrics and Child Health|volume=53|numéro=7|date=2017-07|issn=1440-1754|pmid=28425590|doi=10.1111/jpc.13515|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/28425590/|consulté le=2023-04-24|pages=644–649}}</ref> | ||
Certaines mutations génétiques peuvent perturber la signalisation essentielle à la rotation normale de l'intestin grêle. Par exemple, une malrotation du grêle peut survenir si une mutation du gène BCL6 entraîne l'absence d'expression génétique du côté gauche. Par ailleurs, en cas de rotation incomplète, le cæcum, qui continue de se former, demeure dans l'épigastre et des bandes fibreuses se développent entre le duodénum et le rétropéritoine. Ces bandes (bandes de Ladd) passent par-dessus la deuxième partie du duodénum, reliant le cæcum à la paroi abdominale latérale. Ainsi, ces bandes créent un point potentiel d'obstruction. L'insertion du mésentère est ensuite confiné à l'épigastre, ce qui conduit à un pédicule étroit, comprimant toutes les branches de l'artère mésentérique supérieure. Un volvulus peut se produire autour de cette base étroite du mésentère, obstruant alors le jéjunum proximal et causant une ischémie du mésentère. Si le problème n'est pas rapidement corrigé chirurgicalement, une obstruction et une ischémie intestinale peuvent survenir. <ref name=":0" /><ref name=":4">{{Citation d'un article|prénom1=Aravind|nom1=Sivakumar|prénom2=Aparna|nom2=Mahadevan|prénom3=Mark E.|nom3=Lauer|prénom4=Ricky J.|nom4=Narvaez|titre=Midgut Laterality Is Driven by Hyaluronan on the Right|périodique=Developmental Cell|volume=46|numéro=5|date=2018-09-10|issn=1878-1551|pmid=30174180|pmcid=6207194|doi=10.1016/j.devcel.2018.08.002|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30174180/|consulté le=2023-04-30|pages=533–551.e5}}</ref><ref name=":5">{{Citation d'un article|prénom1=Peter J.|nom1=Strouse|titre=Disorders of intestinal rotation and fixation ("malrotation")|périodique=Pediatric Radiology|volume=34|numéro=11|date=2004-11|issn=0301-0449|pmid=15378215|doi=10.1007/s00247-004-1279-4|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/15378215/|consulté le=2023-04-30|pages=837–851}}</ref>. | Certaines mutations génétiques peuvent perturber la signalisation essentielle à la rotation normale de l'intestin grêle. Par exemple, une malrotation du grêle peut survenir si une mutation du gène BCL6 entraîne l'absence d'expression génétique du côté gauche. Par ailleurs, en cas de rotation incomplète, le cæcum, qui continue de se former, demeure dans l'épigastre et des bandes fibreuses se développent entre le duodénum et le rétropéritoine. Ces bandes (bandes de Ladd) passent par-dessus la deuxième partie du duodénum, reliant le cæcum à la paroi abdominale latérale. Ainsi, ces bandes créent un point potentiel d'obstruction. L'insertion du mésentère est ensuite confiné à l'épigastre, ce qui conduit à un pédicule étroit, comprimant toutes les branches de l'artère mésentérique supérieure. Un volvulus peut se produire autour de cette base étroite du mésentère, obstruant alors le jéjunum proximal et causant une ischémie du mésentère. Si le problème n'est pas rapidement corrigé chirurgicalement, une obstruction et une ischémie intestinale peuvent survenir. <ref name=":0" /><ref name=":4">{{Citation d'un article|prénom1=Aravind|nom1=Sivakumar|prénom2=Aparna|nom2=Mahadevan|prénom3=Mark E.|nom3=Lauer|prénom4=Ricky J.|nom4=Narvaez|titre=Midgut Laterality Is Driven by Hyaluronan on the Right|périodique=Developmental Cell|volume=46|numéro=5|date=2018-09-10|issn=1878-1551|pmid=30174180|pmcid=6207194|doi=10.1016/j.devcel.2018.08.002|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30174180/|consulté le=2023-04-30|pages=533–551.e5}}</ref><ref name=":5">{{Citation d'un article|prénom1=Peter J.|nom1=Strouse|titre=Disorders of intestinal rotation and fixation ("malrotation")|périodique=Pediatric Radiology|volume=34|numéro=11|date=2004-11|issn=0301-0449|pmid=15378215|doi=10.1007/s00247-004-1279-4|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/15378215/|consulté le=2023-04-30|pages=837–851}}</ref>. Les volvulus du grêle peuvent aussi se faire autour de bandes adhérentielles secondaires à des chirurgies ou des infections abdominales antérieures. L'adhérence sert de point de pivot autour de la laquelle le grêle peut basculer. 80% des volvulus du grêle sont causés par les adhérences<ref>{{Citation d'un lien web|langue=|titre=Volvulus du grêle|url=https://apps.apple.com/ca/app/chirurgie/id1066365766?l=fr|site=|date=2023-05-08|consulté le=2023-05-08}}</ref>. | ||
==Présentation clinique== | ==Présentation clinique== | ||
| Ligne 31 : | Ligne 32 : | ||
* une {{Facteur de risque|nom=anomalie de fixation intestinale}} | * une {{Facteur de risque|nom=anomalie de fixation intestinale}} | ||
* un {{Facteur de risque|nom=cæcum|qualité=long|affichage=cæcum long}} et {{Facteur de risque|nom=cæcum|qualité=mobile|affichage=mobile}} | * un {{Facteur de risque|nom=cæcum|qualité=long|affichage=cæcum long}} et {{Facteur de risque|nom=cæcum|qualité=mobile|affichage=mobile}} | ||
* la {{Facteur de risque|nom=constipation}} | * la {{Facteur de risque|nom=constipation}} | ||
* des {{Facteur de risque|nom=adhérences intestinales}} | * des {{Facteur de risque|nom=adhérences intestinales}} | ||
* les {{Facteur de risque|nom=tumeurs intrapéritonéales}} | * les {{Facteur de risque|nom=tumeurs intrapéritonéales}} | ||
* la {{Facteur de risque|nom=grossesse}} | * la {{Facteur de risque|nom=grossesse}} | ||
* l'{{Facteur de risque|nom=laxatif|affichage=utilisation de laxatifs}} | * l'{{Facteur de risque|nom=laxatif|affichage=utilisation de laxatifs}} | ||
* un {{Facteur de risque|nom=statut socio-économique|diminution=1|affichage=faible statut socio-économique}} | * un {{Facteur de risque|nom=statut socio-économique|diminution=1|affichage=faible statut socio-économique}} | ||
* la {{Facteur de risque|nom=consommation de fibre|affichage=consommation de fibre après de grandes périodes de jeune|temps=après de grandes périodes de jeûne}} (ex. Ramadan) | * la {{Facteur de risque|nom=consommation de fibre|affichage=consommation de fibre après de grandes périodes de jeune|temps=après de grandes périodes de jeûne}} (ex. Ramadan) | ||
* une {{Facteur de risque|nom=infection parasitaire}} | * une {{Facteur de risque|nom=infection parasitaire}} | ||
* une {{Facteur de risque|nom=neuropathie diabétique}}. | * une {{Facteur de risque|nom=neuropathie diabétique}} | ||
* un diverticule de Meckel | |||
* adénopathies mésentériques. | |||
===Questionnaire=== | ===Questionnaire=== | ||
| Ligne 50 : | Ligne 51 : | ||
* une sensation de {{Symptôme|nom=ballonnement|affichage=ballonnement}} | * une sensation de {{Symptôme|nom=ballonnement|affichage=ballonnement}} | ||
* une {{Symptôme|nom=Diarrhée (signe clinique)|affichage=diarrhée chronique|temps=chronique}} | * une {{Symptôme|nom=Diarrhée (signe clinique)|affichage=diarrhée chronique|temps=chronique}} | ||
* de la {{Symptôme|nom=malabsorption|affichage=malabsorption}} | * de la {{Symptôme|nom=malabsorption|affichage=malabsorption}}`. | ||
===Examen clinique=== | ===Examen clinique=== | ||
| Ligne 60 : | Ligne 60 : | ||
** une {{Signe clinique|nom=douleur à la palpation abdominale}} | ** une {{Signe clinique|nom=douleur à la palpation abdominale}} | ||
** des signes de {{Signe clinique|nom=péritonisme}} | ** des signes de {{Signe clinique|nom=péritonisme}} | ||
** la présence d'{{Signe clinique|nom=ascite}}<ref group="note">Au début de la maladie, l'ascite est souvent jaune et claire. Toutefois, lorsqu'il y a une nécrose de l'intestin grêle, l'ascite peut devenir sanglante et volumineuse. La présence d'ascite sanglante peut donc indiquer une nécrose intestinale | ** la présence d'{{Signe clinique|nom=ascite}}<ref group="note">Au début de la maladie, l'ascite est souvent jaune et claire. Toutefois, lorsqu'il y a une nécrose de l'intestin grêle, l'ascite peut devenir sanglante et volumineuse. La présence d'ascite sanglante peut donc indiquer une nécrose intestinale et est de mauvais augure. </ref>. | ||
==Examens paracliniques== | ==Examens paracliniques== | ||
| Ligne 76 : | Ligne 76 : | ||
* Signes d'{{Signe paraclinique|nom=ischémie intestinale}} (ex. {{Signe paraclinique|nom=présence d'air dans la paroi intestinale|affichage=présence d'air}} ou {{Signe paraclinique|nom=épaississement de la paroi intestinale|affichage=épaississement de la paroi intestinale}}, du {{Signe paraclinique|nom=liquide libre|affichage=liquide libre dans le péritoine|localisation=intrapéritonéal}}, etc.) | * Signes d'{{Signe paraclinique|nom=ischémie intestinale}} (ex. {{Signe paraclinique|nom=présence d'air dans la paroi intestinale|affichage=présence d'air}} ou {{Signe paraclinique|nom=épaississement de la paroi intestinale|affichage=épaississement de la paroi intestinale}}, du {{Signe paraclinique|nom=liquide libre|affichage=liquide libre dans le péritoine|localisation=intrapéritonéal}}, etc.) | ||
* Présence d'un des trois signes paracliniques suivants : | * Présence d'un des trois signes paracliniques suivants : | ||
** | ** deux points de transition intestinaux (closed-loop) | ||
** des {{Signe paraclinique|nom=point de transition|affichage=points de transition situés ≤ 7 cm de la colonne vertébrale dans le plan antéro-postérieur|localisation=≤ 7 cm de la colonne vertébrale dans le plan antéro-postérieur}} | ** des {{Signe paraclinique|nom=point de transition|affichage=points de transition situés ≤ 7 cm de la colonne vertébrale dans le plan antéro-postérieur|localisation=≤ 7 cm de la colonne vertébrale dans le plan antéro-postérieur}} | ||
** un {{Signe paraclinique|nom=signe du tourbillon}} (enroulement de la VMS et du mésentère autour de l'AMS) s'étendant ≥ 180° incluant à la fois l'intestin et les vaisseaux autour d'un point fixe d'obstruction. | ** un {{Signe paraclinique|nom=signe du tourbillon}} (enroulement de la VMS et du mésentère autour de l'AMS) s'étendant ≥ 180° incluant à la fois l'intestin et les vaisseaux autour d'un point fixe d'obstruction. | ||
| Ligne 86 : | Ligne 86 : | ||
| | | | ||
* Relation anormale des vaisseaux mésentériques supérieurs, c'est-à-dire la veine mésentérique supérieure (VMS) se trouvant soit en avant, soit à gauche de l'artère mésentérique supérieure (AMS). | * Relation anormale des vaisseaux mésentériques supérieurs, c'est-à-dire la veine mésentérique supérieure (VMS) se trouvant soit en avant, soit à gauche de l'artère mésentérique supérieure (AMS). | ||
* Signe du tourbillon. | * Signe du tourbillon | ||
* utilisée uniquement chez les enfants. | |||
|- | |- | ||
!{{Examen paraclinique|nom=Radiographie abdominale}} | !{{Examen paraclinique|nom=Radiographie abdominale}} | ||
| Ligne 93 : | Ligne 94 : | ||
| | | | ||
* Peut démontrer une {{Signe paraclinique|nom=distension gastrique}}, {{Signe paraclinique|nom=distension duodénale}} et {{Signe paraclinique|nom=distension de l'intestin grêle|localisation=proximal|affichage=distension de l'intestin grêle proximal}} au point de transition avec un aspect effondré | * Peut démontrer une {{Signe paraclinique|nom=distension gastrique}}, {{Signe paraclinique|nom=distension duodénale}} et {{Signe paraclinique|nom=distension de l'intestin grêle|localisation=proximal|affichage=distension de l'intestin grêle proximal}} au point de transition avec un aspect effondré | ||
* Présence de signes d'obstruction de l'intestin grêle | * Présence de signes d'obstruction de l'intestin grêle | ||
* De {{Signe paraclinique|nom=niveaux hydroaériques|affichage=faibles niveaux|diminution=1|localisation=anses distales au volvulus}} ou une {{Signe paraclinique|nom=gaz intestinal|affichage=gaz intestinal|diminution=1|localisation=anses distales au volvulus}} dans tout l'intestin ou dans les anses distales au volvulus | * De {{Signe paraclinique|nom=niveaux hydroaériques|affichage=faibles niveaux|diminution=1|localisation=anses distales au volvulus}} ou une {{Signe paraclinique|nom=gaz intestinal|affichage=gaz intestinal|diminution=1|localisation=anses distales au volvulus}} dans tout l'intestin ou dans les anses distales au volvulus | ||
| Ligne 122 : | Ligne 122 : | ||
Le différentiel diagnostic du volvulus de l'intestin grêle est <ref name=":0" /> : | Le différentiel diagnostic du volvulus de l'intestin grêle est <ref name=":0" /> : | ||
* l'{{Diagnostic différentiel|nom=occlusion du grêle}} | * l'{{Diagnostic différentiel|nom=occlusion du grêle}} | ||
* le {{Diagnostic différentiel|nom= | * le {{Diagnostic différentiel|nom=bande congénitale}} | ||
* le {{Diagnostic différentiel|nom=volvulus gastrique}} | * le {{Diagnostic différentiel|nom=volvulus gastrique}} | ||
* l'{{Diagnostic différentiel|nom=entérocolite nécrosante}} | * l'{{Diagnostic différentiel|nom=entérocolite nécrosante}} (pédiatrie) | ||
* le {{Diagnostic différentiel|nom=sepsis}} | * le {{Diagnostic différentiel|nom=sepsis}} | ||
* l'{{Diagnostic différentiel|nom=atrésie duodénale}} (pédiatrie) | * l'{{Diagnostic différentiel|nom=atrésie duodénale}} (pédiatrie) | ||
* le {{Diagnostic différentiel|nom=reflux gastro-œsophagien}} (pédiatrie). | * le {{Diagnostic différentiel|nom=reflux gastro-œsophagien}} (pédiatrie) | ||
* ischémie mésentérique. | |||
==Traitement== | ==Traitement== | ||
Lorsqu'on soupçonne la présence d'un volvulus, il est indispensable de prévenir ou d'inverser l'ischémie intestinale avec une '''intervention chirurgicale précoce.''' Généralement, le volvulus se produit dans le sens des aiguilles d'une montre. Le choix de la procédure chirurgicale dépend de plusieurs facteurs, notamment l'état de l'intestin grêle, l'anatomie de l'abdomen et la présence d'autres maladies. En général, si l'intestin grêle est en bonne santé et qu'il n'y a pas d'autres problèmes, on pratique une {{Traitement|nom=dévolvulation simple}}. Mais si l'intestin est gangrené, une {{Traitement|nom=résection intestinale}} doit être effectuée.<ref name=":0" /><ref name=":7">{{Citation d'un article|langue=en|prénom1=Xiaohang|nom1=Li|prénom2=Jialin|nom2=Zhang|prénom3=Baifeng|nom3=Li|prénom4=Dehui|nom4=Yi|titre=Diagnosis, treatment and prognosis of small bowel volvulus in adults: A monocentric summary of a rare small intestinal obstruction|périodique=PLOS ONE|volume=12|numéro=4|date=2017-04-20|issn=1932-6203|pmid=28426721|pmcid=PMC5398554|doi=10.1371/journal.pone.0175866|lire en ligne=https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0175866|consulté le=2023-05-02|pages=e0175866}}</ref> | |||
'''En cas d'ischémie intestinale avancée''', une simple réduction du volvulus est réalisée, suivie d'une deuxième laparotomie effectuée 24 à 36 heures plus tard pour évaluer l'intégrité | '''En cas d'ischémie intestinale avancée''', une simple réduction du volvulus est réalisée, suivie d'une deuxième laparotomie (second-look) effectuée 24 à 36 heures plus tard pour évaluer l'intégrité de l'intestin grêle. Dans certains cas, afin de s'assurer qu'il n'y a pas d'obstruction duodénale intrinsèque associée, un tube peut être inséré à travers la lumière du duodénum. Si une nécrose intestinale est présente, la résection d'une partie de l'intestin de manière conservatrice est indiquée afin de garantir une longueur adéquate pour l'alimentation et prévenir le syndrome de l'[[Intestin court|'intestin court]]. <ref name=":13">{{Citation d'un article|prénom1=K. D.|nom1=Bass|prénom2=S. S.|nom2=Rothenberg|prénom3=J. H.|nom3=Chang|titre=Laparoscopic Ladd's procedure in infants with malrotation|périodique=Journal of Pediatric Surgery|volume=33|numéro=2|date=1998-02|issn=0022-3468|pmid=9498402|doi=10.1016/s0022-3468(98)90447-x|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/9498402/|consulté le=2023-04-30|pages=279–281}}</ref><ref name=":14">{{Citation d'un article|prénom1=Alexis Pierre|nom1=Arnaud|prénom2=Etienne|nom2=Suply|prénom3=Simon|nom3=Eaton|prénom4=Simon C.|nom4=Blackburn|titre=Laparoscopic Ladd's procedure for malrotation in infants and children is still a controversial approach|périodique=Journal of Pediatric Surgery|volume=54|numéro=9|date=2019-09|issn=1531-5037|pmid=30442460|doi=10.1016/j.jpedsurg.2018.09.023|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30442460/|consulté le=2023-04-30|pages=1843–1847}}</ref><ref name=":15">{{Citation d'un article|prénom1=Vincenzo Davide|nom1=Catania|prénom2=Giuseppe|nom2=Lauriti|prénom3=Agostino|nom3=Pierro|prénom4=Augusto|nom4=Zani|titre=Open versus laparoscopic approach for intestinal malrotation in infants and children: a systematic review and meta-analysis|périodique=Pediatric Surgery International|volume=32|numéro=12|date=2016-12|issn=1437-9813|pmid=27709290|doi=10.1007/s00383-016-3974-2|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/27709290/|consulté le=2023-04-30|pages=1157–1164}}</ref><ref name=":16">{{Citation d'un article|prénom1=Justin T.|nom1=Huntington|prénom2=Joseph J.|nom2=Lopez|prénom3=Justin B.|nom3=Mahida|prénom4=Erica J.|nom4=Ambeba|titre=Comparing laparoscopic versus open Ladd's procedure in pediatric patients|périodique=Journal of Pediatric Surgery|volume=52|numéro=7|date=2017-07|issn=1531-5037|pmid=27856011|doi=10.1016/j.jpedsurg.2016.10.046|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/27856011/|consulté le=2023-04-30|pages=1128–1131}}</ref><ref name=":17">{{Citation d'un article|prénom1=Afif N.|nom1=Kulaylat|prénom2=Christopher S.|nom2=Hollenbeak|prénom3=Brett W.|nom3=Engbrecht|prénom4=Peter W.|nom4=Dillon|titre=The impact of children's hospital designation on outcomes in children with malrotation|périodique=Journal of Pediatric Surgery|volume=50|numéro=3|date=2015-03|issn=1531-5037|pmid=25746700|doi=10.1016/j.jpedsurg.2014.08.011|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/25746700/|consulté le=2023-04-30|pages=417–422}}</ref> | ||
Actuellement, la laparoscopie est priorisée lors de la chirurgie, car elle permet une reprise plus précoce de l'alimentation et une diminution des séjours à l'hôpital, sans allongement significatif de la durée de l'intervention par rapport aux techniques ouvertes standards. Afin d'ouvrir le pédicule mésentérique étroit, la {{Traitement|nom=procédure de Ladd}} est réalisée. Elle ne corrige pas la malrotation, mais elle réduit les risques d'une récidive du volvulus. Cette technique consiste à détendre l'artère mésentérique supérieure en réséquant la bande formée entre le caecum et la paroi abdominale latérale ainsi que le duodénum et l'iléon terminal. Ainsi, le duodénum se retrouve dans le quadrant inférieur droit et le caecum dans le quadrant inférieur gauche, sans nécessité de suture. En outre, une {{Traitement|nom=appendicectomie}} est effectuée pour éviter les complications dans l'évantualité future d'une crise d'appendicite chez le patient. <ref name=":0" /><ref name=":10">{{Citation d'un article|prénom1=A. Suyodhan|nom1=Reddy|prénom2=Rasik S.|nom2=Shah|prénom3=Dattaguru R.|nom3=Kulkarni|titre=Laparoscopic Ladd'S Procedure in Children: Challenges, Results, and Problems|périodique=Journal of Indian Association of Pediatric Surgeons|volume=23|numéro=2|date=2018|issn=0971-9261|pmid=29681694|pmcid=5898205|doi=10.4103/jiaps.JIAPS_126_17|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29681694/|consulté le=2023-04-30|pages=61–65}}</ref> | Actuellement, la laparoscopie est priorisée lors de la chirurgie, car elle permet une reprise plus précoce de l'alimentation et une diminution des séjours à l'hôpital, sans allongement significatif de la durée de l'intervention par rapport aux techniques ouvertes standards. Toutefois, quand le grêle est volvulé et oedématié, il peut être très difficile de manipuler celui-ci sans faire d'entérotomie. Il vaut mieux convertir en laparotomie pour bien percevoir la base mésentérique, évaluer la viabilité du grêle et procéder aux résections si jugé nécessaire. | ||
Afin d'ouvrir le pédicule mésentérique étroit, la {{Traitement|nom=procédure de Ladd}} est réalisée. Elle ne corrige pas la malrotation, mais elle réduit les risques d'une récidive du volvulus. Cette technique consiste à détendre l'artère mésentérique supérieure en réséquant la bande formée entre le caecum et la paroi abdominale latérale ainsi que le duodénum et l'iléon terminal. Ainsi, le duodénum se retrouve dans le quadrant inférieur droit et le caecum dans le quadrant inférieur gauche, sans nécessité de suture. En outre, une {{Traitement|nom=appendicectomie}} est effectuée pour éviter les complications dans l'évantualité future d'une crise d'appendicite chez le patient. <ref name=":0" /><ref name=":10">{{Citation d'un article|prénom1=A. Suyodhan|nom1=Reddy|prénom2=Rasik S.|nom2=Shah|prénom3=Dattaguru R.|nom3=Kulkarni|titre=Laparoscopic Ladd'S Procedure in Children: Challenges, Results, and Problems|périodique=Journal of Indian Association of Pediatric Surgeons|volume=23|numéro=2|date=2018|issn=0971-9261|pmid=29681694|pmcid=5898205|doi=10.4103/jiaps.JIAPS_126_17|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29681694/|consulté le=2023-04-30|pages=61–65}}</ref> | |||
Les adhérences intestinales peuvent être la cause du volvulus de l'intestin grêle. Dans ce contexte, les patients nécessitent une {{Traitement|nom=adhésiolyse intrapéritonéale}} pour traiter les adhérences. Si une hernie interne est détectée pendant l'opération, elle doit être réparée pour éviter la réapparition du volvulus. Si l'obstruction intestinale est sévère en raison du volvulus, une {{Traitement|nom=décompression intestinale}} pour soulager la tension et l'oedème de l'intestin est indiquée.<ref name=":7" /> | Les adhérences intestinales peuvent être la cause du volvulus de l'intestin grêle. Dans ce contexte, les patients nécessitent une {{Traitement|nom=adhésiolyse intrapéritonéale}} pour traiter les adhérences. Si une hernie interne est détectée pendant l'opération, elle doit être réparée pour éviter la réapparition du volvulus. Si l'obstruction intestinale est sévère en raison du volvulus, une {{Traitement|nom=décompression intestinale}} pour soulager la tension et l'oedème de l'intestin est indiquée.<ref name=":7" /> | ||
==Suivi== | ==Suivi== | ||
Certains patients peuvent rencontrer des problèmes de reprise alimentaire après le traitement du volvulus de l' | Certains patients peuvent rencontrer des problèmes de reprise alimentaire après le traitement du volvulus de l'intestin grêle. Cela est souvent le cas chez ceux qui ont une distension importante de l'estomac et/ou du duodénum, une dysmotilité ou ont subi une anastomose après une résection des parties intestinales nécrotiques. De fait, un tube nasogastrique peut aider à soulager la pression à l'intérieur des intestins. Les patients qui nécessitent un jeûne prolongé peuvent également recevoir une nutrition parentérale totale (HAIV). Pour les enfants qui avaient un retard de croissance avant l'opération, un suivi régulier est recommandé pour garantir une croissance optimale après la sortie de l'hôpital.<ref name=":0" /> | ||
==Complications== | ==Complications== | ||
Les complications de cette maladie sont <ref name=":0" /><ref name=":18">{{Citation d'un article|prénom1=J. H.|nom1=Seashore|prénom2=R. J.|nom2=Touloukian|titre=Midgut volvulus. An ever-present threat|périodique=Archives of Pediatrics & Adolescent Medicine|volume=148|numéro=1|date=1994-01|issn=1072-4710|pmid=8143008|doi=10.1001/archpedi.1994.02170010045009|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/8143008/|consulté le=2023-04-30|pages=43–46}}</ref>: | Les complications de cette maladie sont <ref name=":0" /><ref name=":18">{{Citation d'un article|prénom1=J. H.|nom1=Seashore|prénom2=R. J.|nom2=Touloukian|titre=Midgut volvulus. An ever-present threat|périodique=Archives of Pediatrics & Adolescent Medicine|volume=148|numéro=1|date=1994-01|issn=1072-4710|pmid=8143008|doi=10.1001/archpedi.1994.02170010045009|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/8143008/|consulté le=2023-04-30|pages=43–46}}</ref>: | ||
| Ligne 143 : | Ligne 146 : | ||
* une {{Complication|nom=Obstruction de l'intestin grêle|quantité=partielle|affichage=obstruction intestinale partielle}} ou {{Complication|nom=Obstruction de l'intestin grêle|quantité=complète|affichage=complète}} | * une {{Complication|nom=Obstruction de l'intestin grêle|quantité=partielle|affichage=obstruction intestinale partielle}} ou {{Complication|nom=Obstruction de l'intestin grêle|quantité=complète|affichage=complète}} | ||
* l'{{Complication|nom=hypovolémie}} | * l'{{Complication|nom=hypovolémie}} | ||
* le {{Complication|nom=choc hémorragique}} (surtout chez le nouveau-né en cas d'hématochézie). | * le {{Complication|nom=choc hémorragique}} (surtout chez le nouveau-né en cas d'hématochézie)< | ||
* un syndrome de l'intestin court. | |||
==Évolution== | ==Évolution== | ||
Avec un diagnostic et une correction précoces, le pronostic est plutôt bon. Toutefois, un retard peut entraîner une mortalité ou un syndrome de l'intestin court nécessitant une transplantation intestinale. La mortalité est généralement de 10 à 35%, mais elle grimpe entre 20 et 60% lorsqu'une gangrène est présente. <ref name=":0" /><ref name=":12" /> | Avec un diagnostic et une correction précoces, le pronostic est plutôt bon. Toutefois, un retard peut entraîner une mortalité ou un syndrome de l'intestin court nécessitant une transplantation intestinale (réservée aux enfants). La mortalité est généralement de 10 à 35%, mais elle grimpe entre 20 et 60% lorsqu'une gangrène est présente chez l'enfant. <ref name=":0" /><ref name=":12" /> | ||
== Note == | == Note == | ||
Version du 8 mai 2023 à 16:20
| Maladie | |
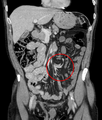
 Signe du tourbillon lors d'un volvulus intestinal (TDM abdominale) | |
| Caractéristiques | |
|---|---|
| Signes | Ascite, Péritonisme, Distension abdominale , Douleur à la palpation abdominale |
| Symptômes |
Malabsorption, Ballonnement, Douleur abdominale, Diarrhée , Hématochézie , Vomissement |
| Diagnostic différentiel |
Sepsis, Obstruction de l'intestin grêle, Bande congénitale, Entérocolite nécrosante, Atrésie et sténose duodénale, Reflux gastro-œsophagien, Volvulus gastrique |
| Informations | |
| Terme anglais | Midgut Volvulus |
| Spécialités | Chirurgie générale, Gastro-entérologie, Pédiatrie |
|
| |
Le volvulus de l'intestin grêle est une condition médicale qui survient lorsqu'une partie des intestins s'enroule sur elle-même ou sur leur mésentère. [1]
Épidémiologie
Le volvulus du grêle ne représente que 1 à 4 % des obstructions du grêle en Occident, mais il cause entre 20% et 35 % des obstructions du grêle en Afrique et en Asie. Les anomalies de rotation et de fixation sont deux fois plus fréquentes chez l'homme que chez la femme. Cette condition sur malrotation peut survenir à tout âge, mais elle est plus fréquente chez les enfants et les nourrissons. [1][2][3][4]
Étiologies
Les étiologies du volvulus du grêle sont [4] :
- une adhérence intestinale
- une malrotation intestinale congénitale
- une fixation longue et étroite de la base mésentérique avec peu de gras abdominal.
Physiopathologie
Le volvulus du grêle peut provoquer un blocage intestinal et couper la circulation sanguine du mésentère (artériel et/ou veineuse). La torsion se produit généralement autour du mésentère dorsal. Les volvulus sont classés en anti-rotation, rotation incomplète, rotation inverse et fixation anormale du mésentère. [1][2][4][5]
Certaines mutations génétiques peuvent perturber la signalisation essentielle à la rotation normale de l'intestin grêle. Par exemple, une malrotation du grêle peut survenir si une mutation du gène BCL6 entraîne l'absence d'expression génétique du côté gauche. Par ailleurs, en cas de rotation incomplète, le cæcum, qui continue de se former, demeure dans l'épigastre et des bandes fibreuses se développent entre le duodénum et le rétropéritoine. Ces bandes (bandes de Ladd) passent par-dessus la deuxième partie du duodénum, reliant le cæcum à la paroi abdominale latérale. Ainsi, ces bandes créent un point potentiel d'obstruction. L'insertion du mésentère est ensuite confiné à l'épigastre, ce qui conduit à un pédicule étroit, comprimant toutes les branches de l'artère mésentérique supérieure. Un volvulus peut se produire autour de cette base étroite du mésentère, obstruant alors le jéjunum proximal et causant une ischémie du mésentère. Si le problème n'est pas rapidement corrigé chirurgicalement, une obstruction et une ischémie intestinale peuvent survenir. [1][6][7]. Les volvulus du grêle peuvent aussi se faire autour de bandes adhérentielles secondaires à des chirurgies ou des infections abdominales antérieures. L'adhérence sert de point de pivot autour de la laquelle le grêle peut basculer. 80% des volvulus du grêle sont causés par les adhérences[8].
Présentation clinique
Facteurs de risque
Les facteurs de risque de cette pathologie sont [1][4][9] :
- la malrotation intestinale (surtout dans les premières semaines de vies)
- une anomalie de fixation intestinale
- un cæcum long et mobile
- la constipation
- des adhérences intestinales
- les tumeurs intrapéritonéales
- la grossesse
- l'utilisation de laxatifs
- un faible statut socio-économique
- la consommation de fibre après de grandes périodes de jeune (ex. Ramadan)
- une infection parasitaire
- une neuropathie diabétique
- un diverticule de Meckel
- adénopathies mésentériques.
Questionnaire
Les symptômes de cette maladie sont [1][4][10]:
- la douleur abdominale (symptôme le plus fréquent) peut être aiguë ou chronique, de manière brutale, intermittente ou chronique
- des vomissements bilieux et intermittents
- une hématochézie[note 1]
- une sensation de ballonnement
- une diarrhée chronique
- de la malabsorption`.
Examen clinique
L'examen clinique permet d' objectiver les signes suivants [1][9][note 2] :
- les signes vitaux peuvent être normaux, mais ils peuvent être anormaux s'il y a des complications associées (ex. sepsis ou hypovolémie)
- à l'examen de l'abdomen :
- une distension abdominale supérieure
- une douleur à la palpation abdominale
- des signes de péritonisme
- la présence d'ascite[note 3].
Examens paracliniques
| Modalité | Choix de l'examen | Signes paracliniques objectivables |
|---|---|---|
| Tomodensitométrie abdomino-pelvienne[Se: 94 %[11]][Sp: 100 %[12]][note 4] |
|
|
| Échographie doppler de l'abdomen |
|
|
| Radiographie abdominale |
|
|
| Fluoroscopie |
|
|
| Lavement baryté |
|
|
-
Signe du tourbillon à la TDM abdominale
-
Volvulus de l'intestin grêle causant de l'ascite, un épaississement de la paroi intestinale et de l'oedème (TDM)
-
Signe du grain de café à la radiographie abdominale (volvulus du sigmoïde)
Diagnostic différentiel
Le différentiel diagnostic du volvulus de l'intestin grêle est [1] :
- l'occlusion du grêle
- le bande congénitale
- le volvulus gastrique
- l'entérocolite nécrosante (pédiatrie)
- le sepsis
- l'atrésie duodénale (pédiatrie)
- le reflux gastro-œsophagien (pédiatrie)
- ischémie mésentérique.
Traitement
Lorsqu'on soupçonne la présence d'un volvulus, il est indispensable de prévenir ou d'inverser l'ischémie intestinale avec une intervention chirurgicale précoce. Généralement, le volvulus se produit dans le sens des aiguilles d'une montre. Le choix de la procédure chirurgicale dépend de plusieurs facteurs, notamment l'état de l'intestin grêle, l'anatomie de l'abdomen et la présence d'autres maladies. En général, si l'intestin grêle est en bonne santé et qu'il n'y a pas d'autres problèmes, on pratique une dévolvulation simple. Mais si l'intestin est gangrené, une résection intestinale doit être effectuée.[1][13]
En cas d'ischémie intestinale avancée, une simple réduction du volvulus est réalisée, suivie d'une deuxième laparotomie (second-look) effectuée 24 à 36 heures plus tard pour évaluer l'intégrité de l'intestin grêle. Dans certains cas, afin de s'assurer qu'il n'y a pas d'obstruction duodénale intrinsèque associée, un tube peut être inséré à travers la lumière du duodénum. Si une nécrose intestinale est présente, la résection d'une partie de l'intestin de manière conservatrice est indiquée afin de garantir une longueur adéquate pour l'alimentation et prévenir le syndrome de l''intestin court. [14][15][16][17][18]
Actuellement, la laparoscopie est priorisée lors de la chirurgie, car elle permet une reprise plus précoce de l'alimentation et une diminution des séjours à l'hôpital, sans allongement significatif de la durée de l'intervention par rapport aux techniques ouvertes standards. Toutefois, quand le grêle est volvulé et oedématié, il peut être très difficile de manipuler celui-ci sans faire d'entérotomie. Il vaut mieux convertir en laparotomie pour bien percevoir la base mésentérique, évaluer la viabilité du grêle et procéder aux résections si jugé nécessaire.
Afin d'ouvrir le pédicule mésentérique étroit, la procédure de Ladd est réalisée. Elle ne corrige pas la malrotation, mais elle réduit les risques d'une récidive du volvulus. Cette technique consiste à détendre l'artère mésentérique supérieure en réséquant la bande formée entre le caecum et la paroi abdominale latérale ainsi que le duodénum et l'iléon terminal. Ainsi, le duodénum se retrouve dans le quadrant inférieur droit et le caecum dans le quadrant inférieur gauche, sans nécessité de suture. En outre, une appendicectomie est effectuée pour éviter les complications dans l'évantualité future d'une crise d'appendicite chez le patient. [1][19]
Les adhérences intestinales peuvent être la cause du volvulus de l'intestin grêle. Dans ce contexte, les patients nécessitent une adhésiolyse intrapéritonéale pour traiter les adhérences. Si une hernie interne est détectée pendant l'opération, elle doit être réparée pour éviter la réapparition du volvulus. Si l'obstruction intestinale est sévère en raison du volvulus, une décompression intestinale pour soulager la tension et l'oedème de l'intestin est indiquée.[13]
Suivi
Certains patients peuvent rencontrer des problèmes de reprise alimentaire après le traitement du volvulus de l'intestin grêle. Cela est souvent le cas chez ceux qui ont une distension importante de l'estomac et/ou du duodénum, une dysmotilité ou ont subi une anastomose après une résection des parties intestinales nécrotiques. De fait, un tube nasogastrique peut aider à soulager la pression à l'intérieur des intestins. Les patients qui nécessitent un jeûne prolongé peuvent également recevoir une nutrition parentérale totale (HAIV). Pour les enfants qui avaient un retard de croissance avant l'opération, un suivi régulier est recommandé pour garantir une croissance optimale après la sortie de l'hôpital.[1]
Complications
Les complications de cette maladie sont [1][20]:
- la nécrose intestinale (une résection intestinale est alors nécessaire)
- une obstruction intestinale partielle ou complète
- l'hypovolémie
- le choc hémorragique (surtout chez le nouveau-né en cas d'hématochézie)<
- un syndrome de l'intestin court.
Évolution
Avec un diagnostic et une correction précoces, le pronostic est plutôt bon. Toutefois, un retard peut entraîner une mortalité ou un syndrome de l'intestin court nécessitant une transplantation intestinale (réservée aux enfants). La mortalité est généralement de 10 à 35%, mais elle grimpe entre 20 et 60% lorsqu'une gangrène est présente chez l'enfant. [1][9]
Note
- ↑ L'hématochézie se présente généralement plus chez les nouveaux-nés.
- ↑ La suspicion pour cette condition doit être élevée, car les signes abdominaux sont minimes au début du processus de la maladie.
- ↑ Au début de la maladie, l'ascite est souvent jaune et claire. Toutefois, lorsqu'il y a une nécrose de l'intestin grêle, l'ascite peut devenir sanglante et volumineuse. La présence d'ascite sanglante peut donc indiquer une nécrose intestinale et est de mauvais augure.
- ↑ La sensibilité de cet examen paraclinique correspond à la présence d'un des trois signes paracliniques et la spécificité correspond à la présence des trois simultanément.
Références
- Cette page a été modifiée ou créée le 2023/02/03 à partir de Midgut Volvulus (StatPearls / Midgut Volvulus (2022/09/12)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/28722991 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 et 1,13 Anouchka H. Coste, Sachit Anand, Hany Nada et Hira Ahmad, StatPearls, StatPearls Publishing, (PMID 28722991, lire en ligne)
- ↑ 2,0 et 2,1 Juan Carlos Pelayo et Andrea Lo, « Intestinal Rotation Anomalies », Pediatric Annals, vol. 45, no 7, , e247–250 (ISSN 1938-2359, PMID 27403672, DOI 10.3928/00904481-20160602-01, lire en ligne)
- ↑ A. J. W. Millar, H. Rode et S. Cywes, « Malrotation and volvulus in infancy and childhood », Seminars in Pediatric Surgery, vol. 12, no 4, , p. 229–236 (ISSN 1055-8586, PMID 14655161, DOI 10.1053/j.sempedsurg.2003.08.003, lire en ligne)
- ↑ 4,0 4,1 4,2 4,3 4,4 et 4,5 (en) Marianne Lepage-Saucier, An Tang, Jean-Sébastien Billiard et Jessica Murphy-Lavallée, « Small and large bowel volvulus: Clues to early recognition and complications », European Journal of Radiology, vol. 74, no 1, , p. 60–66 (DOI 10.1016/j.ejrad.2009.11.010, lire en ligne)
- ↑ Suresh Birajdar, Shripada C. Rao et Fiona Bettenay, « Role of upper gastrointestinal contrast studies for suspected malrotation in neonatal population », Journal of Paediatrics and Child Health, vol. 53, no 7, , p. 644–649 (ISSN 1440-1754, PMID 28425590, DOI 10.1111/jpc.13515, lire en ligne)
- ↑ Aravind Sivakumar, Aparna Mahadevan, Mark E. Lauer et Ricky J. Narvaez, « Midgut Laterality Is Driven by Hyaluronan on the Right », Developmental Cell, vol. 46, no 5, , p. 533–551.e5 (ISSN 1878-1551, PMID 30174180, Central PMCID 6207194, DOI 10.1016/j.devcel.2018.08.002, lire en ligne)
- ↑ Peter J. Strouse, « Disorders of intestinal rotation and fixation ("malrotation") », Pediatric Radiology, vol. 34, no 11, , p. 837–851 (ISSN 0301-0449, PMID 15378215, DOI 10.1007/s00247-004-1279-4, lire en ligne)
- ↑ « Volvulus du grêle », (consulté le 8 mai 2023)
- ↑ 9,0 9,1 9,2 et 9,3 (en) Georgios Papadimitriou, Athanasios Marinis et Alexandros Papakonstantinou, « Primary Midgut Volvulus in Adults: Report of Two Cases and Review of the Literature », Journal of Gastrointestinal Surgery, vol. 15, no 10, , p. 1889–1892 (ISSN 1091-255X et 1873-4626, DOI 10.1007/s11605-011-1534-6, lire en ligne)
- ↑ Nilesh G. Nagdeve, Abdul M. Qureshi, Pravin D. Bhingare et Sushil K. Shinde, « Malrotation beyond infancy », Journal of Pediatric Surgery, vol. 47, no 11, , p. 2026–2032 (ISSN 1531-5037, PMID 23163993, DOI 10.1016/j.jpedsurg.2012.06.013, lire en ligne)
- ↑ 10.1016/j.ejrad.2009.11.010
- ↑ 10.1016/j.ejrad.2009.11.010
- ↑ 13,0 et 13,1 (en) Xiaohang Li, Jialin Zhang, Baifeng Li et Dehui Yi, « Diagnosis, treatment and prognosis of small bowel volvulus in adults: A monocentric summary of a rare small intestinal obstruction », PLOS ONE, vol. 12, no 4, , e0175866 (ISSN 1932-6203, PMID 28426721, Central PMCID PMC5398554, DOI 10.1371/journal.pone.0175866, lire en ligne)
- ↑ K. D. Bass, S. S. Rothenberg et J. H. Chang, « Laparoscopic Ladd's procedure in infants with malrotation », Journal of Pediatric Surgery, vol. 33, no 2, , p. 279–281 (ISSN 0022-3468, PMID 9498402, DOI 10.1016/s0022-3468(98)90447-x, lire en ligne)
- ↑ Alexis Pierre Arnaud, Etienne Suply, Simon Eaton et Simon C. Blackburn, « Laparoscopic Ladd's procedure for malrotation in infants and children is still a controversial approach », Journal of Pediatric Surgery, vol. 54, no 9, , p. 1843–1847 (ISSN 1531-5037, PMID 30442460, DOI 10.1016/j.jpedsurg.2018.09.023, lire en ligne)
- ↑ Vincenzo Davide Catania, Giuseppe Lauriti, Agostino Pierro et Augusto Zani, « Open versus laparoscopic approach for intestinal malrotation in infants and children: a systematic review and meta-analysis », Pediatric Surgery International, vol. 32, no 12, , p. 1157–1164 (ISSN 1437-9813, PMID 27709290, DOI 10.1007/s00383-016-3974-2, lire en ligne)
- ↑ Justin T. Huntington, Joseph J. Lopez, Justin B. Mahida et Erica J. Ambeba, « Comparing laparoscopic versus open Ladd's procedure in pediatric patients », Journal of Pediatric Surgery, vol. 52, no 7, , p. 1128–1131 (ISSN 1531-5037, PMID 27856011, DOI 10.1016/j.jpedsurg.2016.10.046, lire en ligne)
- ↑ Afif N. Kulaylat, Christopher S. Hollenbeak, Brett W. Engbrecht et Peter W. Dillon, « The impact of children's hospital designation on outcomes in children with malrotation », Journal of Pediatric Surgery, vol. 50, no 3, , p. 417–422 (ISSN 1531-5037, PMID 25746700, DOI 10.1016/j.jpedsurg.2014.08.011, lire en ligne)
- ↑ A. Suyodhan Reddy, Rasik S. Shah et Dattaguru R. Kulkarni, « Laparoscopic Ladd'S Procedure in Children: Challenges, Results, and Problems », Journal of Indian Association of Pediatric Surgeons, vol. 23, no 2, , p. 61–65 (ISSN 0971-9261, PMID 29681694, Central PMCID 5898205, DOI 10.4103/jiaps.JIAPS_126_17, lire en ligne)
- ↑ J. H. Seashore et R. J. Touloukian, « Midgut volvulus. An ever-present threat », Archives of Pediatrics & Adolescent Medicine, vol. 148, no 1, , p. 43–46 (ISSN 1072-4710, PMID 8143008, DOI 10.1001/archpedi.1994.02170010045009, lire en ligne)