Atrésie et sténose duodénale
| Maladie | |||
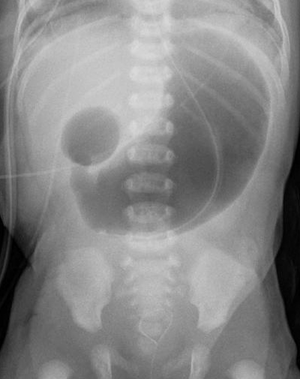 Atrésie duodénale à la radiographie abdominale | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Distension abdominale | ||
| Symptômes |
Retard staturo-pondéral, Vomissements bilieux, Absence de défécation, Méconium, Vomissement | ||
| Diagnostic différentiel |
Atrésie oesophagienne, Pancréas annulaire, Malrotation intestinale, Kystes abdominaux, Obstruction jéjunale, Kyste de duplication intestinal | ||
| Informations | |||
| Terme anglais | Duodenal atresia, Duodenal stenosis | ||
| Wikidata ID | Q1266401 | ||
| SNOMED CT ID | 73120006 | ||
| Spécialités | Pédiatrie, Chirurgie générale, Chirurgie pédiatrique | ||
| |||
L'atrésie duodénale est une obstruction intestinale congénitale où il y a une obstruction complète de la lumière de la première portion de l'intestin. La sténose duodénale est le terme utilisé pour désigner un rétrécissement entraînant une obstruction incomplète de la lumière duodénale.[1][2]
Épidémiologie
L'atrésie duodénale survient chez 1 naissance vivante sur 5 000 à 10 000 et est l'une des causes les plus fréquentes d'occlusion intestinale fœtale. Il n'y a pas de différence de prévalence entre les sexes. [3]
Physiopathologie
L'atrésie duodénale cause une obstruction. Elle est généralement distale à l'ampoule de Vater (dans 85% des cas)[4], dans la deuxième partie du duodénum. Les erreurs de recanalisation duodénale, soit par l'échec de la recanalisation du cordon épithélial solide ou d'une prolifération endodermique excessive, au cours de la huitième à la dixième semaines de développement embryonnaire, sont les principales causes d'atrésie duodénale, mais l'étiologie exacte reste inconnue pour le moment. [5][2]
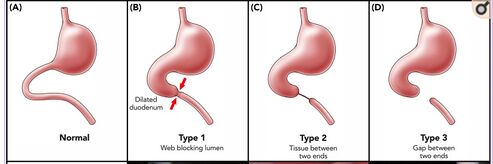
L'atrésie intestinale est classée en trois types morphologiques[4]:
- Le type 1 (>90% des cas), dans lequel une membrane, composée de couches muqueuse et sous-muqueuse, obstrue la lumière duodénale. Une membrane s'étant déplacée distalement (windsock) fait partie de ce type d'atrésie.
- Le type 2 est caractérisé par un duodénum proximal dilaté et un segment distal rétréci connectés ensemble par une corde fibreuse.
- Le type 3 est dans le cas où il y a un espace séparant le segment proximal du duodénum du segment distal.
Dû à l'obstruction intestinale, l'estomac et le duodénum proximal deviennent significativement dilatés. Le pylore est alors distendu et hypertrophique. Les intestins distaux à l'obstruction sont rétrécis (n'ayant jamais reçu de sucs digestifs et de liquide amniotique avalé par le foetus), à l'exception des cas avec une déformation de membrane duodénale (windsock) dans lequel les intestins distaux à l'obstruction sont dilatés à une longueur variable selon la longueur de la membrane[4].
Présentation clinique
Anomalies associées
L'atrésie duodénale est souvent associée à d'autres anomalies[3][2][4]:
- la trisomie 21 (30-40% des patients atteints d'atrésie duodénale sont porteurs d'une trisomie 21; et une prévalence de 3% d'atrésie duodénale congénitale se retrouve chez les patients atteints de trisomie 21)
- des malformations cardiaques (25-65% des cas)
- une association syndromique VACTERL[note 1][6]
- un pancréas annulaire[note 2][4]
- une malrotation intestinale (dans 30% des cas)
- autres atrésies intestinales (dans 25% des cas) : atrésie jéjunale, atrésie iléale, atrésie rectale.
Questionnaire
L'atrésie duodénale se présente tôt dans la vie et a comme symptômes [2][4]:
- des vomissements, qui surviennent généralement dans les 24 à 48 premières heures de la vie après la première tétée et s'aggravent progressivement s'il ne sont pas traités
- parfois, les vomissements peuvent être projectile, ce qui peut simuler une sténose pylorique hypertrophique (maladie très rare chez le nouveau-né)
- l'absence de défécation, absence de méconium
- une prématurité (45% des cas)
- un retard de croissance (33% des cas)
- si l'atrésie est distale à l'ampoule de Vater:
- des vomissements bilieux
- du méconium.
Pour les cas ayant une sténose duodénale[4]:
- une présentation plus tardive lors du commencement de l'alimentation entérale
- une intolérance à l'alimentation avec vomissements.
Examen clinique
À l'examen abdominal, il y aura une distension abdominale (si l'estomac est gonflé d'air).
Examens paracliniques
Laboratoires
Les analyses de laboratoire suivantes sont recommandés[4]:
- une FSC
- un bilan lipidique
- un bilan de coagulation: INR, TCA, TS
- un gaz sanguin pour rechercher une alcalose métabolique hypochlorémique hypokaliémique avec acidurie paradoxale (en cas de retard d'hydratation et de vomissements bilieux excessifs).
Imageries
L'échographie prénatale montrera:
- le signe de la double bulle[7][8][2], présent dans 44% des cas[4]:
- un estomac rempli de liquide amniotique (la première bulle)
- la partie obstruée du duodénum remplie de liquide amniotique (la deuxième bulle).
- un polyhydramnios.[note 3]

L'évaluation radiographique postnatale initiale pour le diagnostic de l'atrésie duodénale est une radiographie abdominale simple qui montrera:
- des gaz dans l'estomac et le duodénum proximal
- une absence de gaz dans l'intestin grêle distal et/ou le gros intestin
- le signe de la double bulle en postnatal[8][2]:
- un gros estomac radiotransparent (position normale à gauche de la ligne médiane)
- une bulle plus petite représentant le duodénum dilaté (plus distale à droite de la ligne médiane).
- s'il s'agit d'une sténose duodénale : il y a le signe de la double bulle, mais une plus petite quantité de gaz est présente en distal de l'obstruction.
Pour les cas d'atrésie duodénale suspectée non identifiée avant la naissance, la fluoroscopie au baryum peut être utilisée pour évaluer le tractus gastro-intestinal. Une série gastro-intestinale supérieure (transit supérieur) peut être réalisée. Le but principal de l'examen est de différencier l'atrésie duodénale de la malrotation intestinale causée par un volvulus intestinal (malrotation). [9][2]
Si nécessaire, une évaluation plus approfondie par échographie néonatale, pour clarifier l'anatomie en utilisant un fluide (de l'eau ou du Pedialyte) comme agent de contraste. [10]
La tomodensitométrie abdominale joue un rôle très limité, voire inexistant, dans le diagnostic et l'évaluation de l'atrésie duodénale. Cependant, une reconstruction par tomodensitométrie peut permettre une évaluation plus approfondie de la disposition de l'intestin dans les cas équivoques. La tomodensitométrie néonatale est plus difficile sur le plan technique, car elle peut nécessiter une sédation et l'administration d'agent de contraste. De plus, la tomodensitométrie implique des rayonnements ionisants et peut être plus difficile à interpréter, car il y a moins de graisse abdominale séparant les viscères abdominaux contrairement aux patients plus âgés.[2]
Approche clinique
L'atrésie duodénale est une obstruction intestinale congénitale qui peut provoquer des vomissements bilieux ou non bilieux (selon la localisation de l'obstruction par rapport à l'ampoule de Vater) dans les 24 à 48 premières heures de la vie néonatale, généralement après la première alimentation orale. Elle est associée à un polyhydramnios in utero et est l'une des causes les plus fréquentes d'occlusion intestinale fœtale. L'échographie prénatale peut faire le diagnostic. À l'évaluation prénatale, l'atrésie duodénale est le plus souvent détectée entre le 7e et 8e mois de gestation[4]. Si l'atrésie duodénale n'est pas diagnostiquée avant la naissance, le diagnostic peut être posé par une radiographie abdominale simple comme première étape de l'évaluation. L'aspect radiographique du signe de la double bulle doit inciter à une consultation chirurgicale immédiate.
Cela peut être suivi d'un examen de contraste oral si nécessaire. Une série limitée de gastro-intestinal supérieur (UGI) avec du baryum ou une évaluation échographique avec de l'eau ou du Pedialyte peuvent être effectuées pour confirmer le diagnostic.
Chez les patients atteints de trisomie 21, le signe de la double bulle radiographique a une valeur prédictive positive plus élevée, car la prévalence de l'atrésie duodénale dans la trisomie 21 est beaucoup plus élevée que dans la population générale et une évaluation plus approfondie avec des modalités supplémentaires n'est pas toujours nécessaire avant de procéder à la chirurgie. Chez les patients atteints de trisomie 21, il est important de rechercher aussi les pathologies suivantes: l'atrésie anale, la maladie de Hirschsprung, l'hernie diaphragmatique et l'omphalocèle. [8][2]
Diagnostic différentiel
Le diagnostic différentiel comprend:
- pour les nouveau-nés ayant des vomissements bilieux:
- le pancréas annulaire
- la malrotation intestinale causée par un volvulus du grêle.
- lorsque le signe de double bulle est observé à l'échographie prénatale[7][8][2]:
- un kyste de duplication intestinal
- d'autres kystes abdominaux.
- lorsque le signe de double bulle est observé à la radiographie abdominale postnatale:
- une obstruction jéjunale ou plus distale[8][2]
- une atrésie oesophagienne sans fistule trachéo-oesophagienne.
Traitement
Le traitement implique une aspiration nasogastrique pour décomprimer l'estomac et une intervention chirurgicale pour corriger la lésion obstructive.
Avant la chirurgie, l'estomac et le duodénum proximal sont décomprimés avec une sonde orogastrique et une réanimation liquidienne intraveineuse est effectuée. Une évaluation opératoire complète comprend la recherche de zones supplémentaires d'obstruction intestinale et on doit éliminer d'autres anomalies congénitales.[11][2]
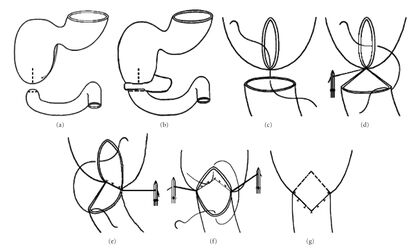
La duodénoduodénostomie est la chirurgie typique pratiquée:
- Elle se fait sous forme de procédure ouverte ou laparoscopique (techniquement plus exigeant).
- Une anastomose en forme de diamant (latéro-latérale) ou termino-latérale est construite avec une anastomose duodénale longitudinale proximale transversale proximale.
- Il faut faire passer le cathéter à ballon (exemple : une sonde urinaire Foley) pour éliminer une membrane muqueuse (web) associée .
- La procédure de dérivation évite d'endommager le pancréas, le canal pancréatique principal, le canal pancréatique accessoire et le cholédoque.
- Il faut éviter de faire une gastrojéjunostomie, car le risque d'ulcère marginal est élevé.
Suivi
Les patients en post-opératoire nécessitent généralement un drainage nasogastrique continu qui peut être accompagné ou non d'une nutrition parentérale. Une fois que le débit de la sonde nasogastrique diminue considérablement ou s'arrête, l'alimentation parentérale peut être démarrée à une faible quantité et augmentée selon la tolérance (résolution de l'iléus et résorption de l'oedème anastomotique).
En cas de préoccupation concernant le site de duodénoduodénostomie ou un autre site anastomotique, comme une anastomose duodéno-jéjunale, une série GI supérieure avec un contraste hydrosoluble peut être réalisée.
Complications
Les complications sont principalement associées à la chirurgie et comprennent les suivantes[2]:
- un mégaduodénum
- un syndrome de l'anse borgne
- une cholécystite
- une oesophagite
- un ulcère gastroduodénal
- du RGO
- une pancréatite
- une fuite anastomotique
- une motilité duodénale altérée.
Évolution
Le pronostic après un traitement chirurgical réussi de l'atrésie duodénale est excellent. Une étude portant sur des nourrissons de 1972 à 2001 a mis en évidence des complications tardives jusqu'à 12% des patients et une mortalité tardive de 6% .[12][2]
Prévention
Bien qu'il n'y ait aucun moyen de réduire le développement de l'atrésie duodénale, les parents doivent être informés que cette condition est liée à des problèmes de développement embryonnaire et qu'il n'y a pas de facteurs de risque particuliers.
Notes
- ↑ Le syndrome de VACTERL (ou « association VACTERL ») est un ensemble d'anomalies congénitales ou malformations, qui ne répondent à aucun critère précis de regroupement, mais qui n'apparaissent pas non plus de manière aléatoire. C'est une extension du syndrome de VATER. Les initiales V.A.C.T.E.R.L. correspondent respectivement à des anomalies touchant les structures suivantes : Vertèbres (en ailes de papillon), Anus (imperforation anale), Cœur, Trachée : sténose trachéale congénitale..., Œsophage (en anglais, Esophagus), Reins, Membres (en anglais : Limbs).
- ↑ Entre la 4e et 8e semaines de gestation, les bourgeons pancréatiques fusionnent. Dans le cas d'un pancréas annulaire, le bout antérieur du pancréas devient fixé à la membrane externe du duodénum. Cela forme une portion annulaire indistensible de tissu pancréatique autour de la partie descendante du duodénum, ce qui cause une obstruction duodénale. La présence d'un pancréas annulaire est une indication visible d'une atrésie ou d'une sténose duodénale sous-jacente. Lorsque cette condition est associée à l'atrésie ou la sténose duodénale, la partie distale de l'arbre biliaire est souvent anormale et peut s'ouvrir proximalement ou distalement à l'obstruction.
- ↑ Dans l'atrésie duodénale, dû à l'obstruction intestinale, le liquide amniotique avalé par le fœtus ne peut se déplacer distalement pour être absorbé par le tractus gastro-intestinal fœtal et transféré dans la circulation maternelle à travers le placenta. Il est plutôt renvoyé par reflux dans le liquide amniotique, ce qui augmente son volume (polyhydramnios).
Références
- Cet article a été créé en partie ou en totalité le 2021/01/18 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- Cette page a été modifiée ou créée le 2020/11/07 à partir de Duodenal Atresia And Stenosis (StatPearls / Duodenal Atresia And Stenosis (2020/06/27)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29261981 (livre).
- ↑ Virendersingh K. Sheorain, Harris L. Cohen et Thomas F. Boulden, « Classical wind sock sign of duodenal web on upper gastrointestinal contrast study », Journal of Paediatrics and Child Health, vol. 49, no 5, , p. 416–417 (ISSN 1440-1754, PMID 23789124, DOI 10.1111/jpc.12203, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 et 2,13 David F. Sigmon, Benjamin J. Eovaldi et Harris L. Cohen, StatPearls, StatPearls Publishing, (PMID 29261981, lire en ligne)
- ↑ 3,0 et 3,1 Joan K. Morris, Anna L. Springett, Ruth Greenlees et Maria Loane, « Trends in congenital anomalies in Europe from 1980 to 2012 », PloS One, vol. 13, no 4, , e0194986 (ISSN 1932-6203, PMID 29621304, Central PMCID 5886482, DOI 10.1371/journal.pone.0194986, lire en ligne)
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 4,7 4,8 et 4,9 Holcomb, George W., III,, Murphy, J. Patrick,, St. Peter, Shawn D., et Gatti, John M.,, Holcomb and Ashcraft's pediatric surgery (ISBN 978-0-323-54976-9, 0-323-54976-4 et 978-0-323-54977-6, OCLC 1107667324, lire en ligne)
- ↑ T. R. Prasad et M. Bajpai, « Intestinal atresia », Indian Journal of Pediatrics, vol. 67, no 9, , p. 671–678 (ISSN 0019-5456, PMID 11028122, DOI 10.1007/BF02762182, lire en ligne)
- ↑ P. J. Vinken, Ntinos Cleovoulou Myrianthopoulos, George W. Bruyn, Harold L. Klawans, Malformations, Amsterdam : Elsevier science publishers ; New York : Elsevier science publishing co., cop. 1987, 669 p. (OCLC 467969800)
- ↑ 7,0 et 7,1 https://www.ncbi.nlm.nih.gov/pubmed/26867916
- ↑ 8,0 8,1 8,2 8,3 et 8,4 Steven L. Blumer, William B. Zucconi, Harris L. Cohen et Richard J. Scriven, « The vomiting neonate: a review of the ACR appropriateness criteria and ultrasound's role in the workup of such patients », Ultrasound Quarterly, vol. 20, no 3, , p. 79–89 (ISSN 0894-8771, PMID 15322385, DOI 10.1097/00013644-200409000-00002, lire en ligne)
- ↑ Jonathan M. Latzman, Terry L. Levin et Suhas M. Nafday, « Duodenal atresia: not always a double bubble », Pediatric Radiology, vol. 44, no 8, , p. 1031–1034 (ISSN 1432-1998, PMID 24557485, DOI 10.1007/s00247-014-2896-1, lire en ligne)
- ↑ Harris L. Cohen et William H. Moore, « History of emergency ultrasound », Journal of Ultrasound in Medicine: Official Journal of the American Institute of Ultrasound in Medicine, vol. 23, no 4, , p. 451–458 (ISSN 0278-4297, PMID 15098861, DOI 10.7863/jum.2004.23.4.451, lire en ligne)
- ↑ Chaeyoun Oh, Sanghoon Lee, Suk-Koo Lee et Jeong-Meen Seo, « Laparoscopic duodenoduodenostomy with parallel anastomosis for duodenal atresia », Surgical Endoscopy, vol. 31, no 6, , p. 2406–2410 (ISSN 1432-2218, PMID 27655378, DOI 10.1007/s00464-016-5241-y, lire en ligne)
- ↑ Mauricio A. Escobar, Alan P. Ladd, Jay L. Grosfeld et Karen W. West, « Duodenal atresia and stenosis: long-term follow-up over 30 years », Journal of Pediatric Surgery, vol. 39, no 6, , p. 867–871; discussion 867–871 (ISSN 1531-5037, PMID 15185215, DOI 10.1016/j.jpedsurg.2004.02.025, lire en ligne)
