« Pneumothorax » : différence entre les versions
(→Examens paracliniques : Mise en page) |
|||
| Ligne 221 : | Ligne 221 : | ||
*Épanchement pleural | *Épanchement pleural | ||
== Traitement == | == Traitement == | ||
{{Section ontologique|classe=Maladie|nom=Traitement}} | {{Section ontologique|classe=Maladie|nom=Traitement}}La prise en charge dépend du scénario clinique.<ref name=":0" /> | ||
En général, pour les patients avec un pneumothorax minime et sans compromis hémodynamique, une simple observation est acceptable: le patient doit rester au repos et une radiographie de contrôle est faite. | |||
Les patients avec symptômes ainsi des signes d'instabilité hémodynamique (généralement, un pneumothorax de 25% ou plus) doivent subir <ref name=":0" />: | |||
* une décompression à l'aiguille | |||
** avec un angiocathéter de calibre 14 à 16 et de 4,5 cm de longueur | |||
** effectuée juste au-dessus de la côte dans le deuxième espace intercostal de la ligne médioclaviculaire | |||
** l'intervention ne doit pas être suspendue pour attendre l'imagerie | |||
*** la décompression de l'aiguille peut être effectuée si le patient est instable du point de vue hémodynamique avec des antécédents et un examen physique convaincants, indiquant un pneumothorax sous tension | |||
* drainage pleural par tube de thoracostomie | |||
** en cas d'échec de la décompression à l'aiguille | |||
** le tube est placé au-dessus de la côte dans le cinquième espace intercostal antérieur à la ligne médio-axillaire | |||
** la taille du tube de thoracotomie varie généralement en fonction de | |||
*** la taille et le poids du patient | |||
*** l'existence ou non d'un hémothorax associé | |||
* administration d'oxygène | |||
** l'air peut être réabsorbé de l'espace pleural à un taux de 1,5% / jour; l'utilisation d'oxygène supplémentaire peut augmenter ce taux de réabsorption | |||
** en augmentant la fraction de concentration d'oxygène inspirée, l'azote de l'air atmosphérique est déplacé | |||
*** ce qui modifie le gradient de pression entre l'air dans l'espace pleural et les capillaires | |||
Différents spécialistes sont à consulter pour le traitement d'un pneumothorax<ref name=":0" />: | |||
*Radiologue interventionnel | |||
*Chirurgien thoracique | |||
*Consultant en pneumologie | |||
=== Traitement d'un pneumothorax spontané primaire === | |||
Pour un petit pneumothorax spontané primaire '''asymptomatique''' (profondeur généralement inférieure à 2 cm) <ref name=":0" />: | |||
* retour à la maison sans traitement | |||
* suivi en ambulatoire après 2 à 4 semaines | |||
Pour un petit pneumothorax spontané primaire '''symptomatique''' (ou si la profondeur est supérieure à 2 cm) <ref name=":0" />: | |||
* décompression à l'aiguille | |||
* après l'aspiration; | |||
** si le patient s'améliore et que la profondeur résiduelle est inférieure à 2 cm, le patient est retourné à la maison | |||
** sinon, un drainage pleural par tube de thoracostomie est effectué | |||
=== Traitement d'un pneumothorax spontané secondaire === | |||
Pour un pneumothorax spontané secondaire de taille / profondeur '''inférieure à 1 cm''' et qu'il n'y a pas de dyspnée <ref name=":0" />: | |||
* admission du patient | |||
* administration d'oxygène à débit élevé | |||
* observation pendant 24 heures | |||
Pour un pneumothorax spontané secondaire de taille / profondeur '''comprise entre 1 et 2 cm <ref name=":0" />''': | |||
* décompression à l'aiguille | |||
* la décompression à l'aiguille permet de voir la taille résiduelle du pneumothorax; | |||
** Si la profondeur après l'aspiration à l'aiguille est inférieure à 1 cm: | |||
*** administration d'oxygène | |||
*** observation | |||
** Si la profondeur après l'aspiration à l'aiguille est de plus de 2 cm: | |||
*** drainage pleural par tube de thoracostomie | |||
Pour un pneumothorax spontané secondaire de taille / profondeur de '''plus de 2 cm''' ou de dyspnée importante <ref name=":0" />: | |||
* drainage pleural par tube de thoracostomie | |||
=== Traitement d'un pneumothorax traumatique === | |||
Le traitement d'une plaie thoracique ouverte aspirante consiste en <ref name=":0" />: | |||
* pansement occlusif à trois faces (en premier lieu) | |||
* puis, un traitement supplémentaire est possible: | |||
** une drainage pleural par tube de thoracostomie | |||
** une réparation d'un défaut de la paroi thoracique | |||
Indications de l'intervention chirurgicale (VATS vs thoracotomie)<ref name=":0" /> | === Traitement d'un pneumothorax iatrogène? === | ||
=== Intervention chirurgicale === | |||
Indications de l'intervention chirurgicale <u>(VATS vs thoracotomie)</u> <ref name=":0" />: | |||
*Fuite d'air continue pendant plus de sept jours | *Fuite d'air continue pendant plus de sept jours | ||
* | *Pneumothorax bilatéraux | ||
*Le premier épisode chez un patient | *Le premier épisode chez un patient ayant un profession à haut risque (plongeurs, pilotes) | ||
*Pneumothorax ipsilatéral récurrent | *Pneumothorax ipsilatéral récurrent | ||
* | *Récidive d'un pneumothorax en controlatéral | ||
*Patients atteints du SIDA<ref name=":0" /> | *Patients atteints du SIDA<ref name=":0" /> | ||
La procédure d'une chirurgie thoracique vidéo-assistée (VATS) consiste en une pleurodèse pour occlure l'espace pleural. Il existe deux types de pleurodèse <ref name=":0" />: | |||
* Pleurodèse mécanique <u>( with bleb/bullectomy ? )</u> | |||
** diminue le taux de récidive du pneumothorax à <5% | |||
* | ** options: | ||
* | *** décapage de la plèvre pariétale ou; | ||
* | *** utilisation d'un tampon abrasif ou d'une gaze sèche | ||
* Pleurodèse chimique | |||
** chez les patients qui peuvent ne pas tolérer la pleurodèse mécanique | |||
** options (irritants de la muqueuse pleurale pouvant être utilisés): | |||
*** talc | |||
*** tétracycline | |||
*** doxycycline | |||
*** minocycline | |||
== Suivi == | == Suivi == | ||
Version du 23 décembre 2020 à 18:11
| Classe de maladie | |
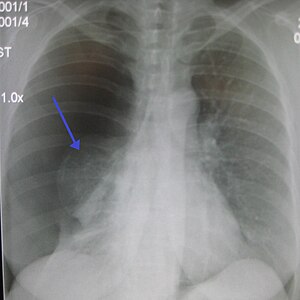 Un important pneumothorax primaire droit, la flèche montre le poumon collabé | |
| Caractéristiques | |
|---|---|
| Signes | Tachycardie , Tirage , Tachypnée , Emphysème sous-cutané, Diminution du murmure vésiculaire unilatérale, Diminution des vibrations vocales unilatérale, Tympanisme thoracique, Diminution de l’amplitude thoracique ipsilatérale, Augmentation du volume thoracique ipsilatéral, Déviation de la trachée du côté ipsilatéral, ... [+] |
| Symptômes |
Dyspnée , Douleur à l'épaule, Douleur thoracique , Toux , Douleur pleurétique , Asymptomatique |
| Étiologies |
Maladie pulmonaire obstructive chronique, Cause idiopathique, Néoplasie pulmonaire, Endométriose, Fibrose kystique, Fistule bronchopulmonaire, Ventilation à pression positive, Biopsie pulmonaire à l'aiguille, Cathétérisme veineux central, Perforation oesophagienne, ... [+] |
| Informations | |
| Wikidata ID | Q203601 |
| Spécialités | Pneumologie, chirurgie générale, chirurgie thoracique |
|
| |
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
Un pneumothorax est défini comme une accumulation d'air à l'extérieur du poumon mais à l'intérieur de la cavité pleurale.[1]
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur la maladie (ex. incidence, prévalence, coûts en hospitalisation, proportion d'hommes-femmes, régions où la prévalence est plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Les facteurs de risque ne sont pas présentés ici, mais bien dans la sous-section Facteurs de risque (Présentation clinique). Le pronostic et l'évolution naturelle de la maladie sont décrits dans la section Évolution. |
| Exemple: | La FRP est une maladie relativement rare qui affecte le plus souvent les patients âgés de 40 à 60 ans. Une prédominance masculine est observée avec un ratio H : F estimé à environ 2:1 ou 3:1. L'incidence de la FRP est inconnue, mais est estimée à 1 pour 200 000 à 500 000 par an. |
Le pneumothorax spontané primaire survient principalement entre 20 et 30 ans. Son incidence aux États-Unis est de 7 pour 100 000 hommes et de 1 pour 100 000 femmes par an [2]. La majorité des récidives surviennent au cours de la première année et l'incidence de celles-ci varie largement de 25% à 50%. Le taux de récidive est le plus élevé au cours des 30 premiers jours. [1]
Le pneumothorax spontané secondaire est plus observé chez les patients âgés de 60 à 65 ans. Son incidence est de 6,3 pour 1000 000 hommes et 2 pour 100 000 femmes. Le ratio homme / femme est de 3:1.[1]
L'incidence du pneumothorax iatrogène est de 5 pour 10000 admissions à l'hôpital.[1]
L'incidence du pneumothorax sous tension est difficile à déterminer car un tiers des cas dans les centres de traumatologie présentaient des thoracostomies à l'aiguille de décompression avant d'arriver à l'hôpital, et tous n'étaient pas atteints de pneumothorax sous tension.[1]
Pneumomediastinum has an incidence of 1 case per 10,000 admissions in the hospital.[1]
Étiologies
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section décrit les étiologies de la maladie, c'est-à-dire ce qui cause la maladie (ex. le diabète de type 2 cause la néphropathie diabétique). Les étiologies doivent être identifiées avec le modèle Étiologies. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Parmi les étiologies les plus courantes d'occlusion de l'intestin grêle, on retrouve :
|
- Primaire
- Souvent patients de sexe masculin, grands et minces (longilignes), dans la vingtaine. Risque augmenté chez les fumeurs)
- Pas de maladie pulmonaire sous-jacente.
- Secondaire à MPOC (bulle d'emphysème qui éclate), fibrose kystique, infection pulmonaire, néoplasie pulmonaire
- Traumatique (ex : fracture costale)
- Iatrogénique (post-procédure, ventilation mécanique)
Il existe deux types de pneumothorax: traumatique et atraumatique. Les deux sous-types de pneumothorax atraumatique sont primaires et secondaires. Un pneumothorax spontané primaire (PSP) se produit automatiquement sans événement déclencheur connu, tandis qu'un pneumothorax spontané secondaire (SSP) survient à la suite d'une maladie pulmonaire sous-jacente. [1]
Un pneumothorax traumatique peut être le résultat d'un traumatisme contondant ou pénétrant.[1]
Il existe aussi un autre type de pneumothorax: le pneumothorax iatrogène, qui survient en raison d'une complication d'une procédure médicale ou chirurgicale. La principale cause de pneumothorax iatrogène est l'aspiration à l'aiguille transthoracique (thoracentèse), et la deuxième cause principale est le cathétérisme veineux central. Ceux-ci surviennent plus fréquemment que le pneumothorax spontané, et leur nombre augmente à mesure que les modalités de soins intensifs progressent. [1]
En résumé, il est possible de classifier les pneumothorax selon leur étiologie:
- Spontané
- Primaire
- Absence de maladie pulmonaire sous-jacente
- Secondaire
- Présence d'une maladie pulmonaire sous-jacente: MPOC, Fibrose kystique, Infection pulmonaire, Néoplasie pulmonaire
- Primaire
- Traumatique
- Iatrogène
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition d'une maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | L'histopathologie doit figurer dans la section Examen paraclinique, et non dans la section physiopathologie. |
| Exemple: | Le VIP est une neurohormone composée de 28 acides aminés et appartenant à la famille des sécrétines-glucagon. Il est produit dans le système nerveux central ainsi que dans les neurones des voies gastro-intestinales, respiratoires et urogénitales. Il agit, via l'expression d'adénylate cyclase cellulaire (AMPc), à titre de vasodilatateur et de régulateur de l'activité des muscles lisses, de stimulateur de la sécrétion d'eau et d'électrolytes par le tractus intestinal, d'inhibiteur de la sécrétion d'acide gastrique et de promoteur du flux sanguin principalement dans le tractus gastro-intestinal. L'ensemble de ces éléments peuvent entraîner une hypokaliémie, une hyperglycémie, une hypomagnésémie et une hypercalcémie qui sont habituellement responsables de la présentation clinique. |
Un pneumothorax se produit lorsque de l'air s'accumule entre les plèvres pariétale et viscérale à l'intérieur de la poitrine. L'accumulation d'air peut exercer une pression sur le poumon et le faire s'effondrer. Le degré de collapsus détermine la présentation clinique du pneumothorax. L'air peut pénétrer dans l'espace pleural par deux mécanismes, soit par un traumatisme provoquant une communication à travers la paroi thoracique, soit par le poumon par rupture de la plèvre viscérale.[1]
Le gradient de pression à l'intérieur du thorax change avec un pneumothorax. Normalement, la pression de l'espace pleural est négative par rapport à la pression atmosphérique. Lorsque la paroi thoracique se dilate vers l'extérieur, le poumon se dilate également vers l'extérieur en raison de la tension superficielle entre les plèvre pariétale et viscérale. Les poumons ont tendance à s'affaisser en raison du recul élastique.[1]
Lorsqu'il y a communication entre les alvéoles et l'espace pleural, l'air remplit cet espace, ce qui change le gradient de pression à l'intérieur du thorax. L'équilibre de l'unité de collapsus pulmonaire est alors atteint, ou la rupture est scellée. Le pneumothorax grossit et le poumon devient plus petit en raison de cette capacité vitale, et la pression partielle d'oxygène diminue.[1]
Le pneumothorax spontané chez la majorité des patients survient en raison de la rupture de bulles d'emphysème. Le pneumothorax spontané primaire est défini comme survenant chez des patients sans maladie pulmonaire sous-jacente, mais ces patients avaient des bulles ou des bulles asymptomatiques à la thoracotomie. Le pneumothorax spontané primaire se produit chez les jeunes grands et minces en raison de forces de cisaillement accrues ou d'une pression plus négative à l'apex du poumon. L'inflammation pulmonaire et le stress oxydatif sont essentiels à la pathogenèse du pneumothorax spontané primaire. Les fumeurs actifs ont une augmentation des cellules inflammatoires dans les petites voies respiratoires et courent donc un risque accru de pneumothorax.[1]
Les pneumothorax traumatiques peuvent résulter d'un traumatisme contondant ou pénétrant, ceux-ci créent souvent une valve unidirectionnelle dans l'espace pleural (laissant l'air entrer mais pas sortir) et donc un compromis hémodynamique.[1]
Les pneumothorax peuvent être aussi classés comme simples, sous tension ou ouverts. Un pneumothorax simple ne déplace pas les structures médiastinales comme le fait un pneumothorax sous tension. Le pneumothorax sous tension survient le plus souvent dans les services de soins intensifs, chez les patients ventilés à pression positive. Le pneumothorax ouvert, lui, est une plaie ouverte dans la paroi thoracique à travers laquelle l'air entre et sort.[1]
Présentation clinique
Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les facteurs de risque de la maladie. Ces facteurs de risque peuvent être des maladies, des anomalies génétiques, des caractéristiques individuelles (l'âge, le sexe, l'origine ethnique, un certain type d'alimentation), etc. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque |
| Commentaires: |
|
| Exemple: | Les facteurs de risque de l'infarctus du myocarde sont :
|
Facteurs de risque de pneumothorax spontané primaire [1]:
- Sexe masculin
- Grande taille
- Morphologie mince
- Tabac
- Le risque de pneumothorax spontané chez les gros fumeurs est 102 fois plus élevé que chez les non-fumeurs[1]
- Grossesse
- Syndrome de Marfan
- Histoire familiale de pneumothorax
Maladies associées à un pneumothorax spontané secondaire [1]:
- MPOC
- 26 pneumothorax sur 100 000 sont associés à une maladie pulmonaire obstructive chronique (MPOC)[3]
- Asthme
- VIH avec pneumonie à pneumocystis
- Pneumonie nécrosante
- Tuberculose
- Sarcoïdose
- Fibrose kystique
- Carcinome bronchogène
- Fibrose pulmonaire idiopatique
- ARDS sévère
- Histiocytose à cellules de Langerhans
- Lymphangioléiomyomatose
- Maladie vasculaire du collagène
- Consommation de drogues par inhalation comme la cocaïne ou la marijuana
- Endométriose thoracique
- Pneumonie à Pneumocystis jiroveci
Procédures médicales mettant à risque de pneumothorax iatrogène [1]:
- Biopsie pleurale
- Biopsie pulmonaire transbronchique
- Biopsie du nodule pulmonaire transthoracique
- Insertion d'un cathéter veineux central
- Trachéotomie
- Bloc nerveux intercostal
- Ventilation à pression positive
Événements mettant à risque de pneumothorax traumatique [1]:
- Traumatisme pénétrant ou contondant
- Fracture des côtes
- Plongée ou vol
Facteurs de risque du pneumothorax sous tension [1]:
- Traumatisme pénétrant ou contondant
- Barotraumatisme dû à la ventilation à pression positive
- Trachéotomie percutanée
- Conversion du pneumothorax spontané en tension
- Pneumothorax ouvert lorsque le pansement occlusif fonctionne comme une valve unidirectionnelle
Causes du pneumomédiastin [1]
- Asthme
- Parturition
- Émesis
- Toux sévère
- Perturbation traumatique de la muqueuse oropharyngée ou œsophagienne [1]
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
La présentation clinique d'un pneumothorax peut aller de la douleur asymptomatique à la douleur thoracique et à l'essoufflement.
Voici les éléments à rechercher au questionnaire si suspicion de pneumothorax spontané [1]:
- Antécédents familiaux de pneumothorax
- Antécédents personnels de pneumothorax
- Douleur thoracique pleurétique aiguë et sévère
- Douleur thoracique qui irradie vers l'épaule ipsilatérale
- Dyspnée d'apparition subite
- Peu de symptômes (si pneumothorax spontané primaire)
- car des individus par ailleurs en bonne santé tolèrent bien les conséquences physiologiques
Dans le pneumothorax spontané secondaire [1]:
- Dyspnée plus sévère
- en raison d'une diminution de la réserve pulmonaire sous-jacente
Les antécédents de pneumothorax dans le passé sont importants car la récidive est observée dans 15 à 40% des cas. Une récidive sur le côté controlatéral peut également survenir.[1]
Examen clinique
Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
À l'examen physique du pneumothorax, les constatations suivantes sont notées [1]:
- Inconfort respiratoire
- Augmentation de la fréquence respiratoire
- Diminution du murmure vésiculaire unilatérale
- Diminution de l’amplitude thoracique unilatérale
- Diminution des vibrations vocales unilatérale
- Emphysème sous-cutané (quasi-pathognomonique)
- Tympanisme
Dans le pneumothorax sous tension, des résultats supplémentaires sont observés [1]
- Trachée déviée en ipsilatéral
- Tachycardie de plus de 134 battements par minute
- Hypotension
- Hypoxémie
- Distension veineuse jugulaire
- Cyanose
- Arrêt respiratoire
- Arrêt cardiaque
Le pneumothorax peut être difficile à diagnostiquer à partir d'un examen physique, en particulier dans une baie de traumatologie bruyante. Cependant, il est essentiel de poser le diagnostic de pneumothorax sous tension lors d'un examen physique.[1]
Examens paracliniques
Toute contribution serait appréciée.
| Description: | Cette section concerne les tests à demander lorsque la maladie est suspectée et les résultats attendus en présence de la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique |
| Commentaires: |
|
| Exemple: | Les examens suivants sont utiles dans la démarche d'investigation du VIPome :
|
Les examens suivants sont utiles pour le diagnostic du pneumothorax:
- Radiographie pulmonaire :
- Signes:
- hyperclarté (noir) du côté atteint
- un espace aérien de 2,5 cm est équivalent à un pneumothorax de 30%[1]
- prédominant à l'apex
- emphysème sous-cutané
- élargissement des espaces intercostaux
- hyperclarté (noir) du côté atteint
- Signes d'un pneumothorax sous-tension :
- déplacement ipsilatéral de la trachée
- Une évaluation du parenchyme pulmonaire et des côtes est essentielle pour exclure une cause sous-jacente
- Une RXP en expiration peut mettre en évidence un pneumothorax discret
- Signes:
- Échographie abdominale étendue pour les traumatismes (E-FAST) [1]:
- Outil de diagnostic plus récent pour le pneumothorax
- Diagnostic de pneumothorax posé par:
- absence de glissement pulmonaire
- absence d'artefact de queue de comète
- présence d'un point pulmonaire
- Méthode diagnostique très dépendante de l'opérateur
- Sensibilité et Spécificité variables
- Tomodensitométrie [1]:
- Permet de visualiser un pneumothorax occulte
- Un pneumothorax occulte est défini comme un pneumothorax visible au TDM, mais non-visible à la radiographie[4]
- Permet de visualiser un pneumothorax occulte
Les pneumothoraces occultes peuvent être diagnostiqués par TDM, mais sont généralement cliniquement insignifiants.[1]
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|
La radiographie thoracique, l'échographie ou la tomodensitométrie peuvent être utilisées pour le diagnostic, bien que le diagnostic à partir d'une radiographie pulmonaire soit plus courant.[1]
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
Les diagnostics différentiels de pneumothorax comprennent:
- Aspiration, pneumonie bactérienne ou virale[1]
- Dissection aortique aiguë[1]
- Infarctus du myocarde[1]
- Embolie pulmonaire[1]
- Péricardite aiguë[1]
- Spasme œsophagien[1]
- Rupture œsophagienne[1]
- Fracture des côtes[1]
- Blessures diaphragmatiques [1]
- Hémothorax
- Épanchement pleural
Traitement
Toute contribution serait appréciée.
| Description: | Cette section décrit le traitement de la maladie. |
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | Traitement, Traitement pharmacologique |
| Commentaires: |
|
| Exemple: | |
La prise en charge dépend du scénario clinique.[1]
En général, pour les patients avec un pneumothorax minime et sans compromis hémodynamique, une simple observation est acceptable: le patient doit rester au repos et une radiographie de contrôle est faite.
Les patients avec symptômes ainsi des signes d'instabilité hémodynamique (généralement, un pneumothorax de 25% ou plus) doivent subir [1]:
- une décompression à l'aiguille
- avec un angiocathéter de calibre 14 à 16 et de 4,5 cm de longueur
- effectuée juste au-dessus de la côte dans le deuxième espace intercostal de la ligne médioclaviculaire
- l'intervention ne doit pas être suspendue pour attendre l'imagerie
- la décompression de l'aiguille peut être effectuée si le patient est instable du point de vue hémodynamique avec des antécédents et un examen physique convaincants, indiquant un pneumothorax sous tension
- drainage pleural par tube de thoracostomie
- en cas d'échec de la décompression à l'aiguille
- le tube est placé au-dessus de la côte dans le cinquième espace intercostal antérieur à la ligne médio-axillaire
- la taille du tube de thoracotomie varie généralement en fonction de
- la taille et le poids du patient
- l'existence ou non d'un hémothorax associé
- administration d'oxygène
- l'air peut être réabsorbé de l'espace pleural à un taux de 1,5% / jour; l'utilisation d'oxygène supplémentaire peut augmenter ce taux de réabsorption
- en augmentant la fraction de concentration d'oxygène inspirée, l'azote de l'air atmosphérique est déplacé
- ce qui modifie le gradient de pression entre l'air dans l'espace pleural et les capillaires
Différents spécialistes sont à consulter pour le traitement d'un pneumothorax[1]:
- Radiologue interventionnel
- Chirurgien thoracique
- Consultant en pneumologie
Traitement d'un pneumothorax spontané primaire
Pour un petit pneumothorax spontané primaire asymptomatique (profondeur généralement inférieure à 2 cm) [1]:
- retour à la maison sans traitement
- suivi en ambulatoire après 2 à 4 semaines
Pour un petit pneumothorax spontané primaire symptomatique (ou si la profondeur est supérieure à 2 cm) [1]:
- décompression à l'aiguille
- après l'aspiration;
- si le patient s'améliore et que la profondeur résiduelle est inférieure à 2 cm, le patient est retourné à la maison
- sinon, un drainage pleural par tube de thoracostomie est effectué
Traitement d'un pneumothorax spontané secondaire
Pour un pneumothorax spontané secondaire de taille / profondeur inférieure à 1 cm et qu'il n'y a pas de dyspnée [1]:
- admission du patient
- administration d'oxygène à débit élevé
- observation pendant 24 heures
Pour un pneumothorax spontané secondaire de taille / profondeur comprise entre 1 et 2 cm [1]:
- décompression à l'aiguille
- la décompression à l'aiguille permet de voir la taille résiduelle du pneumothorax;
- Si la profondeur après l'aspiration à l'aiguille est inférieure à 1 cm:
- administration d'oxygène
- observation
- Si la profondeur après l'aspiration à l'aiguille est inférieure à 1 cm:
- Si la profondeur après l'aspiration à l'aiguille est de plus de 2 cm:
- drainage pleural par tube de thoracostomie
- Si la profondeur après l'aspiration à l'aiguille est de plus de 2 cm:
Pour un pneumothorax spontané secondaire de taille / profondeur de plus de 2 cm ou de dyspnée importante [1]:
- drainage pleural par tube de thoracostomie
Traitement d'un pneumothorax traumatique
Le traitement d'une plaie thoracique ouverte aspirante consiste en [1]:
- pansement occlusif à trois faces (en premier lieu)
- puis, un traitement supplémentaire est possible:
- une drainage pleural par tube de thoracostomie
- une réparation d'un défaut de la paroi thoracique
Traitement d'un pneumothorax iatrogène?
Intervention chirurgicale
Indications de l'intervention chirurgicale (VATS vs thoracotomie) [1]:
- Fuite d'air continue pendant plus de sept jours
- Pneumothorax bilatéraux
- Le premier épisode chez un patient ayant un profession à haut risque (plongeurs, pilotes)
- Pneumothorax ipsilatéral récurrent
- Récidive d'un pneumothorax en controlatéral
- Patients atteints du SIDA[1]
La procédure d'une chirurgie thoracique vidéo-assistée (VATS) consiste en une pleurodèse pour occlure l'espace pleural. Il existe deux types de pleurodèse [1]:
- Pleurodèse mécanique ( with bleb/bullectomy ? )
- diminue le taux de récidive du pneumothorax à <5%
- options:
- décapage de la plèvre pariétale ou;
- utilisation d'un tampon abrasif ou d'une gaze sèche
- Pleurodèse chimique
- chez les patients qui peuvent ne pas tolérer la pleurodèse mécanique
- options (irritants de la muqueuse pleurale pouvant être utilisés):
- talc
- tétracycline
- doxycycline
- minocycline
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Un pneumothorax non traité est une contre-indication au vol ou à la plongée sous-marine. Si le transport aérien est nécessaire, une sonde de thoracostomie doit être placée avant le transport. [1]
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
- Insuffisance ou arrêt respiratoire
- Arrêt cardiaque
- Pyopneumothorax
- Empyème
- Œdème pulmonaire Rexpansion
- Pneumopéricarde
- Pneumopéritoine
- Pneumohémothorax
- Fistule bronchopulmonaire
- Dommages au faisceau neurovasculaire lors d'une thoracostomie tubulaire
- Douleur et infection cutanée au site de la thoracostomie du tube[1]
L'aggravation de l'emphysème sous-cutané peut être associée à une malposition d'un drain thoracique et un repositionnement avec un nouveau drain thoracique est recommandé. Une sonde thoracique ne doit jamais être réinsérée car cela peut augmenter le risque d'empyème pour le patient.[1]
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
La PSP est généralement bénigne et se résout principalement d'elle-même sans aucune intervention majeure. La récidive peut survenir jusqu'à trois ans. Le taux de récidive dans les cinq années suivantes est de 30% pour les PSP et de 43% pour les SSP. Le risque de récidive augmente avec chaque pneumothorax subséquent; il est de 30% avec le premier, 40% après un envoi et plus de 50% après la troisième récurrence. La PSP n'est pas considérée comme une menace majeure pour la santé, mais des décès ont été signalés. Les SSP sont plus mortels en fonction de la maladie pulmonaire sous-jacente et de la taille du pneumothorax. Les patients atteints de BPCO et du VIH ont une mortalité élevée après un pneumothorax. La mortalité du SSP est de 10%. La mortalité due au pneumothorax sous tension est élevée si les mesures appropriées ne sont pas prises. [1]
En cas de pneumothorax persistant ou récurrent malgré un traitement par sonde de thoracostomie, ces patients ont besoin de consultations spécialisées pour une éventuelle chirurgie thoracoscopique vidéo-assistée (VATS) avec ou sans pleurodèse ou thoracotomie.[1]
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Fait partie de la présentation clinique de ...
Est une complication de ...
Les patients atteints de pneumothorax doivent être informés qu'ils ne doivent pas voyager par avion ou dans des régions éloignées avant la résolution complète du pneumothorax. Les patients ayant des professions à haut risque comme les plongeurs sous-marins et les pilotes doivent être informés qu'ils ne doivent pas plonger ou voler tant que la prise en charge chirurgicale définitive de leur pneumothorax n'est pas terminée.
Il est conseillé à tous les patients d'arrêter de fumer. Ils devraient être évalués pour leur volonté d'arrêter de fumer; ils doivent être éduqués et recevoir une pharmacothérapie s'ils décident d'arrêter.[1]
Si le patient sort de l'hôpital après un pneumothorax résolu, des recommandations devraient être faites pour ne pas voler ou faire de la plongée sous-marine pendant au moins deux semaines. Les patients ayant des antécédents connus de pneumothorax spontané ne doivent pas être médicalement autorisés à exercer des activités de vol ou de plongée sous-marine.[1]
Notes
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Dans la section notes se trouve toutes les notes de bas de page (références du groupe "note" [ou autres]). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Pour ajouter des notes, passez par la fonction d'ajout de notes. Il est aussi possible d'ajouter des notes d'autres groupes, comme "pharmaco", "pédiatrie", "indications", etc. Classez ces autres groupes de notes dans des sous-sections. N'ajoutez pas de notes manuellement. |
| Exemple: | TRAITEMENTS
Les traitements:
NOTES Gériatrie
Pédiatrie
|
Références
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 1,25 1,26 1,27 1,28 1,29 1,30 1,31 1,32 1,33 1,34 1,35 1,36 1,37 1,38 1,39 1,40 1,41 1,42 1,43 1,44 1,45 1,46 1,47 1,48 1,49 1,50 1,51 1,52 1,53 1,54 1,55 1,56 1,57 1,58 1,59 1,60 et 1,61 Catherine L. McKnight et Bracken Burns, StatPearls, StatPearls Publishing, (PMID 28722915, lire en ligne)
- ↑ L. J. Melton, N. G. Hepper et K. P. Offord, « Incidence of spontaneous pneumothorax in Olmsted County, Minnesota: 1950 to 1974 », The American Review of Respiratory Disease, vol. 120, no 6, , p. 1379–1382 (ISSN 0003-0805, PMID 517861, DOI 10.1164/arrd.1979.120.6.1379, lire en ligne)
- ↑ D. Gupta, A. Hansell, T. Nichols et T. Duong, « Epidemiology of pneumothorax in England », Thorax, vol. 55, no 8, , p. 666–671 (ISSN 0040-6376, PMID 10899243, Central PMCID 1745823, DOI 10.1136/thorax.55.8.666, lire en ligne)
- ↑ Chad G. Ball, Andrew W. Kirkpatrick et David V. Feliciano, « The occult pneumothorax: what have we learned? », Canadian Journal of Surgery. Journal Canadien De Chirurgie, vol. 52, no 5, , E173–179 (ISSN 1488-2310, PMID 19865549, Central PMCID 2769131, lire en ligne)
Toute contribution serait appréciée.
| Description: | Dans la section références se trouve toutes les références (références sans groupe). Pour ajouter des références, passez par la fonction d'ajout de références. N'ajoutez pas de références manuellement. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
