« Cholélithiase » : différence entre les versions
(→Laboratoire : Correction de quelques données sémantiques) |
(Ajout SNOMEDCT ID) |
||
| (8 versions intermédiaires par 2 utilisateurs non affichées) | |||
| Ligne 2 : | Ligne 2 : | ||
| page = {{FULLPAGENAME}} <!-- Ne pas supprimer --> | | page = {{FULLPAGENAME}} <!-- Ne pas supprimer --> | ||
| nom = {{SUBPAGENAME}} | | nom = {{SUBPAGENAME}} | ||
| image = cholélithiase.jpg | |||
| image =cholélithiase.jpg | | description_image = Apparence macroscopique des cholélithiases | ||
| description_image =Apparence macroscopique des cholélithiases | |||
| wikidata_id = Q7069348 | | wikidata_id = Q7069348 | ||
| autres_noms =Calculs biliaires | | autres_noms = Calculs biliaires | ||
| terme_anglais = | | terme_anglais = Cholelithiasis | ||
| spécialités = Chirurgie générale, Médecine familiale, Gastro-entérologie, Médecine interne, Médecine d'urgence | |||
| spécialités =Chirurgie générale, Médecine familiale, Gastro-entérologie, Médecine interne, Médecine d'urgence | |||
| version_de_classe = 3 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | | version_de_classe = 3 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | ||
|démo=0 | | démo = 0 | ||
| révision_par_le_comité_éditorial = Sujet:Vyp2wqyjvx6oyzi7 | |||
| révision_par_le_comité_éditorial_date = 2022-12-11 | |||
| snomed_ct_id = 266474003 | |||
}} | |||
Les cholélithiases sont des dépôts durcis de bile qui peuvent se former dans la vésicule biliaire alors qu'il y a une altération du métabolisme du cholestérol, de la bilirubine et des sels biliaires. Exceptionnellement, des pierres peuvent aussi se créer à cause de médicaments ou de conditions médicales (ex. sphérocytose). | Les cholélithiases sont des dépôts durcis de bile qui peuvent se former dans la vésicule biliaire alors qu'il y a une altération du métabolisme du cholestérol, de la bilirubine et des sels biliaires. Exceptionnellement, des pierres peuvent aussi se créer à cause de médicaments ou de conditions médicales (ex. sphérocytose). | ||
== Épidémiologie == | ==Épidémiologie== | ||
La cholélithiase est assez courante et peut être trouvée chez environ 10 à 20% de la population occidentale. La prévalence la plus élevée de cholélithiase survient dans les {{Facteur de risque|nom=populations amérindiennes|RR=|référence_RR=|RC (OR)=}}. Les calculs biliaires ne sont pas aussi courants en Afrique ou en Asie. L'épidémie d'{{Facteur de risque|nom=obésité|RR=|référence_RR=|RC (OR)=}} a probablement amplifié la hausse de la prévalence des calculs biliaires.<ref name=":0">{{Citation d'un ouvrage|prénom1=Jasmin|nom1=Tanaja|prénom2=Richard A.|nom2=Lopez|prénom3=Jehangir M.|nom3=Meer|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=29262107|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK470440/|consulté le=2020-10-17}}</ref><ref name=":1">{{Citation d'un lien web|langue=Français|titre=Application de chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766?fbclid=IwAR2plu_a1rBwIpu8wkvpMcrF1OMh-Bci1eA7IdPBiv4CRS0t2kmsoYZfhQc|site=|date=|consulté le=}}</ref> | La cholélithiase est assez courante et peut être trouvée chez environ 10 à 20% de la population occidentale. La prévalence la plus élevée de cholélithiase survient dans les {{Facteur de risque|nom=populations amérindiennes|RR=|référence_RR=|RC (OR)=}}. Les calculs biliaires ne sont pas aussi courants en Afrique ou en Asie. L'épidémie d'{{Facteur de risque|nom=obésité|RR=|référence_RR=|RC (OR)=}} a probablement amplifié la hausse de la prévalence des calculs biliaires.<ref name=":0">{{Citation d'un ouvrage|prénom1=Jasmin|nom1=Tanaja|prénom2=Richard A.|nom2=Lopez|prénom3=Jehangir M.|nom3=Meer|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=29262107|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK470440/|consulté le=2020-10-17}}</ref><ref name=":1">{{Citation d'un lien web|langue=Français|titre=Application de chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766?fbclid=IwAR2plu_a1rBwIpu8wkvpMcrF1OMh-Bci1eA7IdPBiv4CRS0t2kmsoYZfhQc|site=|date=|consulté le=}}</ref> | ||
| Ligne 23 : | Ligne 25 : | ||
Après un 2e épisode symptomatique, 70% auront une récidive si le problème n'est pas traité. <ref name=":1" /> | Après un 2e épisode symptomatique, 70% auront une récidive si le problème n'est pas traité. <ref name=":1" /> | ||
== Physiopathologie == | ==Physiopathologie== | ||
[[Fichier:Solubilitécholestérol.png|vignette|Triangle d'équilibre des composantes de la solubilité du cholestérol dans la bile ]] | [[Fichier:Solubilitécholestérol.png|vignette|Triangle d'équilibre des composantes de la solubilité du cholestérol dans la bile ]] | ||
La vésicule biliaire est un petit organe situé juste sous le foie qui reçoit et concentre la bile formée par le foie. Elle peut ensuite se contracter et se vider dans le cholédoque vers le duodénum. L'humain produit environ 650 à 700 mL/jour de bile et la production de bile est stimulée par la sécrétine, la cholécystokinine (CCK) et la gastrine. La bile est ensuite stockée dans la vésicule biliaire qui a une capacité de 40 à 50 mL. Le rôle de la bile est de permettre l'absorption des lipides et les vitamines liposolubles A, D, E et K et excréter l'excédent de bilirubine et cholestérol<ref name=":1" />. Elle peut également contenir des déchets du métabolisme hépatique comme des médicaments. | La vésicule biliaire est un petit organe situé juste sous le foie qui reçoit et concentre la bile formée par le foie. Elle peut ensuite se contracter et se vider dans le cholédoque vers le duodénum. L'humain produit environ 650 à 700 mL/jour de bile et la production de bile est stimulée par la sécrétine, la cholécystokinine (CCK) et la gastrine. La bile est ensuite stockée dans la vésicule biliaire qui a une capacité de 40 à 50 mL. Le rôle de la bile est de permettre l'absorption des lipides et les vitamines liposolubles A, D, E et K et excréter l'excédent de bilirubine et cholestérol<ref name=":1" />. Elle peut également contenir des déchets du métabolisme hépatique comme des médicaments. | ||
| Ligne 34 : | Ligne 36 : | ||
!Maladies prédisposantes | !Maladies prédisposantes | ||
|- | |- | ||
!{{Étiologie|nom=Supersaturation du cholestérol}} | |||
| | | | ||
* Normalement, la bile peut dissoudre la quantité de cholestérol excrétée par le foie. | *Normalement, la bile peut dissoudre la quantité de cholestérol excrétée par le foie. | ||
* Si le foie produit plus de cholestérol que la bile ne peut en dissoudre, l'excès de cholestérol peut précipiter sous forme de cristaux. | *Si le foie produit plus de cholestérol que la bile ne peut en dissoudre, l'excès de cholestérol peut précipiter sous forme de cristaux. | ||
* Les cristaux sont piégés dans le mucus de la vésicule biliaire, produisant de la boue biliaire. | *Les cristaux sont piégés dans le mucus de la vésicule biliaire, produisant de la boue biliaire. | ||
* Avec le temps, les cristaux peuvent se développer pour former des calculs qui grossiront graduellement. | *Avec le temps, les cristaux peuvent se développer pour former des calculs qui grossiront graduellement. | ||
| | | | ||
* Âge plus avancé | *Âge plus avancé | ||
* Oestrogènes élevées | *Oestrogènes élevées | ||
** Grossesse | **Grossesse | ||
** Prise de contraceptifs oraux | **Prise de contraceptifs oraux | ||
** Hormonothérapie | **Hormonothérapie | ||
* Obésité | *Obésité | ||
* Diète pauvre en fibres et/ou riche en sucres raffinés | *Diète pauvre en fibres et/ou riche en sucres raffinés | ||
* Cirrhose | *Cirrhose | ||
* Diabète | *Diabète | ||
* Certains médicaments | *Certains médicaments | ||
** Corticostéroïdes | **Corticostéroïdes | ||
** Prednisolone | **Prednisolone | ||
** Cyclosporine | **Cyclosporine | ||
** Nicotine | **Nicotine | ||
** Clofibrate | **Clofibrate | ||
** Etc. | **Etc. | ||
|- | |- | ||
!{{Étiologie | nom = Excès de bilirubine}} | |||
| | | | ||
* La bilirubine, un pigment jaune issu de la dégradation des globules rouges, est sécrétée dans la bile par les cellules hépatiques. | *La bilirubine, un pigment jaune issu de la dégradation des globules rouges, est sécrétée dans la bile par les cellules hépatiques. | ||
* Certaines conditions hématologiques amènent le foie à produire trop de bilirubine lors du traitement de la dégradation de l'hémoglobine. | *Certaines conditions hématologiques amènent le foie à produire trop de bilirubine lors du traitement de la dégradation de l'hémoglobine. | ||
* Cet excès de bilirubine peut également provoquer la formation de calculs biliaires. | *Cet excès de bilirubine peut également provoquer la formation de calculs biliaires. | ||
| | | | ||
* Anémie hémolytique | *Anémie hémolytique | ||
* Sphérocytose | *Sphérocytose | ||
|- | |- | ||
!{{Étiologie|nom=Déficit de sels biliaires}} | |||
| | | | ||
* La solubilité du cholestérol est influencée par la quantité de sels biliaires dans la bile qui sont contrôlés par la circulation entéro-hépatique. | *La solubilité du cholestérol est influencée par la quantité de sels biliaires dans la bile qui sont contrôlés par la circulation entéro-hépatique. | ||
| | | | ||
* Malabsorption (maladie de Crohn, maladie cœliaque) | *Malabsorption (maladie de Crohn, maladie cœliaque) | ||
* Iléostomie | *Iléostomie | ||
* Fistules biliaires | *Fistules biliaires | ||
|- | |- | ||
!{{Étiologie | nom = Dysmotilité de la vésicule biliaire}} | |||
| | | | ||
* Si la vésicule biliaire ne se vide pas efficacement, la bile peut se concentrer davantage et favoriser la croissance des calculs biliaires. | *Si la vésicule biliaire ne se vide pas efficacement, la bile peut se concentrer davantage et favoriser la croissance des calculs biliaires. | ||
| | | | ||
* Grossesse | *Grossesse | ||
* Alimentation parentérale | *Alimentation parentérale | ||
* Perte de poids rapide | *Perte de poids rapide | ||
* Jeûne prolongé | *Jeûne prolongé | ||
* Maladie cœliaque | *Maladie cœliaque | ||
* Anémie ferriprive | *Anémie ferriprive | ||
* Après une chirurgie dans la région hépaticopancréatoduodénale ou gastrique | *Après une chirurgie dans la région hépaticopancréatoduodénale ou gastrique | ||
|} | |} | ||
[[File:2425 Gallbladder.jpg|thumb|Anatomie de la vésicule et de l'arbre biliaires (anglais) ]] | |||
Les calculs de cholestérol peuvent soient être pures (10%), soient avec du calcium (70-80%). Les calculs pigmentaires sont soit noir (20-30%) ou bruns.<ref name=":1" /> | Les calculs de cholestérol peuvent soient être pures (10%), soient avec du calcium (70-80%). Les calculs pigmentaires sont soit noir (20-30%) ou bruns.<ref name=":1" /> | ||
== Présentation clinique == | ==Présentation clinique== | ||
===Facteurs de risque=== | |||
=== Facteurs de risque === | |||
Voici les principaux facteurs de risque de développer des cholélithiases:<ref name=":0" /> <ref name=":1" /><ref name=":2" /> | Voici les principaux facteurs de risque de développer des cholélithiases:<ref name=":0" /> <ref name=":1" /><ref name=":2" /> | ||
* | |||
* {{Facteur de risque|nom=femme|RR=|référence_RR=|RC (OR)=}} (3:1), {{Facteur de risque|nom=grossesse|RR=|référence_RR=|RC (OR)=}} et {{Facteur de risque|nom=contraceptifs oraux|RR=|référence_RR=|RC (OR)=}} | * | ||
* {{Facteur de risque | nom = âge de plus de 40 ans|RR=|référence_RR=|RC (OR)=}} | *être une {{Facteur de risque|nom=femme|RR=|référence_RR=|RC (OR)=}} (3:1), la {{Facteur de risque|nom=grossesse|RR=|référence_RR=|RC (OR)=}} et les {{Facteur de risque|nom=contraceptifs oraux|RR=|référence_RR=|RC (OR)=}} <ref group="note">Un taux élevé d'œstrogène est connu pour augmenter l'excrétion de cholestérol dans la bile, provoquant une sursaturation en cholestérol. Durant la grossesse, en plus du taux élevé d'œstrogène, la fonction d'évacuation est altéré ce qui crée une boue biliaire et des cholélithiases''.'' Les contraceptifs oraux augmentent également le risque, surtout chez les jeunes femmes.</ref> | ||
* {{Facteur de risque | nom = obésité|RR=|référence_RR=|RC (OR)=}} | *l'{{Facteur de risque | nom = âge de plus de 40 ans|RR=|référence_RR=|RC (OR)=}}<ref group="note">La quantité de cholestérol dans la bile augmente avec l'âge alors que la synthèse d'acides biliaires diminue. Ceci est causé par la dyslipoprotéinémie due à l'augmentation linéaire de l'excrétion de cholestérol excrété dans la bile et par la baisse de synthèse d'acides biliaires (causée par la baisse de l'activité de l'enzyme cholestérol-7α-hydroxylase (CYP7A1). De plus, la perfusion sanguine de la vésicule biliaire diminue avec l'âge à cause de la présence d'athérosclérose et contribue à la dysfonction de la vésicule''.''</ref> | ||
* {{Facteur de risque|nom=histoire familiale|RR=|référence_RR=|RC (OR)=}} (30% héréditaires) | *l'{{Facteur de risque | nom = obésité|RR=|référence_RR=|RC (OR)=}}<ref group="note">L'obésité est accompagnée d'une augmentation de la synthèse et de l'excrétion de cholestérol dans la bile. En même temps, la quantité de cholestérol produit est directement proportionnel au fait d'être en surplus de poids''.'' Les changements de poids cycliques, indépendamment de l'IMC, peut augmenter le risque de maladies biliaires chez les hommes. Les fluctuations de poids plus importantes sont associées à des risques encore plus importants.</ref> | ||
Voici d'autres facteurs de risque possible | *l'{{Facteur de risque|nom=histoire familiale|RR=|référence_RR=|RC (OR)=}} (30% héréditaires). | ||
* {{Facteur de risque|nom=perte de poids rapide|RR=|référence_RR=|RC (OR)=}} | |||
* {{Facteur de risque|nom=diabète|RR=|référence_RR=|RC (OR)=}} | Voici d'autres facteurs de risque possible<ref name=":0" /><ref name=":1" /><ref name=":2" /> : | ||
* {{Facteur de risque|nom=diète occidentale|RR=|référence_RR=|RC (OR)=}} | |||
* {{Facteur de risque|nom=origine amérindienne|RR=|référence_RR=|RC (OR)=}} | *une {{Facteur de risque|nom=perte de poids rapide|RR=|référence_RR=|RC (OR)=}} | ||
* {{Facteur de risque|nom=résection|RR=|référence_RR=|RC (OR)=}} | *le {{Facteur de risque|nom=diabète|RR=|référence_RR=|RC (OR)=}}<ref group="note">Les patients avec un diabète mellitus sont plus à risque dû à l'hypercholestérolémie associée.</ref> | ||
* {{Facteur de risque|nom=jeûne prolongé|RR=|référence_RR=|RC (OR)=}} ou {{Facteur de risque|nom=alimentation par intraveineuse|RR=|référence_RR=|RC (OR)=}} (HAIV) | *la {{Facteur de risque|nom=diète occidentale|RR=|référence_RR=|RC (OR)=}}<ref group="note">Une diète riche en cholestérol augmente la quantité de cholestérol dans la bile. De plus, une diète faible en fibres ralentit le transit intestinal qui contribue à l'augmentation de la formation et de l'absorption d'acides biliaires secondaires. Les glucides raffinés augmentent également la saturation de cholestérol dans la bile alors que de petites quantités d'alcool font l'effet opposé.</ref> | ||
* {{Facteur de risque|nom= | *l'{{Facteur de risque|nom=origine amérindienne|RR=|référence_RR=|RC (OR)=}}<ref group="note">29,5% des hommes amérindiens et 64,1% des femmes amérindiennes ont des lithiases.</ref> | ||
* {{Facteur de risque|nom= | *une {{Facteur de risque|nom=résection intestinale|RR=|référence_RR=|RC (OR)=|RC=}}, une {{Facteur de risque|nom=maladie iléale terminale|RR=|référence_RR=|RC (OR)=}} ou une {{Facteur de risque|nom=maladie de Crohn|RR=|référence_RR=|RC (OR)=}}<ref group="note">Les maladies de l'intestin grêle accompagnées de malabsorption (maladie cœliaque, maladie de Crohn) entraine une diminution de l'absorption des sels biliaires''.'' Chez les personnes atteintes de la maladie de Crohn, le taux de formation de cholélithiase est de 26,4%.</ref> | ||
*une {{Facteur de risque|nom=jeûne prolongé|RR=|référence_RR=|RC (OR)=}} ou une {{Facteur de risque|nom=alimentation par intraveineuse|RR=|référence_RR=|RC (OR)=}} (HAIV)<ref group="note">Cela favorise une dilatation de la vésicule biliaire et une baisse de la motricité. Ces éléments favorisent les cholélithiases''.''</ref> | |||
*une {{Facteur de risque|nom=vagotomie|RR=|référence_RR=|RC=}}<ref group="note">Amène une dyskinésie de la vésicule biliaire</ref> | |||
*certains médicaments ({{Facteur de risque|nom=clofibrate|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=analogues de la somatostatine|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=œstrogènes|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=corticostéroïdes|RR=|référence_RR=|RC=}}<ref group="note">68,8% des patients atteint du lupus érythémateux ayant une '''corticothérapie''' ont eu des cholélithiases.</ref>, {{Facteur de risque|nom=cyclosporine|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=azathioprine|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=sandostatine|RR=|référence_RR=|RC=}}, {{Facteur de risque|nom=acides nicotiniques|RR=|référence_RR=|RC=}}). | |||
Certains facteurs de risque sont plus spécifiques aux calculs pigmentaires noirs et bruns (2% de tous les calculs):<ref name=":1" /><ref name=":4">{{Citation d'un article|prénom1=Ann Yih-Ann|nom1=Chung|prénom2=Meredith Colleen|nom2=Duke|titre=Acute Biliary Disease|périodique=The Surgical Clinics of North America|volume=98|numéro=5|date=2018-10|issn=1558-3171|pmid=30243451|doi=10.1016/j.suc.2018.05.003|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30243451/|consulté le=2020-10-17|pages=877–894}}</ref><ref name=":5">{{Citation d'un article|prénom1=Kyo Sang|nom1=Yoo|titre=[Management of Gallstone]|périodique=The Korean Journal of Gastroenterology = Taehan Sohwagi Hakhoe Chi|volume=71|numéro=5|date=05 25, 2018|issn=2233-6869|pmid=29791983|doi=10.4166/kjg.2018.71.5.253|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29791983/|consulté le=2020-10-17|pages=253–259}}</ref><ref name=":6">{{Citation d'un article|prénom1=Charlotte|nom1=Rebholz|prénom2=Marcin|nom2=Krawczyk|prénom3=Frank|nom3=Lammert|titre=Genetics of gallstone disease|périodique=European Journal of Clinical Investigation|volume=48|numéro=7|date=2018-07|issn=1365-2362|pmid=29635711|doi=10.1111/eci.12935|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29635711/|consulté le=2020-10-17|pages=e12935}}</ref><ref name=":7">{{Citation d'un article|prénom1=Mounir|nom1=Ibrahim|prénom2=Shashank|nom2=Sarvepalli|prénom3=Gareth|nom3=Morris-Stiff|prénom4=Maged|nom4=Rizk|titre=Gallstones: Watch and wait, or intervene?|périodique=Cleveland Clinic Journal of Medicine|volume=85|numéro=4|date=2018-04|issn=1939-2869|pmid=29634468|doi=10.3949/ccjm.85a.17035|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29634468/|consulté le=2020-10-17|pages=323–331}}</ref><ref name=":0" /><ref name=":2" /> | Certains facteurs de risque sont plus spécifiques aux calculs pigmentaires noirs et bruns (2% de tous les calculs):<ref name=":1" /><ref name=":4">{{Citation d'un article|prénom1=Ann Yih-Ann|nom1=Chung|prénom2=Meredith Colleen|nom2=Duke|titre=Acute Biliary Disease|périodique=The Surgical Clinics of North America|volume=98|numéro=5|date=2018-10|issn=1558-3171|pmid=30243451|doi=10.1016/j.suc.2018.05.003|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30243451/|consulté le=2020-10-17|pages=877–894}}</ref><ref name=":5">{{Citation d'un article|prénom1=Kyo Sang|nom1=Yoo|titre=[Management of Gallstone]|périodique=The Korean Journal of Gastroenterology = Taehan Sohwagi Hakhoe Chi|volume=71|numéro=5|date=05 25, 2018|issn=2233-6869|pmid=29791983|doi=10.4166/kjg.2018.71.5.253|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29791983/|consulté le=2020-10-17|pages=253–259}}</ref><ref name=":6">{{Citation d'un article|prénom1=Charlotte|nom1=Rebholz|prénom2=Marcin|nom2=Krawczyk|prénom3=Frank|nom3=Lammert|titre=Genetics of gallstone disease|périodique=European Journal of Clinical Investigation|volume=48|numéro=7|date=2018-07|issn=1365-2362|pmid=29635711|doi=10.1111/eci.12935|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29635711/|consulté le=2020-10-17|pages=e12935}}</ref><ref name=":7">{{Citation d'un article|prénom1=Mounir|nom1=Ibrahim|prénom2=Shashank|nom2=Sarvepalli|prénom3=Gareth|nom3=Morris-Stiff|prénom4=Maged|nom4=Rizk|titre=Gallstones: Watch and wait, or intervene?|périodique=Cleveland Clinic Journal of Medicine|volume=85|numéro=4|date=2018-04|issn=1939-2869|pmid=29634468|doi=10.3949/ccjm.85a.17035|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29634468/|consulté le=2020-10-17|pages=323–331}}</ref><ref name=":0" /><ref name=":2" /> | ||
=== Questionnaire === | *calculs pigmentaires noirs (20-30%) | ||
Les cholélithiases sont majoritairement {{Symptôme|nom= | **l'{{Facteur de risque|nom=hémolyse|RR=|référence_RR=|RC=}} (peu importe la maladie)<ref group="note">Un taux élevé de renouvellement de l'hémoglobine amène une augmentation de la bilirubine. </ref> | ||
**une {{Facteur de risque|nom=cirrhose|RR=|référence_RR=|RC (OR)=}}<ref group="note">30% des cirrhotiques ont des cholélithiases. La présence de HBsAg et hépatite C augmente le risque de formation de cholélithiases. Une dysfonction du métabolisme hépatique et des lésions des voies biliaires pourraient être la cause. Dans une cirrhose biliaire primaire, les calculs (souvent pigmentaires) sont présent dans 39% des patients. Le risque de cholélithiases augmente également chez les stéatoses.</ref> | |||
**une {{Facteur de risque|nom=maladie iléale|RR=|référence_RR=|RC (OR)=}} | |||
**l'{{Facteur de risque|nom=anémie falciforme|RR=|référence_RR=|RC (OR)=}} | |||
**la {{Facteur de risque|nom=fibrose kystique|RR=|référence_RR=|RC (OR)=}} | |||
*calculs pigmentaires bruns | |||
**la {{Facteur de risque|nom=stase des voies biliaires|RR=|référence_RR=|RC (OR)=}} (trouble de la motilité des voies biliaires) | |||
**la {{Facteur de risque|nom=population d'Asie du Sud-est|RR=|référence_RR=|RC (OR)=}} (pas courant aux États-Unis) | |||
**la {{Facteur de risque|nom=colonisation chronique de la bile par des bactéries|RR=|référence_RR=|RC (OR)=}}. | |||
===Questionnaire=== | |||
Les cholélithiases sont majoritairement {{Symptôme|nom=Asymptomatique (symptôme)|prévalence=|affichage=asymptomatiques}}. Les symptômes et complications de la cholélithiase surviennent lorsque les calculs obstruent le canal cystique, les voies biliaires ou les deux.<ref name=":0" /> | |||
La présentation clinique la plus fréquente des cholélithiases est celle de la [[Colique biliaire|colique biliaire]]. Elle peut être typique ou atypique.<ref name=":0" /> | La présentation clinique la plus fréquente des cholélithiases est celle de la [[Colique biliaire|colique biliaire]]. Elle peut être typique ou atypique.<ref name=":0" /> | ||
=== Examen clinique === | ===Examen clinique=== | ||
L'{{Examen clinique|nom=examen de l'abdomen|indication=}} du patient porteur d'une cholélithiase est | L'{{Examen clinique|nom=examen de l'abdomen|indication=}} du patient porteur d'une cholélithiase est {{Signe clinique|nom=Aucun signe clinique (signe clinique)|affichage=normal|prévalence=}}'''. On veut également confirmer l'absence d'ictère, qui serait synonyme d'une complication de cholélithiases. | ||
Toutefois, des épisodes répétés de coliques biliaires peuvent | Toutefois, des épisodes répétés de coliques biliaires peuvent occasionner une '''cholécystite chronique''' avec une sensibilité à l'hypochondre droit. Un examen physique approfondi est utile pour distinguer les douleurs biliaires dues à une cholécystite aiguë, une cholélithiase non compliquée ou d'autres complications.<ref name=":0" /> | ||
== Examens paracliniques == | ==Examens paracliniques== | ||
=== Laboratoire === | ===Laboratoire=== | ||
Les examens paracliniques de la cholélithiase asymptomatiques sont généralement normaux, sinon on doit suspecter une complication. On demande donc les bilans suivants pour confirmer la bénignité de la situation : | Les examens paracliniques de la cholélithiase asymptomatiques sont généralement normaux, sinon on doit suspecter une complication. On demande donc les bilans suivants pour confirmer la bénignité de la situation : | ||
* une {{Examen paraclinique|nom=formule sanguine complète|indication=}} : {{Signe paraclinique|nom=leucocytes normaux|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=neutrophiles normaux|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | |||
* un {{Examen paraclinique|nom=bilan métabolique|indication=}} : bilan lipidique ou autres investigations si le patient ne présente aucun facteur de risque de cholélithiase. | *une {{Examen paraclinique|nom=formule sanguine complète|indication=}} : {{Signe paraclinique|nom=leucocytes normaux|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=neutrophiles normaux|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | ||
* un {{Examen paraclinique|nom=bilan hépatique|indication=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} : {{Signe paraclinique|nom=phosphatase alcaline normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=GGT normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=bilirubine totale normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=bilirubine directe normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=bilirubine indirecte normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | *un {{Examen paraclinique|nom=bilan métabolique|indication=}} : bilan lipidique ou autres investigations si le patient ne présente aucun facteur de risque de cholélithiase. | ||
* une {{Examen paraclinique|nom=bilan pancréatique|indication=}} : {{Signe paraclinique|nom=lipasémie normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=amylasémie normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}. | *un {{Examen paraclinique|nom=bilan hépatique|indication=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} : {{Signe paraclinique|nom=phosphatase alcaline normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=GGT normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=bilirubine totale normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=bilirubine directe normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=bilirubine indirecte normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}} | ||
=== Imagerie === | *une {{Examen paraclinique|nom=bilan pancréatique|indication=}} : {{Signe paraclinique|nom=lipasémie normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}, {{Signe paraclinique|nom=amylasémie normale|prévalence=|Se=|référence_Se=|Sp=|référence_Sp=|VPP=|référence_VPP=|VPN=|référence_VPN=|PLR=|référence_PLR=|NLR=}}. | ||
===Imagerie=== | |||
{| class="wikitable" | |||
* | |+Imageries pour les cholélithiases<ref name=":0" /><ref name=":1" /> | ||
* | !Modalité | ||
!Commentaires | |||
|- | |||
* {{Examen paraclinique|nom= | !{{Examen paraclinique|nom=Échographie abdominale|indication=|Se=0.84|référence_Se=|Sp=0.99|référence_Sp=}} | ||
* | |[[Fichier:EchoVB.jpg|vignette|Échographie de la vésicule biliaire contenant de la boue biliaire et des cholélithiases|203x203px]] | ||
* | * Première ligne, meilleure modalité pour diagnostiquer la cholélithiase. | ||
* | * 5% à 15% de faux négatif en cholécystite aiguë. | ||
*Calculs biliaires : apparence de {{Signe paraclinique|nom=structures hyperéchogènes vésicule biliaire|affichage=structures hyperéchogènes dans la vésicule biliaire|localisation=vésicule biliaire}} avec des {{Signe paraclinique|nom=ombres acoustiques|affichage=ombres acoustiques|localisation=vésicule biliaire}} profondes (cône d'ombre, car les ondes ne passent pas la pierre) | |||
*De la {{Signe paraclinique|nom=boue biliaire|affichage=boue dans la vésicule biliaire}} peut également être observée, avec une apparence de superposition hyperéchogène dans la vésicule biliaire. Les boues, contrairement aux pierres, ne projettent pas d'ombrage acoustique. | |||
*Il est aussi possible de voir les calculs flotter dans la vésicule biliaire lors d'un changement de position. | |||
* | |- | ||
== Approche clinique == | !{{Examen paraclinique|nom=Cholangio-pancréatographie par imagerie par résonance magnétique|indication=|affichage=Cholangio-pancréatographie par IRM (MRCP)}} | ||
| | |||
*Utile pour l'évaluation des voies biliaires intra-hépatiques et extra-hépatiques. | |||
*C'est une méthode non invasive. | |||
*On voit les cholélithiases par soustraction dans la bile. | |||
|- | |||
!{{Examen paraclinique|nom=Tomodensitométrie abdominale|indication=}} | |||
| | |||
*Beaucoup moins sensibles pour les cholélithiases. 50% des lithiases calcifiées peuvent être visualisées. | |||
*Elle peut être utile pour déterminer si une dilatation du canal biliaire commun est présente et peut détecter une inflammation ou des complications pancréatiques. | |||
*Utile si l'échographie exclut la maladie biliaire et que d'autres causes de douleur abdominale sont recherchées. | |||
|- | |||
!{{Examen paraclinique|nom=Radiographie abdominale|indication=}} | |||
|[[File:StonesXray.PNG|thumb|Cholélithiases visibles sur une radiographie simple de l'abdomen|180x180px]] | |||
* 15% des cholélithiases sont radio-opaques ({{Signe paraclinique|nom=calcification arrondie|affichage=calcification arrondie en regard de la vésicule biliaire|localisation=vésicule biliaire}}). | |||
|} | |||
==Approche clinique== | |||
Lorsqu'un patient se présente avec des douleurs à l'hypocondre droit intermittents apparaissant à la suite de repas, cela doit faire penser à la colique biliaire (causée par des cholélithiases). En présence de suspicion de cholélithiase, il faut rechercher les nombreux facteurs de risque. Il est toutefois important de se rappeler que la grande majorité des cholélithiases sont asymptomatiques. | Lorsqu'un patient se présente avec des douleurs à l'hypocondre droit intermittents apparaissant à la suite de repas, cela doit faire penser à la colique biliaire (causée par des cholélithiases). En présence de suspicion de cholélithiase, il faut rechercher les nombreux facteurs de risque. Il est toutefois important de se rappeler que la grande majorité des cholélithiases sont asymptomatiques. | ||
Afin de confirmer le diagnostic, le meilleur examen à faire est l'échographie abdominale, car les calculs biliaires ne sont pas nécessairement visibles à la radiographie ou à la tomodensitométrie. | Afin de confirmer le diagnostic, le meilleur examen à faire est l'échographie abdominale, car les calculs biliaires ne sont pas nécessairement visibles à la radiographie ou à la tomodensitométrie. | ||
== Diagnostic == | ==Diagnostic== | ||
Le diagnostic de la présence de cholélithiases se fait par une imagerie qui démontre au moins une pierre ou de la boue dans la vésicule biliaire. | Le diagnostic de la présence de cholélithiases se fait par une imagerie qui démontre au moins une pierre ou de la boue dans la vésicule biliaire. | ||
== Diagnostic différentiel == | ==Diagnostic différentiel== | ||
Voici une liste non exhaustive du diagnostic différentiel: <ref name=":0" /> | Voici une liste non exhaustive du diagnostic différentiel: <ref name=":0" /> | ||
* le {{Diagnostic différentiel|nom=cancer de la vésicule biliaire}} | *la {{Diagnostic différentiel|nom=pancréatite aiguë}} {{Diagnostic différentiel|nom=pancréatite chronique|affichage=(ou chronique)}} | ||
* la {{Diagnostic différentiel|nom=douleur abdominale d'origine métabolique}} | *la {{Diagnostic différentiel|nom=cholédocholothiase}} | ||
* le {{Diagnostic différentiel|nom=cancer du pancréas}} | *les tumeurs des voies biliaires ({{Diagnostic différentiel|nom=cholangiocarcinome}}) | ||
* l'{{Diagnostic différentiel|nom=hépatite}} | *le {{Diagnostic différentiel|nom=cancer de la vésicule biliaire}} | ||
* le {{Diagnostic différentiel|nom=reflux gastro-œsophagien}} | *la {{Diagnostic différentiel|nom=douleur abdominale d'origine métabolique}} | ||
*le {{Diagnostic différentiel|nom=cancer du pancréas}} | |||
*l'{{Diagnostic différentiel|nom=hépatite}} | |||
*le {{Diagnostic différentiel|nom=reflux gastro-œsophagien}} | |||
*la {{Diagnostic différentiel|nom=gastrite}} | |||
*le {{Diagnostic différentiel|nom=spasme œsophagien}} | |||
* la {{Diagnostic différentiel|nom= | *l'{{Diagnostic différentiel|nom=ulcère gastro-duodénal}} | ||
*l'{{Diagnostic différentiel|nom=appendicite}} | |||
*le {{Diagnostic différentiel|nom=syndrome du côlon irritable}} | |||
*la {{Diagnostic différentiel|nom=diverticulite du colon droit}}. | |||
==Traitement== | |||
== Traitement == | |||
{| class="wikitable" | {| class="wikitable" | ||
|+Traitement selon le type de présentation clinique<ref name=":1" /> | |+Traitement selon le type de présentation clinique<ref name=":1" /> | ||
| Ligne 192 : | Ligne 212 : | ||
!Traitement | !Traitement | ||
|- | |- | ||
!1 | |||
|Avec cholélithiases, sans symptômes | |Avec cholélithiases, sans symptômes | ||
| | | | ||
* Il faut faire un traitement expectative ou une chirurgie si le patient remplit les critères de chirurgie prophylactique (voir ci-dessous). | *Il faut faire un traitement expectative ou une chirurgie si le patient remplit les critères de chirurgie prophylactique (voir ci-dessous). | ||
* Des conseils diététiques pour diminuer les épisodes sont aussi pertinents. | *Des conseils diététiques pour diminuer les épisodes sont aussi pertinents. | ||
* On doit enseigner au patient les symptômes pour lesquels il devrait consulter promptement (ictère, fièvre, douleur persistante du quadrant supérieur droit). | *On doit enseigner au patient les symptômes pour lesquels il devrait consulter promptement (ictère, fièvre, douleur persistante du quadrant supérieur droit). | ||
|- | |- | ||
!2 | |||
|Avec cholélithiases et symptômes typiques | |Avec cholélithiases et symptômes typiques | ||
| | | | ||
* Chirurgie (degré d'urgence selon la situation clinique) | *Chirurgie (degré d'urgence selon la situation clinique) | ||
|- | |- | ||
!3 | |||
|Avec cholélithiases et symptômes atypiques | |Avec cholélithiases et symptômes atypiques | ||
| | | | ||
* Faire des investigations complémentaire. S'il n'y a pas d'autre cause trouvée, faire une cholécystectomie. Le consentement doit inclure que les symptômes peuvent ne pas se corriger avec l'intervention chirurgicale. | *Faire des investigations complémentaire. S'il n'y a pas d'autre cause trouvée, faire une cholécystectomie. Le consentement doit inclure que les symptômes peuvent ne pas se corriger avec l'intervention chirurgicale. | ||
|- | |- | ||
!4 | |||
|Sans cholélithiase, mais avec symptômes typiques | |Sans cholélithiase, mais avec symptômes typiques | ||
| | | | ||
* Évaluer pour un dysfonctionnement des voies biliaires. | *Évaluer pour un dysfonctionnement des voies biliaires. | ||
** Si l'investigation s'avère positive, faire une endocholécystectomie. | **Si l'investigation s'avère positive, faire une endocholécystectomie. | ||
** Si l'investigation s'avère négative, traiter pour de la dyspepsie ou pour un syndrome du colon irritable. | **Si l'investigation s'avère négative, traiter pour de la dyspepsie ou pour un syndrome du colon irritable. | ||
|} | |} | ||
=== Traitement médical === | ===Traitement médical=== | ||
{| class="wikitable" | |||
* | |+Traitement médical | ||
!Traitement | |||
* | !Commentaires | ||
* | |- | ||
!{{Traitement|nom=Acide ursodésoxycholique|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | |||
* | | | ||
* | * Pour les lithiases de cholestérol seulement | ||
*Il y a une dissolution complète dans 40% des cas et 50% ont une récidive avec à l'arrêt des médicaments. La thérapie peut prendre de 9 à 12 mois pour dissoudre la pierre.<ref name=":0" /> | |||
*Contre-indications : >2 cm, calcifié, calculs pigmentaires, obstruction, cholangite, pancréatite. | |||
*Le taux d'échec est élevé et les symptômes ne sont souvent pas corrigés. On utilise se traitement uniquement chez les patients avec de '''fortes contre-indications chirurgicales.''' | |||
|- | |||
!{{Traitement|nom=lithotripsie extra-corporelle|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | |||
| | |||
* Pour les lithiases uniques entre 0,5 et 2 cm. | |||
* Il y a une récidive dans 20% des cas. | |||
*La méthode '''n'est pas approuvée''' par la FDA ni Santé Canada. | |||
|} | |||
=== Traitement chirurgical === | === Traitement chirurgical === | ||
La chirurgie est une {{Traitement|nom=cholécystectomie|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}. La cholécystectomie peut être en laparotomie ou en laparoscopie selon la situation clinique. La plupart des patients sont pris en charge en ambulatoire (chirurgie d'un jour).<ref name=":0" /><ref name=":1" /> | |||
Voici les indications pour un traitement chirurgical des cholélithiases <ref name=":1" />: | Voici les indications pour un traitement chirurgical des cholélithiases <ref name=":1" />: | ||
*les cholélithiases symptomatiques (certains symptômes non spécifiques ne seront pas soulagés par la chirurgie) | |||
*s'il y a des complications (voir section ''Complications'') | |||
*si cholélithiases asymptomatique en plus des critères ci-dessous | |||
**les lithiases > 2,5 cm | |||
**les personnes ayant eu une greffe cardiaque ou pulmonaire (ceci ne concerne pas les greffes rénales)<ref group="note">Il y a une augmentation de la formation de cholélithiase due à la prise de cyclosporine</ref> | |||
**une chirurgie bariatrique ou gastrectomie pariétale avec cholélithiases déjà documentées<ref group="note">36% auront des cholélithiases à 6 mois.</ref> | |||
**une hémoglobinopathie (anémie falciforme, thalassémie, sphérocytose) | |||
**une alimentation par intra-veineuse chronique (HAIV) | |||
**des cholélithiases durant une chirurgie abdominale extensive (si accessible facilement et sans contamination ajoutée)<ref group="note">30% auront des symptômes en moins d'un an </ref> | |||
**une vésicule de porcelaine | |||
***s'il y a des calcifications intramurales complètes, il y a 0% de risque de néoplasie | |||
***s'il y a des calcifications muqueuses sélectives, il y a 5% de risque de néoplasie<ref group="note">C'est une chirurgie ouverte dans ce cas-là.</ref> | |||
**une dyskinésie de la vésicule biliaire. | |||
== Suivi == | ==Suivi== | ||
On ne suit pas régulièrement le patient porteur de cholélithiases. Il doit toutefois être instruit de consulter son médecin traitant si des symptômes se développent (douleur quadrant supérieur droit occasionnel, nausée en post-prandiale, douleur irradiant dans le dos après les repas, etc.) ou plus rapidement à l'urgence s'il développe des douleurs persistantes (plus de 5h), de la température, un ictère ou des crises très rapprochées l'empêchant de s'alimenter. | On ne suit pas régulièrement le patient porteur de cholélithiases. Il doit toutefois être instruit de consulter son médecin traitant si des symptômes se développent (douleur quadrant supérieur droit occasionnel, nausée en post-prandiale, douleur irradiant dans le dos après les repas, etc.) ou plus rapidement à l'urgence s'il développe des douleurs persistantes (plus de 5h), de la température, un ictère ou des crises très rapprochées l'empêchant de s'alimenter. | ||
== Complications == | ==Complications== | ||
Voici des complications possibles des cholélithiases: <ref name=":0" /><ref name=":1" /> | Voici des complications possibles des cholélithiases: <ref name=":0" /><ref name=":1" /> | ||
== Prévention == | *{{Complication | nom = colique biliaire|RR=|référence_RR=|RC=}}<ref group="note">L'obstruction transitoire du canal cystique (comme lorsqu'une pierre se loge temporairement dans le col ou dans le canal cystique) entraîne des douleurs biliaires, mais elle est généralement de courte durée (<4 heures). Ceci est connu sous le nom de '''[[Colique biliaire|colique biliaire]]'''. Les coliques biliaires sont initiées par la sécrétion de la '''cholécystokinine''' en post-prandial ou pendant la nuit par une activation parasympathique, ce qui induit une contraction de la vésicule biliaire, mais celle-ci se contracte sur un obstacle.</ref> | ||
*{{Complication | nom = cholécystite aiguë|RR=|référence_RR=|RC=}}<ref group="note">Une obstruction plus persistante du canal cystique (comme lorsqu'une grosse pierre se loge en permanence dans le col de la vésicule biliaire) peut entraîner une '''[[cholécystite aiguë]].''' Une obstruction chronique de la vésicule biliaire peut aussi amener un '''mucocèle''' de la vésicule. Des crises de colique biliaire à répétition peut amener un tableau de '''cholécystite chronique'''. </ref> | |||
*{{Complication|nom=cholédocholithiase|RR=|référence_RR=|RC (OR)=|RC=}}<ref group="note">Si le calcul migre au-delà du canal cystique, il peut se loger dans le cholédoque, ce qui provoque une obstruction biliaire et de l'ictère. Cette complication est connue sous le nom de '''cholédocholithiase'''. </ref> | |||
*{{Complication|nom=cholangite|RR=|référence_RR=|RC (OR)=|RC=}}<ref group="note">Si les voies biliaires se surinfectent, à ce moment, on parle de [[cholangite]].</ref> | |||
*{{Complication | nom = pancréatite|RR=|référence_RR=|RC=}}<ref group="note">Si les calculs biliaires traversent le canal cystique et le cholédoque et transitent ou restent pris dans l'ampoule pancréatique, une '''[[pancréatite]] biliaire aiguë''' peut survenir secondaire à l'augmentation de la pression intra-luminale dans le canal de Wirsung.</ref> | |||
*{{Complication|nom=iléus biliaire|RR=|référence_RR=|RC (OR)=|RC=}}<ref group="note">Parfois, de gros calculs biliaires perforent (en grugeant graduellement) la paroi de la vésicule biliaire et créent une '''fistule''' entre la vésicule biliaire et le petit ou le gros intestin, produisant une '''occlusion intestinale ou un [[iléus biliaire]].'''</ref> | |||
*{{Complication|nom=syndrome de Mirrizi|RR=|référence_RR=|RC (OR)=|RC=}}<ref group="note">Une cholélithiase volumineuse peut également comprimer de façon extrinsèque le canal hépatique commun, ce qui cause une obstruction partielle ou complète de celui-ci ; ceci s'appelle le '''[[Syndrome de Mirizzi|syndrome de Mirizzi]]'''.</ref> | |||
*{{Complication|nom=empyème de la vésicule biliaire|RR=|référence_RR=|RC=|affichage=empyème de la vésicule biliaire, nécrose}} | |||
*{{Complication|nom=cancer de la vésicule biliaire|RR=|référence_RR=|RC=}} | |||
*{{Complication|nom=fistule cholécysto-entérique|RR=|référence_RR=|RC=}}. | |||
==Évolution== | |||
Les calculs sont majoritairement asymptomatiques. Les symptômes se développent de l'ordre de 1 à 2% par année chez les porteurs de cholélithiases<ref name=":0" /><ref name=":1" />. | |||
==Prévention== | |||
Afin d'éviter les cholélithiases, il est possible d'agir sur les facteurs de risques modifiables (diète, obésité, médicaments). Il faut aussi prêter attention à la présentation clinique des cholélithiases lorsque les patients sont particulièrement à risque. | Afin d'éviter les cholélithiases, il est possible d'agir sur les facteurs de risques modifiables (diète, obésité, médicaments). Il faut aussi prêter attention à la présentation clinique des cholélithiases lorsque les patients sont particulièrement à risque. | ||
== Notes == | ==Notes== | ||
<references group="note" /> | <references group="note" /> | ||
== Références == | ==Références== | ||
{{Article de l'application de chirurgie générale|date=2020/10/26}} | {{Article de l'application de chirurgie générale|date=2020/10/26}} | ||
Dernière version du 17 avril 2024 à 20:29
| Maladie | |||
 Apparence macroscopique des cholélithiases | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Aucun signe clinique | ||
| Symptômes |
Asymptomatique | ||
| Diagnostic différentiel |
Syndrome du côlon irritable, Appendicite, Gastrite, Ulcère gastro-duodénal, Cancer du pancréas, Cancer de la vésicule biliaire, Cholangiocarcinome, Spasme œsophagien, Hépatite, Cholédocholothiase, ... [+] | ||
| Informations | |||
| Terme anglais | Cholelithiasis | ||
| Autres noms | Calculs biliaires | ||
| Wikidata ID | Q7069348 | ||
| SNOMED CT ID | 266474003 | ||
| Spécialités | Chirurgie générale, Médecine familiale, Gastro-entérologie, Médecine interne, Médecine d'urgence | ||
| |||
Les cholélithiases sont des dépôts durcis de bile qui peuvent se former dans la vésicule biliaire alors qu'il y a une altération du métabolisme du cholestérol, de la bilirubine et des sels biliaires. Exceptionnellement, des pierres peuvent aussi se créer à cause de médicaments ou de conditions médicales (ex. sphérocytose).
Épidémiologie
La cholélithiase est assez courante et peut être trouvée chez environ 10 à 20% de la population occidentale. La prévalence la plus élevée de cholélithiase survient dans les populations amérindiennes. Les calculs biliaires ne sont pas aussi courants en Afrique ou en Asie. L'épidémie d'obésité a probablement amplifié la hausse de la prévalence des calculs biliaires.[1][2]
Malgré la forte prévalence des calculs biliaires, plus de 80% des personnes restent asymptomatiques. Cependant, la douleur biliaire se développera annuellement chez 1% à 2% de ces individus. Ceux qui ont développé des symptômes peuvent continuer à avoir des complications majeures (cholécystite, cholédocholithiase, pancréatite par calculs biliaires, cholangite, néoplasie de la vésicule biliaire, syndrome de Mirizzi, fistule cholécystoduodénale) survenant à un taux de 0,1% à 0,3% par an.[1][2]
Les calculs de la vésicule biliaire asymptomatiques trouvés fortuitement dans une vésicule biliaire normale et un arbre biliaire normal ne nécessitent pas de traitement, mais le patient doit être avisé de consulter s'il a des symptômes. Dans de rares cas, la présence de cholélithiases asymptomatiques doit nécessiter une cholécystectomie prophylactique (ex. une splénectomie pour sphérocytose aura une cholécystectomie simultanément). Cependant, environ 15 à 20 % de ces calculs biliaires asymptomatiques développeront des symptômes sur 20 ans de suivi.[1][2]
Après un 2e épisode symptomatique, 70% auront une récidive si le problème n'est pas traité. [2]
Physiopathologie
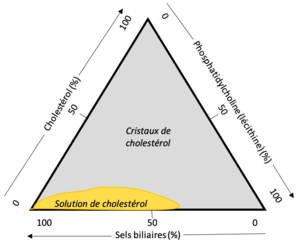
La vésicule biliaire est un petit organe situé juste sous le foie qui reçoit et concentre la bile formée par le foie. Elle peut ensuite se contracter et se vider dans le cholédoque vers le duodénum. L'humain produit environ 650 à 700 mL/jour de bile et la production de bile est stimulée par la sécrétine, la cholécystokinine (CCK) et la gastrine. La bile est ensuite stockée dans la vésicule biliaire qui a une capacité de 40 à 50 mL. Le rôle de la bile est de permettre l'absorption des lipides et les vitamines liposolubles A, D, E et K et excréter l'excédent de bilirubine et cholestérol[2]. Elle peut également contenir des déchets du métabolisme hépatique comme des médicaments.
Il existe trois voies principales dans la formation des calculs biliaires, que l'on résume communément en un triangle d'équilibre. Un déséquilibre d'une des composantes amène la création de cristaux dans la bile lorsqu'une concentration critique est atteinte. [1] La pathophysiologie de la formation des cholélithiases implique obligatoirement la saturation et la cristallisation, mais la croissance des pierres est favorisée par une diminution de la fonction de la vésicule biliaire (contraction et expulsion)[3][4][5].
| Mécanisme | Explications | Maladies prédisposantes |
|---|---|---|
| supersaturation du cholestérol |
|
|
| excès de bilirubine |
|
|
| déficit de sels biliaires |
|
|
| dysmotilité de la vésicule biliaire |
|
|
Les calculs de cholestérol peuvent soient être pures (10%), soient avec du calcium (70-80%). Les calculs pigmentaires sont soit noir (20-30%) ou bruns.[2]
Présentation clinique
Facteurs de risque
Voici les principaux facteurs de risque de développer des cholélithiases:[1] [2][3]
- être une femme (3:1), la grossesse et les contraceptifs oraux [note 1]
- l'âge de plus de 40 ans[note 2]
- l'obésité[note 3]
- l'histoire familiale (30% héréditaires).
Voici d'autres facteurs de risque possible[1][2][3] :
- une perte de poids rapide
- le diabète[note 4]
- la diète occidentale[note 5]
- l'origine amérindienne[note 6]
- une résection intestinale, une maladie iléale terminale ou une maladie de Crohn[note 7]
- une jeûne prolongé ou une alimentation par intraveineuse (HAIV)[note 8]
- une vagotomie[note 9]
- certains médicaments (clofibrate, analogues de la somatostatine, œstrogènes, corticostéroïdes[note 10], cyclosporine, azathioprine, sandostatine, acides nicotiniques).
Certains facteurs de risque sont plus spécifiques aux calculs pigmentaires noirs et bruns (2% de tous les calculs):[2][6][7][8][9][1][3]
- calculs pigmentaires noirs (20-30%)
- l'hémolyse (peu importe la maladie)[note 11]
- une cirrhose[note 12]
- une maladie iléale
- l'anémie falciforme
- la fibrose kystique
- calculs pigmentaires bruns
- la stase des voies biliaires (trouble de la motilité des voies biliaires)
- la population d'Asie du Sud-est (pas courant aux États-Unis)
- la colonisation chronique de la bile par des bactéries.
Questionnaire
Les cholélithiases sont majoritairement asymptomatiques. Les symptômes et complications de la cholélithiase surviennent lorsque les calculs obstruent le canal cystique, les voies biliaires ou les deux.[1]
La présentation clinique la plus fréquente des cholélithiases est celle de la colique biliaire. Elle peut être typique ou atypique.[1]
Examen clinique
L'examen de l'abdomen du patient porteur d'une cholélithiase est normal'. On veut également confirmer l'absence d'ictère, qui serait synonyme d'une complication de cholélithiases.
Toutefois, des épisodes répétés de coliques biliaires peuvent occasionner une cholécystite chronique avec une sensibilité à l'hypochondre droit. Un examen physique approfondi est utile pour distinguer les douleurs biliaires dues à une cholécystite aiguë, une cholélithiase non compliquée ou d'autres complications.[1]
Examens paracliniques
Laboratoire
Les examens paracliniques de la cholélithiase asymptomatiques sont généralement normaux, sinon on doit suspecter une complication. On demande donc les bilans suivants pour confirmer la bénignité de la situation :
- une formule sanguine complète : leucocytes normaux, neutrophiles normaux
- un bilan métabolique : bilan lipidique ou autres investigations si le patient ne présente aucun facteur de risque de cholélithiase.
- un bilan hépatique : phosphatase alcaline normale, GGT normale, bilirubine totale normale, bilirubine directe normale, bilirubine indirecte normale
- une bilan pancréatique : lipasémie normale, amylasémie normale.
Imagerie
| Modalité | Commentaires |
|---|---|
| Échographie abdominale[Se: 0.84 %][Sp: 0.99 %] | 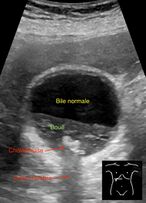
|
| Cholangio-pancréatographie par IRM (MRCP) |
|
| Tomodensitométrie abdominale |
|
| Radiographie abdominale | 
|
Approche clinique
Lorsqu'un patient se présente avec des douleurs à l'hypocondre droit intermittents apparaissant à la suite de repas, cela doit faire penser à la colique biliaire (causée par des cholélithiases). En présence de suspicion de cholélithiase, il faut rechercher les nombreux facteurs de risque. Il est toutefois important de se rappeler que la grande majorité des cholélithiases sont asymptomatiques.
Afin de confirmer le diagnostic, le meilleur examen à faire est l'échographie abdominale, car les calculs biliaires ne sont pas nécessairement visibles à la radiographie ou à la tomodensitométrie.
Diagnostic
Le diagnostic de la présence de cholélithiases se fait par une imagerie qui démontre au moins une pierre ou de la boue dans la vésicule biliaire.
Diagnostic différentiel
Voici une liste non exhaustive du diagnostic différentiel: [1]
- la pancréatite aiguë (ou chronique)
- la cholédocholothiase
- les tumeurs des voies biliaires (cholangiocarcinome)
- le cancer de la vésicule biliaire
- la douleur abdominale d'origine métabolique
- le cancer du pancréas
- l'hépatite
- le reflux gastro-œsophagien
- la gastrite
- le spasme œsophagien
- l'ulcère gastro-duodénal
- l'appendicite
- le syndrome du côlon irritable
- la diverticulite du colon droit.
Traitement
| Type | Présentation clinique | Traitement |
|---|---|---|
| 1 | Avec cholélithiases, sans symptômes |
|
| 2 | Avec cholélithiases et symptômes typiques |
|
| 3 | Avec cholélithiases et symptômes atypiques |
|
| 4 | Sans cholélithiase, mais avec symptômes typiques |
|
Traitement médical
| Traitement | Commentaires |
|---|---|
| acide ursodésoxycholique |
|
| lithotripsie extra-corporelle |
|
Traitement chirurgical
La chirurgie est une cholécystectomie. La cholécystectomie peut être en laparotomie ou en laparoscopie selon la situation clinique. La plupart des patients sont pris en charge en ambulatoire (chirurgie d'un jour).[1][2]
Voici les indications pour un traitement chirurgical des cholélithiases [2]:
- les cholélithiases symptomatiques (certains symptômes non spécifiques ne seront pas soulagés par la chirurgie)
- s'il y a des complications (voir section Complications)
- si cholélithiases asymptomatique en plus des critères ci-dessous
- les lithiases > 2,5 cm
- les personnes ayant eu une greffe cardiaque ou pulmonaire (ceci ne concerne pas les greffes rénales)[note 13]
- une chirurgie bariatrique ou gastrectomie pariétale avec cholélithiases déjà documentées[note 14]
- une hémoglobinopathie (anémie falciforme, thalassémie, sphérocytose)
- une alimentation par intra-veineuse chronique (HAIV)
- des cholélithiases durant une chirurgie abdominale extensive (si accessible facilement et sans contamination ajoutée)[note 15]
- une vésicule de porcelaine
- s'il y a des calcifications intramurales complètes, il y a 0% de risque de néoplasie
- s'il y a des calcifications muqueuses sélectives, il y a 5% de risque de néoplasie[note 16]
- une dyskinésie de la vésicule biliaire.
Suivi
On ne suit pas régulièrement le patient porteur de cholélithiases. Il doit toutefois être instruit de consulter son médecin traitant si des symptômes se développent (douleur quadrant supérieur droit occasionnel, nausée en post-prandiale, douleur irradiant dans le dos après les repas, etc.) ou plus rapidement à l'urgence s'il développe des douleurs persistantes (plus de 5h), de la température, un ictère ou des crises très rapprochées l'empêchant de s'alimenter.
Complications
Voici des complications possibles des cholélithiases: [1][2]
- colique biliaire[note 17]
- cholécystite aiguë[note 18]
- cholédocholithiase[note 19]
- cholangite[note 20]
- pancréatite[note 21]
- iléus biliaire[note 22]
- syndrome de Mirrizi[note 23]
- empyème de la vésicule biliaire, nécrose
- cancer de la vésicule biliaire
- fistule cholécysto-entérique.
Évolution
Les calculs sont majoritairement asymptomatiques. Les symptômes se développent de l'ordre de 1 à 2% par année chez les porteurs de cholélithiases[1][2].
Prévention
Afin d'éviter les cholélithiases, il est possible d'agir sur les facteurs de risques modifiables (diète, obésité, médicaments). Il faut aussi prêter attention à la présentation clinique des cholélithiases lorsque les patients sont particulièrement à risque.
Notes
- ↑ Un taux élevé d'œstrogène est connu pour augmenter l'excrétion de cholestérol dans la bile, provoquant une sursaturation en cholestérol. Durant la grossesse, en plus du taux élevé d'œstrogène, la fonction d'évacuation est altéré ce qui crée une boue biliaire et des cholélithiases. Les contraceptifs oraux augmentent également le risque, surtout chez les jeunes femmes.
- ↑ La quantité de cholestérol dans la bile augmente avec l'âge alors que la synthèse d'acides biliaires diminue. Ceci est causé par la dyslipoprotéinémie due à l'augmentation linéaire de l'excrétion de cholestérol excrété dans la bile et par la baisse de synthèse d'acides biliaires (causée par la baisse de l'activité de l'enzyme cholestérol-7α-hydroxylase (CYP7A1). De plus, la perfusion sanguine de la vésicule biliaire diminue avec l'âge à cause de la présence d'athérosclérose et contribue à la dysfonction de la vésicule.
- ↑ L'obésité est accompagnée d'une augmentation de la synthèse et de l'excrétion de cholestérol dans la bile. En même temps, la quantité de cholestérol produit est directement proportionnel au fait d'être en surplus de poids. Les changements de poids cycliques, indépendamment de l'IMC, peut augmenter le risque de maladies biliaires chez les hommes. Les fluctuations de poids plus importantes sont associées à des risques encore plus importants.
- ↑ Les patients avec un diabète mellitus sont plus à risque dû à l'hypercholestérolémie associée.
- ↑ Une diète riche en cholestérol augmente la quantité de cholestérol dans la bile. De plus, une diète faible en fibres ralentit le transit intestinal qui contribue à l'augmentation de la formation et de l'absorption d'acides biliaires secondaires. Les glucides raffinés augmentent également la saturation de cholestérol dans la bile alors que de petites quantités d'alcool font l'effet opposé.
- ↑ 29,5% des hommes amérindiens et 64,1% des femmes amérindiennes ont des lithiases.
- ↑ Les maladies de l'intestin grêle accompagnées de malabsorption (maladie cœliaque, maladie de Crohn) entraine une diminution de l'absorption des sels biliaires. Chez les personnes atteintes de la maladie de Crohn, le taux de formation de cholélithiase est de 26,4%.
- ↑ Cela favorise une dilatation de la vésicule biliaire et une baisse de la motricité. Ces éléments favorisent les cholélithiases.
- ↑ Amène une dyskinésie de la vésicule biliaire
- ↑ 68,8% des patients atteint du lupus érythémateux ayant une corticothérapie ont eu des cholélithiases.
- ↑ Un taux élevé de renouvellement de l'hémoglobine amène une augmentation de la bilirubine.
- ↑ 30% des cirrhotiques ont des cholélithiases. La présence de HBsAg et hépatite C augmente le risque de formation de cholélithiases. Une dysfonction du métabolisme hépatique et des lésions des voies biliaires pourraient être la cause. Dans une cirrhose biliaire primaire, les calculs (souvent pigmentaires) sont présent dans 39% des patients. Le risque de cholélithiases augmente également chez les stéatoses.
- ↑ Il y a une augmentation de la formation de cholélithiase due à la prise de cyclosporine
- ↑ 36% auront des cholélithiases à 6 mois.
- ↑ 30% auront des symptômes en moins d'un an
- ↑ C'est une chirurgie ouverte dans ce cas-là.
- ↑ L'obstruction transitoire du canal cystique (comme lorsqu'une pierre se loge temporairement dans le col ou dans le canal cystique) entraîne des douleurs biliaires, mais elle est généralement de courte durée (<4 heures). Ceci est connu sous le nom de colique biliaire. Les coliques biliaires sont initiées par la sécrétion de la cholécystokinine en post-prandial ou pendant la nuit par une activation parasympathique, ce qui induit une contraction de la vésicule biliaire, mais celle-ci se contracte sur un obstacle.
- ↑ Une obstruction plus persistante du canal cystique (comme lorsqu'une grosse pierre se loge en permanence dans le col de la vésicule biliaire) peut entraîner une cholécystite aiguë. Une obstruction chronique de la vésicule biliaire peut aussi amener un mucocèle de la vésicule. Des crises de colique biliaire à répétition peut amener un tableau de cholécystite chronique.
- ↑ Si le calcul migre au-delà du canal cystique, il peut se loger dans le cholédoque, ce qui provoque une obstruction biliaire et de l'ictère. Cette complication est connue sous le nom de cholédocholithiase.
- ↑ Si les voies biliaires se surinfectent, à ce moment, on parle de cholangite.
- ↑ Si les calculs biliaires traversent le canal cystique et le cholédoque et transitent ou restent pris dans l'ampoule pancréatique, une pancréatite biliaire aiguë peut survenir secondaire à l'augmentation de la pression intra-luminale dans le canal de Wirsung.
- ↑ Parfois, de gros calculs biliaires perforent (en grugeant graduellement) la paroi de la vésicule biliaire et créent une fistule entre la vésicule biliaire et le petit ou le gros intestin, produisant une occlusion intestinale ou un iléus biliaire.
- ↑ Une cholélithiase volumineuse peut également comprimer de façon extrinsèque le canal hépatique commun, ce qui cause une obstruction partielle ou complète de celui-ci ; ceci s'appelle le syndrome de Mirizzi.
Références
- Cet article a été créé en partie ou en totalité le 2020/10/26 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- Cette page a été modifiée ou créée le 2020/10/12 à partir de Cholelithiasis (StatPearls / Cholelithiasis (2020/08/10)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29262107 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 et 1,15 Jasmin Tanaja, Richard A. Lopez et Jehangir M. Meer, StatPearls, StatPearls Publishing, (PMID 29262107, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 et 2,14 « Application de chirurgie »
- ↑ 3,0 3,1 3,2 et 3,3 (en) Vasiliy Ivanovich Reshetnyak, « Concept of the pathogenesis and treatment of cholelithiasis », World Journal of Hepatology, vol. 4, no 2, , p. 18–34 (PMID 22400083, Central PMCID PMC3295849, DOI 10.4254/wjh.v4.i2.18, lire en ligne)
- ↑ (en) Vasiliy Ivanovich Reshetnyak, « Concept of the pathogenesis and treatment of cholelithiasis », World Journal of Hepatology, vol. 4, no 2, , p. 18–34 (PMID 22400083, Central PMCID PMC3295849, DOI 10.4254/wjh.v4.i2.18, lire en ligne)
- ↑ Townsend, Courtney M., Jr.,, Beauchamp, R. Daniel,, Evers, B. Mark, 1957- et Mattox, Kenneth L., 1938-, Sabiston textbook of surgery : the biological basis of modern surgical practice (ISBN 978-0-323-29987-9, 0-323-29987-3 et 978-0-323-40162-3, OCLC 921338900, lire en ligne)
- ↑ Ann Yih-Ann Chung et Meredith Colleen Duke, « Acute Biliary Disease », The Surgical Clinics of North America, vol. 98, no 5, , p. 877–894 (ISSN 1558-3171, PMID 30243451, DOI 10.1016/j.suc.2018.05.003, lire en ligne)
- ↑ Kyo Sang Yoo, « [Management of Gallstone] », The Korean Journal of Gastroenterology = Taehan Sohwagi Hakhoe Chi, vol. 71, no 5, 05 25, 2018, p. 253–259 (ISSN 2233-6869, PMID 29791983, DOI 10.4166/kjg.2018.71.5.253, lire en ligne)
- ↑ Charlotte Rebholz, Marcin Krawczyk et Frank Lammert, « Genetics of gallstone disease », European Journal of Clinical Investigation, vol. 48, no 7, , e12935 (ISSN 1365-2362, PMID 29635711, DOI 10.1111/eci.12935, lire en ligne)
- ↑ Mounir Ibrahim, Shashank Sarvepalli, Gareth Morris-Stiff et Maged Rizk, « Gallstones: Watch and wait, or intervene? », Cleveland Clinic Journal of Medicine, vol. 85, no 4, , p. 323–331 (ISSN 1939-2869, PMID 29634468, DOI 10.3949/ccjm.85a.17035, lire en ligne)
