« Bruits cardiaques anormaux (approche clinique) » : différence entre les versions
(Ajout d'informations dans la section "Étiologies") |
mAucun résumé des modifications |
||
| (48 versions intermédiaires par 4 utilisateurs non affichées) | |||
| Ligne 13 : | Ligne 13 : | ||
| version_de_classe = 4 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | | version_de_classe = 4 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | ||
|révision_par_les_pairs=|révision_par_le_comité_éditorial=|littérature_à_jour_date=|révision_par_les_pairs_date=|révision_par_le_comité_éditorial_date=}}{{Page objectif du CMC|identificateur=62|nom=Bruits cardiaques anormaux, souffles cardiaques}} | |révision_par_les_pairs=|révision_par_le_comité_éditorial=|littérature_à_jour_date=|révision_par_les_pairs_date=|révision_par_le_comité_éditorial_date=}}{{Page objectif du CMC|identificateur=62|nom=Bruits cardiaques anormaux, souffles cardiaques}} | ||
Les '''bruits cardiaques anormaux''' sont des bruits qui s'ajoutent aux [[Bruits cardiaques|bruits cardiaques physiologiques]] (B1, B2, etc.). Ils prennent la forme de souffles, de B3, B4 et de frottements. | |||
Pour la pédiatrie, voir [[Bruits cardiaques anormaux (pédiatrie)]]. | |||
== Étiologies == | == Étiologies == | ||
Plusieurs conditions s'accompagnent de souffles associés. | |||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+ | ||
Bruits cardiaques anormaux chez l'adulte (souffles)<ref name=":0"> | Bruits cardiaques anormaux chez l'adulte (souffles)<ref name=":0">{{Citation d'un ouvrage|prénom1=Seth L.|nom1=Thomas|prénom2=Joseph|nom2=Heaton|prénom3=Amgad N.|nom3=Makaryus|titre=StatPearls|éditeur=StatPearls Publishing|date=2020|pmid=30247833|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK525958/|consulté le=2020-11-15}}</ref><ref name=":13">{{Citation d'un lien web|langue=anglais|titre=Cardiac Auscultation|url=https://www.msdmanuals.com/professional/cardiovascular-disorders/approach-to-the-cardiac-patient/cardiac-auscultation|site=Merck Manuals Professional Edition|date=juin 2019|consulté le=14 novembre 2020}}</ref><ref name=":2">{{Citation d'un ouvrage|langue=anglais|auteur1=Tina Binesh Marvasti, Sydney McQueen|titre=Toronto Notes 2018|passage=C43-C45|lieu=Toronto|éditeur=Toronto Notes for Medical Students|date=2018|pages totales=1372|isbn=978-1-927363-40-9|lire en ligne=}}</ref><ref name=":5">{{Citation d'un lien web|langue=en-GB|nom1=Jefferies|prénom1=Dr Chris|nom2=updated|prénom2=Sunil Aggarwal·Cardiology·Last|titre=Heart Murmurs {{!}} Clinical Features {{!}} Geeky Medics|url=https://geekymedics.com/heart-murmurs/|date=2021-01-13|consulté le=2022-04-11}}</ref> | ||
!Type | !Type | ||
!Physiopathologie | !Physiopathologie | ||
!Étiologies possibles | !Étiologies possibles | ||
|- | |- | ||
|Sténose aortique | |{{Étiologie|nom=Sténose aortique}} | ||
|Rétrécissement de la valve aortique → obstruction au flux sanguin vers la circulation systémique (via l'aorte) | |Rétrécissement de la valve aortique → obstruction au flux sanguin vers la circulation systémique (via l'aorte) | ||
| | |Chez les plus jeunes: la bicuspidie (maladie congénitale). | ||
Chez les adultes et personnes âgées, la calcification est plus commune. | |||
Autre cause: maladie rhumatismale. | |||
|- | |- | ||
| | |{{Étiologie|nom=Régurgitation aortique}} | ||
(ou insuffisance aortique) | (ou insuffisance aortique) | ||
|Défaillance de la valve aortique → retour du sang vers le ventricule gauche → surcharge volémique | |||
| | |Congénitale: Bicuspidie, syndrome de Marfan. | ||
Causes aigues: endocardite infectieuse, dissection aortique, aortite, défaut d'une valve prosthétique | |||
Autre cause: maladie rhumatismale. | |||
|- | |- | ||
| | |{{Étiologie|nom=Sténose mitrale}} | ||
|Sténose mitrale | |||
|Rétrécissement de la valve mitrale → obstruction au flux sanguin vers le ventricule gauche | |Rétrécissement de la valve mitrale → obstruction au flux sanguin vers le ventricule gauche | ||
| | |Cause commune : maladie rhumatismale. | ||
Autres causes : congénitale, myxome de l’oreillette gauche, endocardite infectieuse. | |||
|- | |- | ||
|Régurgitation mitrale (ou insuffisance mitrale) | |{{Étiologie|nom=Régurgitation mitrale}} (ou insuffisance mitrale) | ||
|Défaillance de la valve mitrale → retour du sang vers l'oreillette gauche → surcharge volémique | |Défaillance de la valve mitrale → retour du sang vers l'oreillette gauche → surcharge volémique | ||
|Endocardite infectieuse, | |Endocardite infectieuse, maladie rhumatismale, infarctus du myocarde de la paroi inférieure, prolapsus de la valve mitrale | ||
|- | |- | ||
|Prolapsus de la valve mitrale | |{{Étiologie|nom=Prolapsus de la valve mitrale}} | ||
|Déplacement de la valve mitrale dans l'oreillette gauche lors de la systole | |Déplacement de la valve mitrale dans l'oreillette gauche lors de la systole | ||
|Dégénérescence myxomateuse des cordages tendineux | |Dégénérescence myxomateuse des cordages tendineux | ||
|- | |- | ||
|Sténose tricuspidienne | |{{Étiologie|nom=Sténose tricuspidienne}} | ||
|Rétrécissement de la valve tricuspide → obstruction au flux sanguin vers le ventricule droit | |Rétrécissement de la valve tricuspide → obstruction au flux sanguin vers le ventricule droit | ||
|Endocardite infectieuse, cardiomyopathie rhumatismale | |Endocardite infectieuse, cardiomyopathie rhumatismale | ||
|- | |- | ||
|Régurgitation tricuspidienne (ou insuffisance tricuspidienne) | |{{Étiologie|nom=Régurgitation tricuspidienne}} (ou insuffisance tricuspidienne) | ||
|Défaillance de la valve tricuspidienne → retour du sang vers l'oreillette droite → surcharge volémique | |Défaillance de la valve tricuspidienne → retour du sang vers l'oreillette droite → surcharge volémique | ||
|Endocardite infectieuse | |Endocardite infectieuse, maladie rhumatismale, syndrome carcinoïde, anomalie d’Ebstein, dilatation du ventricule droit (secondaire à sténose pulmonaire ou hypertension pulmonaire) | ||
|- | |- | ||
|Sténose pulmonaire | |{{Étiologie|nom=Sténose pulmonaire}} | ||
|Rétrécissement de la valve pulmonaire → obstruction au flux sanguin vers la circulation pulmonaire (via le tronc pulmonaire) | |Rétrécissement de la valve pulmonaire → obstruction au flux sanguin vers la circulation pulmonaire (via le tronc pulmonaire) | ||
|Anomalies congénitales, | |Anomalies congénitales : Tétralogie de Fallot, Syndromes de Turner, Noonan et William. | ||
Autres causes : maladie rhumatismale, syndrome carcinoïde. | |||
|- | |- | ||
|Régurgitation pulmonaire (ou insuffisance pulmonaire) | |{{Étiologie|nom=Régurgitation pulmonaire}} (ou insuffisance pulmonaire) | ||
|Défaillance de la valve pulmonaire → retour du sang vers le ventricule droit → surcharge volémique | |Défaillance de la valve pulmonaire → retour du sang vers le ventricule droit → surcharge volémique | ||
|Dilatation de l'anneau (ex : [[Hypertension pulmonaire|hypertension pulmonaire]]), endocardite infectieuse | |Dilatation de l'anneau (ex : [[Hypertension pulmonaire|hypertension pulmonaire]]), endocardite infectieuse | ||
|- | |- | ||
|Communication interauriculaire | |{{Étiologie|nom=Communication interauriculaire}} | ||
|Passage du sang entre les oreillettes | |Passage du sang entre les oreillettes | ||
|Anomalie congénitale | |Anomalie congénitale | ||
|- | |- | ||
|Communication interventriculaire | |{{Étiologie|nom=Communication interventriculaire}} | ||
|Passage du sang entre les ventricules | |Passage du sang entre les ventricules | ||
|Anomalie congénitale | |Anomalie congénitale | ||
|} | |} | ||
== Approche clinique == | |||
Chez les individus entraînés, la sensibilité et la spécificité des souffles peuvent atteindre 70% et 98%, respectivement<ref name=":1">{{Citation d'un article|prénom1=K.|nom1=Mineo|prénom2=J.|nom2=Cummings|prénom3=R.|nom3=Josephson|prénom4=N. C.|nom4=Nanda|titre=Acquired left ventricular outflow tract obstruction during acute myocardial infarction: diagnosis of a new cardiac murmur|périodique=The American Journal of Geriatric Cardiology|volume=10|numéro=5|date=2001-09|issn=1076-7460|pmid=11528289|doi=10.1111/j.1076-7460.2001.00038.x|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/11528289/|consulté le=2020-11-15|pages=283–285}}</ref>. | |||
=== Facteurs de risques === | |||
Les facteurs de risques: | |||
* Antécédents personnels et familiaux, y compris les anomalies congénitales (ex : bicuspidie aortique) et les morts subites (ex : cardiomyopathie hypertrophique) | |||
** {{Facteur de risque discriminant|nom=Syndrome de Marfan}}: régurgitation aortique | |||
Syndrome de | ** {{Facteur de risque discriminant|nom=Bicuspidie aortique}}: régurgitation aortique ou sténose aortique | ||
** {{Facteur de risque discriminant|nom=Scarlatine}} ou {{Facteur de risque discriminant|nom=pharyngite à streptoccoque}}: sténose aortique, régurgitation aortique, sténose mitrale, régurgitation tricuspidienne, sténose pulmonaire | |||
** {{Facteur de risque discriminant|nom=Mort subite}}: cardiomyopathie dilatée | |||
** {{Facteur de risque discriminant|nom=Remplacement valvulaire}}: prédispose à l'endocardite et aux fuites | |||
** {{Facteur de risque discriminant|nom=ATCD familiaux}} de maladies cardiaques ou de malformations congénitales | |||
** {{Facteur de risque discriminant|nom=ATCD personnels}} de malformations ou maladies cardiaques | |||
* Aux habitudes de vie: | |||
** {{Facteur de risque discriminant|nom=UDIV}}: endocardite | |||
= | |||
{{ | |||
=== Questionnaire === | === Questionnaire === | ||
Au questionnaire<ref name=":0" /><ref name=":13" /><ref name=":17">{{Citation d'un ouvrage|langue=français|auteur1=Barbara Bates, Lynn S. Bickley, Peter G. Szilagyi|titre=Guide de l'examen clinique|passage=293|lieu=France|éditeur=Arnette|date=2006|pages totales=901|isbn=2-7184-1133-3|lire en ligne=}}</ref> : | |||
* Insuffisance cardiaque: {{Symptôme discriminant|nom=dyspnée}}, {{Symptôme discriminant|nom=orthopnée}}, {{Symptôme discriminant|nom=dyspnée paroxystique nocturne}}, {{Symptôme discriminant|nom=oedème des membres inférieurs}}, {{Symptôme discriminant|nom=fatigue}}, {{Symptôme discriminant|nom=syncope}}, {{Symptôme discriminant|nom=toux|affichage=toux en décubitus}}, {{Symptôme discriminant|nom=wheezing}} | |||
* [[Angine]]: {{Symptôme discriminant|nom=douleur thoracique}} | |||
* [[Palpitations (symptôme)|Palpitations]] | |||
* | *[[Endocardite]] (régurgitation aortique, régurgitation mitrale, régurgitation tricuspidienne) : {{Symptôme discriminant|nom=fièvre}}, {{Symptôme discriminant|nom=frissons}}, {{Symptôme discriminant|nom=fatigue}}, {{Symptôme discriminant|nom=myalgies}}, {{Symptôme discriminant|nom=arthralgies}}, {{Symptôme discriminant|nom=céphalée}} | ||
* | |||
=== Examen clinique === | === Examen clinique === | ||
* Signes vitaux : tension artérielle, fréquence cardiaque, fréquence respiratoire, température, saturation en O<sub>2</sub> | |||
* {{Examen clinique|nom=Auscultation cardiaque}}<ref name=":0" /><ref name=":13" /><ref name=":19">{{Citation d'un ouvrage|langue=français|auteur1=Barbara Bates, Lynn S. Bickley, Peter G. Szilagyi|titre=Guide de l'examen clinique|passage=313-319, 326, 329-335|lieu=France|éditeur=Arnette|date=2006|pages totales=901|isbn=2-7184-1133-3|lire en ligne=}}</ref><ref name=":10">{{Citation d'un article|prénom1=David J.|nom1=Klocko|prénom2=Christopher|nom2=Hanifin|titre=Cardiac auscultation: Using physiologic maneuvers to further identify heart murmurs|périodique=JAAPA: official journal of the American Academy of Physician Assistants|volume=32|numéro=12|date=2019-12|issn=1547-1896|pmid=31714345|doi=10.1097/01.JAA.0000604856.33701.ad|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/31714345/|consulté le=2020-11-15|pages=21–25}}</ref><ref name=":11">{{Citation d'un article|prénom1=Daniel M.|nom1=Shindler|titre=Effect of the Valsalva Maneuver on the Second Heart Sound|périodique=Cardiology|volume=139|numéro=3|date=2018|issn=1421-9751|pmid=29393122|doi=10.1159/000486637|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29393122/|consulté le=2020-11-15|pages=159–160}}</ref> | |||
** Bien se servir du stéthoscope<ref name=":4">{{Citation d'un lien web|langue=|auteur1=Linda E. Pinsky, MD|auteur2=Joyce E. Wipf, MD|titre=Pathophysiology - Heart Sounds & Murmurs Exam - Physical Diagnosis Skills - University of Washington School of Medicine|url=https://depts.washington.edu/physdx/heart/path.html|site=depts.washington.edu|date=|consulté le=2022-04-11}}</ref> | |||
*** Diaphragme: pour les sons aigus, tels que le clic mésosystolique et le souffle protodiastolique de l’insuffisance aortique | |||
*** Cloche: pour les sons graves, tels que le S3, S4 et la sténose mitrale | |||
** {{Examen clinique|nom=Auscultation cardiaque dynamique}} | |||
** Différencier les bruits cardiaques | |||
*** Normaux : B1 et B2 | |||
*** Surajoutés (si présents) : B3 et B4 | |||
**** Surtout entendu au niveau de l'apex en décubitus latéral gauche (cœur gauche) ou au niveau du bord inférieur gauche du sternum (cœur droit) | |||
** Reconnaître le dédoublement du bruit B2 (composantes A2 et P2) | |||
** Position du patient<ref name=":6">{{Citation d'un lien web|langue=en-CA|titre=Cardiac Auscultation - Cardiovascular Disorders|url=https://www.merckmanuals.com/en-ca/professional/cardiovascular-disorders/approach-to-the-cardiac-patient/cardiac-auscultation|site=Merck Manuals Professional Edition|consulté le=2022-04-11}}</ref> | |||
*** Position assise et se pencher vers l’avant : insuffisance aortique, sténose aortique, insuffisance pulmonaire, sténose pulmonaire, frottement péricardique | |||
*** Décubitus latéral gauche : pour les souffles de la valve mitrale (sténose et insuffisance) | |||
** Respiration | |||
*** Inspiration: augmentation des souffles du cœur droit (ex : insuffisance tricuspidienne)<ref name=":7">{{Citation d'un lien web|titre=UpToDate|url=https://www.uptodate.com/contents/image/print?imageKey=CARD/69748|site=www.uptodate.com|consulté le=2022-04-11}}</ref> | |||
*** Expiration : augmentation des souffles du cœur gauche, frottement péricardique<ref name=":3">{{Citation d'un lien web|titre=Murmurs|url=https://app.pulsenotes.com/medicine/cardiology/notes/murmurs|site=Pulsenotes|consulté le=2022-04-11}}</ref> | |||
Signes associés<ref name=":2" /><ref name=":19" />: | |||
* Insuffisance cardiaque : présence d'un bruit surajouté, déplacement de l'apex, soulèvement parasternal, crépitants à l'auscultation pulmonaire, distension des veines jugulaires, reflux hépato-jugulaire, ascite, œdème bilatéral des membres inférieurs, hypotension, extrémités froides ... | |||
==== Souffles ==== | |||
{{Inclure une section d'une page|page=Examen cardiovasculaire|section=Souffles}} | |||
{{ | === Bruits === | ||
{{Inclure une section d'une page|page=Examen cardiovasculaire|section=Bruits}} | |||
== Drapeaux rouges == | == Drapeaux rouges == | ||
Voici une liste non exhaustive des drapeaux rouges à rechercher<ref name=":17" /> : | |||
* Caractéristiques du souffle : | |||
** {{Drapeau rouge|nom = souffle cardiaque|affichage=Intensité de grade III ou plus}} | |||
* Signes et symptômes associés, notamment les signes d'[[insuffisance cardiaque]], d'[[Infarctus du myocarde avec élévation du segment ST|ischémie]] et de [[Choc cardiogénique|choc]] : | |||
** {{Drapeau rouge|nom = Douleur thoracique}} | |||
** {{Drapeau rouge|nom = Palpitations}} | |||
** {{Drapeau rouge|nom = Dyspnée}}, {{Drapeau rouge|nom = orthopnée}}, {{Drapeau rouge|nom = dyspnée paroxystique nocturne}} | |||
** {{Drapeau rouge|nom = OMI}} | |||
** {{Drapeau rouge|nom = Syncope}} | |||
** {{Drapeau rouge|nom = Hypotension}} | |||
== Examens paracliniques == | |||
* Imagerie<ref name=":0" /><ref group="note">L'échocardiographie et une radiographie du thorax sont recommandées par plusieurs grandes organisations telles que l'American College of Cardiology, l'American Heart Association et l'European Society of Cardiology comme premières études d'imagerie à effectuer pour évaluer les souffles symptomatiques.</ref> | |||
** Les patients symptomatiques présentant de nouveaux souffles sont toujours examinés par imagerie | ** Les patients symptomatiques présentant de nouveaux souffles sont toujours examinés par imagerie | ||
** Option de choix : | ** Option de choix : échocardiographie | ||
*** | *** Méthodes : | ||
*** | **** Échocardiographie trans-thoracique : technique la moins invasive et la plus simple, diagnostic précis de plusieurs conditions (maladies valvulaires, embolie, endocardite, dissection aortique ...) | ||
** Raisons : pratique, sensibilité et spécificité pour la détection des maladies valvulaires, évaluation dynamique du cœur | **** Échocardiographie trans-oesophagienne : autre alternative (ex : si les images sont obstruées par la cage thoracique ou par un excès de tissu chez les patients obèses) | ||
** | *** Raisons : pratique, sensibilité et spécificité pour la détection des maladies valvulaires, évaluation dynamique du cœur | ||
* Cathétérisme cardiaque <ref name=":0" /> | ** Radiographie des poumons: calcifications, cardiomégalie, dilatation de la racine aortique, œdème interstitiel, etc... | ||
* ECG<ref name=":2" /><ref name=":6" /> | |||
** Possible d'observer une hypertrophie ventriculaire gauche ou droite, dilatation de l'oreillette gauche ou droite | |||
* Cathétérisme cardiaque<ref name=":0" /> | |||
** Utilisé pour mesurer la pression et le débit dans le cœur | ** Utilisé pour mesurer la pression et le débit dans le cœur | ||
** Forme d'identification la plus invasive (donc généralement | ** Forme d'identification la plus invasive (donc généralement réservée en cas d'échec d'autres modalités) | ||
== | == Traitement == | ||
La prise en charge dépend de la pathologie en question mais, en général, elle inclut les éléments suivants<ref name=":13" /><ref name=":2" /><ref>{{Citation d'un lien web|langue=en|titre=Overview of Cardiac Valvular Disorders - Cardiovascular Disorders|url=https://www.msdmanuals.com/professional/cardiovascular-disorders/valvular-disorders/overview-of-cardiac-valvular-disorders|site=MSD Manual Professional Edition|consulté le=2020-11-16}}</ref> : | |||
* Une consultation en cardiologie est recommandée lorsqu'il existe une suspicion d'une maladie cardiaque sévère. | |||
* Selon la sévérité de la valvulopathie, elle peut être maîtrisée par observation avec suivi régulier, par réparation ou par remplacement valvulaire. | |||
* Si l'implantation d'une prothèse valvulaire est nécessaire, deux options sont offertes : valve mécanique ou valve bioprothétique. | |||
* | |||
== Complications == | == Complications == | ||
Les complications sont<ref name=":0" /><ref name=":2" /> : | |||
* {{Complication|nom=Hypertrophie ventriculaire gauche}} ou {{Complication|nom=Hypertrophie ventriculaire droite|affichage=droite}} | |||
* {{Complication|nom=Hypertrophie auriculaire gauche|RR=|référence_RR=|RC (OR)=}} ou {{Complication|nom=Hypertrophie auriculaire droite|affichage=droite}} | |||
* {{Complication | nom = Insuffisance cardiaque congestive}} | |||
* {{Complication | nom = Hypertension pulmonaire}} | |||
* La {{Complication|nom=fibrillation auriculaire|référence_RR=}} | |||
* {{Complication|nom=ICT|RR=|référence_RR=|RC (OR)=}}/ {{Complication|nom=AVC|RR=|référence_RR=|RC (OR)=}} | |||
== Notes == | |||
<references group="note" /> | |||
== Références == | == Références == | ||
{{Article importé d'une source | {{Article importé d'une source | ||
| Ligne 331 : | Ligne 180 : | ||
| source = StatPearls | | source = StatPearls | ||
| version_outil_d'importation = 0.2a | | version_outil_d'importation = 0.2a | ||
| révisé = | | révisé = 1 | ||
| révision = 2020/08/15 | | révision = 2020/08/15 | ||
| pmid = 30247833 | | pmid = 30247833 | ||
| nom = Physiology, Cardiovascular Murmurs | | nom = Physiology, Cardiovascular Murmurs | ||
}} | |url=}} | ||
<references /> | <references /> | ||
Version du 11 août 2022 à 21:34
| Approche clinique | |
 | |
| Caractéristiques | |
|---|---|
| Symptômes discriminants | Frissons, Orthopnée, Oedème des membres inférieurs, Myalgies, Dyspnée (symptôme), Dyspnée paroxystique nocturne, Céphalée (symptôme), Syncope (symptôme), Fatigue (symptôme), Arthralgie (symptôme), ... [+] |
| Drapeaux rouges | Orthopnée, Souffle cardiaque, OMI, Dyspnée (symptôme), Dyspnée paroxystique nocturne, Syncope (symptôme), Douleur thoracique (symptôme), Palpitations (symptôme), Hypotension artérielle (signe clinique) |
| Informations | |
| Spécialité | Cardiologie |
|
| |
Bruits cardiaques anormaux, souffles cardiaques (62)
Les bruits cardiaques anormaux sont des bruits qui s'ajoutent aux bruits cardiaques physiologiques (B1, B2, etc.). Ils prennent la forme de souffles, de B3, B4 et de frottements.
Pour la pédiatrie, voir Bruits cardiaques anormaux (pédiatrie).
Étiologies
Plusieurs conditions s'accompagnent de souffles associés.
| Type | Physiopathologie | Étiologies possibles |
|---|---|---|
| sténose aortique | Rétrécissement de la valve aortique → obstruction au flux sanguin vers la circulation systémique (via l'aorte) | Chez les plus jeunes: la bicuspidie (maladie congénitale).
Chez les adultes et personnes âgées, la calcification est plus commune. Autre cause: maladie rhumatismale. |
| régurgitation aortique
(ou insuffisance aortique) |
Défaillance de la valve aortique → retour du sang vers le ventricule gauche → surcharge volémique | Congénitale: Bicuspidie, syndrome de Marfan.
Causes aigues: endocardite infectieuse, dissection aortique, aortite, défaut d'une valve prosthétique Autre cause: maladie rhumatismale. |
| sténose mitrale | Rétrécissement de la valve mitrale → obstruction au flux sanguin vers le ventricule gauche | Cause commune : maladie rhumatismale.
Autres causes : congénitale, myxome de l’oreillette gauche, endocardite infectieuse. |
| régurgitation mitrale (ou insuffisance mitrale) | Défaillance de la valve mitrale → retour du sang vers l'oreillette gauche → surcharge volémique | Endocardite infectieuse, maladie rhumatismale, infarctus du myocarde de la paroi inférieure, prolapsus de la valve mitrale |
| prolapsus de la valve mitrale | Déplacement de la valve mitrale dans l'oreillette gauche lors de la systole | Dégénérescence myxomateuse des cordages tendineux |
| sténose tricuspidienne | Rétrécissement de la valve tricuspide → obstruction au flux sanguin vers le ventricule droit | Endocardite infectieuse, cardiomyopathie rhumatismale |
| régurgitation tricuspidienne (ou insuffisance tricuspidienne) | Défaillance de la valve tricuspidienne → retour du sang vers l'oreillette droite → surcharge volémique | Endocardite infectieuse, maladie rhumatismale, syndrome carcinoïde, anomalie d’Ebstein, dilatation du ventricule droit (secondaire à sténose pulmonaire ou hypertension pulmonaire) |
| sténose pulmonaire | Rétrécissement de la valve pulmonaire → obstruction au flux sanguin vers la circulation pulmonaire (via le tronc pulmonaire) | Anomalies congénitales : Tétralogie de Fallot, Syndromes de Turner, Noonan et William.
Autres causes : maladie rhumatismale, syndrome carcinoïde. |
| régurgitation pulmonaire (ou insuffisance pulmonaire) | Défaillance de la valve pulmonaire → retour du sang vers le ventricule droit → surcharge volémique | Dilatation de l'anneau (ex : hypertension pulmonaire), endocardite infectieuse |
| communication interauriculaire | Passage du sang entre les oreillettes | Anomalie congénitale |
| communication interventriculaire | Passage du sang entre les ventricules | Anomalie congénitale |
Approche clinique
Chez les individus entraînés, la sensibilité et la spécificité des souffles peuvent atteindre 70% et 98%, respectivement[5].
Facteurs de risques
Les facteurs de risques:
- Antécédents personnels et familiaux, y compris les anomalies congénitales (ex : bicuspidie aortique) et les morts subites (ex : cardiomyopathie hypertrophique)
- syndrome de Marfan: régurgitation aortique
- bicuspidie aortique: régurgitation aortique ou sténose aortique
- scarlatine ou pharyngite à streptoccoque: sténose aortique, régurgitation aortique, sténose mitrale, régurgitation tricuspidienne, sténose pulmonaire
- mort subite: cardiomyopathie dilatée
- remplacement valvulaire: prédispose à l'endocardite et aux fuites
- ATCD familiaux de maladies cardiaques ou de malformations congénitales
- ATCD personnels de malformations ou maladies cardiaques
- Aux habitudes de vie:
- UDIV: endocardite
Questionnaire
- Insuffisance cardiaque: dyspnée
 , orthopnée
, orthopnée  , dyspnée paroxystique nocturne
, dyspnée paroxystique nocturne  , oedème des membres inférieurs, fatigue, syncope
, oedème des membres inférieurs, fatigue, syncope  , toux en décubitus, wheezing
, toux en décubitus, wheezing - Angine: douleur thoracique

- Palpitations
- Endocardite (régurgitation aortique, régurgitation mitrale, régurgitation tricuspidienne) : fièvre, frissons, fatigue, myalgies, arthralgies, céphalée
Examen clinique
- Signes vitaux : tension artérielle, fréquence cardiaque, fréquence respiratoire, température, saturation en O2
- auscultation cardiaque[1][2][7][8][9]
- Bien se servir du stéthoscope[10]
- Diaphragme: pour les sons aigus, tels que le clic mésosystolique et le souffle protodiastolique de l’insuffisance aortique
- Cloche: pour les sons graves, tels que le S3, S4 et la sténose mitrale
- auscultation cardiaque dynamique
- Différencier les bruits cardiaques
- Normaux : B1 et B2
- Surajoutés (si présents) : B3 et B4
- Surtout entendu au niveau de l'apex en décubitus latéral gauche (cœur gauche) ou au niveau du bord inférieur gauche du sternum (cœur droit)
- Reconnaître le dédoublement du bruit B2 (composantes A2 et P2)
- Position du patient[11]
- Position assise et se pencher vers l’avant : insuffisance aortique, sténose aortique, insuffisance pulmonaire, sténose pulmonaire, frottement péricardique
- Décubitus latéral gauche : pour les souffles de la valve mitrale (sténose et insuffisance)
- Respiration
- Bien se servir du stéthoscope[10]
- Insuffisance cardiaque : présence d'un bruit surajouté, déplacement de l'apex, soulèvement parasternal, crépitants à l'auscultation pulmonaire, distension des veines jugulaires, reflux hépato-jugulaire, ascite, œdème bilatéral des membres inférieurs, hypotension, extrémités froides ...
Souffles
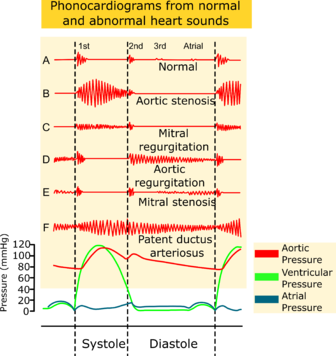
Les souffles sont produits par une turbulence du flux sanguin et ils durent plus longtemps que les bruits cardiaques. Les souffles peuvent être systoliques, diastoliques ou continus. Certains souffles ne sont pas pathologiques, comme c'est le cas des souffles d'éjection fréquents chez la personne âgée qui surviennent en début de systole[12]. Les souffles pathologiques dans le contexte d'une valvulopathie ou d'une anomalie morphologique cardiaque (ex. obstruction de la chambre de chasse du ventricule gauche, coarctation de l’aorte, communication interventriculaire ou persistance du canal artériel).[12]
Les souffles doivent être décrits selon leur intensité, leur emplacement et le moment où ils se produisent dans le cycle cardiaque [14][1]:
- le moment
- Systolique et/ou diastolique, sachant que la quasi-totalité des souffles diastoliques sont pathologiques
- Tôt (proto-), milieu (méso-), tard (télé-) vs continu (holo-)
- la localisation (le foyer d'auscultation où le souffle est maximal)
- l'irradiation (ex. carotide, dorsal)
- l'intensité du souffle (gradé de 1 à 6)
| Grade | Description |
|---|---|
| 1 | faible murmure, à peine audible |
| 2 | murmure doux |
| 3 | facilement audible mais sans thrill palpable |
| 4 | murmure facilement audible avec un thrill palpable |
| 5 | murmure fort, audible avec le stéthoscope touchant légèrement la poitrine |
| 6 | souffle le plus fort, audible avec le stéthoscope ne touchant pas la poitrine |
Signification des souffles
| Pathologies cardiaques | Description du souffle | Bruits | Localisation (irradiation) |
|---|---|---|---|
| Sténose aortique[note 1] |
|
|
2e espace intercostal droit (cou: carotides, clavicule droite) |
| Régurgitation / insuffisance aortique[note 2] |
|
|
2e-4e espaces intercostaux gauches (pointe si intense) |
| Sténose mitrale[18] |
|
|
5e espace, ligne médio-claviculaire gauche |
| Régurgitation / insuffisance mitrale[note 3] |
|
|
5e espace, ligne médio-claviculaire gauche (aisselle gauche) |
|
|
Apex (aisselle gauche) | |
| Sténose tricuspidienne |
|
4e espace intercostal, bord gauche du sternum | |
| Régurgitation / insuffisance tricuspidienne |
|
|
Bord inférieur gauche du sternum (bord inférieur du sternum) |
| Sténose pulmonaire |
|
2e-3e espaces intercostaux gauches (épaule gauche, infra-claviculaire) | |
| Régurgitation / insuffisance pulmonaire |
|
2e-3e espaces intercostaux gauches (bord gauche du sternum) | |
| Cardiomyopathie hypertrophique |
|
|
3e-4e espaces intercostaux gauches (vers le bas, le long du bord gauche du sternum) |
| Communication interventriculaire |
|
Apex | |
| Frottement péricardique |
|
3e espace intercostal gauche | |
| Persistance du canal artériel |
|
2e espace intercostal gauche (clavicule gauche) |
Bruits
L'inclusion depuis Examen cardiovasculaire est brisée car la zone ou section visée n'existe pas.
Drapeaux rouges
Voici une liste non exhaustive des drapeaux rouges à rechercher[6] :
- Caractéristiques du souffle :
- Signes et symptômes associés, notamment les signes d'insuffisance cardiaque, d'ischémie et de choc :
Examens paracliniques
- Imagerie[1][note 4]
- Les patients symptomatiques présentant de nouveaux souffles sont toujours examinés par imagerie
- Option de choix : échocardiographie
- Méthodes :
- Échocardiographie trans-thoracique : technique la moins invasive et la plus simple, diagnostic précis de plusieurs conditions (maladies valvulaires, embolie, endocardite, dissection aortique ...)
- Échocardiographie trans-oesophagienne : autre alternative (ex : si les images sont obstruées par la cage thoracique ou par un excès de tissu chez les patients obèses)
- Raisons : pratique, sensibilité et spécificité pour la détection des maladies valvulaires, évaluation dynamique du cœur
- Méthodes :
- Radiographie des poumons: calcifications, cardiomégalie, dilatation de la racine aortique, œdème interstitiel, etc...
- ECG[3][11]
- Possible d'observer une hypertrophie ventriculaire gauche ou droite, dilatation de l'oreillette gauche ou droite
- Cathétérisme cardiaque[1]
- Utilisé pour mesurer la pression et le débit dans le cœur
- Forme d'identification la plus invasive (donc généralement réservée en cas d'échec d'autres modalités)
Traitement
La prise en charge dépend de la pathologie en question mais, en général, elle inclut les éléments suivants[2][3][19] :
- Une consultation en cardiologie est recommandée lorsqu'il existe une suspicion d'une maladie cardiaque sévère.
- Selon la sévérité de la valvulopathie, elle peut être maîtrisée par observation avec suivi régulier, par réparation ou par remplacement valvulaire.
- Si l'implantation d'une prothèse valvulaire est nécessaire, deux options sont offertes : valve mécanique ou valve bioprothétique.
Complications
Les complications sont[1][3] :
- hypertrophie ventriculaire gauche ou droite
- hypertrophie auriculaire gauche ou droite
- insuffisance cardiaque congestive
- hypertension pulmonaire
- La fibrillation auriculaire
- ICT/ AVC
Notes
- ↑ Rétrécissement de la valve aortique, possible d'observer un pouls parvus tardus
- ↑ Reflux de sang de l'aorte au ventricule
- ↑ Dégénérescence de la valve, prolapsus des feuillets, dilatation de l'anneau mitrale ou rupture de pilier.
- ↑ L'échocardiographie et une radiographie du thorax sont recommandées par plusieurs grandes organisations telles que l'American College of Cardiology, l'American Heart Association et l'European Society of Cardiology comme premières études d'imagerie à effectuer pour évaluer les souffles symptomatiques.
Références
- Cette page a été modifiée ou créée le 2020/11/11 à partir de Physiology, Cardiovascular Murmurs (StatPearls / Physiology, Cardiovascular Murmurs (2020/08/15)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30247833 (livre).
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 et 1,7 Seth L. Thomas, Joseph Heaton et Amgad N. Makaryus, StatPearls, StatPearls Publishing, (PMID 30247833, lire en ligne)
- ↑ 2,0 2,1 2,2 et 2,3 (en) « Cardiac Auscultation », sur Merck Manuals Professional Edition, (consulté le 14 novembre 2020)
- ↑ 3,0 3,1 3,2 3,3 3,4 et 3,5 (en) Tina Binesh Marvasti, Sydney McQueen, Toronto Notes 2018, Toronto, Toronto Notes for Medical Students, , 1372 p. (ISBN 978-1-927363-40-9), p. C43-C45
- ↑ 4,0 et 4,1 (en-GB) Dr Chris Jefferies et Sunil Aggarwal·Cardiology·Last updated, « Heart Murmurs | Clinical Features | Geeky Medics », (consulté le 11 avril 2022)
- ↑ K. Mineo, J. Cummings, R. Josephson et N. C. Nanda, « Acquired left ventricular outflow tract obstruction during acute myocardial infarction: diagnosis of a new cardiac murmur », The American Journal of Geriatric Cardiology, vol. 10, no 5, , p. 283–285 (ISSN 1076-7460, PMID 11528289, DOI 10.1111/j.1076-7460.2001.00038.x, lire en ligne)
- ↑ 6,0 et 6,1 Barbara Bates, Lynn S. Bickley, Peter G. Szilagyi, Guide de l'examen clinique, France, Arnette, , 901 p. (ISBN 2-7184-1133-3), p. 293
- ↑ 7,0 et 7,1 Barbara Bates, Lynn S. Bickley, Peter G. Szilagyi, Guide de l'examen clinique, France, Arnette, , 901 p. (ISBN 2-7184-1133-3), p. 313-319, 326, 329-335
- ↑ David J. Klocko et Christopher Hanifin, « Cardiac auscultation: Using physiologic maneuvers to further identify heart murmurs », JAAPA: official journal of the American Academy of Physician Assistants, vol. 32, no 12, , p. 21–25 (ISSN 1547-1896, PMID 31714345, DOI 10.1097/01.JAA.0000604856.33701.ad, lire en ligne)
- ↑ Daniel M. Shindler, « Effect of the Valsalva Maneuver on the Second Heart Sound », Cardiology, vol. 139, no 3, , p. 159–160 (ISSN 1421-9751, PMID 29393122, DOI 10.1159/000486637, lire en ligne)
- ↑ 10,0 et 10,1 Linda E. Pinsky, MD et Joyce E. Wipf, MD, « Pathophysiology - Heart Sounds & Murmurs Exam - Physical Diagnosis Skills - University of Washington School of Medicine », sur depts.washington.edu (consulté le 11 avril 2022)
- ↑ 11,0 et 11,1 (en) « Cardiac Auscultation - Cardiovascular Disorders », sur Merck Manuals Professional Edition (consulté le 11 avril 2022)
- ↑ 12,0 12,1 et 12,2 « UpToDate », sur www.uptodate.com (consulté le 11 avril 2022)
- ↑ « Murmurs », sur Pulsenotes (consulté le 11 avril 2022)
- ↑ Erreur de référence : Balise
<ref>incorrecte : aucun texte n’a été fourni pour les références nommées:8 - ↑ Seth L. Thomas, Joseph Heaton et Amgad N. Makaryus, StatPearls, StatPearls Publishing, (PMID 30247833, lire en ligne)
- ↑ (en) « Cardiac Auscultation », sur Merck Manuals Professional Edition, (consulté le 14 novembre 2020)
- ↑ Barbara Bates, Lynn S. Bickley, Peter G. Szilagyi, Guide de l'examen clinique, France, Arnette, , 901 p. (ISBN 2-7184-1133-3), p. 313-319, 326, 329-335
- ↑ Valve calcifiée ayant de la difficulté à s'ouvrir
- ↑ (en) « Overview of Cardiac Valvular Disorders - Cardiovascular Disorders », sur MSD Manual Professional Edition (consulté le 16 novembre 2020)
