Bruits cardiaques
| Concept | |
| Informations | |
|---|---|
| Terme anglais | Heart sounds |
| Autres noms | Sons cardiaques |
| SNOMED CT ID | 23472005 |
| Spécialité | Cardiologie |
|
| |
Les bruits cardiaques sont créés à partir du sang circulant dans les cavités cardiaques lorsque les valves cardiaques s'ouvrent et se ferment pendant le cycle cardiaque. Les vibrations de ces structures à partir du flux sanguin créent des sons audibles - plus le flux sanguin est turbulent, plus il y a de vibrations créées[1].
Les mêmes variables déterminent la turbulence du flux sanguin que tous les fluides. Ce sont la viscosité du fluide, la densité, la vitesse et le diamètre de la colonne à travers laquelle le fluide se déplace[1].
L'auscultation des bruits cardiaques avec un stéthoscope est la pierre angulaire des examens médicaux physiques et un outil de première ligne précieux pour évaluer un patient. Certains sons sont très caractéristiques de lésions pathologiques importantes qui ont des conséquences physiopathologiques majeures, et celles-ci se présentent d'abord à l'auscultation. Ces types de lésions peuvent être entendus en systole, en diastole ou en continu tout au long du cycle cardiaque[1].
Anatomie
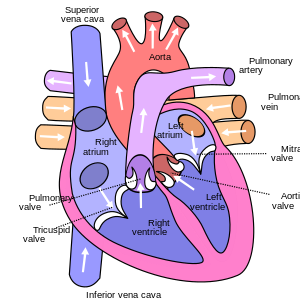
Il y a quatre cavités du cœur:
- l'oreillette droite,
- le ventricule droit,
- l'oreillette gauche et
- le ventricule gauche.

Les valves auriculo-ventriculaires sont situées sur le plancher des oreillettes et se vident dans les ventricules. Ces valves sont composées de feuillets attachés aux muscles papillaires du ventricule via de fines structures en forme de cordon appelées cordae tendineae. Les feuillets se fixent également à un anneau fibreux, connu sous le nom d'anneau valvulaire, qui supporte la valvule entre les oreillettes et les ventricules. La valve tricuspide sépare l'oreillette droite du ventricule droit et la valve mitrale sépare l'oreillette gauche du ventricule gauche. La valvule tricuspide se compose de trois feuillets, tandis que la valve mitrale se compose de deux feuillets.[1]
Les valves semi-lunaires séparent les ventricules des grandes artères. Ces valves sont composées de trois feuillets en forme de sinus également attachés à un anneau de valve. La valve pulmonaire sépare le ventricule droit de l'artère pulmonaire et la valve aortique sépare le ventricule gauche de l'aorte. Les aspects supérieurs des feuillets de la valve aortique droite et gauche contiennent les origines des artères coronaires. La valvule aortique s'ouvre et se ferme en moyenne 100000 fois par jour.[2][1]
Fonction
Les valvules cardiaques permettent un flux sanguin vers l'avant tout en empêchant le flux régurgitant vers l'arrière[3]. Pendant la systole, la tension fournie par les cordes tendineuses maintient les feuillets de la valve auriculo-ventriculaire ensemble. L'augmentation de la pression pousse les valves aortique et pulmonaire ouvertes, permettant au sang de circuler vers l'avant. Lorsque le ventricule cesse de se contracter et que les pressions chutent en diastole, le recul élastique des grandes artères fera retomber le sang vers le cœur. Les feuillets en forme de sinus commenceront à se remplir de sang, ce qui distendra la cuspide valvulaire l'une vers l'autre pour la fermer. La tension sur les cordes tendineuses diminue également. Les oreillettes se remplissent de sang puis se contractent, provoquant l'ouverture des valvules auriculo-ventriculaires afin que les ventricules puissent se remplir de sang.[4][1]
Histologie

Une seule couche de cellules endothéliales appelée endocarde tapisse la surface des valves cardiaques. Le sous-endocarde contient une vaste population de types de cellules. Il contient des fibroblastes, des myofibroblastes, des cellules musculaires lisses, des nerfs, des fibres élastiques et collagéniques. Le tissu conjonctif du sous-endocarde est en continuité avec le tissu conjonctif de la couche myocardique. [5][1]
Les cellules endothéliales des valves sont génotypiquement et phénotypiquement uniques par rapport aux autres cellules endothéliales présentes dans le corps. La recherche a montré que ces cellules sont très fonctionnellement actives et peuvent modifier les propriétés mécaniques de la valve aortique, ce qui à son tour altère sa fonction. Ils modulent le module élastique de la valve, qui est la déformation de la valve pour une quantité donnée de contrainte. Les cellules endothéliales y parviennent via la communication avec les myofibroblastes et les cellules musculaires lisses de la couche sous-endocardique.[6][1]
Bruits cardiaques
Écoulement

L'écoulement peut être laminaire ou turbulent. L'écoulement laminaire est lisse avec une faible résistance. Il est conceptualisé comme des couches parfaitement empilées en parallèle lorsqu'elles traversent une colonne. En revanche, l'écoulement turbulent est rugueux avec une résistance élevée et présente un motif structurel chaotique et non organisé. Le nombre de Reynold peut quantifier la probabilité qu’un fluide présente un écoulement turbulent. Il indique que cette probabilité est liée à la viscosité du fluide, à la densité, à la vitesse et au diamètre de la colonne à travers laquelle le fluide se déplace. L'écoulement devient plus turbulent à mesure que la vitesse augmente et que le diamètre de la colonne devient plus petit.[1]
Les bruits cardiaques sont principalement générés par les vibrations des structures cardiaques causées par des changements qui créent un flux turbulent.[7] Dans des conditions normales, le flux sanguin est laminaire. Avec des changements structurels ou hémodynamiques, il en résulte un écoulement turbulent, qui provoque des ondes vibratoires. Ces ondes sont transmises à travers la paroi thoracique et sont les sons que les praticiens auscultent avec leurs stéthoscopes. Le son est transmis dans le même sens que le flux sanguin. [8][1]
Sons cardiaques physiologiques

B1
Le son du cœur B1 est produit lorsque les valves mitrale et tricuspide se ferment dans la systole.[9][10] Ce changement structurel et hémodynamique crée des vibrations audibles au niveau de la paroi thoracique. La fermeture de la valve mitrale est la composante la plus forte de B1. Il se produit également plus tôt en raison de la contraction du ventricule gauche plus tôt dans la systole. Ainsi, les changements d'intensité de B1 sont davantage attribuables aux forces agissant sur la valve mitrale. Ces causes incluent un changement de la contractilité ventriculaire gauche, de la structure mitrale ou de l'intervalle PR. Cependant, dans des conditions de repos normales, les sons mitraux et tricuspides se produisent suffisamment rapprochés pour ne pas être discernables. Les raisons les plus courantes d'un B1 fractionné sont des pathologies qui retardent la contraction ventriculaire droite, comme un bloc de branche droit.[9][1]
B2
Le son cardiaque B2 est produit par la fermeture des valves aortique et pulmonaire en diastole.[9][11] La valve aortique se ferme plus tôt que la valve pulmonaire, et c'est le composant le plus bruyant de B2; cela se produit parce que les pressions dans l'aorte sont supérieures à celles de l'artère pulmonaire. Contrairement au B1, dans des conditions normales, le son de fermeture des valves aortique et pulmonaire peut être discernable, ce qui se produit pendant l'inspiration en raison de l'augmentation du retour veineux. L'augmentation de volume signifie que le ventricule droit mettra plus de temps à pomper le sang, ce qui retarde légèrement l'augmentation de la pression dans l'artère pulmonaire qui conduit à la fermeture de la valve pulmonaire. Ainsi, le dernier son dans une division physiologique B2 est la fermeture de la valve pulmonaire. [9] B2 peut fournir de nombreuses informations cliniques utiles. Certains l'ont appelé le «point d'ancrage auscultatoire» indiquant son utilisation comme un son fiable et discernable qui oriente le clinicien vers les autres sons. [12][1]
Autres sons
Différents sons cardiaques existent en dehors de B1 et B2 qui n'ont aucune conséquence pathologique. Les facteurs impliqués dans la production de ces sons sont les mêmes facteurs impliqués dans tous les bruits cardiaques: l'écoulement turbulent et la vibration des structures cardiaques. Ces souffles physiologiques se produisent dans la systole, typiquement une systole précoce, avec une courte durée. Ils sont caractérisés comme des sons doux affectant au maximum 60% de la systole et ne se propagent pas bien. Quelques exemples spécifiques sont le souffle de Still, le bourdonnement veineux et le souffle du flux pulmonaire.[13][1]
Auscultation
L'outil classique d'évaluation des bruits cardiaques est le stéthoscope. Le stéthoscope existe depuis des décennies avec de nombreux changements de conception, mais la fonction est toujours restée la même: amplifier le bruit créé par le cœur et le sang pour une meilleure évaluation. Les composants de base sont un casque avec des oreillettes connectées à une pièce de poitrine via un tube. Le morceau de poitrine peut agir comme une cloche pour les sons basse fréquence et un diaphragme pour les sons haute fréquence. La plupart des pièces de poitrine incorporent à la fois la cloche et le diaphragme, généralement via un modèle à deux côtés, ou un modèle à un côté où le changement de la quantité de pression appliquée à la pièce de poitrine permet de basculer entre chacun. Le casque et les oreillettes sont conçus pour optimiser l'audition en créant un joint autour du conduit auditif pour réduire le bruit ambiant. Le conduit auditif externe se déplace dans un angle antérieur vers la membrane tympanique. L'angle du casque facilite l'alignement avec l'anatomie du conduit auditif externe pour créer une étanchéité complète. La taille correcte des oreillettes est également importante pour créer une bonne étanchéité.[12][1]
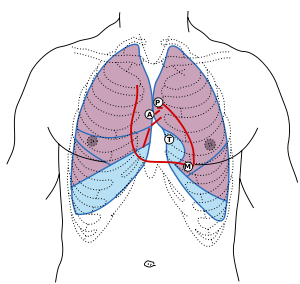
Le stéthoscope peut être utilisé pour ausculter les quatre valves cardiaques. La valvule aortique est mieux entendue dans le 2ème espace intercostal droit. La valvule pulmonaire est mieux auscultée dans le 2ème espace intercostal gauche. La valve tricuspide est la plus bruyante dans le 4e espace intercostal gauche, et la valve mitrale est la plus bruyante dans le 5e espace intercostal gauche au niveau de la ligne médio-claviculaire.[14] D'autres zones du corps peuvent également être auscultées pour des données cliniques importantes telles que le cou, les clavicules, fosse supraclaviculaire, aisselle, pensionnaires sternaux et abdomen.[8][1]
L'ère numérique a engendré la création de la phonocardiographie, qui consiste à utiliser un phonocardiogramme pour enregistrer les sons produits par le sang et le cœur. Les stéthoscopes électroniques disponibles dans le commerce en sont un exemple.[15] Leurs principales caractéristiques sont leur technologie de suppression du bruit ambiant et la capacité de filtrer et d'amplifier des bruits spécifiques. Certains peuvent également enregistrer, afficher visuellement, stocker et lire des sons.[9][12] Des recherches récentes sur la précision parmi différents types de stéthoscopes électroniques disponibles dans le commerce ne suggèrent aucune différence significative entre eux dans l'identification des bruits cardiaques pathologiques. Il y avait une différence significative entre les modèles avec l'identification des bruits cardiaques normaux. [16] La tendance future des stéthoscopes électroniques est une interprétation automatique des sons enregistrés pour le diagnostic. Cette technologie est en cours de développement sur la base d'algorithmes fondés sur des preuves et d'intelligence artificielle.[16][1]
Signification clinique

L'auscultation des bruits cardiaques est une composante fondamentale de l'examen clinique. Une quantité abondante de recherches en cours a été produite sur la technique appropriée et l'interprétation de l'auscultation cardiaque. Les bruits et les souffles cardiaques ont été décrits en fonction de leur rythme dans le cycle cardiaque, de leur intensité, de la manière dont l'intensité change pendant le cycle cardiaque, de la forme de l'onde sonore, de la hauteur, de l'emplacement où le son est audible, du rayonnement, du rythme et de la réponse aux manœuvres d'examen physique . Ces différentes caractéristiques sont utilisées pour différencier les sons physiologiques des sons pathologiques.[1]
Sons systoliques
Les souffles cardiaques systoliques cliniquement significatifs peuvent être décomposés en souffles d'éjection et de régurgitation. Les souffles d'éjection sont des souffles crescendo-decrescendo qui se produisent lorsque le sang coule à travers une obstruction. L'intensité sonore augmente à mesure que le gradient de pression à travers l'obstruction augmente.[17] Les causes courantes d'obstruction comprennent des pathologies telles que:
- la sténose de la valve aortique,
- la sténose de la valve pulmonaire,
- la communication interventriculaire et
- la cardiomyopathie hypertrophique.
Les souffles régurgitants sont des insuffisances mitrale et tricuspide. Ils sont classiquement décrits comme des souffles holosystoliques durs, forts, ce qui signifie que le souffle dure toute la durée de la systole et couvre B2. Le bruit est dû au flux régurgitant à travers la valve incompétente. Les clics systoliques sont des bruits mi-systoliques forts dus au prolapsus des feuillets de la valve mitrale ou tricuspide dans les oreillettes pendant la contraction ventriculaire. Selon la gravité, ces prolapsus peuvent avoir des conséquences pathologiques. Les variations d'intensité ou de caractère B1 et B2 peuvent suggérer une lésion pathologique, mais peuvent également être physiologiques.[9][18][1]
Sons diastoliques
Des exemples de souffles diastoliques sont la régurgitation valvulaire aortique et pulmonaire (AR & PR), la sténose valvulaire tricuspide et mitrale (TS & MS), les sons B3 et les sons B4. Les bruits cardiaques diastoliques sont plus cliniquement significatifs parce que tous les souffles diastoliques sont pathologiques, à l'exception de certains B3.[19] Le mécanisme de création de sons est le même en AR, PR, MS et TS que leurs homologues systoliques. Un écoulement turbulent de la sténose est dû à un gradient de pression créé par l'obstruction. Le son créé dans les souffles de régurgitation provient du flux régurgitant à travers la valve incompétente. Les sons AR et PR ont un caractère qui se produit au début de la diastole et diminue en intensité à mesure que la phase progresse, ce qui entraîne une configuration decrescendo. AR a une hauteur élevée tandis que PR a une hauteur basse à moyenne. [9] MS se produit entre le milieu et la fin de la diastole et commence par un fort claquement d'ouverture suivi d'un grondement. TS a un son similaire, mais il est plus doux et mieux entendu dans la zone tricuspide. Le son du cœur B3 est en corrélation avec des conditions d'augmentation du volume auriculaire gauche et / ou une augmentation de la pression de remplissage ventriculaire. Le mécanisme exact pour la création du B3 a été plus controversé que la plupart des autres sons cardiaques. Des recherches récentes suggèrent que le diamètre de l'anneau de la valve mitrale est l'un des facteurs les plus importants dans la création du son.[20] Le son peut être physiologique chez certains enfants et athlètes. Il s'agit d'un son diastolique précoce de basse fréquence mieux entendu à l'apex cardiaque en position de décubitus latéral gauche. Le son B4 est créé lorsque quelqu'un a un ventricule moins conforme. Au fur et à mesure que les oreillettes se contractent en diastole tardive contre un ventricule raidi, elles doivent augmenter sa production de force, ce qui crée un flux sanguin turbulent. C'est le signe distinctif des maladies qui diminuent la compliance ventriculaire, comme l'hypertrophie ventriculaire gauche.[9][1]
Sons continus
Des sons continus sont créés lorsqu'il existe une connexion entre deux chambres ou récipients présentant des différences de pression. Ces sons peuvent être entendus dans tout le corps, comme dans les artères rénales à partir d'une sténose de l'artère rénale, ou avec la formation d'une fistule artério-veineuse, comme celles courantes pendant la grossesse. La lésion cardiaque qui crée un souffle continu est un canal artériel persistant. Il s'agit d'un lien entre l'artère pulmonaire et l'aorte qui n'est nécessaire que pour le développement du fœtus mais qui persiste parfois après la naissance. On dit que c'est un son «semblable à une machine» qui est mieux entendu dans le bord supérieur gauche du sternum[9][1].
Références
- Cette page a été modifiée ou créée le 2020/11/10 à partir de Physiology, Heart Sounds (StatPearls / Physiology, Heart Sounds (2020/07/26)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/31082054 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 et 1,19 Sean Dornbush et Andre E. Turnquest, StatPearls, StatPearls Publishing, (PMID 31082054, lire en ligne)
- ↑ Mm Rozeik, Dj Wheatley et T. Gourlay, « The aortic valve: structure, complications and implications for transcatheter aortic valve replacement », Perfusion, vol. 29, no 4, , p. 285–300 (ISSN 1477-111X, PMID 24570076, DOI 10.1177/0267659114521650, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/27576554
- ↑ Diane E. Spicer, Joseph M. Bridgeman, Nigel A. Brown et Timothy J. Mohun, « The anatomy and development of the cardiac valves », Cardiology in the Young, vol. 24, no 6, , p. 1008–1022 (ISSN 1467-1107, PMID 25647375, DOI 10.1017/S1047951114001942, lire en ligne)
- ↑ Craig A. Simmons, « Aortic valve mechanics: an emerging role for the endothelium », Journal of the American College of Cardiology, vol. 53, no 16, , p. 1456–1458 (ISSN 1558-3597, PMID 19371830, DOI 10.1016/j.jacc.2008.12.052, lire en ligne)
- ↑ Ismail El-Hamamsy, Kartik Balachandran, Magdi H. Yacoub et Louis M. Stevens, « Endothelium-dependent regulation of the mechanical properties of aortic valve cusps », Journal of the American College of Cardiology, vol. 53, no 16, , p. 1448–1455 (ISSN 1558-3597, PMID 19371829, DOI 10.1016/j.jacc.2008.11.056, lire en ligne)
- ↑ M. Kupari, « Aortic valve closure and cardiac vibrations in the genesis of the second heart sound », The American Journal of Cardiology, vol. 52, no 1, , p. 152–154 (ISSN 0002-9149, PMID 6858903, DOI 10.1016/0002-9149(83)90086-3, lire en ligne)
- ↑ 8,0 et 8,1 Robert D. Conn et James H. O'Keefe, « Cardiac physical diagnosis in the digital age: an important but increasingly neglected skill (from stethoscopes to microchips) », The American Journal of Cardiology, vol. 104, no 4, , p. 590–595 (ISSN 1879-1913, PMID 19660617, DOI 10.1016/j.amjcard.2009.04.030, lire en ligne)
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 9,6 9,7 et 9,8 Michael A. Chizner, « Cardiac auscultation: rediscovering the lost art », Current Problems in Cardiology, vol. 33, no 7, , p. 326–408 (ISSN 1535-6280, PMID 18513577, DOI 10.1016/j.cpcardiol.2008.03.003, lire en ligne)
- ↑ R. Prakash, K. Moorthy et W. S. Aronow, « First heart sound: a phono-echocardiographic correlation with mitral, tricuspid, and aortic valvular events », Catheterization and Cardiovascular Diagnosis, vol. 2, no 4, , p. 381–387 (ISSN 0098-6569, PMID 1000626, DOI 10.1002/ccd.1810020412, lire en ligne)
- ↑ R. Prakash, « Second heart sound: a phono-echocardiographic correlation in 20 cardiac patients », Journal of the American Geriatrics Society, vol. 26, no 8, , p. 372–374 (ISSN 0002-8614, PMID 670625, DOI 10.1111/j.1532-5415.1978.tb03687.x, lire en ligne)
- ↑ 12,0 12,1 et 12,2 Daniel M. Shindler, « Practical cardiac auscultation », Critical Care Nursing Quarterly, vol. 30, no 2, , p. 166–180 (ISSN 0887-9303, PMID 17356358, DOI 10.1097/01.CNQ.0000264260.20994.36, lire en ligne)
- ↑ Edin Begic et Zijo Begic, « Accidental Heart Murmurs », Medical Archives (Sarajevo, Bosnia and Herzegovina), vol. 71, no 4, , p. 284–287 (ISSN 0350-199X, PMID 28974851, Central PMCID 5585808, DOI 10.5455/medarh.2017.71.284-287, lire en ligne)
- ↑ Sara Morgan, « How to auscultate for heart sounds in adults », Nursing Standard (Royal College of Nursing (Great Britain): 1987), vol. 32, no 5, , p. 41–43 (ISSN 2047-9018, PMID 29094542, DOI 10.7748/ns.2017.e10965, lire en ligne)
- ↑ Himel Mondal, Shaikat Mondal et Koushik Saha, « Development of a Low-Cost Wireless Phonocardiograph With a Bluetooth Headset under Resource-Limited Conditions », Medical Sciences (Basel, Switzerland), vol. 6, no 4, (ISSN 2076-3271, PMID 30563004, Central PMCID 6313612, DOI 10.3390/medsci6040117, lire en ligne)
- ↑ 16,0 et 16,1 C. Pinto, D. Pereira, J. Ferreira-Coimbra et J. Portugues, « A comparative study of electronic stethoscopes for cardiac auscultation », Annual International Conference of the IEEE Engineering in Medicine and Biology Society. IEEE Engineering in Medicine and Biology Society. Annual International Conference, vol. 2017, , p. 2610–2613 (ISSN 2694-0604, PMID 29060434, DOI 10.1109/EMBC.2017.8037392, lire en ligne)
- ↑ J. Constant, « How to differentiate ejection murmurs from systolic regurgitant murmurs », The Keio Journal of Medicine, vol. 44, no 3, , p. 85–87 (ISSN 0022-9717, PMID 7474646, DOI 10.2302/kjm.44.85, lire en ligne)
- ↑ A. A. Luisada, « The first heart sound in normal and pathological conditions », Japanese Heart Journal, vol. 28, no 2, , p. 143–156 (ISSN 0021-4868, PMID 3298709, DOI 10.1536/ihj.28.143, lire en ligne)
- ↑ Nirav J. Mehta et Ijaz A. Khan, « Third heart sound: genesis and clinical importance », International Journal of Cardiology, vol. 97, no 2, , p. 183–186 (ISSN 0167-5273, PMID 15458681, DOI 10.1016/j.ijcard.2003.05.031, lire en ligne)
- ↑ Hesham R. Omar et Maya Guglin, « Mitral annulus diameter is the main echocardiographic correlate of S3 gallop in acute heart failure », International Journal of Cardiology, vol. 228, 02 01, 2017, p. 834–836 (ISSN 1874-1754, PMID 27888763, DOI 10.1016/j.ijcard.2016.11.254, lire en ligne)
