Hémorroïdes internes
| Maladie | |
| Caractéristiques | |
|---|---|
| Signes | Abcès, Sensibilité, Douleur, Lésions de grattage, Saignement, Induration, Prolapsus, Hémorroïde interne prolabée, Marisques, Masses, ... [+] |
| Symptômes |
Douleur, Brûlure, Écoulement, Saignements, Protusion, Salissure, Humidité, Sensation de défécation incomplète, Prurit anal |
| Diagnostic différentiel |
Hémorroïdes externes, Fistule anale, Cancer anal, Abcès périanal, Fissure anale, Polype fibreux anal |
| Informations | |
| Terme anglais | Hémorroïde interne |
|
| |
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
La pathologie hémorroïdaire (ou les hémorroïdes dans le langage courant) réfère aux symptômes attribués aux coussins vasculaires présents dans le canal anal. Les hémorroïdes sont dites internes lorsqu'elles se situent au-dessus de la ligne pectinée du canal anal et externes lorsqu'elles sont au-dessous de la ligne pectinée. Elles ne causent généralement pas de douleur à moins d'être thrombosées. [1][2]

Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur la maladie (ex. incidence, prévalence, coûts en hospitalisation, proportion d'hommes-femmes, régions où la prévalence est plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Les facteurs de risque ne sont pas présentés ici, mais bien dans la sous-section Facteurs de risque (Présentation clinique). Le pronostic et l'évolution naturelle de la maladie sont décrits dans la section Évolution. |
| Exemple: | La FRP est une maladie relativement rare qui affecte le plus souvent les patients âgés de 40 à 60 ans. Une prédominance masculine est observée avec un ratio H : F estimé à environ 2:1 ou 3:1. L'incidence de la FRP est inconnue, mais est estimée à 1 pour 200 000 à 500 000 par an. |
Il est difficile de déterminer l'incidence réelle des hémorroïdes car de nombreux patients ne consultent pas leur médecin. La prévalence varierait entre 4% et 40%. La prévalence est la plus élevée chez les patients caucasiens âgés de 45 à 65 ans et les patients de statut socio-économique élevé. Cependant, cette observation peut être attribuée à un biais de sélection, car ce groupe a le plus grand accès aux soins de santé. Il s'agirait du troisième diagnostic gastro-intestinal le plus courant aux États-Unis avec environ 4 millions de visites chez le médecin et aux urgences chaque année. Environ 70% des Canadiens auront des symptômes d'hémorroïdes à un moment dans leur vie. [3][4][2]
Étiologies
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section décrit les étiologies de la maladie, c'est-à-dire ce qui cause la maladie (ex. le diabète de type 2 cause la néphropathie diabétique). Les étiologies doivent être identifiées avec le modèle Étiologies. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Parmi les étiologies les plus courantes d'occlusion de l'intestin grêle, on retrouve :
|
Les hémorroïdes sont associées à différentes conditions pathologiques: [2]
- la maladie pulmonaire obstructive chronique
- l'hypertrophie de la prostate
- la sténose urétrale
- une lésion occupant de l'espace dans l'abdomen comme une tumeur ovarienne ou un carcinome rectosigmoïde
- l'ascite
- la grossesse.
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition d'une maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | L'histopathologie doit figurer dans la section Examen paraclinique, et non dans la section physiopathologie. |
| Exemple: | Le VIP est une neurohormone composée de 28 acides aminés et appartenant à la famille des sécrétines-glucagon. Il est produit dans le système nerveux central ainsi que dans les neurones des voies gastro-intestinales, respiratoires et urogénitales. Il agit, via l'expression d'adénylate cyclase cellulaire (AMPc), à titre de vasodilatateur et de régulateur de l'activité des muscles lisses, de stimulateur de la sécrétion d'eau et d'électrolytes par le tractus intestinal, d'inhibiteur de la sécrétion d'acide gastrique et de promoteur du flux sanguin principalement dans le tractus gastro-intestinal. L'ensemble de ces éléments peuvent entraîner une hypokaliémie, une hyperglycémie, une hypomagnésémie et une hypercalcémie qui sont habituellement responsables de la présentation clinique. |
Les hémorroïdes sont des tissus vasculaires naturels dans la sous-muqueuse du canal anal et comprennent du tissu conjonctif lâche, du muscle lisse (muscle de Treitz) et des vaisseaux sanguins avec de nombreuses connexions artérioveineuses. Les hémorroïdes sont irriguées par les artères hémorroïdales supérieures, moyennes et inférieures. Le drainage veineux se fait par les veines hémorroïdales inférieures et moyennes qui finissent par s'écouler dans les veines iliaques. Les hémorroïdes contribuent à la continence fécale via leur engorgement conduisant à une fermeture complète de l'anus empêchant ainsi les fuites fécales. Les coussins vasculaires reviennent à leur taille normale après la fin de l'effort.
La physiopathologie exacte de la maladie hémorroïdaire reste mal comprise et est considérée comme multifactorielle. Les hémorroïdes sont associées à des conditions pathologiques qui entraînent une augmentation de la pression intra-abdominale. Ces conditions mènent à des hémorroïdes symptomatiques en provoquant une diminution du retour veineux des veines hémorroïdales puis à une dilatation pathologique des coussins vasculaires.
En outre, les régimes pauvres en fibres conduisent à des selles dures et à une augmentation de l'effort à la défécation. Les selles dures peuvent endommager les tissus et provoquer des saignements. De plus, les fibres du muscle de Treitz qui supportent normalement les hémorroïdes, peuvent s'atrophier avec l’âge, ce qui peut conduire à un prolapsus des hémorroïdes. Cela explique pourquoi les personnes âgées sont plus symptomatiques.
Les hémorroïdes se produisent généralement à trois endroits: en position latérale gauche, antérieure droite et postérieure droite. Les hémorroïdes sont irriguées par les artères hémorroïdales supérieures, moyennes et inférieures.[5][2]
Présentation clinique
Toute contribution serait appréciée.
| Description: | Cette section contient la sous-section optionnelle Facteurs de risque et les sous-sections obligatoires Questionnaire et Examen clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: |
(Aucun texte)
(Texte)
(Texte)
(Texte) |
Facteurs de risque
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les facteurs de risque de la maladie. Ces facteurs de risque peuvent être des maladies, des anomalies génétiques, des caractéristiques individuelles (l'âge, le sexe, l'origine ethnique, un certain type d'alimentation), etc. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Facteur de risque |
| Commentaires: |
|
| Exemple: | Les facteurs de risque de l'infarctus du myocarde sont :
|
Les facteurs de risque favorisant l'apparition d'hémorroïdes internes sont les suivants: [6][7][8]
- la constipation
- les antécédents familiaux
- la diarrhée
- tout ce qui augmente la pression intra-abdominale (ex: le levage de charges lourdes, la toux chronique, la grossesse, l'accouchement, les vomissements)
- une consommation insuffisante de fibres et d'eau
- l'obésité
- le sexe anal.
Questionnaire
Toute contribution serait appréciée.
| Description: | Cette section traite des symptômes à rechercher à l'anamnèse (questionnaire). Les symptômes sont ressentis et exprimés par les patients. |
| Formats: | Liste à puces |
| Balises sémantiques: | Symptôme, Élément d'histoire |
| Commentaires: |
|
| Exemple: | Les symptômes de l'infarctus du myocarde sont :
D'autres éléments à rechercher au questionnaire de l'infarctus sont :
Il est parfois pertinent de mentionner des symptômes qui sont absents, comme dans la pharyngite à streptocoque. Les symptômes de la pharyngite à streptocoque sont :
|
Les patients souffrant d'hémorroïdes internes peuvent rapporter les symptômes suivants: [9][10]
- des démangeaisons ou du prurit
- des saignements indolores, couleur rouge vif se produisant à la fin d'une selle
- de la douleur intense (surtout si hémorroïdes thrombosées ou étranglées)
- une sensation de brûlure
- une protusion
- l'écoulement de mucus
- l'enflure
- difficulté durant le nettoyage de la région périanale
- avoir l'impression d'être assis sur un objet étranger
- une forte envie de déféquer ou une sensation de défécation incomplète (si prolapsus interne)
- salissure ou humidité
Examen clinique
Toute contribution serait appréciée.
| Description: | Cette section traite des signes à rechercher lors de l'examen clinique. |
| Formats: | Liste à puces |
| Balises sémantiques: | Examen clinique, Signe clinique |
| Commentaires: |
|
| Exemple: | L'examen physique de l'appendicite démontrera les éléments suivants :
|
L'examen physique peut révéler les signes suivants:
- signes de maladie hépatique, ex: ascite
- signes de maladie pulmonaire obstructive chronique, ex: hyperinflation pulmonaire, insuffisance cardiaque droite, fonte musculaire généralisée, etc.
- signes de constipation, ex: distension abdominale, impaction fécale, etc.
Un examen anorectal est idéalement effectué en position couchée sur le ventre pour une exposition maximale du périnée et de l'anus, mais peut être réalisé en décubitus latéral ou en position de lithotomie.
- des lésions de grattage
- des marisques
- un saignement.
Les hémorroïdes internes ne sont pas détectables au toucher rectal. Cet examen permet toutefois de détecter: [2][11]
- les masses
- l'induration
- la sensibilité et la douleur
- le tonus du sphincter
- la présence d'abcès.
Examens paracliniques
Toute contribution serait appréciée.
| Description: | Cette section concerne les tests à demander lorsque la maladie est suspectée et les résultats attendus en présence de la maladie. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique |
| Commentaires: |
|
| Exemple: | Les examens suivants sont utiles dans la démarche d'investigation du VIPome :
|
Différents types d'endoscopie sont utiles au diagnostic des hémorroïdes internes étant donné que l'examen clinique seul ne permet pas toujours de déterminer leur présence. [2][12][13]
- Anuscopie
- permet d'observer les hémorroïdes internes, un prolapsus
- Rectoscopie:
- indiquée en présence de signaux d'alarme: saignement, perte de poids, modification des habitudes intestinales ou anémie
- Colonoscopie:
- indiqué si anémie ou symptômes vagues chez un patient de plus de 40 ans
- élimine présence de néoplasie.
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Alors que les sections Questionnaire, Examen clinique et Examens paracliniques servent à énumérer, cette section sert à intégrer tous ces éléments pour discuter du raisonnement du clinicien. C'est en quelque sorte la manière dont les cliniciens réfléchissent lorsque confrontés à cette maladie : c'est la section par excellence pour l'enseignement. |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Le diagnostic des hémorroïdes est clinique. Il faut porter attention à la présence de facteurs de risque comme la constipation, les habitudes de défécation, les symptômes comme le saignement rectal (elles sont la cause la plus fréquente de saignement rectal) et le prurit. Le questionnaire médicale est suivi de l'examen rectal et doit inclure une anuscopie pour visualiser l'hémorroïde. En présence de douleur, Il est important de rechercher d'autres causes de douleur telles que des fissures ou une excoriation périnéale.
Diagnostic
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite de la manière dont on peut diagnostiquer une maladie en tenant compte de l'histoire, de l'examen clinique et des investigations. C'est dans cette section que se retrouveront les critères permettant d'infirmer ou de confirmer la présence de la maladie (lorsqu'ils existent). |
| Formats: | Texte, Liste à puces, Tableau |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | L'asystolie est un diagnostic électrocardiographique. L'absence d'activité électrique chez un patient inconscient sans pouls permet de confirmer le diagnostic, tout en s'assurant qu'il n'y a pas de cable débranché et que la calibration du moniteur est adéquate.
Selon le Fourth Universal Definition of Myocardial Infarction, l'infarctus aigu du myocarde est diagnostiqué lorsqu'il y a :
|

Le diagnostic est posé après un examen rectal par anuscopie. Les hémorroïdes internes sont ensuite classées en quatre grades (voir tableau suivant). Cette classification permet d'orienter leur prise en charge.
| Grade | Caractéristiques |
|---|---|
| I |
|
| II |
|
| III |
|
| IV |
|
Diagnostic différentiel
Toute contribution serait appréciée.
| Description: | Cette section traite du diagnostic différentiel de la maladie, c'est-à-dire aux autres diagnostics à évoquer lorsque confronté à ce diagnostic. |
| Formats: | Liste à puces |
| Balises sémantiques: | Diagnostic différentiel |
| Commentaires: |
|
| Exemple: | Le diagnostic différentiel de l'appendicite comprend :
|
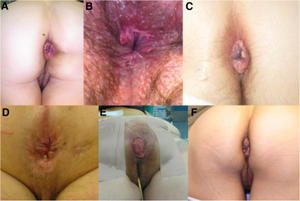
Les diagnostics à écarter sont les suivants: [2]
- les hémorroïdes externes
- l'abcès périanal
- la fistule anale
- le cancer anal
- la fissure anale
Traitement
Toute contribution serait appréciée.
| Description: | Cette section décrit le traitement de la maladie. |
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | Traitement, Traitement pharmacologique |
| Commentaires: |
|
| Exemple: | |
Traitement médical
Le traitement conservateur est le traitement de première intention chez tous les patients et est la seule optione de traitement chez les patients asymptomatiques. Il comprend:[14][15]
- des émollients fécaux ou laxatifs osmotiques (ex: le polyéthylène glycol, le docusate de sodium, etc.)
- des suppléments de fibre (ex: psyllium 1 à 2 cuillère à thé PO die à tid avec beaucoup d'eau)
- les analgésiques pour la douleur
- oral : anti-inflammatoires non stéroïdiens, acétaminophène
- onguent analgésique (lidocaïne 5%, pramoxine 1%) et stéroïdien (hydrocortisone 0.5 ou 1%): soulagent la douleur, les démangeaisons et l'enflure, mais l'usage à long terme est à éviter
- injection d’un anesthésique local : peu utilisé, car courte durée d’action
- l'eau d'hamamélis (ex: lingettes Tucks): soulage les démangeaisons et l’enflure, à utiliser après chaque selle
- le sulfate de zinc: offre une barrière protectrice à la peau et prévient l'irritation et l'inflammation
Ces mesures médicales conservatrices peuvent réduire l'effort au passage des selles. Les autres mesures comprennent: [16][2][17]
- l'activité physique régulière
- le maintien d'une bonne hygiène anale
- une augmentation de l'apport en fibres alimentaires (25 g / jour pour les femmes et 38 g / jour pour les hommes)
- un apport hydrique suffisant (minimum 8 verres d'eau / jour)
- les bains de siège[Notes 1]
- éviter l'essuyage excessif
- limiter le temps passé aux toilettes à 3 à 5 minutes.
Traitement chirurgical
En cas d'échec au traitement médical, il existe différentes options de traitement chirurgical. Le choix du mode de traitement va dépendre du grade de l'hémorroïde et de l'état de santé du patient entre autres. Les traitements non-excisionnels sont effectués en ambulatoire sans anesthésie tandis que l'hémorroïdectomie se déroule en salle d'opération. Le tableau suivant résume les principales techniques utilisées de nos jours ainsi que leurs principales caractéristiques. [13][18][2]
| Type | Technique | Indication | Description de la procédure | Commentaires |
|---|---|---|---|---|
| Non-excisionnel | Ligature élastique (de Barron) | Principalement pour grades II et III
(SANS composante externe importante) |
|
|
| Photocoagulation | Grades I, II ou III |
|
||
| Cautérisation ou laser | Principalement pour les grades I et II (III et IV) |
|
| |
| Sclérothérapie | si contre-indication à la ligature de Barron (ex: prise d'anticoagulant) |
|
| |
| Ligature par sutures | Grade III |
|
| |
| Excisionnel
(hémorroïdectomie) |
Milligan-Morgan
(ouverte) |
|
|
|
| Ferguson (fermée) |
|
| ||
| Whitehead |
|
| ||
| Stapled (agraffée) |
|
|
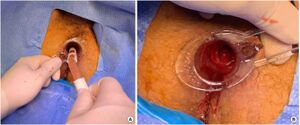
En présence d'hémorroïdes étranglées, il faut effectuer une hémorroïdectomie en urgence:
- éviter la technique fermée
- garder les plaies ouvertes vu le risque élevé de sepsis péri-anal et dommage au sphincter (pyémie portale possible via système porte)

Complications
Il peut y avoir plusieurs complications après les différentes procédures utilisées pour traiter les hémorroïdes: [23][24]
- un saignement précoce (<24h) ( chez 1% des patients): dû au saignement de la plaie
- un saignement retardé (5-10j) (chez 0,5-4% des patients après ligature élastique): dû à la séparation précoce du paquet ligaturé avant la thrombose adéquate du pédicule artériel
- une douleur intense
- traitée avec anti-inflammatoires non stéroïdiens et narcotiques oraux
- une ulcération
- un sepsis périnéal
- chez les patients immunosupprimés
- accompagnée de fièvre, d'œdème périnéal et des douleurs et de rétention urinaire
- nécessite un traitement antibiotique à large spectre et un drainage chirurgical
- la rétention urinaire (chez 15% des patients)
- nécessite de limiter l'apport liquidien per-opératoire à 250 mL
- la sténose anale (complication rare de l'hémorroïdectomie, chez 0 à 6% des patients)
- prise en charge par une dilatation anale et une modification du régime alimentaire
- peut être prévenue en laissant 1 cm de muqueuse normale entre les résections
- un trauma au sphincter
- une incontinence fécale (chez 2 à 12% des patients)
- une impaction fécale (chez 0,4% des patients).
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Le tableau suivant résume la prise en charge des principales complications postopératoire du traitement chirurgical des hémorroïdes internes:[25][26]
| Complication | Prise en charge |
|---|---|
| la douleur postopératoire |
|
| le saignement |
|
| l'hémorragie secondaire |
|
| la sténose anale |
|
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
Les principales complications de l'hémorroïde interne sont les suivantes: [2][27][28]
- la thrombose
- l'étranglement
- la nécrose de la peau
- l'infection ou la formation d'abcès
- l'anémie en cas de saignement chronique.
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
Le pronostic des hémorroïdes internes est bon. La plupart des hémorroïdes internes se résolvent avec un traitement médical conservateur avec un taux de récidive de 10 à 50% sur 5 ans. Les techniques chirurgicales sans résection comme la ligature élastique sont associées à un taux de récidive d'environ 30-50% après 5 ans, tandis que le taux de récidive après une hémorroïdectomie chirurgicale sont inférieurs à 5%.[29][2][30]
Prévention
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des mesures préventives et du dépistage précoce de la maladie (lorsque pertinent). |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La prévention primaire consiste à la prise en charge des facteurs de risque :
|
Le traitement conservateur est considéré comme un traitement de première intention des hémorroïdes symptomatiques. Ces modifications peuvent réduire la tension et la pression pure associées au passage des selles. Cela atténue la congestion et permet aux coussins hémorroïdes de revenir à leur état naturel et non pathologique. Ces mesures additionnelles peuvent également contribuer à prévenir l'apparition des hémorroïdes: [31]
- Réduire l'effort et la durée de défécation
- Éviter les vêtements serrés qui irritent la région périanale
- Faire des exercices de Kegel pour renforcer les muscles du plancher pelvien.
Notes
- ↑ Les bains de siège peuvent aider à l'hygiène et peuvent soulager les démangeaisons, la douleur et les brûlures. Ils doivent être chauds (environ 40 degrés celsius) et le temps de trempage doit être limité à 15 minutes. Les patients doivent être avertis d'éviter d'ajouter des sels, des lotions ou des huiles à l'eau car ils peuvent provoquer une inflammation.
Références
- Cet article a été créé en partie ou en totalité le 2021/03/04 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- Cette page a été modifiée ou créée le 2021/01/26 à partir de Internal Hemorrhoid (StatPearls / Internal Hemorrhoid (2020/08/08)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30725867 (livre).
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/6605842
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 et 2,10 Rodrigue F. Fontem et Daniel Eyvazzadeh, StatPearls, StatPearls Publishing, (PMID 30725867, lire en ligne)
- ↑ (en-US) « What are Hemorroids? », sur Canadian Digestive Health Foundation (consulté le 5 mars 2021)
- ↑ J. F. Johanson et A. Sonnenberg, « The prevalence of hemorrhoids and chronic constipation. An epidemiologic study », Gastroenterology, vol. 98, no 2, , p. 380–386 (ISSN 0016-5085, PMID 2295392, DOI 10.1016/0016-5085(90)90828-o, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/18506529
- ↑ Rodrigue F. Fontem et Daniel Eyvazzadeh, StatPearls, StatPearls Publishing, (PMID 30725867, lire en ligne)
- ↑ A Le Quellec, P. Bories, J. C. Rochon et J. M. Garrigues, « [Portal hypertension and hemorrhoids. Cause effect relationship?] », Gastroenterol. Clin. Biol., vol. 12, no 8–9, , p. 646–8 (lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 4 mars 2021)
- ↑ Rodrigue F. Fontem et Daniel Eyvazzadeh, StatPearls, StatPearls Publishing, (PMID 30725867, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 4 mars 2021)
- ↑ Evgeny A. Zagriadskiĭ, Alexey M. Bogomazov et Evgeny B. Golovko, « Conservative Treatment of Hemorrhoids: Results of an Observational Multicenter Study », Advances in Therapy, vol. 35, no 11, , p. 1979–1992 (ISSN 1865-8652, PMID 30276625, Central PMCID 6223991, DOI 10.1007/s12325-018-0794-x, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 5 mars 2021)
- ↑ 13,0 et 13,1 Timothy Mott, Kelly Latimer et Chad Edwards, « Hemorrhoids: Diagnosis and Treatment Options », American Family Physician, vol. 97, no 3, , p. 172–179 (ISSN 1532-0650, PMID 29431977, lire en ligne)
- ↑ Aaron Lawrence et Emily R. McLaren, StatPearls, StatPearls Publishing, (PMID 29763185, lire en ligne)
- ↑ Timothy Mott, Kelly Latimer et Chad Edwards, « Hemorrhoids: Diagnosis and Treatment Options », American Family Physician, vol. 97, no 3, , p. 172–179 (ISSN 0002-838X et 1532-0650, lire en ligne)
- ↑ C. P. Gibbons, J. J. Bannister et N. W. Read, « Role of constipation and anal hypertonia in the pathogenesis of haemorrhoids », The British Journal of Surgery, vol. 75, no 7, , p. 656–660 (ISSN 0007-1323, PMID 3416121, DOI 10.1002/bjs.1800750712, lire en ligne)
- ↑ Aaron Lawrence et Emily R. McLaren, StatPearls, StatPearls Publishing, (PMID 29763185, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29083587
- ↑ Timothy Mott, Kelly Latimer et Chad Edwards, « Hemorrhoids: Diagnosis and Treatment Options », American Family Physician, vol. 97, no 3, , p. 172–179 (ISSN 0002-838X et 1532-0650, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 5 mars 2021)
- ↑ (en) Bradley R. Davis, Steven A. Lee-Kong, John Migaly et Daniel L. Feingold, « The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids », Diseases of the Colon & Rectum, vol. 61, no 3, , p. 284–292 (ISSN 0012-3706, DOI 10.1097/DCR.0000000000001030, lire en ligne)
- ↑ Kheng-Seong Ng, Melanie Holzgang et Christopher Young, « Still a Case of “No Pain, No Gain”? An Updated and Critical Review of the Pathogenesis, Diagnosis, and Management Options for Hemorrhoids in 2020 », Annals of Coloproctology, vol. 36, no 3, , p. 133–147 (ISSN 2287-9714 et 2287-9722, PMID 32674545, Central PMCID PMC7392573, DOI 10.3393/ac.2020.05.04, lire en ligne)
- ↑ Rodrigue F. Fontem et Daniel Eyvazzadeh, StatPearls, StatPearls Publishing, (PMID 30725867, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 4 mars 2021)
- ↑ Kheng-Seong Ng, Melanie Holzgang et Christopher Young, « Still a Case of “No Pain, No Gain”? An Updated and Critical Review of the Pathogenesis, Diagnosis, and Management Options for Hemorrhoids in 2020 », Annals of Coloproctology, vol. 36, no 3, , p. 133–147 (ISSN 2287-9714, PMID 32674545, Central PMCID 7392573, DOI 10.3393/ac.2020.05.04, lire en ligne)
- ↑ (en) Bradley R. Davis, Steven A. Lee-Kong, John Migaly et Daniel L. Feingold, « The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids », Diseases of the Colon & Rectum, vol. 61, no 3, , p. 284–292 (ISSN 0012-3706, DOI 10.1097/DCR.0000000000001030, lire en ligne)
- ↑ (en) « Hemorrhoids natural history, complications and prognosis - wikidoc », sur www.wikidoc.org (consulté le 4 mars 2021)
- ↑ Marllus Braga Soares, Marcos Bettini Pitombo, Francisco Lopes Paulo et Paulo Cezar de Castro, « Partial stapled hemorrhoidopexy: clinical aspects and impact on anorectal physiology », Revista Do Colegio Brasileiro De Cirurgioes, vol. 44, no 3, , p. 278–283 (ISSN 1809-4546, PMID 28767804, DOI 10.1590/0100-69912017003010, lire en ligne)
- ↑ S. P. Brodovskyi, A. G. Iftodiy et I. M. Kozlovska, « [ОPTIMIZATION OF SURGICAL TREATMENT OF HEMORRHOIDAL DISEASE STAGES III-IV] », Klinichna Khirurhiia, no 2, , p. 10–12 (ISSN 0023-2130, PMID 30272930, lire en ligne)
- ↑ (en) « Hemorrhoids natural history, complications and prognosis - wikidoc », sur www.wikidoc.org (consulté le 6 mars 2021)
- ↑ M Guttenplan, « The Evaluation and Office Management of Hemorrhoids for the Gastroenterologist », Curr Gastroenterol Rep, vol. 19, no 7, , p. 30 (DOI 10.1007/s11894-017-0574-9, lire en ligne)
