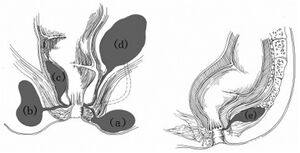
Abcès périanal
| Maladie | |||
 | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Position antalgique, Écoulement purulent, Saignement rectal, Douleur exquise, Masse sous-cutanée, Induration cutanée, Érythème cutané , Température corporelle élevée | ||
| Symptômes |
Frisson, Douleur anale, Diarrhée , Constipation , Température corporelle élevée | ||
| Diagnostic différentiel |
Folliculite bactérienne, Colite ulcéreuse, Hidradénite suppurée, Fistule anale, Abcès anorectal, Tumeur maligne, Traumatisme anal, Infection transmise sexuellement, Abcès de Bartholin, Abcès ischiorectal, ... [+] | ||
| Informations | |||
| Terme anglais | Perianal abscess | ||
| Wikidata ID | Q2071131 | ||
| SNOMED CT ID | 82127005 | ||
| Spécialités | Chirurgie générale, Médecine d'urgence | ||
| |||


L'abcès périanal est une collection de pus localisée au bord de l'anus. S'il n'est pas traité, il peut s'étendre dans l'espace ischiorectal ou dans l'espace intersphinctérien, puisque ces zones sont contiguës à l'espace périanal.[1][2] Il est le sous-type le plus fréquent des abcès anorectaux.
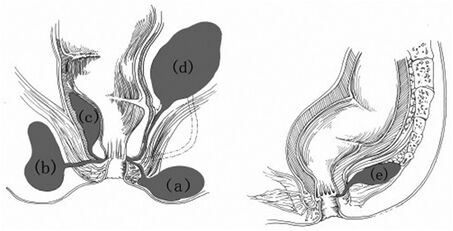
Épidémiologie
Les abcès périanaux sont le type d'abcès anorectal le plus courant. La prévalence des abcès périanaux et des abcès anorectaux, en général, est sous-estimée, car plusieurs patients ne vont pas consulter et certains abcès sont auto-résolutifs. De plus, la présentation clinique peut s'apparenter à celle d'hémorroïdes symptomatiques et déterminer le patient à ne pas consulter. L'âge moyen à la présentation est de 40 ans et les hommes adultes sont deux fois plus susceptibles que les femmes de développer un abcès.[3][4]
Étiologies
Environ 90 % de tous les abcès anorectaux sont causés par une obstruction non spécifique et une infection ultérieure des cryptes glandulaires du rectum ou de l'anus (origine cryptogénique[note 1]). Un abcès périanal est un type d'abcès anorectal confiné à l'espace périanal. D'autres causes peuvent inclure la maladie de Crohn, ainsi que des traumatismes ou certains cancers. Les patients présentant des abcès récurrents ou complexes doivent être évalués pour une fistule anorectale sous-jacente ou une maladie de Crohn.[5][6][5][7]
Physiopathologie
Lors de leur présentation, les patients se plaignent généralement d'une douleur intense dans la région anale, qui est généralement présente depuis plusieurs jours. Cela est dû à une infection d'une glande anale qui ne se draine pas correctement à travers les cryptes anales. Les glandes anales se vident dans des conduits qui traversent le sphincter interne et se drainent dans les cryptes anales au niveau de la ligne dentée. L'infection de ces glandes, si elle n'est pas suffisamment drainée, formera un abcès qui peut se propager le long de plusieurs plans, tels que les espaces périanaux ou périrectaux. Une fois qu'une collection de fluide se forme, elle peut se propager le long du chemin de moindre résistance, qui se situe généralement dans l'espace intersphinctérien et d'autres espaces potentiels, tels que l'espace supralévatorien ou l'espace ischiorectal.[8][9][7]
Des bactéries aérobies et anaérobies peuvent être à l'origine de ces abcès, notamment Bacteroïdes fragilis, Peptostreptococcus, Prevotella, Fusobacterium, Porphyromonas, Clostridium, Staphylococcus aureus, Streptococcus et Escherichia coli.
Présentation clinique
Facteurs de risque
Les facteurs de risque sont les suivants :[10][7][11]
- le tabagisme
- le VIH
- la prise d'immunosuppresseurs
- le diabète
- l'obésité
- sexe masculin
- la maladie de Crohn.
Questionnaire
Ces abcès peuvent provoquer une gêne importante pour les patients. Les principales plaintes des patients sont :[7]
- une douleur anale aiguë, constante, sourde, lancinante, dépendante ou indépendante de la défécation
- des frissons et de la fièvre
- la constipation
- la diarrhée.
Si l'abcès s'évacue spontanément, on peut noter :
Examen clinique
Lors de l'examen physique, les aspects suivants sont à surveiller :
- les signes vitaux dénoteront parfois de la fièvre
- au toucher rectal, on observera une masse fluctuante (parfois le patient refusera l'examen en raison de la douleur)
- à l'examen rectal, on notera un érythème périanal, une induration cutanée et une douleur exquise
- une position antalgique (assis sur la fesse controlatérale).
Examens paracliniques
Il n'est souvent pas nécessaire de procéder à des examens paracliniques complémentaires. Si le cas est atypique ou si on craint une situation plus grave (exemple : gangrène de Fournier en installation), on peut demander des bilans supplémentaires.
Imagerie
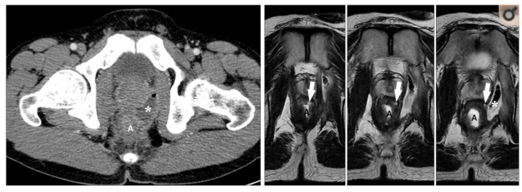
S'il y a suspicion clinique d'abcès périanal en l'absence des signes cliniques mentionnés (ex. : en présence de douleur anorectale significative inexpliquée ou chez le patient immunosupprimé), d'autres examens pourraient être réalisés :
- L'imagerie par résonance magnétique (IRM) : c'est la méthode d'imagerie de choix. Contrairement à la tomodensiométrie, l'IRM permet de détecter la présence de fistule associée à l'abcès.
- La tomodensiométrie : cette méthode peut manquer de petits abcès chez les patients immunosupprimés. Elle permet de bien voir les complications d'un processus d'abcédation plus extensif que prévu.
- L'échographie anorectale : peut être utilisée, mais la douleur limite son usage et elle est très peu accessible.[12][13][14][7]
Laboratoires
Les tests de laboratoire révèlent généralement une leucocytose. Cependant, un traitement est indiqué, même en l'absence de leucocytose.
Approche clinique
Le patient se présente habituellement pour une douleur et une enflure périanale, mais pourrait aussi avoir de la fièvre. Au questionnaire, il faut porter une attention particulière aux antécédents personnels de chirurgie anorectale et de comorbidités du système digestif, génito-urinaire ou gynécologique.[15]
Il est important d'effectuer un examen physique qui comprend un examen rectal et un toucher rectal. L'examen peut révéler un érythème et de la douleur à la palpation. On peut également exclure la présence de fissure, d'hémorroïde ou de sinus pilonidal.[15]
Des investigations paracliniques sont rarement nécessaires pour confirmer la suspicion clinique. Toutefois, si le diagnostic est incertain, d’autres pathologies peuvent être éliminées avec une IRM ou une tomodensitométrie.[15]
Les analyses de laboratoires ne sont habituellement pas nécessaires, sauf si on suspecte une infection systémique (ex. : chez les patients immunosupprimés ou diabétiques, signes de bactériémie, sepsis, etc.).[15]
Une fois le diagnostic effectué, le patient devra être dirigé rapidement en chirurgie pour une incision et un drainage.[15]
Diagnostic
Le diagnostic de l'abcès périanal peut être posé durant l'examen clinique en observant la présence d'induration et de rougeur dans la région périanale. Le toucher rectal permet également d'identifier l'abcès, s'il n'est pas visible de l'extérieur.
Diagnostic différentiel
Le diagnostic différentiel d'un abcès périanal comprend :[7][16]
- un abcès anorectal complexe (abcès ischiorectal, abcès intersphinctérien, abcès supralévatorien)
- un traumatisme anal
- une fissure anale
- une fistule anale
- une hémorroïde externe thrombosée
- un kyste pilonidal
- une cellulite
- la maladie de Crohn
- la colite ulcéreuse
- une tumeur maligne
- une proctite
- une infection transmise sexuellement
- l'abcès de Bartholin
- une folliculite
- l'hidradénite suppurée.
Traitement
Chirurgical
Les abcès périanaux sont une indication pour une incision et un drainage rapides. L'administration d'antibiotiques seule est inadéquate et inappropriée.
L'incision et le drainage sont généralement effectués en milieu clinique ou à l'urgence. Une anesthésie locale avec de la lidocaïne à 1 % avec ou sans épinéphrine peut être administrée aux tissus environnants.
Durant la procédure
- Une incision en croix ou elliptique est pratiquée aussi près que possible du bord anal pour raccourcir toute formation potentielle de fistule.
- Une palpation émoussée est utilisée pour s'assurer qu'aucune loculation d'abcès n'est manquée.
- On irrigue également la cavité avec du NaCl.
- Il est utile, avant la fin de la procédure, d'exciser un lambeau cutané de l'incision en croix ou des extrémités des quatre lambeaux cutanés, pour assurer un drainage adéquat et empêcher une cicatrisation prématurée de la peau et recréer un abcès.
À la fin de la procédure
- Une mèche de coton stérile peut être placée initialement pour l'hémostase, puis on la retire le lendemain. On évite de devoir changer de mèche au quotidien en laissant une incision large à la peau et en encourageant les bains de siège d'eau tiède. Le changement de mèche quotidien peut être utilisé en outre pour la guérison par intention secondaire dans un cas de récidive.
- Les patients devraient être informés de nettoyer régulièrement la plaie et le site de drainage. Les bains de siège peuvent aider à soulager la douleur et favoriser l'hygiène.[7]
Des abcès plus étendus peuvent nécessiter un examen adéquat sous anesthésie générale dans le but de :
- assurer un drainage de toutes les logettes
- évacuer le pus et les caillots
- débrider au besoin
- identifier la présence de fistule anale.[5][7]
Si un court trajet de fistule est retrouvé et qu'il n'implique pas de fibres sphinctériennes, une fistulotomie de première intention peut être pratiquée.
Antibiotiques
Une prophylaxie antibiotique à large spectre digestif est recommandée avant le drainage chez certains patients :[17]
- avec une histoire d'endocardite infectieuse
- atteints d'une maladie cardiaque congénitale
- porteurs de valves prosthétiques
- transplantés cardiaque aussi atteints d'une valvulopathie.
Une fois l'incision et le drainage effectués, il n'est pas nécessaire d'administrer des antibiotiques, à moins que certains problèmes médicaux en nécessitent l'utilisation. De telles conditions comprennent :[5][18][7]
- une cardiopathie valvulaire
- l'immunosuppression
- le diabète
- une cellulite extensive associée
- une septicémie
- la présence de signes d'infection systémique.
Un traitement à large spectre avec une couverture des pathogènes du tractus gastro-intestinal et des anaérobies est indiqué. Un régime antibiotique composé de métronidazole (500 mg PO TID) et de ciprofloxacine (500 mg PO BID) est habituellement prescrit.[19] La durée de traitement varie de 5 à 10 jours. Un traitement antibiotique permettrait de prévenir la formation de fistule et de réduire le risque de récurrence d'abcès chez les patients présentant un abcès compliqué.[20]
Suivi
Après le traitement, le patient a besoin d'un contrôle de la douleur et se verra prescrire des laxatifs ou de suppléments de fibres pour éviter la constipation. De plus, il est pertinent de lui faire un enseignement sur la façon d'effectuer correctement des bains de siège.
Les antibiotiques ambulatoires sont rarement indiqués mais doivent être envisagés si le patient présente des signes d'infection systémique, tels que la fièvre ou une leucocytose élevée sur une cellulite marquée. Les cultures et les analyses de sensibilité de l'organisme responsable sont rarement utiles (souvent polymicrobiens).[21][7]
En raison d'un taux de récidive élevé, tous les patients doivent être suivis jusqu'à la guérison complète, ce qui peut prendre jusqu'à 8 semaines. De plus, jusqu'à un tiers des patients peuvent déjà avoir une fistule anale ou en développer une après leur abcès, ce qui est une autre raison pour un suivi rapproché. S'il y a un abcès récurrent, une évaluation plus approfondie est nécessaire pour éliminer la possibilité de la maladie de Crohn, du VIH, d'un cancer ou de toute autre étiologie sous-jacente.[7]
Complications
Les complications de l'abcès périanal sont les suivantes :[5][22][7]
- un sepsis
- la formation de fistule anale (secondaire au processus de la maladie lui-même ou à une intervention chirurgicale)
- l'incontinence fécale (secondaire au processus pathologique lui-même ou à une intervention chirurgicale)[7]
- un abcès récurrent
- une gangrène de Fournier.
Évolution
Avec un drainage approprié et rapide, la mortalité par abcès périanal est très faible. Cependant, les patients immunosupprimés, ceux atteints de la maladie de Crohn ou ceux dont l'abcès est détecté tardivement peuvent développer une maladie potentiellement mortelle, telle que la gangrène de Fournier[23][24]. De plus, environ un tiers des patients en bonne santé développe une fistule secondaire soit au processus de la maladie elle-même, soit au drainage chirurgical.[23][7] Les patients opérés peuvent s'attendre à une convalescence rapide, soit quelques jours pour que la douleur s'estompe. Le déficit cutané se fermera en quelques semaines.
Un abcès non drainé chirurgicalement est plus à risque de complication vers une fistule complexe, une cellulite ou une fasciite. Toutefois, certains d'entre eux se draineront spontanément vers la crypte interne et se tariront d'eux-mêmes.
Prévention
Il existe peu de stratégies efficaces pour prévenir les abcès périanaux chez un patient par ailleurs en bonne santé. Garder la zone périanale propre et sèche pour éviter les lésions cutanées peut être utile. Les régimes riches en fibres peuvent théoriquement réduire le risque de blocage des glandes anales, mais leur efficacité n'a pas encore été démontrée. Si une cause sous-jacente a été identifiée, telle que la maladie de Crohn ou le VIH, le traitement de cette affection peut aider à réduire le risque de développer un abcès périanal.[7]
Notes
- ↑ Le terme cryptogénique est souvent utilisé pour décrire les abcès périanaux. Or, ce n'est pas dans le sens « origine d'une crypte », mais plutôt car le terme cryptogénique signifie « dont l'origine exacte n'est pas connue ».
Références
- Cette page a été modifiée ou créée le 2021/01/26 à partir de Perianal Abscess (StatPearls / Perianal Abscess (2020/06/27)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29083652 (livre).
- Cet article a été créé en partie ou en totalité le 2020/02/11 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- ↑ (en) Yong Sung Choi, Do Sun Kim, Doo Han Lee et Jae Bum Lee, « Clinical Characteristics and Incidence of Perianal Diseases in Patients With Ulcerative Colitis », Annals of Coloproctology, vol. 34, no 3, , p. 138–143 (ISSN 2287-9714 et 2287-9722, PMID 29991202, Central PMCID PMC6046543, DOI 10.3393/ac.2017.06.08, lire en ligne)
- ↑ (en) Kapil Sahnan, Samuel O Adegbola, Phillip J Tozer et Josef Watfah, « Perianal abscess », BMJ, , j475 (ISSN 0959-8138 et 1756-1833, DOI 10.1136/bmj.j475, lire en ligne)
- ↑ Karin Adamo, Gabriel Sandblom, Fredrik Brännström et Karin Strigård, « Prevalence and recurrence rate of perianal abscess--a population-based study, Sweden 1997-2009 », International Journal of Colorectal Disease, vol. 31, no 3, , p. 669–673 (ISSN 1432-1262, PMID 26768004, DOI 10.1007/s00384-015-2500-7, lire en ligne)
- ↑ D. R. Read et H. Abcarian, « A prospective survey of 474 patients with anorectal abscess », Diseases of the Colon and Rectum, vol. 22, no 8, , p. 566–568 (ISSN 0012-3706, PMID 527452, DOI 10.1007/BF02587008, lire en ligne)
- ↑ 5,0 5,1 5,2 5,3 et 5,4 Yong Sung Choi, Do Sun Kim, Doo Han Lee et Jae Bum Lee, « Clinical Characteristics and Incidence of Perianal Diseases in Patients With Ulcerative Colitis », Annals of Coloproctology, vol. 34, no 3, , p. 138–143 (ISSN 2287-9714, PMID 29991202, Central PMCID 6046543, DOI 10.3393/ac.2017.06.08, lire en ligne)
- ↑ Najjia N. Mahmoud, Yasmin Halwani, Sandra de Montbrun et Puja M. Shah, « Current management of perianal Crohn's disease », Current Problems in Surgery, vol. 54, no 5, , p. 262–298 (ISSN 1535-6337, PMID 28583256, DOI 10.1067/j.cpsurg.2017.02.003, lire en ligne)
- ↑ 7,00 7,01 7,02 7,03 7,04 7,05 7,06 7,07 7,08 7,09 7,10 7,11 7,12 7,13 et 7,14 David F. Sigmon, Bishoy Emmanuel et Faiz Tuma, StatPearls, StatPearls Publishing, (PMID 29083652, lire en ligne)
- ↑ Charlotte H. B. Deen-Molenaar, Timo Jordanov et Richelle J. F. Felt-Bersma, « Intersphincteric infection due to an anal fissure », International Journal of Colorectal Disease, vol. 31, no 3, , p. 727–728 (ISSN 1432-1262, PMID 25935451, DOI 10.1007/s00384-015-2227-5, lire en ligne)
- ↑ Andreas Ommer, Alexander Herold, Eugen Berg et Alois Fürst, « German S3 guideline: anal abscess », International Journal of Colorectal Disease, vol. 27, no 6, , p. 831–837 (ISSN 1432-1262, PMID 22362468, DOI 10.1007/s00384-012-1430-x, lire en ligne)
- ↑ Mahesh Gajendran, Priyadarshini Loganathan, Anthony P. Catinella et Jana G. Hashash, « A comprehensive review and update on Crohn's disease », Disease-a-month: DM, vol. 64, no 2, , p. 20–57 (ISSN 1557-8194, PMID 28826742, DOI 10.1016/j.disamonth.2017.07.001, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 13 février 2021)
- ↑ Deepak Chandwani, Richard Shih et Dennis Cochrane, « Bedside emergency ultrasonography in the evaluation of a perirectal abscess », The American Journal of Emergency Medicine, vol. 22, no 4, , p. 315 (ISSN 0735-6757, PMID 15258876, DOI 10.1016/j.ajem.2004.04.001, lire en ligne)
- ↑ Amela Sofic, Serif Beslic, Nedzad Sehovic et Jasmin Caluk, « MRI in evaluation of perianal fistulae », Radiology and Oncology, vol. 44, no 4, , p. 220–227 (ISSN 1581-3207, PMID 22933919, Central PMCID 3423712, DOI 10.2478/v10019-010-0046-4, lire en ligne)
- ↑ Nadia J. Khati, Nicole Sondel Lewis, Aletta Ann Frazier et Vincent Obias, « CT of acute perianal abscesses and infected fistulae: a pictorial essay », Emergency Radiology, vol. 22, no 3, , p. 329–335 (ISSN 1438-1435, PMID 25421387, DOI 10.1007/s10140-014-1284-3, lire en ligne)
- ↑ 15,0 15,1 15,2 15,3 et 15,4 (en) Jon D. Vogel, Eric K. Johnson, Arden M. Morris et Ian M. Paquette, « Clinical Practice Guideline for the Management of Anorectal Abscess, Fistula-in-Ano, and Rectovaginal Fistula », Diseases of the Colon & Rectum, vol. 59, no 12, , p. 1117–1133 (ISSN 0012-3706, DOI 10.1097/DCR.0000000000000733, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 13 février 2021)
- ↑ (en) Jon D. Vogel, Eric K. Johnson, Arden M. Morris et Ian M. Paquette, « Clinical Practice Guideline for the Management of Anorectal Abscess, Fistula-in-Ano, and Rectovaginal Fistula », Diseases of the Colon & Rectum, vol. 59, no 12, , p. 1117–1133 (ISSN 0012-3706, DOI 10.1097/DCR.0000000000000733, lire en ligne)
- ↑ William F. Wright, « Infectious Diseases Perspective of Anorectal Abscess and Fistula-in-ano Disease », The American Journal of the Medical Sciences, vol. 351, no 4, , p. 427–434 (ISSN 1538-2990, PMID 27079352, DOI 10.1016/j.amjms.2015.11.012, lire en ligne)
- ↑ Samuel Adegbola, « Medical and surgical management of perianal Crohn’s disease », Annals of Gastroenterology, (PMID 29507460, Central PMCID PMC5825943, DOI 10.20524/aog.2018.0236, lire en ligne)
- ↑ (en) Jon D. Vogel, Eric K. Johnson, Arden M. Morris et Ian M. Paquette, « Clinical Practice Guideline for the Management of Anorectal Abscess, Fistula-in-Ano, and Rectovaginal Fistula », Diseases of the Colon & Rectum, vol. 59, no 12, , p. 1117–1133 (ISSN 0012-3706, DOI 10.1097/DCR.0000000000000733, lire en ligne)
- ↑ Roland W. Xu, Ker-Kan Tan et Choon-Seng Chong, « Bacteriological study in perianal abscess is not useful and not cost-effective », ANZ journal of surgery, vol. 86, no 10, , p. 782–784 (ISSN 1445-2197, PMID 27226422, DOI 10.1111/ans.13630, lire en ligne)
- ↑ Kapil Sahnan, Samuel O. Adegbola, Phillip J. Tozer et Josef Watfah, « Perianal abscess », BMJ (Clinical research ed.), vol. 356, 02 21, 2017, j475 (ISSN 1756-1833, PMID 28223268, DOI 10.1136/bmj.j475, lire en ligne)
- ↑ 23,0 et 23,1 Wing Yan Mak, Oi Sze Mak, Choon Kin Lee et Whitney Tang, « Significant Medical and Surgical Morbidity in Perianal Crohn's Disease: Results from a Territory-Wide Study », Journal of Crohn's & Colitis, vol. 12, no 12, , p. 1392–1398 (ISSN 1876-4479, PMID 30165543, DOI 10.1093/ecco-jcc/jjy120, lire en ligne)
- ↑ Youwen Chen, Xueke Wang, Guoren Lin et Rukai Xiao, « Successful treatment following early recognition of a case of Fournier's scrotal gangrene after a perianal abscess debridement: a case report », Journal of Medical Case Reports, vol. 12, no 1, , p. 193 (ISSN 1752-1947, PMID 29945675, Central PMCID 6020361, DOI 10.1186/s13256-018-1697-9, lire en ligne)
