« Détresse néonatale (approche clinique) » : différence entre les versions
Aucun résumé des modifications |
Aucun résumé des modifications |
||
| Ligne 30 : | Ligne 30 : | ||
!Anomalies intrinsèques des voies respiratoires supérieures | !Anomalies intrinsèques des voies respiratoires supérieures | ||
| | | | ||
* [[Atrésie des choanes]]<ref group="note"><u>Atrésie des choanes</u>Malformation congénitale du nez la plus fréquente: présence d'un septum osseux unilatéral ou bilatéral obstruant le passage de l'air du nez vers le pharynx. | * [[Atrésie des choanes]]<ref group="note"><u>Atrésie des choanes</u>Malformation congénitale du nez la plus fréquente: présence d'un septum osseux unilatéral ou bilatéral obstruant le passage de l'air du nez vers le pharynx. En cas d'atrésie bilatérale, le bébé n'ayant pas le réflexe de respirer par la bouche, devient cyanosé lors d'efforts respiratoires importants ainsi qu'au moment des boires. Il résolution de la cyanose lors des cris et des pleurs. Le diagnostic est posé lorsqu'il y a une obstruction au passage d'une sonde d'aspiration nasopharyngée, à environ 3-4 cm dans le nasopharynx. Il faut rechercher d'autres anomalies congénitales associées (ex: [[Syndrome CHARGE]]).</ref>** | ||
En cas d'atrésie bilatérale, le bébé n'ayant pas le réflexe de respirer par la bouche, devient cyanosé lors d'efforts respiratoires importants | |||
* Encombrement par des sécrétions abondantes ou du sang** | * Encombrement par des sécrétions abondantes ou du sang** | ||
* [[Fente laryngo-trachéo-oesophagienne]] | * [[Fente laryngo-trachéo-oesophagienne]] | ||
* [[Fistule trachéo-oesophagienne]]/[[atrésie de l'oesophage]]** | * [[Fistule trachéo-oesophagienne]]/[[atrésie de l'oesophage]]** | ||
* [[Hémangiome sous-glottique]] | * [[Hémangiome sous-glottique]] | ||
* [[Laryngomalacie]], [[trachéomalacie]] ou [[laryngotrachéomalacie]]** | * [[Laryngomalacie]]<ref group="note"><u>Laryngomalacie</u>Il s'agit de la cause la plus fréquente de stridor chez le nourrisson. Souvent bénigne, la laryngomalacie se manifeste par un stridor et du tirage, le stridor étant plus important lors des boires, des pleurs et lorsque le bébé est agité. Le diagnostic se pose par laryngoscopie flexible. </ref>, [[trachéomalacie]] ou [[laryngotrachéomalacie]]** | ||
* [[Macroglossie]] | * [[Macroglossie]] | ||
* [[Papillome laryngé]] | * [[Papillome laryngé]] | ||
| Ligne 57 : | Ligne 47 : | ||
* Anomalies congénitales | * Anomalies congénitales | ||
* [[Déficit héréditaire en protéine B du surfactant]] | * [[Déficit héréditaire en protéine B du surfactant]] | ||
* [[Dysplasie bronchopulmonaire]]** | * [[Dysplasie bronchopulmonaire]]<ref group="note"><u>Dysplasie bronchopulmonaire</u>Il s'agit d'une des complications de la prématurité. Cette affection pulmonaire est causée par le recours prolongé à l'oxygène et la ventilation mécanique sur des poumons dont les structures vasculaires et alvéolaires sont en plein développement. Les facteurs de risque sont la prématurité, la restriction de croissance intra-utérine, la chorio-amnionite, la ventilation mécanique, l'oxygénothérapie, la persistance du canal artériel, les pneumonies et les infections nosocomiales. Le diagnostic peut être posé dans le contexte d'une oxygénothérapie > 21% d'une durée d'au moins 28 jours ou chez un patient de ≥ 36 semaines postmenstruelles . Il existe des critères plus précis du National Institute of Child Health and Human Development (NICHD). | ||
</ref>** | |||
* [[Emphysème interstitiel]] | * [[Emphysème interstitiel]] | ||
* [[Épanchement pleural]] (ex: [[chylothorax]]) | * [[Épanchement pleural]] <ref group="note"><u>Épanchement pleural</u> | ||
* Chylothorax: Causé par une malformation congénitale du système lymphatique ou une atteinte du canal thoracique en raison d'un traumatisme obstétrical ou chirurgical (ex: ligature du canal artériel). Peut entraîner une malnutrition et un déficit immunitaire par perte d'immunoglobulines et de lymphocytes. | |||
* Empyème pleural ou épanchement parapneumonique. | |||
* Epanchement séreux lié à une anasarque foetoplacentaire (hydrops foetalis). | |||
Le traitement repose sur des ponctions pleurales évacuatrices, et dans le cas d'un chylothorax, à l'installation d'un drain thoracique continu ainsi qu'une alimentation parentérale afin d'éviter la malnutrition par perte de lipides et protéines plasmatiques. </ref>(ex: [[chylothorax]]) | |||
* [[Hémorragie pulmonaire]] | * [[Hémorragie pulmonaire]] | ||
* [[Inhalation de méconium]]** | * [[Inhalation de méconium]]** | ||
| Ligne 121 : | Ligne 120 : | ||
=== Descriptions === | === Descriptions === | ||
<u>Hémorragie pulmonaire</u> | <u>Hémorragie pulmonaire</u> | ||
* Associé à la prématurité, hypoxie, insuffisance cardiaque ou anomalie de la coagulation | * Associé à la prématurité, hypoxie, insuffisance cardiaque ou anomalie de la coagulation | ||
| Ligne 329 : | Ligne 298 : | ||
# Surveillance de la diurèse pour dysfonction rénale par nécrose tubulaire aiguë | # Surveillance de la diurèse pour dysfonction rénale par nécrose tubulaire aiguë | ||
# Surveillance de la glycémie, calcémie et hémostase | # Surveillance de la glycémie, calcémie et hémostase | ||
== Notes == | == Notes == | ||
<references group="note" /> | <references group="note" /> | ||
Version du 28 février 2022 à 16:56
| Approche clinique | |
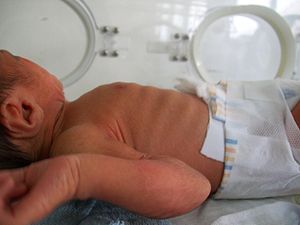 Tirage chez le nouveau-né | |
| Caractéristiques | |
|---|---|
| Informations | |
| Spécialité | Pédiatrie |
|
| |
Détresse néonatale (64)
La détresse néonatale est assez fréquente et est l'une des principales causes d'hospitalisation chez le nouveau-né en plus d'être une cause importante de morbidité et de mortalité néonatale.
La naissance est marquée par d'importants changements physiologiques pouvant révéler des pathologies chez le nouveau-né qui ne s'étaient pas manifesté au moment de la vie intra-utérine.
Épidémiologie
Plusieurs causes de détresse néonatale nécessitent une réanimation à la naissance. Environ 10% des nouveau-nés auront besoin d'une assistance respiratoire alors que < 1% nécessiteront une réanimation complexe[1].
Étiologies
Jusqu'à la 34-36ième semaine de grossesse, la production de surfactant par les pneumocytes de type II est immature, autant en terme de quantité que de qualité. De cette façon, la prématurité est associée à un plus grand risque de détresse respiratoire néonatale, notamment lorsque la naissance se produit à 34 semaines de gestation et moins[2][3]. Les autres facteurs de risque incluent les grossesses multiples et le diabète maternel. Le sexe masculin est également un facteur de risque.
Le risque de syndrome respiratoire diminue en cas de pré-éclampsie/éclampsie, d'hypertension maternelle, de rupture prolongée des membranes et la prise de corticostéroïdes chez la mère[4].
Dans le tableau ci-dessous, vous trouverez les différentes étiologies pouvant entrainer une détresse néonatale.
Descriptions
Hémorragie pulmonaire
- Associé à la prématurité, hypoxie, insuffisance cardiaque ou anomalie de la coagulation
- Chez le prématuré:
- Complication d'un canal artériel persistant
- Aggravation de l'état général du nouveau-né (hypotension, cyanose, pâleur, bradycardie/apnée) suivi de sécrétions rosâtres sortant de la bouche du bébé ou venant de la trachée.
- Traitement:
- Ventilation mécanique
- Transfusions de produits sanguins
- Surfactant exogène
- Mortalité élevée
Hernie diaphragmatique
- Asymétrie à l'auscultation pulmonaire
- Dépression de l'abdomen (abdomen scaphoïde)
- Ventilation mécanique peut aggraver la détresse respiratoire, car l'hernie provoque une distension gastrique
- Traitement: Intubation
Inhalation de méconium
- Peut causer un pneumothorax, pneumodiastin ou persistance de la circulation foetale (hypertension pulmonaire persistante)
- RXP= Infiltrats disséminés
- Si bébé a un bon état général, FC >100/min et présente une bonne respiration:
- Aspiration le contenue de l'oropharynx
- Si ne présente pas un bon état général et une mauvaise respiration
- Aspiration du contenue de l'oropharynx
- Intubation trachéale + aspiration trachéale
Hypertension pulmonaire persistante
- Cause un shunt droite-gauche à travers le canal artériel et le foramen ovale
- Réduction de la perfusion pulmonaire = hypoxémie
- SaO2 est plus grande au membre supérieur droit qu'aux membres inférieurs
- RXP= Diminution de la trame bronchovasculaire
Traitement=
- Oxygène
- Ventilation mécanique
- Agents vasodilatateurs des vaisseaux pulmonaires (ex: Oxyde nitrique)
Pneumothorax
- Toujours suspecter un pneumothorax en cas d'aggravation subite d'une détresse respiratoire chez un nouveau-né.
- Ventilation à pression positive augmente le risque de pneumothorax
Traitement:
- Évacuation de l'air à l'aide d'un drain thoracique mis au deuxième espace intercostal sur la ligne mid-claviculaire ou au quatrième espace intercostal sur la ligne axillaire antérieur.
Syndrome de détresse respiratoire du nouveau-né (maladie des membranes hyalines)
- Insuffisance de surfactant chez les poumons immatures
- Détresse respiratoire au cours des premières heures de vie
- RXP: Image réticulogranulaire «en verre dépoli» et un bronchogramme aérien
Traitement:
- Oxygénothérapie
- Ventilation non invasive
- Surfactant exogène
Tachypnée transitoire du nouveau-né
- Résorption tardive du liquide contenu dans les poumons
- Nouveau-né à terme
- Fréquent chez l'enfant née par césarienne
- Résolution spontanée en <24h
Évaluation clinique
Questionnaire
- Anamnèse de la grossesse et période périnatale
- Complications au cours de la grossesse
- Diabète, anémie HTA
- Infection virale ou bactérienne
- Prise de médicaments ou de drogues
- Naissance prématurée
- Complications au cours de la naissance ( césarienne, oligo/polyhydramnios, RPM, dystocie foetopelvienne, accouchement traumatique, anoxie, présence de méconium dans le liquide amniotique)
- Apgar bas
- Macrosomie ou RCIU
- Infection maternelle ou chorio-amniotite
- Complications au cours de la grossesse
- Anamnèse portant sur l'évènement
- Chronologie d'apparition de la détresse
- Évolution
- Difficultés aux boires
Examen clinique
Manifestations cliniques d'une détresse néonatale
- Hypoxie
- Tachypnée (fréquence respiratoire >60/min)
- Lorsqu'isolé = peut être causé par une acidose métabolique
- Tachycardie (fréquence cardiaque >160/min)
- Geignements respiratoires (grunting)
- Battements des ailes du nez
- Tirage
- Stridor = Obstruction des voies respiratoires supérieurs
- Absence ou diminution d'efforts respiratoires = origine centrale
- Cyanose isolé = Méthémoglobinémie
Manifestations cliniques évoquant une origine cardiaque
- Cyanose et désaturation peu ou pas améliorées par l'administration d'oxygène
- Aucune anomalie à l'auscultation pulmonaire sauf pour des crépitants aux bases pulmonaires qui peuvent être un signe d'insuffisance cardiaque
- Souffle cardiaque ou d'un galop
- Hépatomégalie
- Anomalies des pouls
- Pouls faibles ou absents (hypoplasie du coeur gauche)
- Pouls faibles ou absents aux membres inférieurs (coarctation de l'aorte)
- Pouls bondissants ( persistance du canal artériel)
Drapeaux rouges
Évaluation dès la naissance des différents éléments du score d'APGAR afin de déterminer l'état du nouveau-né. Le score d'APGAR permet d'évaluer l'état cardio-respiratoire et neurologique du nouveau-né, mais ne dicte pas en soi les manoeuvres de réanimation[4].
| Critères | 0 | 1 | 2 |
|---|---|---|---|
| Apparence (Coloration) | Cyanose | Cyanose des extrémités | Rosé |
| Pouls | Absent | < 100/min | > 100/min |
| Grimace (Réponse à la stimulation) | Absente | Grimace | Pleurs vigoureux |
| Activité (Tonus) | Flaccide | Flexion des extrémités | Bonne activité |
| Respiration (Efforts respiratoires) | Absent | Lent et irrégulier | Régulier |
- Un score entre 7 à 10 est normal.
- Un score entre 0 et 3 est une indication de réanimation.
Début de la réanimation immédiate s'il y a une réponse négative à une ou plusieurs des questions ci-dessou:
- Le nouveau-né est-il à terme?
- Le nouveau-né respire-t-il?
- Le nouveau-né pleure-t-il?
- Le nouveau-né a-t-il un bon tonus musculaire?
Examens paracliniques
Les investigations[4]:
- Gaz sanguins (permet de préciser la cause de la détresse)
- PaO2 basse + PaCO2 normale ou basse = origine cardiaque
- FSC = anémie, polycythémie
- Hémocultures
- Glycémie
- Radiographie pulmonaire = examen essentiel
- Cardiomégalie, anomalie de la forme du coeur
- Pneumothorax
- Trame vasculaire diminuée
- Oedème pulmonaire
Traitement
La prise en charge se fait selon les principes suivants[5][4]:
Si risque de sepsis débuter antibiothérapie empirique:
- Ampicilline + gentamicine
Réanimation cardio-respiratoire
Personnel qualité pour pratiquer une réanimation immédiate:
- Une personne responsable du nouveau-né sachant comment procéder une réanimation cardio-respiratoire et comment effectuer une ventilation à pression positive ainsi que le massage cardiaque.
- Réanimation difficile requiert la présence de deux autres personnes pour effectuer l'intubation trachéale, la ventilation, le massage cardiaque ainsi que l'installation d'un cathéter veineux ombilical pour administrer la médication
Étapes initiales de la réanimation néonatale:
- Environnement thermique adéquat
- Placer l'enfant sur une table chauffante
- Mettre un bonnet (perte thermique important au niveau de la tête)
- Bon positionnement de l'enfant
- Tête en légère extension pour dégager les voies respiratoires
- Aspiration des sécrétions dans la bouche et le pharynx
- Stimuler l'enfant
- Frictions du dos
- Chiquenaudes sur la plante des pieds
Oxygénothérapie:
- Oxymétrie du pouls sur la main droite
- Débit oxygène doit être de 5-10L/min
- Si nouveau-né présente une bradycardie réfractaire et nécessite un massage cardiaque, il doit être ventilé avec 100% d'oxygène
Ventilation à pression positive:
- Au moyen d'un masque si l'enfant ne respire pas de façon soutenue ou si FC <100/min
- Pression de ventilation est de 20-30 cm H2O
- Ventilation efficace si FC s'améliore et si l'on observe une expansion thoracique
- Si ventilation au masque prolongé --> mettre un TNG pour décomprimer l'estomac
Intubation endotrachéale:
- Si l'enfant est encore cyanosé ou présente une bradycardie après 30-60 secondes de ventilation à pression positive,
Massage cardiaque externe:
- Procéder en cas d'asystolie ou de bradycardie ( <60/min) qui persiste après 30 secondes de ventilation à pression positive
- Massage cardiaque doit être synchrone avec la ventilation
Médicaments
Si bradycardie persiste après 30 secondes de ventilation et de massage cardiaque externe
Voie intraveineuse
- Adrénaline
- Médicament le plus utile
- Augmente la fréquence cardiaque et améliore la perfusion cérébrale et myocardique
- Naloxone et bicarbonates ne sont pas recommandés
Remplissage vasculaire
- Si le nouveau-né reste pâle et répond peu à la réanimation malgré une oxygénation et ventilation efficace
- Si l'asphyxie du nouveau-né est causé par une hypovolémie secondaire à une hémorragie (placenta praevia, décollement placentaire)
Expansion volémique:
- NaCl 0.9% ou lactate ringer
- Culot globulaire O Rh négatif compatible avec le sang maternel si le choc est causé par hémorragie
Suivi
- Oxygénation contrôlée par oxymétrie de pouls et gaz sanguins
- Éviter hyperventilation et hypocapnie
- Perfusion périphérique assurer par dextrose 10% pour éviter hypoglycémie
- Surveillance de la diurèse pour dysfonction rénale par nécrose tubulaire aiguë
- Surveillance de la glycémie, calcémie et hémostase
Notes
- ↑ Atrésie des choanesMalformation congénitale du nez la plus fréquente: présence d'un septum osseux unilatéral ou bilatéral obstruant le passage de l'air du nez vers le pharynx. En cas d'atrésie bilatérale, le bébé n'ayant pas le réflexe de respirer par la bouche, devient cyanosé lors d'efforts respiratoires importants ainsi qu'au moment des boires. Il résolution de la cyanose lors des cris et des pleurs. Le diagnostic est posé lorsqu'il y a une obstruction au passage d'une sonde d'aspiration nasopharyngée, à environ 3-4 cm dans le nasopharynx. Il faut rechercher d'autres anomalies congénitales associées (ex: Syndrome CHARGE).
- ↑ LaryngomalacieIl s'agit de la cause la plus fréquente de stridor chez le nourrisson. Souvent bénigne, la laryngomalacie se manifeste par un stridor et du tirage, le stridor étant plus important lors des boires, des pleurs et lorsque le bébé est agité. Le diagnostic se pose par laryngoscopie flexible.
- ↑ Dysplasie bronchopulmonaireIl s'agit d'une des complications de la prématurité. Cette affection pulmonaire est causée par le recours prolongé à l'oxygène et la ventilation mécanique sur des poumons dont les structures vasculaires et alvéolaires sont en plein développement. Les facteurs de risque sont la prématurité, la restriction de croissance intra-utérine, la chorio-amnionite, la ventilation mécanique, l'oxygénothérapie, la persistance du canal artériel, les pneumonies et les infections nosocomiales. Le diagnostic peut être posé dans le contexte d'une oxygénothérapie > 21% d'une durée d'au moins 28 jours ou chez un patient de ≥ 36 semaines postmenstruelles . Il existe des critères plus précis du National Institute of Child Health and Human Development (NICHD).
- ↑ Épanchement pleural
- Chylothorax: Causé par une malformation congénitale du système lymphatique ou une atteinte du canal thoracique en raison d'un traumatisme obstétrical ou chirurgical (ex: ligature du canal artériel). Peut entraîner une malnutrition et un déficit immunitaire par perte d'immunoglobulines et de lymphocytes.
- Empyème pleural ou épanchement parapneumonique.
- Epanchement séreux lié à une anasarque foetoplacentaire (hydrops foetalis).
Références
- ↑ 1,0 et 1,1 « Réanimation néonatale - Pédiatrie », sur Édition professionnelle du Manuel MSD (consulté le 24 octobre 2020)
- ↑ (en) Paul O. Nkadi, T. Allen Merritt et De-Ann M. Pillers, « An overview of pulmonary surfactant in the neonate: Genetics, metabolism, and the role of surfactant in health and disease », Molecular Genetics and Metabolism, vol. 97, no 2, , p. 95–101 (PMID 19299177, Central PMCID PMC2880575, DOI 10.1016/j.ymgme.2009.01.015, lire en ligne)
- ↑ Jean Turgeon, Catherine Hervouet-Zeiber, Philippe Ovetchkine, Anne-Claude Bernard-Bonnin et Marie Gauthier, Dictionnaire de pédiatrie Weber, Montréal, Chenelière éducation, (ISBN 978-2-7650-4746-9), p. 1082
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 et 4,6 Jean Turgeon et al, Dictionnaire de pédiatrie de Weber, Montréal, Chenelière Éducation, , 1366 p., p. 339-345
- ↑ « UpToDate », sur www.uptodate.com (consulté le 25 octobre 2020)
