« Anomalies congénitales, traits dysmorphiques (approche clinique) » : différence entre les versions
(→Prise en charge et suivi : révision de forme) |
mAucun résumé des modifications |
||
| Ligne 25 : | Ligne 25 : | ||
Différents mécanismes peuvent être l'origine d'anomalies congénitales<ref>{{Citation d'un ouvrage|langue=Anglais|auteur1=Sara Mirali & Ayesh Senevirathe|titre=Toronto Notes 2020|passage=MG4|lieu=Toronto|éditeur=|date=2020|pages totales=|isbn=978-1-927363-58-4|lire en ligne=}}</ref>: | Différents mécanismes peuvent être l'origine d'anomalies congénitales<ref>{{Citation d'un ouvrage|langue=Anglais|auteur1=Sara Mirali & Ayesh Senevirathe|titre=Toronto Notes 2020|passage=MG4|lieu=Toronto|éditeur=|date=2020|pages totales=|isbn=978-1-927363-58-4|lire en ligne=}}</ref>: | ||
*Malformation: développement anormal in-utéro intrinsèque | *Malformation: développement anormal in-utéro intrinsèque | ||
*Interruption: | *Interruption: développement in-utéro initial normal perturbé par un facteur quelconque (ex: syndrome de brides amniotiques) | ||
*Déformation: déformation du | *Déformation: déformation du fœtus avec développement in-utéro normal causé par des forces mécaniques (ex: Syndrome de Potter causé par un olygohydraminos) | ||
*Dysplasie: organisation anormale de tissus entrainant un développement anormal in-utéro. | *Dysplasie: organisation anormale de tissus entrainant un développement anormal in-utéro. | ||
== Étiologies == | == Étiologies == | ||
De nombreuses étiologies existent les plus fréquentes sont citées ici. | De nombreuses étiologies existent, les plus fréquentes sont citées ici. | ||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+ | ||
| Ligne 39 : | Ligne 39 : | ||
|Chromosomes autosomiques | |Chromosomes autosomiques | ||
| colspan="2" | | | colspan="2" | | ||
* {{Étiologie|nom=Trisomie 21|principale=0|affichage=Trisomie 21 (Syndrome de | * {{Étiologie|nom=Trisomie 21|principale=0|affichage=Trisomie 21 (Syndrome de Down)}} | ||
* {{Étiologie|nom=Trisomie 18|principale=0|affichage=Trisomie 18 (Syndrome d'Edwards)}} | * {{Étiologie|nom=Trisomie 18|principale=0|affichage=Trisomie 18 (Syndrome d'Edwards)}} | ||
* {{Étiologie|nom=Trisomie 13|principale=0|affichage=Trisomie 13 (Syndrome de Patau)}} | * {{Étiologie|nom=Trisomie 13|principale=0|affichage=Trisomie 13 (Syndrome de Patau)}} | ||
| Ligne 143 : | Ligne 143 : | ||
| colspan="2" |'''Complications chez le foetus''' | | colspan="2" |'''Complications chez le foetus''' | ||
|- | |- | ||
|'''[[Toxoplasmose]]''': Se contracte à partir de viande crue, de lait de chèvre non-pasteurisé | |'''[[Toxoplasmose]]''': Se contracte à partir de viande crue, de lait de chèvre non-pasteurisé et d'excréments de chats. | ||
| colspan="2" | | | colspan="2" | | ||
* Choriorétinite | * Choriorétinite | ||
| Ligne 160 : | Ligne 160 : | ||
|'''''Others''' ('''''[[Varicelle|varicella zoster]])''': Transmission respiratoire. | |'''''Others''' ('''''[[Varicelle|varicella zoster]])''': Transmission respiratoire. | ||
| colspan="2" | | | colspan="2" | | ||
* | * Aplasie des membres | ||
* Choriorétinite | * Choriorétinite | ||
* Cataractes | * Cataractes | ||
| Ligne 463 : | Ligne 463 : | ||
*{{Examen paraclinique|nom=SMU}} | *{{Examen paraclinique|nom=SMU}} | ||
**{{Signe paraclinique discriminant|nom=Cétonurie}} | **{{Signe paraclinique discriminant|nom=Cétonurie}} | ||
*{{Examen paraclinique|nom=Radiographie|indication=Radiographies}} : Si des anomalies musculosquelettiques sont | *{{Examen paraclinique|nom=Radiographie|indication=Radiographies}} : Si des anomalies musculosquelettiques sont suspectées | ||
*{{Examen paraclinique|nom=Échographie}} abdominale et cardiaque | *{{Examen paraclinique|nom=Échographie}} abdominale et cardiaque | ||
*{{Examen paraclinique|nom=TDM}}: cérébral | *{{Examen paraclinique|nom=TDM}}: cérébral | ||
| Ligne 473 : | Ligne 473 : | ||
Les drapeaux rouges à surveiller chez les patients qui présentent cette situation clinique sont : | Les drapeaux rouges à surveiller chez les patients qui présentent cette situation clinique sont : | ||
*{{Drapeau rouge|nom=Syndrome VACTERL}} [https://fr.wikipedia.org/wiki/Syndrome_de_VACTERL#:~:text=Le%20syndrome%20de%20VACTERL%20(ou,extension%20du%20syndrome%20de%20VATER.] : Ensemble d'anomalies congénitales qui apparaissent en groupe. | *{{Drapeau rouge|nom=Syndrome VACTERL}} [https://fr.wikipedia.org/wiki/Syndrome_de_VACTERL#:~:text=Le%20syndrome%20de%20VACTERL%20(ou,extension%20du%20syndrome%20de%20VATER.] : Ensemble d'anomalies congénitales qui apparaissent en groupe. | ||
**V: | **V: Vertébrale | ||
**A: Anale (anus non perforé) | **A: Anale (anus non perforé) | ||
** C: Cardiaque | ** C: Cardiaque | ||
**Trachée | **Trachée | ||
** | **Œsophage (Anglais: ''Esophagus)'' | ||
**R: Rénal | **R: Rénal | ||
**L: Membres (Anglais: Limbs) | **L: Membres (Anglais: Limbs) | ||
| Ligne 547 : | Ligne 547 : | ||
* TA aux 4 membres (coarctation) | * TA aux 4 membres (coarctation) | ||
* Consultation en ophtalmologie | * Consultation en ophtalmologie | ||
* Consultation en cardiologie (échographie cardiaque et ECG, éliminer coarctation / biscuspidie, counseling | * Consultation en cardiologie (échographie cardiaque et ECG, éliminer coarctation / biscuspidie, counseling) | ||
Suivi : | Suivi : | ||
* TSH annuelle | * TSH annuelle | ||
| Ligne 586 : | Ligne 586 : | ||
* Référence en pédiatrie | * Référence en pédiatrie | ||
* Traitement de la petite taille avec de l’hormone de croissance | * Traitement de la petite taille avec de l’hormone de croissance | ||
* Suivi en nutrition | * Suivi en nutrition | ||
* Dépistage régulier des comorbidités. | * Dépistage régulier des comorbidités. | ||
Pronostic : | Pronostic : | ||
Version du 7 août 2022 à 14:49
| Approche clinique | |
| Caractéristiques | |
|---|---|
| Signes cliniques discriminants | Macroglossie, Strabisme, Petite taille, Fente palatine, Cou palmé, Souffle cardiaque, Scoliose, Obésité, Grande taille, Asymétrie, ... [+] |
| Examens paracliniques |
Radiographie, TDM, AST/ALT, Échographie, Étude cytogénétique, Analyse d'urine, Bilan sanguin, Dépistage auditif |
| Drapeaux rouges |
Syndrome VACTERL, Anomalie majeure, Anomalie mineure |
| Informations | |
| Spécialités | Pédiatrie, médecine génétique, obstétrique |
|
| |
Anomalies congénitales, traits dysmorphiques (36-2)
Les anomalies congénitales sont des anomalies présentes dès la naissance de l'enfant. Elles peuvent être le résultat d'anomalies génétiques, de forces mécaniques ou d'un incident pendant la gestation donnant lieu à des maladies tératogènes.[1]
Un trait dysmorphique est un trait anatomique externe ayant une différence marquée de forme comparativement à la norme, souvent visible à l'examen physique. Une apparence dysmorphique peut signaler une anomalie congénitale et mérite un examen approfondi par le clinicien.
La page qui suit a pour objectif de proposer une approche clinique aux cliniciens qui rencontrent un enfant avec traits dysmorphiques et un aperçu non-exhaustif des syndromes plus fréquents ou importants.
Épidémiologie
Il est estimé qu'une dysmorphie est présente dans 3% des naissances[2]. Un examen néonatal adéquat est de grande importance pour dépister les anomalies congénitales associées à des traits.
Physiopathologie
Différents mécanismes peuvent être l'origine d'anomalies congénitales[3]:
- Malformation: développement anormal in-utéro intrinsèque
- Interruption: développement in-utéro initial normal perturbé par un facteur quelconque (ex: syndrome de brides amniotiques)
- Déformation: déformation du fœtus avec développement in-utéro normal causé par des forces mécaniques (ex: Syndrome de Potter causé par un olygohydraminos)
- Dysplasie: organisation anormale de tissus entrainant un développement anormal in-utéro.
Étiologies
De nombreuses étiologies existent, les plus fréquentes sont citées ici.
| Type d'anomalie génétique | Pathologie | ||
|---|---|---|---|
| Aneuploïdie | Chromosomes autosomiques | ||
| Chromosomes sexuels | |||
| Polyploïdie | |||
| Maladies monogéniques | À transmission mendélienne | Autosomiques dominantes | |
| Autosomiques récessives | |||
| Liées à l'X | |||
| À transmission non mendélienne | Maladies mitochondriales | ||
| Maladies épigénétiques | |||
| Pathologie | Caractéristiques cliniques et comorbidités | Image traits physiques | |
|---|---|---|---|
| Maladies tératogènes | |||
| syndrome d'alcoolisation foetale | Histoire de consommation d'alcool pendant la grossesse
Traits physiques:
|
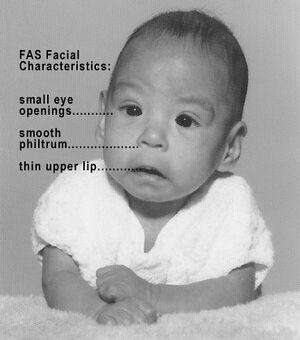
| |
| Infections congénitales (TORCH)[6] | Les infections TORCH réfèrent à des infections périnatales qui peuvent mener à des anomalies congénitales et un retard de croissance intra-utérin. Ces affections ont des présentations cliniques variables et se transmettent au bébé de manière transplacentaire, à la naissance ou à l'allaitement. L'acronyme TORCH fait allusion à: | ||
| Pathologie maternelle | Complications chez le foetus | ||
| Toxoplasmose: Se contracte à partir de viande crue, de lait de chèvre non-pasteurisé et d'excréments de chats. |
| ||
| Others (syphilis): Transmission sexuelle. |
| ||
| Others (varicella zoster): Transmission respiratoire. |
| ||
| Others (parvovirus B19): Transmission respiratoire et par le sang. |
| ||
| Rubéole: Transmission par les gouttelettes, contagiosité élevée. |
| ||
| Cytomégalovirus (CMV): Transmission sexuelle et par le sang |
| ||
| Herpès simplex: Transmission sexuelle et par le contact. |
| ||
| Anomalies génétiques | |||
| syndrome de Down (Trisomie 21)
1:600-800 naissances |
Risque augmenté avec âge maternel avancé
Traits physiques:
|
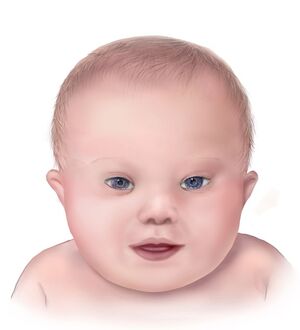
| |
| syndrome de Turner (45 XO)
1:4000 naissances vivantes féminines |
Traits physiques:
|

| |
| syndrome de Klinefelter (47 XXY)
1:1000 naissances masculines |
Traits physiques:
|
||
| syndrome du X fragile (Répétition trinucléotide
CGG sur chromosome X) 1:3600 hommes 1:6000 femmes |
Cause la plus fréquente de déficience intellectuelle héréditaire chez les hommes
|

| |
| syndrome de Prader-Willi(15q11-13)
1:15 000 |
|

| |
| syndrome de Noonan(Expression variable de PTPN11)
1:2000 naissances vivantes |
Autosomal dominant
|

| |
| syndrome de Marfan[7] | Autosomal dominant ou sporadique
|

| |
| Forces mécaniques | |||
| syndrome des brides amniotiques | Bandes amniotiques parfois visibles sur les membranes placentaires ou à l'échographie gestationnelle
|

| |
Approche clinique
Questionnaire
L'histoire doit être ciblée sur le diagnostic différentiel. Voici quelques aspects non-exhaustifs à questionner:
Antécédents prénataux:
- Antécédents familiaux (questionnés sur au moins 3 générations): origine ethnique, maladies génétiques, consanguinité, retards intellectuels dans la famille, avortements spontanés multiples chez la mère, décès néonataux de grossesses précédentes
- Habitudes de vie de la mère: tabac, alcool, drogues
- Médicaments pris par la mère: recherche de médicaments tératogènes
- Travail de la mère: contact avec enfants, animaux
- Histoire de la grossesse: infections (Toxoplasmose, Autre (Varicelle, Parvovirus B19, VIH), Rougeole, Cytomégalovirus, Herpès virus), particularités à l'échographie, retard de croissance intra-utérine (symétrie, asymétrie), diabète gestationnel, etc.
Antécédents néonataux:
- Poids de naissance, périmètre crânien
- Hypoglycémies prolongées
- Ambiguïté sexuelle
- Hypotonie
- Hypertension artérielle
- Cataractes, surdité
- Cyanose, insuffisance cardiaque.
Antécédents post-nataux:
- Retard de développement (langage, moteur, social, etc.)
- Évolution de la croissance (taille et poids)
- Anomalies de développement pubertaire
- Dysmorphies
- Hyperactivité, troubles de comportements
- Habiletés sociales
- Surdité, troubles de sommeil
- Symptômes neurologiques.
Examen clinique
L'examen clinique est également orienté en fonction du diagnostic différentiel (voir section étiologies):
- Les signes vitaux, la taille et le poids de l'enfant sont importants à documenter.
- Lorsqu'il y a des anomalies staturales (grande taille et petite taille), considérer de mesurer l'envergure et le rapport des membres supérieurs/membres inférieurs.
- La recherche de traits dysmorphiques fait également partie du cœur de l'examen physique.
- Lorsqu'il y a un retard pubertaire ou une puberté précoce, évaluer le stade de Tanner.
À l'examen physique, il est pertinent de rechercher les éléments suivants:
| Système | Anomalie | |
|---|---|---|
| ORL | ||
| Ophtalmologie | ||
| Cardiologie | souffle cardiaque | |
| Pneumologie | ||
| examen de l'appareil génital masculin et féminin | ||
| examen musculosquelettique | Périphérique | |
| Thorax | ||
| Crânien | ||
| Cervical | ||
| Vertébral | ||
Examens paracliniques
Les examens suggérés sont [4] :
- Bilan sanguin :
- SMU
- Radiographie : Si des anomalies musculosquelettiques sont suspectées
- Échographie abdominale et cardiaque
- TDM: cérébral
- Étude cytogénétique
- Dépistage auditif
Drapeaux rouges
Les drapeaux rouges à surveiller chez les patients qui présentent cette situation clinique sont :
- syndrome VACTERL [1] : Ensemble d'anomalies congénitales qui apparaissent en groupe.
- V: Vertébrale
- A: Anale (anus non perforé)
- C: Cardiaque
- Trachée
- Œsophage (Anglais: Esophagus)
- R: Rénal
- L: Membres (Anglais: Limbs)
- anomalie majeure : qui affecte de façon significative la fonction ou l'apparence de l'enfant. 1 seule anomalie majeure est une indication d'investigation
- anomalie mineure
Traitement
| Pathologie | Prise en charge et suivi |
|---|---|
| Maladies tératogènes | |
| Syndrome d'alcoolisation foetale |
Pronostic :
|
| Infections TORCH[6] | Médicaments à donner à la mère en période de grossesse, sauf si spécifié autrement:
|
| Anomalies génétiques | |
| Trisomie 21 | Initial
Suivi :
Pronostic :
|
| Syndrome de Turner | Initial :
Suivi :
Pronostic :
|
| Syndrome de Klinefelter | Initial :
Pronostic :
|
| Syndrome du X fragline | Initial :
Pronostic :
|
| Syndrome de Prader-Willi | Initial :
Suivi :
Pronostic :
|
| Syndrome de Noonan | Initial :
Pronostic :
|
| Syndrome de Marfan[8] | Initial :
Suivi :
Pronostic :
|
| Forces mécaniques | |
| Syndrome des brides amniotiques[9] |
|
Références
- ↑ « 36-2 Anomalies congénitales, traits dysmorphiques | Le Conseil médical du Canada », sur mcc.ca (consulté le 16 avril 2020)
- ↑ (en) D.P Davies et D.J.R Evans, « Clinical dysmorphology: understanding congenital abnormalities », Current Paediatrics, vol. 13, no 4, , p. 288–297 (DOI 10.1016/S0957-5839(03)00028-9, lire en ligne)
- ↑ (en) Sara Mirali & Ayesh Senevirathe, Toronto Notes 2020, Toronto, (ISBN 978-1-927363-58-4), p. MG4
- ↑ 4,0 et 4,1 Maxime Ouellet, Préparation à l’examen du Conseil Médical Canadien (CMC) : Résumé des objectifs et situations cliniques essentielles du CMC, Québec, , 325 p. (lire en ligne), p. 89-94
- ↑ (en) Tina Bivesh Marvasti, Sydney McQueen et al, Toronto Notes 34th edition, Toronto, Toronto Notes for Medical Students Inc., , 1374 p. (ISBN 9781927363409), p. M2-M9
- ↑ 6,0 et 6,1 (en) Tina Binesh Marvasti, Sydney McQueen et al, Toronto Notes 34th edition, Toronto, Toronto Notes for Medical Students, Inc., , 1374 p. (ISBN 9781927363409), OB29
- ↑ Jean Turgeon et al, Dictionnaire de pédiatrie Weber 3e édition, Montréal, Chenelière Éducation, , 1366 p. (ISBN 9782765047469), p. 506
- ↑ « Syndrome de Marfan - Pédiatrie », sur Édition professionnelle du Manuel MSD (consulté le 17 avril 2020)
- ↑ L. Sentilhes, « Maladie des brides amniotiques : étiopathogénie, diagnostic anténatal et prise en charge néonatale », Journal de Gynécologie Obstétrique et Biologie de la Reproduction, (ISSN JGYN-12-2003-32-8-C1-0368-2315-101019-ART2[à vérifier : ISSN invalide], lire en ligne)
