Rubéole
| Maladie | |||
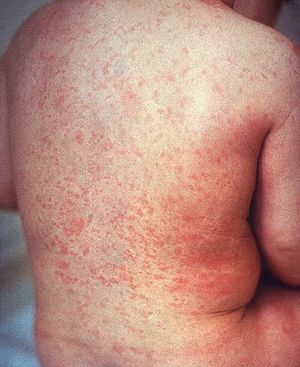 Exanthème de la rubéole | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Adénopathies cervicales, Purpura, Papules, Macules, Éruption scarlatiniforme, Taches de Forchheimer | ||
| Symptômes |
Anorexie , Adénopathies cervicales, Céphalée , Mal de gorge, Arthralgie , Asymptomatique , Exanthème, Malaises , Température corporelle élevée | ||
| Diagnostic différentiel |
Mononucléose, Scarlatine, Exanthème médicamenteux, Rougeole, Cinquième maladie | ||
| Informations | |||
| Autres noms | troisième maladie | ||
| Wikidata ID | Q155857 | ||
| Spécialité | Infectiologie | ||
| |||
La rubéole est une infection virale bénigne qui survient généralement chez les enfants et les jeunes adultes non immunisés. Elle commence généralement par une fièvre légère, un malaise et une lymphadénopathie, suivis d'une brève éruption maculopapuleuse érythémateuse généralisée.[1] [2][3] Chez les personnes non enceintes, la rubéole est généralement une infection auto-limitée et bénigne. Cependant, l'infection maternelle par la rubéole, en particulier au cours des 10 premières semaines de gestation, peut entraîner une fausse couche, la mort du fœtus ou des malformations congénitales graves collectivement connues sous le nom de syndrome de rubéole congénitale (SRC).[4][1]
Épidémiologie
À l'époque pré-vaccinale, l'incidence maximale de la rubéole était chez les enfants âgés de 5 à 9 ans. Les pics infectieux se produisent généralement à la fin de l'hiver et au début du printemps, avec des cas sporadiques apparaissant toute l'année dans les climats tempérés.[2][3][5]. Après la mise en œuvre d'une vaccination généralisée, la rubéole est devenue de plus en plus rare, avec des cas importés seulement occasionnellement des pays où la rubéole est endémique.[2][1]
La rubéole affecte les deux sexes de manière égale chez les enfants, tandis que chez les adultes, la rubéole touche plus de femmes que d'hommes.[2] Après l'introduction du vaccin à virus vivant, les épidémies se sont produites plus fréquemment chez les adolescents plus âgés et les jeunes adultes.[5][6]
Dans les pays où la rubéole est endémique, on estime qu'elle survient à un taux d'incidence de 1,30/100 000 dans la population générale.[3]
Étiologies
La rubéole est provoquée par le virus de la rubéole, un virus à ARN simple brin[7].
Physiopathologie
L'homme est le seul réservoir connu de la rubéole. Le virus est contracté par contact de personne à personne via des particules en aérosol provenant des sécrétions des voies respiratoires (tissu lymphoïde régional du nasopharynx et des voies respiratoires supérieures) des individus affectés.[2][3][5] Ce processus est suivi d'une phase virémique, caractérisée par une dissémination hématogène du virus dans de multiples organes, et elle survient généralement 14 à 21 jours après l'inoculation. L'exanthème apparaît environ 2 à 8 jours après le début de la virémie et disparaît 3 jours plus tard à mesure que la réponse immunitaire humorale se développe.[2] Un individu infecté est contagieux de 8 jours avant à 8 jours après le début de l'éruption cutanée.[3] L'immunité acquise après guérison par infection naturelle ou par vaccination dure toute la vie[1].
Dans le syndrome de rubéole congénitale (SRC), l'infection fœtale survient par voie transplacentaire pendant la phase virémique maternelle.[2] Le risque de transmission au fœtus dépend du moment de l'infection maternelle : lorsque l'infection par la rubéole survient avant 10 semaines de gestation, elle peut provoquer de multiples malformations fœtales dans jusqu'à 90 % des cas. Le risque de malformations congénitales diminue lorsque l'infection survient plus tard au cours de la gestation.[5] La pathogenèse du SRC est multifactorielle et mal comprise[3]. Dans le SRC, les dommages causés au fœtus peuvent résulter de plusieurs mécanismes, notamment de la nécrose épithéliale des villosités choriales, de l'apoptose des cellules infectées par des dommages viraux directs, de l'inhibition de la mitose et d'une limitation du développement des cellules précurseurs par le virus, ainsi que des dommages aux cellules endothéliales des vaisseaux sanguins entraînant une ischémie des organes en développement.[2][1]
Présentation clinique
Facteurs de risque
Les facteurs de risques[2]:
- la non-vaccination
- le voyage en zone endémique
- le contact infectieux
- l'immunodéficience
- l'âge: touche surtout les nourrissons et adolescents[8].
Questionnaire
- chez les femmes, questionner la grossesse, car une infection avant la 12e semaine peut entraîner un SRC
- asymptomatique [Pr: 25-50 %] surtout chez les jeunes enfants
- période d'incubation variant de 14 à 21 jours
- après l'incubation, prodrome de fièvre légère (absence), malaise, anorexie, céphalées, mal de gorge, adénopathies (implique généralement les ganglions lymphatiques post-auriculaires, sous-occipitaux et cervicaux antérieurs)
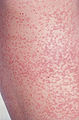
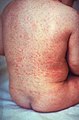
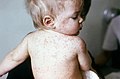
- exanthème (peut être la première manifestation chez les enfants) commençant sur le visage pour aller vers le tronc puis les extrémités
- durée de 3 jours puis disparition dans l'ordre inverse
- arthralgies distales (adultes et adolescents)[8]
- pas de prurit[8]
- contagion d'un individu infecté: 8 jours avant à 8 jours après le début de l'éruption cutanée[note 1][9][3].
Examen clinique
- examen cutané :
- présence de macules, de papules roses
- éruption scarlatiniforme ou purpurique
- examen ORL : taches de Forchheimer [Pr: 20 %][note 2], mais généralement pas d'énanthème
- conjonctives normales[8]
- examen des aires ganglionnaires: adénopathies cervicales (implique généralement les ganglions lymphatiques post-auriculaires, sous-occipitaux et cervicaux antérieurs).
-
Exanthème de la rubéole
-
Exanthème de la rubéole sur le dos d'un enfant
-
Exanthème maculopapulaire classique au départ du visage
Examens paracliniques
Le diagnostic clinique de la rubéole est difficile car les manifestations peuvent être bénignes et non spécifiques. Par conséquent, il est important de se fier aux tests sérologiques pour confirmer la rubéole[1]:
- IgM de la rubéole : les anticorps IgM spécifiques de la rubéole sont généralement détectables 4 jours après l'apparition de l'éruption cutanée.[10]
- IgG de la rubéole : l'infection et la réinfection de la rubéole peuvent être démontrées par une multiplication par 4 ou plus des titres d'IgG spécifiques de la rubéole entre les sérums aigus et convalescents. Les infections rubéoleuses primaires récentes peuvent également être confirmées par des IgG de faible avidité spécifiques à la rubéole. [5]
- Dans les cas où une femme enceinte a été exposée à un cas suspect de rubéole, un échantillon de sang doit être testé dès que possible pour la mesure des anticorps IgG spécifiques de la rubéole. S'il est positif, alors la femme est susceptible d'être immunisée et peut être rassurée. S'il est négatif, un dosage des IgG spécifiques de la rubéole et des anticorps IgM spécifiques de la rubéole doit être obtenu dans les 3 semaines pour exclure une rubéole primaire asymptomatique. [2]
Diagnostic différentiel
La rubéole doit être distinguée des autres infections avec des éruptions maculopapuleuses similaires[2]:
- la rougeole: conjonctivite, forte fièvre, énanthème, toux, congestion, mal de gorge, DEG importante
- la cinquième maladie (parvovirus B19): rash simlilaire, mais prédominance au visage et sur les joues (slapped cheeks)
- la mononucléose: les patients atteints de mononucléose ont d'importantes adénopathies généralisées, une forte fièvre et une importante DEG
- la scarlatine
- l'exanthème médicamenteux: l'histoire de prise de médicament devrait être contributoire.
-
Rash de rougeole
-
Rash à l'amoxil dans la mononucléose
-
Rash de la 5e maladie, notez la prédominance du rash au visage (slapped cheeks)
-
Rash médicamenteux, les papules ont tendance à coalescer
Traitement
Le traitement[8]:
- une éviction scolaire pendant 1 semaine
- un traitement de support (hydratation, antipyrrétiques)
- des AINS en cas d'arthralgies[2]
- une prise en charge de la femme enceinte, selon l'âge gestationnel au début de l'infection[3][note 3][11]:
- avant 18 semaines, le fœtus est exposé à un risque élevé d'infection et de malformations ultérieures.
- après 18 semaines, la grossesse pourra être poursuivie avec un suivi échographique et une prise en charge néonatale spécifique[12].
- pour les femmes enceintes sensibles ayant une exposition connue à la rubéole et pour lesquelles l'interruption de grossesse n'est pas une option, l'administration d'immunoglobulines dans les 72 heures suivant l'exposition doit être envisagée.
- le statut vaccinal de tous les contacts doit être vérifié.
Complications
Les complications possibles sont[1]:
- la polyarthrite (70 %): la complication la plus courante de l'infection rubéoleuse, affectant jusqu'à 70 % des adolescentes et des femmes adultes; généralement symétrique; implique les poignets, les doigts, les genoux et les chevilles[13]
- la myocardite, le péricardite
- les saignements (par thrombocytopénie)
- l'encéphalite (0.0002 %)[8]
- l'orchite
- l'OMA
- chez la femme enceinte (le risque de développer des complications[note 3] est plus élevé si l'infection est contractée dans les 12 premières semaines de gestation)[2]
Évolution
L'infection postnatale par la rubéole est généralement bénigne, spontanément résolutive et a un excellent pronostic[8].
Prévention
Les parents doivent être éduqués et conseillés sur l'importance de la vaccination systématique chez les nourrissons et les jeunes enfants. Il est également essentiel d'identifier et de vacciner toutes les femmes susceptibles en âge de procréer avant la conception.[1]
Le virus est sensible à la chaleur (température > 56 °C), à la lumière ultraviolette et aux pH extrêmes (pH < 6,8).[2][1]
Un individu infecté est contagieux de 8 jours avant à 8 jours après le début de l'éruption l'éruption cutanée.[note 1][9][3]
Un retrait préventif de toute femme à risque d'être en contact ou ayant été en contact est essentiel[8]. Le retour au travail se fait de 7 à 14 jours après le dernier cas pour les femmes enceintes.
Notes
- ↑ 1,0 et 1,1 Les nourrissons atteints de rubéole congénitale peuvent être contagieux pendant des mois après la naissance.
- ↑ Pétéchies sur le voile du palais.
- ↑ 3,0 et 3,1 Le taux de malformations congénitales est : - < 10 sem : 90 % - 10-12 sem : 33 % - 13-14 sem : 11 % - 15-16 sem : 24 % - 16-20 sem : 0 %
- ↑ L'infection rubéoleuse au cours de l'embryogenèse conduit à la triade classique de la cataracte, des malformations cardiaques congénitales et de la surdité de perception ; cependant, de nombreux autres défauts peuvent être observés. Pendant la période néonatale, le SRC a été associé à un faible poids de naissance, un purpura thrombocytopénique, une anémie hémolytique, une hépatosplénomégalie et une méningo-encéphalite. Ces manifestations sont généralement transitoires. D'autres manifestations cliniques du SRC comprennent des ophtalmopathies (rétinopathie, glaucome, choriorétinite, hypoplasie de l'iris et microphtalmie), des anomalies cardiaques (canal artériel persistant, hypoplasie de l'artère pulmonaire), un retard psychomoteur et une microcéphalie.
Références
- Cette page a été modifiée ou créée le 2021/07/30 à partir de Rubella (StatPearls / Rubella (2020/10/01)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32644466 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 et 1,10 Malliany Camejo Leonor et Magda D. Mendez, StatPearls, StatPearls Publishing, (PMID 32644466, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 et 2,15 A. K. C. Leung, K. L. Hon et K. F. Leong, « Rubella (German measles) revisited », Hong Kong Medical Journal = Xianggang Yi Xue Za Zhi, vol. 25, no 2, , p. 134–141 (ISSN 1024-2708, PMID 30967519, DOI 10.12809/hkmj187785, lire en ligne)
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3,6 3,7 3,8 et 3,9 Elise Bouthry, Olivier Picone, Ghada Hamdi et Liliane Grangeot-Keros, « Rubella and pregnancy: diagnosis, management and outcomes », Prenatal Diagnosis, vol. 34, no 13, , p. 1246–1253 (ISSN 1097-0223, PMID 25066688, DOI 10.1002/pd.4467, lire en ligne)
- ↑ Mihaela Lazar, Emily Abernathy, Min-Hsin Chen et Joseph Icenogle, « Epidemiological and molecular investigation of a rubella outbreak, Romania, 2011 to 2012 », Euro Surveillance: Bulletin Europeen Sur Les Maladies Transmissibles = European Communicable Disease Bulletin, vol. 21, no 38, (ISSN 1560-7917, PMID 27684329, Central PMCID 5073198, DOI 10.2807/1560-7917.ES.2016.21.38.30345, lire en ligne)
- ↑ 5,0 5,1 5,2 5,3 et 5,4 Nathaniel Lambert, Peter Strebel, Walter Orenstein et Joseph Icenogle, « Rubella », Lancet (London, England), vol. 385, no 9984, , p. 2297–2307 (ISSN 1474-547X, PMID 25576992, Central PMCID 4514442, DOI 10.1016/S0140-6736(14)60539-0, lire en ligne)
- ↑ Huong Q. McLean, Amy Parker Fiebelkorn, Jonathan L. Temte et Gregory S. Wallace, « Prevention of measles, rubella, congenital rubella syndrome, and mumps, 2013: summary recommendations of the Advisory Committee on Immunization Practices (ACIP) », MMWR. Recommendations and reports: Morbidity and mortality weekly report. Recommendations and reports, vol. 62, no RR-04, , p. 1–34 (ISSN 1545-8601, PMID 23760231, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/31533658
- ↑ 8,0 8,1 8,2 8,3 8,4 8,5 8,6 et 8,7 Jean-Bernard Girodias, Maladies éruptives de l'enfant, Montréal, Hôpital Ste-Justine, (lire en ligne)
- ↑ 9,0 et 9,1 (en) « Rubella - Pediatrics », sur MSD Manual Professional Edition (consulté le 30 juillet 2021)
- ↑ J. M. Hübschen, S. M. Bork, K. E. Brown et A. Mankertz, « Challenges of measles and rubella laboratory diagnostic in the era of elimination », Clinical Microbiology and Infection: The Official Publication of the European Society of Clinical Microbiology and Infectious Diseases, vol. 23, no 8, , p. 511–515 (ISSN 1469-0691, PMID 28412379, DOI 10.1016/j.cmi.2017.04.009, lire en ligne)
- ↑ Céline Leclerc, Christian Rheault et Université Laval. Département de médecine familiale et de médecine d'urgence, Mémo-périnatalité : guide pratique : période prénatale, travail et accouchement, période post-partum, nouveau-né, (ISBN 978-2-9810350-1-1 et 2-9810350-1-0, OCLC 859405634, lire en ligne)
- ↑ Alexandre Yazigi, Aurelia Eldin De Pecoulas, Christelle Vauloup-Fellous et Liliane Grangeot-Keros, « Fetal and neonatal abnormalities due to congenital rubella syndrome: a review of literature », The Journal of Maternal-Fetal & Neonatal Medicine: The Official Journal of the European Association of Perinatal Medicine, the Federation of Asia and Oceania Perinatal Societies, the International Society of Perinatal Obstetricians, vol. 30, no 3, , p. 274–278 (ISSN 1476-4954, PMID 27002428, DOI 10.3109/14767058.2016.1169526, lire en ligne)
- ↑ (en-US) « Rubella Complications | CDC », sur www.cdc.gov, (consulté le 30 juillet 2021)