Douleur neuropathique (approche clinique)
| Approche clinique | |
 Hernie discale au niveau de C6-C7 | |
| Caractéristiques | |
|---|---|
| Examens paracliniques | IRM, Bilan hépatique, Scintigraphie osseuse, HbA1c, Tomodensitométrie, EMG, Vitamine B12, BIlan rénal, T4, Lymphocyte T CD4+ |
| Drapeaux rouges |
Symptômes B, Compression médulllaire |
| Informations | |
| SNOMED CT ID | 247398009 |
| Spécialités | Neurologie, neurochirurgie |
|
| |
Douleur neuropathique d'origine centrale/périphérique (67-2-2)
La douleur neuropathique qui touche le système somatosensoriel, possède généralement des caractéristiques particulières. C’est plutôt une sensation inhabituelle. Elle est décrite de plusieurs façons, dont des picotements, des démangeaisons, des brûlures, des choc électriques, des élancements, des faiblesses musculaires et etc. C'est le type de douleur que nous pouvons voir avec des conditions telles que le syndrome du tunnel carpien ou même après un accident vasculaire cérébral. Elle peut apparaître de façon spontanée ou par un simple toucher léger (allodynie)[1][2].
Étiologies
Une douleur neuropathique peut se développer avec une atteinte ou une dysfonction du système nerveux périphérique ou centrale (ou les deux)
| Origine | Causes | |
|---|---|---|
| Origine périphérique: secondaire à des conditions qui touchent surtout les fibres C (non myélinisées) et les fibres A (myélinisées) | Mononeuropathies |
|
| Polyneuropathie |
| |
| Origine centrale: secondaire à une lésion/une maladie du cerveau +/- la moelle épinière |
| |
| Origine mixte (centrale et périphérique) |
| |
Approche clinique
Le diagnostic de la douleur neuropathique :
- Clinique à l’aide de l’anamnèse et l’examen physique [1][2]
- Tests paracliniques (i.e. imagerie) seulement lorsque l’origine est radiculaire
- Pour orienter le diagnostic, le questionnaire DN4 peut être utilisé
Questionnaire
À l’histoire, il est important de questionner [5][6]
- Intensité de la douleur
- Qualité
- Chaleur
- Brûlure
- Lancinante
- Coup de poignard
- Sensation de froid douloureux
- Allodynie (douleur avec un léger toucher)
- Hyperalgésie
- Picotements
- Démangeaisons
- Engourdissements
- Temporalité
- Douleur en augmentation durant la journée, pire en soirée
- Impact fonctionnel
- Atteinte du sommeil, des AVQ, AVD, humeur, etc
- Histoire de traitements
- Pas de soulagement avec AINS/acétaminophène
- Dose et durée
- Habitude de vie
- Histoire d’abus peut influencer la décision quant à la prescription d’opiacés/cannabinoïdes
Si le score est ≥ 4/10, le diagnostic de douleur neuropathique est probable
Examen clinique
Nous pouvons retrouver à examen neurologique[6]:
- À l’examen sensoriel
- Test au monofilament
- Nous le voyons surtout dans les cas des neuropathies diabétiques
- Évaluation de la sensibilité
- Diminution ou absence de toucher léger, piqure avec épingle, sens de vibration, sens de proprioception dans le territoire (au-delà) du nerf impliqué
- Allodynie dynamique (douleur avec toucher léger avec du cotton)
- Allodynie thermique (brulure avec toucher avec un glaçon)
- Hyperalgésie
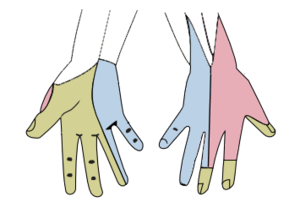
- Cas particulier
- Signe de Phallen
- cause des des paresthésies dans le territoire du nerf médian
- Présence du signe de Tinel
- Radiation d’une paresthésie à la percussion du nerf en question
- Signe de Phallen
- Test au monofilament
- À l'examen cutané
- Altérations de la couleur, pilosité et même de la température de la peau qui peuvent évoquer le syndrome douloureux régional complexe
- Cicatrices résiduelles suggérant un zona
- Changements cutanés ( i.e. acanthosis nigrans) qui sont compatibles avec le diabète
- À l'examen moteur
- Évaluation des forces segmentaires
- Chercher une faiblesse autour des nerfs impliqués
- Évaluation des forces segmentaires
- Avec les réflexes tendineux profonds
- Diminution ou absence en lien avec le/les nerfs impliqués
Questionnaire DN4
Lorsqu’il y a suspicion d’une douleur neuropathique, le questionnaire DN4 devient utile afin d’évaluer la probabilité d’une telle douleur et orienter le diagnostic. Le questionnaire est divisé en 4 questions avec 10 éléments à cocher.
Un score de 4/10 et plus a une spécificité de 90% et une sensibilité de 87%[7].
| Question 1 (interrogatoire):
La douleur présente-t-elle une ou plusieurs des caractéristiques suivantes |
|
| Question 2 (interrogatoire):
la douleur est-elle associée, dans la même région, à un ou plusieurs des symptômes suivants ? |
|
| Question 3 (examen ):
la douleur est-elle localisée dans un territoire où l’examen met en évidence ? |
|
| Question 4 (examen):
la douleur est-elle provoquée ou augmentée par |
Drapeaux rouges
Il est important d'identifier ces derniers afin d'intervenir rapidement
- Douleur neuropathique secondaire à une compression médulllaire[9]
- Douleur neuropathique bilatérale (penser à une atteinte médullaire)
- Apparition soudaine (penser à un trauma, néoplasie)
- symptômes B
Investigation
Le diagnostic est essentiellement clinique. Par contre, des tests paracliniques peuvent être nécessaire dans certains cas[6][2]:
- Tomodensitométrie/ IRM
- Peuvent aider avec le diagnostic d’hernie discale, infiltration de nerf par une tumeur
- EMG et études de conduction nerveuse
- Objectivation des lésions nerveuses
- Évaluation des grosses fibres
- Ne peut pas exclure les neuropathies des petites fibres puisque les études de conduction peuvent êtres normaux
- Scintigraphie osseuse
- Aide avec le diagnostic du syndrome douloureux régional complexe
- Laboratoires
- FSC
- Vitamine B12
- Électrolytes
- BIlan rénal
- Bilan hépatique
- HbA1c
- TSH, T4
- Lymphocyte T CD4+
Prise en charge
La prise en charge de la douleur neuropathique est multimodale. Elle implique une interventions pharmacologique mais aussi des approches psychothérapeutiques, de l’exercice, des méthodes physiques, de la chirurgie, de la neuromodulation ( stimulation nerveuse électriques) et même une réhabilitation appropriée Il existe des algorithmes de traitements qui dictent les approches à entreprendre selon le niveau de traitement[6][2][3].
| Première ligne |
| |
|---|---|---|
| Deuxième ligne |
|
|
| Troisième et quatrième ligne |
|
|
Complications
La douleur neuropathique, surtout lorsque chronique peut avoir de nombreux répercussions négatives sur la vie des individus[10]. Ceci inclut :
- Conditions psychiatriques
- atteinte fonctionnelle
Références
- ↑ 1,0 et 1,1 James P. Rathmell; Howard L. Fields, Harrison's Principles of Internal Medicine, 20e (ISBN 978-1259644030, lire en ligne)
- ↑ 2,0 2,1 2,2 2,3 et 2,4 « Neuropathic Pain »
- ↑ 3,0 3,1 3,2 et 3,3 « Algorithme de prise en charge de la douleur neuropathique »
- ↑ Luana Colloca, Taylor Ludman, Didier Bouhassira et Ralf Baron, « Neuropathic pain », Nature reviews. Disease primers, vol. 3, , p. 17002 (ISSN 2056-676X, PMID 28205574, Central PMCID 5371025, DOI 10.1038/nrdp.2017.2, lire en ligne)
- ↑ « Neuropathic pain: a practical guide for the clinician »
- ↑ 6,0 6,1 6,2 et 6,3 (en) Ian Gilron, C. Peter N. Watson, Catherine M. Cahill and Dwight E. Moulin, « Neuropathic pain: a practical guide for the clinician », cmaj, , p. 265-275 (lire en ligne)
- ↑ Opinion d'expert (Dr. Dropinski) [2020] Congrès de la FMOQ sur la neurologie.
- ↑ « QUESTIONNAIRE DN4 »
- ↑ « Assessment of neuropathic pain, Continuing Education », Anaesthesia Critical Care & Pain, , p. 210–213 (lire en ligne)
- ↑ (en) Ipek Yalcin, Florent Barthas et Michel Barrot, « Emotional consequences of neuropathic pain: Insight from preclinical studies », Neuroscience & Biobehavioral Reviews, vol. 47, , p. 154–164 (ISSN 0149-7634, DOI 10.1016/j.neubiorev.2014.08.002, lire en ligne)
