« Mastite péricanalaire » : différence entre les versions
(Infobox) |
(En cours d'épuration) |
||
| Ligne 11 : | Ligne 11 : | ||
|spécialités=Chirurgie générale, Médecine familiale, Médecine d'urgence | |spécialités=Chirurgie générale, Médecine familiale, Médecine d'urgence | ||
|démo=0}} | |démo=0}} | ||
La mastite est une | La mastite péricanalaire est une affection inflammatoire bénigne affectant les canaux sous-aréolaires (créant un abcès sous-aréolaire) | ||
==Classification== | ==Classification== | ||
| Ligne 24 : | Ligne 24 : | ||
==Épidémiologie== | ==Épidémiologie== | ||
Les patientes atteintes de mastite péricanalaire sont le plus souvent des femmes en âge de procréer et l'inflammation est presque exclusivement associée à la consommation de tabac.<ref name=":10">{{Citation d'un article|prénom1=Eve|nom1=Boakes|prénom2=Amy|nom2=Woods|prénom3=Natalie|nom3=Johnson|prénom4=Naim|nom4=Kadoglou|titre=Breast Infection: A Review of Diagnosis and Management Practices|périodique=European Journal of Breast Health|volume=14|numéro=3|date=2018-07|issn=2587-0831|pmid=30123878|pmcid=6092150|doi=10.5152/ejbh.2018.3871|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30123878/|consulté le=2021-12-23|pages=136–143}}</ref> La mastite péricanalaire survient chez 5 % à 9 % des femmes dans le monde.<ref name=":11">{{Citation d'un article|prénom1=Angrit|nom1=Stachs|prénom2=Johannes|nom2=Stubert|prénom3=Toralf|nom3=Reimer|prénom4=Steffi|nom4=Hartmann|titre=Benign Breast Disease in Women|périodique=Deutsches Arzteblatt International|volume=116|numéro=33-34|date=2019-08-09|issn=1866-0452|pmid=31554551|pmcid=6794703|doi=10.3238/arztebl.2019.0565|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/31554551|consulté le=2021-12-23|pages=565–574}}</ref><ref name=":0" /> | |||
==Étiologies== | ==Étiologies== | ||
La cause de la mastite péricanalaire n'est pas claire. Cependant, beaucoup suggèrent que le tabagisme peut être associé au développement de la maladie par des dommages directs aux conduits suivi d'une inflammation ultérieure. Des bactéries ont été isolées dans des cultures chez 62 à 85 % des patientes atteintes de mastite péricanalaire, et les organismes responsables les plus courants incluent<ref name=":4">{{Citation d'un article|prénom1=N. J.|nom1=Bundred|prénom2=J. M.|nom2=Dixon|prénom3=A. B.|nom3=Lumsden|prénom4=D.|nom4=Radford|titre=Are the lesions of duct ectasia sterile?|périodique=The British Journal of Surgery|volume=72|numéro=10|date=1985-10|issn=0007-1323|pmid=4041720|doi=10.1002/bjs.1800721023|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/4041720/|consulté le=2021-12-23|pages=844–845}}</ref>: | La cause de la mastite péricanalaire n'est pas claire. Cependant, beaucoup suggèrent que le tabagisme peut être associé au développement de la maladie par des dommages directs aux conduits suivi d'une inflammation ultérieure. Des bactéries ont été isolées dans des cultures chez 62 à 85 % des patientes atteintes de mastite péricanalaire, et les organismes responsables les plus courants incluent<ref name=":4">{{Citation d'un article|prénom1=N. J.|nom1=Bundred|prénom2=J. M.|nom2=Dixon|prénom3=A. B.|nom3=Lumsden|prénom4=D.|nom4=Radford|titre=Are the lesions of duct ectasia sterile?|périodique=The British Journal of Surgery|volume=72|numéro=10|date=1985-10|issn=0007-1323|pmid=4041720|doi=10.1002/bjs.1800721023|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/4041720/|consulté le=2021-12-23|pages=844–845}}</ref>: | ||
| Ligne 78 : | Ligne 44 : | ||
*une modifications du métabolisme ou de l'expression de l'{{Étiologie|nom=acide rétinoïque|principale=0}} et de la {{Étiologie|nom=vitamine D|principale=0}} | *une modifications du métabolisme ou de l'expression de l'{{Étiologie|nom=acide rétinoïque|principale=0}} et de la {{Étiologie|nom=vitamine D|principale=0}} | ||
*Une carence en {{Étiologie|nom=vitamine A|principale=0}} (qui peut provoquer une épidermilisation des canaux et une métaplasie squameuse. | *Une carence en {{Étiologie|nom=vitamine A|principale=0}} (qui peut provoquer une épidermilisation des canaux et une métaplasie squameuse. | ||
==Physiopathologie== | ==Physiopathologie== | ||
La physiopathologie de la mastite péricanalaire reste incertaine. On pense que le tabagisme joue un rôle dans la pathogenèse, en endommageant directement ou indirectement les conduits, entraînant un blocage du canal, conduisant à une nécrose et une infection subséquente.<ref name=":18">{{Citation d'un article|prénom1=Mario|nom1=Taffurelli|prénom2=Alice|nom2=Pellegrini|prénom3=Donatella|nom3=Santini|prénom4=Simone|nom4=Zanotti|titre=Recurrent periductal mastitis: Surgical treatment|périodique=Surgery|volume=160|numéro=6|date=2016-12|issn=1532-7361|pmid=27616631|doi=10.1016/j.surg.2016.06.048|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/27616631/|consulté le=2021-12-23|pages=1689–1692}}</ref> Une étude récente a montré qu'il y avait une régulation positive des cytokines IFN-γ et IL-12A chez les patientes atteintes de mastite péricanalaire par rapport aux témoins.<ref name=":5">{{Citation d'un article|prénom1=Lu|nom1=Liu|prénom2=Fei|nom2=Zhou|prénom3=Pin|nom3=Wang|prénom4=Lixiang|nom4=Yu|titre=Periductal Mastitis: An Inflammatory Disease Related to Bacterial Infection and Consequent Immune Responses?|périodique=Mediators of Inflammation|volume=2017|date=2017|issn=1466-1861|pmid=28182101|pmcid=5274658|doi=10.1155/2017/5309081|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/28182101/|consulté le=2021-12-23|pages=5309081}}</ref> Ces cytokines sont sécrétées par les cellules TH1 jouant un rôle dans l'éradication des agents pathogènes étrangers. La régulation positive de ces cytokines suggère que les réponses immunitaires peuvent jouer un rôle dans la pathogenèse de la mastite péricanalaire. <ref name=":0" /><gallery> | |||
La physiopathologie de la mastite péricanalaire reste incertaine. On pense que le tabagisme joue un rôle dans la pathogenèse, en endommageant directement ou indirectement les conduits, entraînant un blocage du canal, conduisant à une nécrose et une infection subséquente.<ref name=":18">{{Citation d'un article|prénom1=Mario|nom1=Taffurelli|prénom2=Alice|nom2=Pellegrini|prénom3=Donatella|nom3=Santini|prénom4=Simone|nom4=Zanotti|titre=Recurrent periductal mastitis: Surgical treatment|périodique=Surgery|volume=160|numéro=6|date=2016-12|issn=1532-7361|pmid=27616631|doi=10.1016/j.surg.2016.06.048|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/27616631/|consulté le=2021-12-23|pages=1689–1692}}</ref> Une étude récente a montré qu'il y avait une régulation positive des cytokines IFN-γ et IL-12A chez les patientes atteintes de mastite péricanalaire par rapport aux témoins.<ref name=":5">{{Citation d'un article|prénom1=Lu|nom1=Liu|prénom2=Fei|nom2=Zhou|prénom3=Pin|nom3=Wang|prénom4=Lixiang|nom4=Yu|titre=Periductal Mastitis: An Inflammatory Disease Related to Bacterial Infection and Consequent Immune Responses?|périodique=Mediators of Inflammation|volume=2017|date=2017|issn=1466-1861|pmid=28182101|pmcid=5274658|doi=10.1155/2017/5309081|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/28182101/|consulté le=2021-12-23|pages=5309081}}</ref> Ces cytokines sont sécrétées par les cellules TH1 jouant un rôle dans l'éradication des agents pathogènes étrangers. La régulation positive de ces cytokines suggère que les réponses immunitaires peuvent jouer un rôle dans la pathogenèse de la mastite péricanalaire. | |||
Fichier:Lobules and ducts of the breast.jpg|Canaux galactophores | Fichier:Lobules and ducts of the breast.jpg|Canaux galactophores | ||
Fichier:Schéma-du-sein.jpg|Anatomie du sein | Fichier:Schéma-du-sein.jpg|Anatomie du sein | ||
| Ligne 110 : | Ligne 52 : | ||
==Présentation clinique== | ==Présentation clinique== | ||
[[Fichier:Mastite puerpérale avec formation d'abcès.png|vignette|A) Abcès de lactation, rougeur flamboyante et zone hémorragique, oedème et desquamation de la peau. B) Image échographique montrant la masse importante]] | [[Fichier:Mastite puerpérale avec formation d'abcès.png|vignette|A) Abcès de lactation, rougeur flamboyante et zone hémorragique, oedème et desquamation de la peau. B) Image échographique montrant la masse importante]] | ||
===Facteurs de risque=== | ===Facteurs de risque=== | ||
L'obésité et le diabète ont également été impliqués comme facteurs de risque possibles, principalement pour la mastite péricanalaire.<ref name=":5" /><ref name=":0" /> | L'obésité et le diabète ont également été impliqués comme facteurs de risque possibles, principalement pour la mastite péricanalaire.<ref name=":5" /><ref name=":0" /> | ||
===Questionnaire=== | ===Questionnaire=== | ||
La symptomatologie de la mastite lactationnelle infectieuse peut comprendre: | La symptomatologie de la mastite lactationnelle infectieuse peut comprendre: | ||
| Ligne 159 : | Ligne 72 : | ||
La mastite est différente de la douleur et de la fissuration des mamelons qui accompagnent souvent le début d'allaitement. C'est un diagnostic clinique.<ref>{{Citation d'un lien web|langue=|titre=Mastite|url=https://www.merckmanuals.com/fr-ca/professional/gyn%C3%A9cologie-et-obst%C3%A9trique/soins-du-post-partum-et-troubles-associ%C3%A9s/mastite?query=mastite|site=|date=|consulté le=23 décembre 2021}}</ref> | La mastite est différente de la douleur et de la fissuration des mamelons qui accompagnent souvent le début d'allaitement. C'est un diagnostic clinique.<ref>{{Citation d'un lien web|langue=|titre=Mastite|url=https://www.merckmanuals.com/fr-ca/professional/gyn%C3%A9cologie-et-obst%C3%A9trique/soins-du-post-partum-et-troubles-associ%C3%A9s/mastite?query=mastite|site=|date=|consulté le=23 décembre 2021}}</ref> | ||
===Examen clinique=== | ===Examen clinique=== | ||
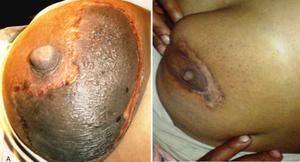
[[Fichier:Inverted-nipple-05.jpg|vignette|Rétraction du mamelon]]Les caractéristiques de la mastite péricanalaire comprennent : | |||
Les caractéristiques de la mastite péricanalaire comprennent : | |||
*l'{{Examen clinique|nom=examen des seins}}<ref name=":0" /><ref name=":22">{{Citation d'un article|prénom1=J. M.|nom1=Dixon|titre=Periductal mastitis/duct ectasia|périodique=World Journal of Surgery|volume=13|numéro=6|date=1989-11|issn=0364-2313|pmid=2696225|doi=10.1007/BF01658420|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/2696225/|consulté le=2021-12-23|pages=715–720}}</ref>: | *l'{{Examen clinique|nom=examen des seins}}<ref name=":0" /><ref name=":22">{{Citation d'un article|prénom1=J. M.|nom1=Dixon|titre=Periductal mastitis/duct ectasia|périodique=World Journal of Surgery|volume=13|numéro=6|date=1989-11|issn=0364-2313|pmid=2696225|doi=10.1007/BF01658420|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/2696225/|consulté le=2021-12-23|pages=715–720}}</ref>: | ||
| Ligne 189 : | Ligne 83 : | ||
**un {{Signe clinique|nom=abcès mammaire}} | **un {{Signe clinique|nom=abcès mammaire}} | ||
**des {{Signe clinique|nom=fistules drainantes}}. | **des {{Signe clinique|nom=fistules drainantes}}. | ||
==Examens paracliniques== | ==Examens paracliniques== | ||
[[Fichier:Pose harpon pour biopsie sein.JPG|vignette|Biopsie à l'aiguille du sein guidée sous mammographie (stéréotaxie)]] | |||
===Mastite lactationnelle=== | ===Mastite lactationnelle=== | ||
| Ligne 217 : | Ligne 93 : | ||
===Mastite tuberculeuse=== | ===Mastite tuberculeuse=== | ||
La mastite péricanalaire est avant tout un diagnostic clinique. Certains examens supplémentaires peuvent être effectués. S'il existe une masse associée et un risque de malignité<ref name=":11" /><ref name=":0" />: | La mastite péricanalaire est avant tout un diagnostic clinique. Certains examens supplémentaires peuvent être effectués. S'il existe une masse associée et un risque de malignité<ref name=":11" /><ref name=":0" />: | ||
| Ligne 239 : | Ligne 105 : | ||
*une {{Examen paraclinique|nom=culture|indication=Indication}} | *une {{Examen paraclinique|nom=culture|indication=Indication}} | ||
Une mastite non lactationnelle récidivante chez une femme ménopausée est suspecte. On devra suivre et imager la patiente après le traitement antibiotique pour éliminer une lésion sous-jacente. | |||
Une mastite non lactationnelle récidivante chez une femme ménopausée est suspecte. On devra suivre et imager la patiente après le traitement antibiotique pour éliminer une lésion sous-jacente. | |||
===Histopathologie=== | ===Histopathologie=== | ||
[[Fichier:Squamous metaplasia of the lactiferous ducts - very low mag.jpg|vignette|Métaplasie squameuse des canaux galactophores. Coloration à l'hématoxyline et à l'éosine]] | [[Fichier:Squamous metaplasia of the lactiferous ducts - very low mag.jpg|vignette|Métaplasie squameuse des canaux galactophores. Coloration à l'hématoxyline et à l'éosine]] | ||
| Ligne 252 : | Ligne 113 : | ||
==Approche clinique== | ==Approche clinique== | ||
La prise en charge de la mastite péricanalaire est essentiellement clinique en fonction de l'apparence. Une échographie est généralement réalisée pour exclure un abcès, s'il y a une masse ou si les signes d'infection ne régressent pas en quelques jours. Les mammographies ne sont généralement pas effectuées, car elles sont moins utiles et assez douloureuses chez les patientes. L'association avec le tabagisme est également à considérer dans notre approche. | |||
==Diagnostic== | ==Diagnostic== | ||
Le diagnostic de mastite est clinique. La mastite est une inflammation douloureuse du sein, habituellement accompagnée d'infection. La mastite est différente de la douleur et de la fissuration des mamelons qui accompagne souvent le début d'allaitement. La patiente qui allaite qui se présente à votre clinique avec des douleurs au sein, une rougeur, un oedème, une sensation de masse ou de fermeté et qui présente une fièvre supérieure à 38°C souffre probablement d'une mastite lactationnelle. Il faut cependant prendre le temps d'examiner la patiente afin d'éliminer les autres diagnostics potentiels pouvant être plus sévères. | Le diagnostic de mastite est clinique. La mastite est une inflammation douloureuse du sein, habituellement accompagnée d'infection. La mastite est différente de la douleur et de la fissuration des mamelons qui accompagne souvent le début d'allaitement. La patiente qui allaite qui se présente à votre clinique avec des douleurs au sein, une rougeur, un oedème, une sensation de masse ou de fermeté et qui présente une fièvre supérieure à 38°C souffre probablement d'une mastite lactationnelle. Il faut cependant prendre le temps d'examiner la patiente afin d'éliminer les autres diagnostics potentiels pouvant être plus sévères. | ||
==Diagnostic différentiel== | ==Diagnostic différentiel== | ||
Le diagnostic différentiel | Le diagnostic différentiel de la mastite péricanalaire est la suivante : | ||
*la mastite lactationnelle | |||
*la mastite granulomateuse idiopathique | |||
*la mastite tuberculeuse | |||
*l'{{Diagnostic différentiel|nom=engorgement des seins}}<ref name=":0" /> | *l'{{Diagnostic différentiel|nom=engorgement des seins}}<ref name=":0" /> | ||
*un {{Diagnostic différentiel|nom=conduit bouché}} | *un {{Diagnostic différentiel|nom=conduit bouché}} | ||
| Ligne 297 : | Ligne 147 : | ||
*une {{Diagnostic différentiel|nom=sarcoïdose}} | *une {{Diagnostic différentiel|nom=sarcoïdose}} | ||
*un {{Diagnostic différentiel|nom=abcès au sein}}<ref name=":0" /> | *un {{Diagnostic différentiel|nom=abcès au sein}}<ref name=":0" /> | ||
==Traitement== | ==Traitement== | ||
La prise en charge initiale de la mastite lactationnelle est un traitement symptomatique.<ref name=":25">{{Citation d'un article|prénom1=Michael|nom1=Abou-Dakn|prénom2=Anna|nom2=Richardt|prénom3=Ute|nom3=Schaefer-Graf|prénom4=Achim|nom4=Wöckel|titre=Inflammatory Breast Diseases during Lactation: Milk Stasis, Puerperal Mastitis, Abscesses of the Breast, and Malignant Tumors - Current and Evidence-Based Strategies for Diagnosis and Therapy|périodique=Breast Care (Basel, Switzerland)|volume=5|numéro=1|date=2010-03|issn=1661-3791|pmid=22619640|pmcid=3357165|doi=10.1159/000272223|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/22619640/|consulté le=2021-12-23|pages=33–37}}</ref> Il a été démontré que la poursuite de la vidange complète des seins diminue la durée des symptômes chez les patientes traitées à la fois avec et sans antibiotique. Les patientes doivent être encouragées à continuer d'allaiter, de tirer ou d'exprimer leur lait à la main. Dans le cas de la mastite lactationnelle infectieuse, il est important de mentionner qu'il n'y a aucune contre-indication à ce que le nourrisson boive des bactéries et ainsi l'allaitement est également encouragé. La mastite est souvent une cause d'arrêt d'allaitement, en raison des fortes douleurs et du découragement de la mère. Les anti-inflammatoires non stéroïdiens (AINS) peuvent être utilisés pour contrôler la douleur. La chaleur appliquée sur le sein juste avant la vidange peut aider à augmenter la montée du lait et faciliter la vidange.<ref name=":25" /> Les compresses froides appliquées une fois la vidange effectuée peuvent aussi aider à réduire l'oedème et la douleur. | |||
=== | Il est également utile d'optimiser la technique d'allaitement avec l'aide d'un centre de consultation en allaitement. La consommation de lait inadéquate par le nourrisson est le plus souvent liée ou aggravée par une technique d'allaitement inefficace. La cause la plus fréquente de douleur et de blessure au mamelon est une prise du sein inefficace. Dans certains cas, des facteurs spécifiques maternels et/ou pour le nourrisson contribuent au problème (forme et taille du mamelon, frein de la langue du nourrisson trop court). Il est donc important de favoriser une bonne prise au sein, et aussi de varier les positions d'allaitement afin d'effectuer une stimulation homogène des canaux galactophores. L'utilisation des positions inclinées, en position football, en double football, la madone, la madone inversée, la louve, en position assise, à califourchon ou en position couchée sur le côté peuvent aider à couvrir tous les canaux et favoriser ainsi le drainage de ceux-ci par le menton du bébé. <ref>{{Citation d'un lien web|langue=|titre=Positions d’allaitement à essayer|url=https://fondationolo.ca/blogue/allaitement/6-positions-allaitement-a-essayer/amp/?gclid=CjwKCAiArOqOBhBmEiwAsgeLmVUKNDZjoziuC3LA9MaN_6ELwRe-pIYcGqIARKo5BvZAk1h6y2nlOBoCiIQQAvD_BwE|site=Fondation OLO|date=|consulté le=9 janvier 2022}}</ref><ref>{{Citation d'un lien web|langue=|titre=11 positions d'allaitement|url=https://www.medela.ca/fr/allaitement/meres-parcours/positions-allaitement|site=Medela|date=|consulté le=9 janvier 2022}}</ref> | ||
=== | La lécithine de soya<ref>{{Citation d'un lien web|langue=|titre=Canaux lactifères bouchés et mastites|url=https://www.lllfrance.org/vous-informer/fonds-documentaire/feuillets-du-dr-newman/1520-canaux-lactiferes-bloques-et-mastites|site=Feuillets du Dr Jack Newman, ligue La Lèche|date=|consulté le=9 janvier 2022}}</ref><ref>{{Citation d'un lien web|langue=|titre=Canaux lactifères bloqués et mastites|url=http://www.canadianbreastfeedingfoundation.org/fr/articles/mastites.shtml|site=Fondation canadienne de l’allaitement maternel|date=|consulté le=9 janvier 2022}}</ref>est un complément alimentaire qui semble aider certaines mères à prévenir le blocage des canaux galactophores. Elle pourrait agir en diminuant la viscosité du lait, en augmentant le pourcentage d’acides gras polyinsaturés dans le lait. Elle est sûre, peu coûteuse, et semble fonctionner dans certains cas. La dose est de 1 200 mg, quatre fois par jour. Il n’y a pas d’autre traitement préventif contre les canaux bloqués que la lécithine. | ||
<br /> | |||
{| class="wikitable" | {| class="wikitable" | ||
|+Traitement de la mastite | |+Traitement de la mastite | ||
| Ligne 334 : | Ligne 162 : | ||
!Traitement | !Traitement | ||
!Durée | !Durée | ||
|- | |- | ||
| rowspan="5" |Mastite péricanalaire | | rowspan="5" |Mastite péricanalaire | ||
| Ligne 396 : | Ligne 183 : | ||
|Si infection récurrente | |Si infection récurrente | ||
|Excision chirurgicale des canaux enflammés | |Excision chirurgicale des canaux enflammés | ||
|} | |} | ||
En présence d'abcès lactationnel on doit éviter le drainage chirurgical afin de diminuer les risques de fistule laiteuse. On favorisera en effet la ponction/aspiration sous échographie. Si échec avec récidive de l'abcès, on pourra alors aller drainer et mettre une mèche. | En présence d'abcès lactationnel on doit éviter le drainage chirurgical afin de diminuer les risques de fistule laiteuse. On favorisera en effet la ponction/aspiration sous échographie. Si échec avec récidive de l'abcès, on pourra alors aller drainer et mettre une mèche. | ||
==Suivi== | ==Suivi== | ||
Un suivi clinique est suggéré. Chez la femme post-ménopausée, on insistera sur une imagerie de contrôle après résolution des symptômes pour s'assurer de l'absence de néoplasie sous-jacente. | Un suivi clinique est suggéré. Chez la femme post-ménopausée, on insistera sur une imagerie de contrôle après résolution des symptômes pour s'assurer de l'absence de néoplasie sous-jacente. | ||
==Complications== | ==Complications== | ||
[[Fichier:Gangrène de la poitrine.png|vignette|À Gauche: gangrène du sein après application de pâte de belladone. À Droite: image du sein après le débridement et la greffe]] | [[Fichier:Gangrène de la poitrine.png|vignette|À Gauche: gangrène du sein après application de pâte de belladone. À Droite: image du sein après le débridement et la greffe]] | ||
Les complications | Les complications sont <ref name=":0" />: | ||
*l'{{Complication|nom=abcès mammaire|taux=5-11}}<ref group="note">L'abcès peut être confirmé par échographie et devrait être traité par aspiration à l'aiguille ou drainage chirurgical. Le liquide retiré de l'abcès devrait être envoyé en culture, et l'administration d'antibiotique approprié devrait être amorcée.</ref><ref name=":7">{{Citation d'un article|prénom1=Catherine E.|nom1=Pesce|prénom2=Katharine|nom2=Yao|titre=Abscess/infections/periareolar mastitis|périodique=Annals of Breast Surgery|volume=5|date=2021-09|doi=10.21037/abs-21-49|lire en ligne=https://abs.amegroups.com/article/view/6764/html|consulté le=2022-01-05|pages=25–25}}</ref><ref name=":6">{{Citation d'un article|langue=|auteur1=JEANNE P. SPENCER, MD|titre=Management of mastitis in breastfeeding women|périodique=Am Fam Physician, 78(6)|date=2008 Sep 15|issn=|lire en ligne=https://www.aafp.org/afp/2008/0915/p727.html|pages=727-731}}</ref> | |||
*l'{{Complication|nom=abcès mammaire|taux=5-11}}<ref group="note">L'abcès peut être confirmé par échographie et devrait être traité par aspiration à l'aiguille ou drainage chirurgical. Le liquide retiré de l'abcès devrait être envoyé en culture, et l'administration d'antibiotique approprié devrait être amorcée.</ref><ref name=": | *les fistules mammaires | ||
*la récidive de mastite | |||
*des cicatrices ou des déformation du sein. | |||
==Évolution== | ==Évolution== | ||
La majorité des patientes atteintes de mastite se rétabliront avec un traitement approprié. Le taux de récidive de la mastite péricanalaire est de 4-28%. <ref name=":17">{{Citation d'un article|prénom1=Yanna|nom1=Zhang|prénom2=Yidong|nom2=Zhou|prénom3=Feng|nom3=Mao|prénom4=Jinghong|nom4=Guan|titre=Clinical characteristics, classification and surgical treatment of periductal mastitis|périodique=Journal of Thoracic Disease|volume=10|numéro=4|date=2018-04|issn=2072-1439|pmid=29850148|pmcid=5949503|doi=10.21037/jtd.2018.04.22|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29850148/|consulté le=2021-12-23|pages=2420–2427}}</ref><ref name=":0" /> | |||
La majorité des patientes atteintes de mastite se rétabliront avec un traitement approprié. Le taux de récidive | |||
==Prévention== | ==Prévention== | ||
La mastite péricanalaire se rencontre presque exclusivement chez les fumeurs. Encourager l'arrêt du tabac est important et peut aider à réduire le risque d'inflammation récurrente.<ref name=":0" /> | La mastite péricanalaire se rencontre presque exclusivement chez les fumeurs. Encourager l'arrêt du tabac est important et peut aider à réduire le risque d'inflammation récurrente.<ref name=":0" /> | ||
Version du 2 février 2022 à 12:40
| Maladie | |
| Caractéristiques | |
|---|---|
| Signes | Mastalgie, Signes vitaux normaux, Abcès mammaire, Masse péri-aréolaire, Masse sous-aréolaire, Inversion du mamelon, Écoulement épais du mamelon, Fistules drainantes, Érythème mammaire |
| Symptômes |
Mastalgie, Afébrile, Érythème mammaire, Tuméfaction mammaire |
| Diagnostic différentiel |
Sarcoïdose, Ectasie canalaire, Granulomatose de Wegener, Abcès mammaire, Cellulite bactérienne, Galactocèle, Fibroadénome du sein, Engorgement des seins, Carcinome inflammatoire du sein, Fibroadénome lactationnel, ... [+] |
| Informations | |
| Terme anglais | Periductal mastitis |
| Autres noms | maladie de Zuska |
| Spécialités | Chirurgie générale, Médecine familiale, Médecine d'urgence |
|
| |
La mastite péricanalaire est une affection inflammatoire bénigne affectant les canaux sous-aréolaires (créant un abcès sous-aréolaire)
Classification
- Les mastites non lactationnelles
- La mastite péricanalaire, aussi appelée maladie de Zuska en situation non puerpérales, est une affection inflammatoire bénigne affectant les canaux sous-aréolaires (créant un abcès sous-aréolaire) et survient le plus souvent chez les femmes en âge de procréer. L'abcès formé est un abcès sous-cutané du tissu mammaire sous l'aréole du mamelon. Il s'agit d'une inflammation généralement aseptique, associée à une métaplasie squameuse des canaux galactophores. Cette affection englobe généralement les abcès du sein situés dans la région rétro-aréolaire ou péri-aréolaire mais pas ceux situés en périphérie du sein.[1][2]
- La mastite granulomateuse idiopathique est une maladie inflammatoire rare et bénigne qui peut imiter cliniquement le cancer du sein.[3] La maladie survient principalement chez les femmes pares, le plus souvent dans les 5 ans suivant l'accouchement.[3][4]
- La mastite tuberculeuse est plutôt rare au Canada, et même dans les pays à forte incidence de tuberculose pulmonaire. Elle affecte le plus souvent les femmes en âge de procréer, y compris celles qui allaitent; les cas chez les hommes sont extrêmement rares.[5][6] La constatation clinique la plus fréquente de la mastite tuberculeuse est une masse mammaire solitaire. [5][6] La masse est généralement douloureuse, ferme, mal définie et irrégulière. L'atteinte du mamelon et de l'aréole est très rare.
Épidémiologie
Les patientes atteintes de mastite péricanalaire sont le plus souvent des femmes en âge de procréer et l'inflammation est presque exclusivement associée à la consommation de tabac.[7] La mastite péricanalaire survient chez 5 % à 9 % des femmes dans le monde.[8][4]
Étiologies
La cause de la mastite péricanalaire n'est pas claire. Cependant, beaucoup suggèrent que le tabagisme peut être associé au développement de la maladie par des dommages directs aux conduits suivi d'une inflammation ultérieure. Des bactéries ont été isolées dans des cultures chez 62 à 85 % des patientes atteintes de mastite péricanalaire, et les organismes responsables les plus courants incluent[9]:
- le staphylococcus aureus
- le pseudomonas aeruginosa
- l'enterococcus
- les bacteroides
- les proteus.
L'abcès sous-aréolaire peut se développer à la fois pendant l'allaitement ou extrapuerpérale. Il est souvent évasé de haut en bas avec des fistules répétées. Comme cette pathologie est associée au tabac, on suppose que l'effet toxique direct ou les changements hormonaux liés au tabagisme pourraient provoquer une métaplasie squameuse des canaux galactophores. Cependant, il n'a pas été établi si la lésion régresse lors de la cessation du tabac. Les cas extrapuerpéraux sont souvent associés à une hyperprolactinémie ou à des problèmes de thyroïde et le diabète sucré peut également être un facteur contribuant à l'abcès du sein. [10][11]
Certains facteurs peuvent causer la mastite péricanalaire et la formation d'une métaplasie squameuse des canaux galactophores. Parmi ceux-ci, on note[1]:
- une modification réactive de l'inflammation chronique
- une modification hormonale systémique
- le tabagisme
- un dérèglement de l'expression de la bêta-caténine
- une modifications du métabolisme ou de l'expression de l'acide rétinoïque et de la vitamine D
- Une carence en vitamine A (qui peut provoquer une épidermilisation des canaux et une métaplasie squameuse.
Physiopathologie
La physiopathologie de la mastite péricanalaire reste incertaine. On pense que le tabagisme joue un rôle dans la pathogenèse, en endommageant directement ou indirectement les conduits, entraînant un blocage du canal, conduisant à une nécrose et une infection subséquente.[12] Une étude récente a montré qu'il y avait une régulation positive des cytokines IFN-γ et IL-12A chez les patientes atteintes de mastite péricanalaire par rapport aux témoins.[13] Ces cytokines sont sécrétées par les cellules TH1 jouant un rôle dans l'éradication des agents pathogènes étrangers. La régulation positive de ces cytokines suggère que les réponses immunitaires peuvent jouer un rôle dans la pathogenèse de la mastite péricanalaire. [4]
-
Canaux galactophores
-
Anatomie du sein
Présentation clinique

Facteurs de risque
L'obésité et le diabète ont également été impliqués comme facteurs de risque possibles, principalement pour la mastite péricanalaire.[13][4]
Questionnaire
La symptomatologie de la mastite lactationnelle infectieuse peut comprendre:
- une fièvre élevée de la mère ( >38,3°C)
- un érythème au niveau du sein
- une induration du sein avec diminution de sécrétion de lait
- une sensation douloureuse
- une tuméfaction
- une chaleur à la palpation
- des symptômes systémiques (frissons, myalgies et malaises).
La mastite est différente de la douleur et de la fissuration des mamelons qui accompagnent souvent le début d'allaitement. C'est un diagnostic clinique.[14]
Examen clinique

Les caractéristiques de la mastite péricanalaire comprennent :
- l'examen des seins[4][15]:
- une masse péri-aréolaire
- une masse sous-aréolaire
- de la douleur
- un érythème
- les patientes peuvent présenter une inversion du mamelon
- un écoulement épais du mamelon
- un abcès mammaire
- des fistules drainantes.
Examens paracliniques

Mastite lactationnelle
Mastite péricanalaire
Mastite granulomateuse idiopathique
Mastite tuberculeuse
La mastite péricanalaire est avant tout un diagnostic clinique. Certains examens supplémentaires peuvent être effectués. S'il existe une masse associée et un risque de malignité[8][4]:
- une échographie mammaire
- une mammographie
Si un drainage est présent, on devra effectuer:
- une coloration Gram
- une culture
Une mastite non lactationnelle récidivante chez une femme ménopausée est suspecte. On devra suivre et imager la patiente après le traitement antibiotique pour éliminer une lésion sous-jacente.
Histopathologie

La mastite péricanalaire est caractérisée par une métaplasie squameuse des canaux galactophores (Squamous metaplasia of lactiferous ducts- abrégé en SMOLD ). En effet, la dernière section des canaux galactophores est toujours tapissée d'un épithélium pavimenteux kératinisé qui semble avoir des fonctions physiologiques importantes. La kératine, qui possède des propriétés bactériostatiques, forme par exemple, des bouchons qui bouchent l'entrée des conduits. Dans la mastite péricanalaire, la muqueuse kératinisée qui s'étend plus profondément dans les canaux, créant ainsi un remplacement de l'épithélium cuboïde normal à double couche des canaux galactophores par des couches cellulaires squameuses kératinisées. Certains auteurs parlent d'une épidermatisation, car l'épithélium résultant de ce changement est très similaire à une peau normale. Le SMOLD est rare chez les femmes préménopausées (peut-être 0,1 à 3 %) mais plus fréquent (peut-être jusqu'à 25 %) chez les femmes ménopausées où il ne cause aucun problème.[16] Cette métaplasie semble être une lésion complètement bénigne et peut même exister sans provoquer de symptômes. En principe, elle devrait être complètement réversible, comme le suggère la classification en métaplasie. Les bouchons de kératine (débris) produits par le SMOLD ont été proposés comme la cause d'abcès sous-aréolaires récurrents en provoquant une stase sécrétoire. La perméabilité de la muqueuse épidermique est également différente de celle de la muqueuse normale, ce qui empêche la résorption des sécrétions glandulaires. Cette résorption est nécessaire pour éliminer les sécrétions bloquées à l'intérieur du canal, et elle affecte l'équilibre osmotique qui à son tour est un mécanisme important dans le contrôle de la lactogenèse (ceci est pertinent à la fois dans la mastite puerpérale et non puerpérale).
La mastite granulomateuse idiopathique (MGI) est caractérisée par des granulomes non caséeux avec des histiocytes épithélioïdes et des cellules géantes multinucléées dans les lobules mammaires. Dans le sous-type CNGM, les caractéristiques histologiques classiques sont des granulomes non caséeux avec des espaces kystiques caractéristiques bordés de neutrophiles contenant des cocci à Gram positif. [4]
Approche clinique
La prise en charge de la mastite péricanalaire est essentiellement clinique en fonction de l'apparence. Une échographie est généralement réalisée pour exclure un abcès, s'il y a une masse ou si les signes d'infection ne régressent pas en quelques jours. Les mammographies ne sont généralement pas effectuées, car elles sont moins utiles et assez douloureuses chez les patientes. L'association avec le tabagisme est également à considérer dans notre approche.
Diagnostic
Le diagnostic de mastite est clinique. La mastite est une inflammation douloureuse du sein, habituellement accompagnée d'infection. La mastite est différente de la douleur et de la fissuration des mamelons qui accompagne souvent le début d'allaitement. La patiente qui allaite qui se présente à votre clinique avec des douleurs au sein, une rougeur, un oedème, une sensation de masse ou de fermeté et qui présente une fièvre supérieure à 38°C souffre probablement d'une mastite lactationnelle. Il faut cependant prendre le temps d'examiner la patiente afin d'éliminer les autres diagnostics potentiels pouvant être plus sévères.
Diagnostic différentiel
Le diagnostic différentiel de la mastite péricanalaire est la suivante :
- la mastite lactationnelle
- la mastite granulomateuse idiopathique
- la mastite tuberculeuse
- l'engorgement des seins[4]
- un conduit bouché
- un abcès au sein
- une galactocèle
- un carcinome inflammatoire du sein
- un fibroadénome lactationnel
- un fibroadénome
- un kyste mammaire
- une cellulite
- une infection à levures.
Mastite péricanalaire
Mastite granulomateuse idiopathique
- un carcinome du sein
- une granulomatose de Wegeners[4]
- la tuberculose
- une sarcoïdose
- un abcès au sein[4]
Traitement
La prise en charge initiale de la mastite lactationnelle est un traitement symptomatique.[17] Il a été démontré que la poursuite de la vidange complète des seins diminue la durée des symptômes chez les patientes traitées à la fois avec et sans antibiotique. Les patientes doivent être encouragées à continuer d'allaiter, de tirer ou d'exprimer leur lait à la main. Dans le cas de la mastite lactationnelle infectieuse, il est important de mentionner qu'il n'y a aucune contre-indication à ce que le nourrisson boive des bactéries et ainsi l'allaitement est également encouragé. La mastite est souvent une cause d'arrêt d'allaitement, en raison des fortes douleurs et du découragement de la mère. Les anti-inflammatoires non stéroïdiens (AINS) peuvent être utilisés pour contrôler la douleur. La chaleur appliquée sur le sein juste avant la vidange peut aider à augmenter la montée du lait et faciliter la vidange.[17] Les compresses froides appliquées une fois la vidange effectuée peuvent aussi aider à réduire l'oedème et la douleur.
Il est également utile d'optimiser la technique d'allaitement avec l'aide d'un centre de consultation en allaitement. La consommation de lait inadéquate par le nourrisson est le plus souvent liée ou aggravée par une technique d'allaitement inefficace. La cause la plus fréquente de douleur et de blessure au mamelon est une prise du sein inefficace. Dans certains cas, des facteurs spécifiques maternels et/ou pour le nourrisson contribuent au problème (forme et taille du mamelon, frein de la langue du nourrisson trop court). Il est donc important de favoriser une bonne prise au sein, et aussi de varier les positions d'allaitement afin d'effectuer une stimulation homogène des canaux galactophores. L'utilisation des positions inclinées, en position football, en double football, la madone, la madone inversée, la louve, en position assise, à califourchon ou en position couchée sur le côté peuvent aider à couvrir tous les canaux et favoriser ainsi le drainage de ceux-ci par le menton du bébé. [18][19]
La lécithine de soya[20][21]est un complément alimentaire qui semble aider certaines mères à prévenir le blocage des canaux galactophores. Elle pourrait agir en diminuant la viscosité du lait, en augmentant le pourcentage d’acides gras polyinsaturés dans le lait. Elle est sûre, peu coûteuse, et semble fonctionner dans certains cas. La dose est de 1 200 mg, quatre fois par jour. Il n’y a pas d’autre traitement préventif contre les canaux bloqués que la lécithine.
| Type de mastite | Type d'infection | Traitement | Durée |
|---|---|---|---|
| Mastite péricanalaire | Traitement empirique | Amoxicilline-Clavulanate | La chirurgie consiste en:
Ultimement la mastectomie centrale sera nécessaire si échec. |
| Dicloxacilline + Métronidazole | |||
| Céphalexine + Métronidazole | |||
| Si présence d'abcès | Aspiration à l'aiguille guidée sous échographie +
antibiothérapie appropriée | ||
| Si infection récurrente | Excision chirurgicale des canaux enflammés |
En présence d'abcès lactationnel on doit éviter le drainage chirurgical afin de diminuer les risques de fistule laiteuse. On favorisera en effet la ponction/aspiration sous échographie. Si échec avec récidive de l'abcès, on pourra alors aller drainer et mettre une mèche.
Suivi
Un suivi clinique est suggéré. Chez la femme post-ménopausée, on insistera sur une imagerie de contrôle après résolution des symptômes pour s'assurer de l'absence de néoplasie sous-jacente.
Complications
Les complications sont [4]:
- l'abcès mammaire (5-11 %)[note 1][22][23]
- les fistules mammaires
- la récidive de mastite
- des cicatrices ou des déformation du sein.
Évolution
La majorité des patientes atteintes de mastite se rétabliront avec un traitement approprié. Le taux de récidive de la mastite péricanalaire est de 4-28%. [24][4]
Prévention
La mastite péricanalaire se rencontre presque exclusivement chez les fumeurs. Encourager l'arrêt du tabac est important et peut aider à réduire le risque d'inflammation récurrente.[4]
Notes
- ↑ L'abcès peut être confirmé par échographie et devrait être traité par aspiration à l'aiguille ou drainage chirurgical. Le liquide retiré de l'abcès devrait être envoyé en culture, et l'administration d'antibiotique approprié devrait être amorcée.
Références
- Cette page a été modifiée ou créée le 2021/12/21 à partir de Acute Mastitis (StatPearls / Acute Mastitis (2021/07/21)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32491714 (livre).
- Cet article a été créé en partie ou en totalité le 2021-12-30 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- ↑ 1,0 et 1,1 Michael S. Sabel, Essentials of Breast Surgery, Elsevier Health Sciences., (ISBN 978-0-323-03758-7), p. 85
- ↑ (en) F N L Versluijs, R M H Roumen et R J A Goris, « Chronic recurrent subareolar breast abscess: incidence and treatment », British Journal of Surgery, vol. 87, no 7, , p. 952–952 (ISSN 0007-1323 et 1365-2168, DOI 10.1046/j.1365-2168.2000.01544-49.x, lire en ligne)
- ↑ 3,0 et 3,1 Fatih Altintoprak, Taner Kivilcim et Orhan Veli Ozkan, « Aetiology of idiopathic granulomatous mastitis », World Journal of Clinical Cases, vol. 2, no 12, , p. 852–858 (ISSN 2307-8960, PMID 25516860, Central PMCID 4266833, DOI 10.12998/wjcc.v2.i12.852, lire en ligne)
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 et 4,13 Melodie M. Blackmon, Hao Nguyen et Pinaki Mukherji, StatPearls, StatPearls Publishing, (PMID 32491714, lire en ligne)
- ↑ 5,0 et 5,1 Spyridon Marinopoulos, Dionysia Lourantou, Thomas Gatzionis et Constantine Dimitrakakis, « Breast tuberculosis: Diagnosis, management and treatment », International Journal of Surgery Case Reports, vol. 3, no 11, , p. 548–550 (ISSN 2210-2612, PMID 22918083, Central PMCID 3437393, DOI 10.1016/j.ijscr.2012.07.003, lire en ligne)
- ↑ 6,0 et 6,1 Donya Farrokh, Ali Alamdaran, Ali Feyzi Laeen et Yalda Fallah Rastegar, « Tuberculous mastitis: A review of 32 cases », International journal of infectious diseases: IJID: official publication of the International Society for Infectious Diseases, vol. 87, , p. 135–142 (ISSN 1878-3511, PMID 31442629, DOI 10.1016/j.ijid.2019.08.013, lire en ligne)
- ↑ Eve Boakes, Amy Woods, Natalie Johnson et Naim Kadoglou, « Breast Infection: A Review of Diagnosis and Management Practices », European Journal of Breast Health, vol. 14, no 3, , p. 136–143 (ISSN 2587-0831, PMID 30123878, Central PMCID 6092150, DOI 10.5152/ejbh.2018.3871, lire en ligne)
- ↑ 8,0 et 8,1 Angrit Stachs, Johannes Stubert, Toralf Reimer et Steffi Hartmann, « Benign Breast Disease in Women », Deutsches Arzteblatt International, vol. 116, no 33-34, , p. 565–574 (ISSN 1866-0452, PMID 31554551, Central PMCID 6794703, DOI 10.3238/arztebl.2019.0565, lire en ligne)
- ↑ N. J. Bundred, J. M. Dixon, A. B. Lumsden et D. Radford, « Are the lesions of duct ectasia sterile? », The British Journal of Surgery, vol. 72, no 10, , p. 844–845 (ISSN 0007-1323, PMID 4041720, DOI 10.1002/bjs.1800721023, lire en ligne)
- ↑ Monica Rizzo, Sheryl Gabram, Charles Staley et Limin Peng, « Management of Breast Abscesses in Nonlactating Women », The American Surgeon, vol. 76, no 3, , p. 292–295 (ISSN 0003-1348 et 1555-9823, DOI 10.1177/000313481007600310, lire en ligne)
- ↑ Basil George Verghese et R. Ravikanth, « Breast abscess, an early indicator for diabetes mellitus in non-lactating women: a retrospective study from rural India », World Journal of Surgery, vol. 36, no 5, , p. 1195–1198 (ISSN 1432-2323, PMID 22395343, DOI 10.1007/s00268-012-1502-7, lire en ligne)
- ↑ Mario Taffurelli, Alice Pellegrini, Donatella Santini et Simone Zanotti, « Recurrent periductal mastitis: Surgical treatment », Surgery, vol. 160, no 6, , p. 1689–1692 (ISSN 1532-7361, PMID 27616631, DOI 10.1016/j.surg.2016.06.048, lire en ligne)
- ↑ 13,0 et 13,1 Lu Liu, Fei Zhou, Pin Wang et Lixiang Yu, « Periductal Mastitis: An Inflammatory Disease Related to Bacterial Infection and Consequent Immune Responses? », Mediators of Inflammation, vol. 2017, , p. 5309081 (ISSN 1466-1861, PMID 28182101, Central PMCID 5274658, DOI 10.1155/2017/5309081, lire en ligne)
- ↑ « Mastite » (consulté le 23 décembre 2021)
- ↑ J. M. Dixon, « Periductal mastitis/duct ectasia », World Journal of Surgery, vol. 13, no 6, , p. 715–720 (ISSN 0364-2313, PMID 2696225, DOI 10.1007/BF01658420, lire en ligne)
- ↑ « Subareolar abscess », sur Subareolar abscess sur Wikimedi.ca (consulté le 9 janvier 2022)
- ↑ 17,0 et 17,1 Michael Abou-Dakn, Anna Richardt, Ute Schaefer-Graf et Achim Wöckel, « Inflammatory Breast Diseases during Lactation: Milk Stasis, Puerperal Mastitis, Abscesses of the Breast, and Malignant Tumors - Current and Evidence-Based Strategies for Diagnosis and Therapy », Breast Care (Basel, Switzerland), vol. 5, no 1, , p. 33–37 (ISSN 1661-3791, PMID 22619640, Central PMCID 3357165, DOI 10.1159/000272223, lire en ligne)
- ↑ « Positions d’allaitement à essayer », sur Fondation OLO (consulté le 9 janvier 2022)
- ↑ « 11 positions d'allaitement », sur Medela (consulté le 9 janvier 2022)
- ↑ « Canaux lactifères bouchés et mastites », sur Feuillets du Dr Jack Newman, ligue La Lèche (consulté le 9 janvier 2022)
- ↑ « Canaux lactifères bloqués et mastites », sur Fondation canadienne de l’allaitement maternel (consulté le 9 janvier 2022)
- ↑ Catherine E. Pesce et Katharine Yao, « Abscess/infections/periareolar mastitis », Annals of Breast Surgery, vol. 5, , p. 25–25 (DOI 10.21037/abs-21-49, lire en ligne)
- ↑ JEANNE P. SPENCER, MD, « Management of mastitis in breastfeeding women », Am Fam Physician, 78(6), 2008 sep 15, p. 727-731 (lire en ligne)
- ↑ Yanna Zhang, Yidong Zhou, Feng Mao et Jinghong Guan, « Clinical characteristics, classification and surgical treatment of periductal mastitis », Journal of Thoracic Disease, vol. 10, no 4, , p. 2420–2427 (ISSN 2072-1439, PMID 29850148, Central PMCID 5949503, DOI 10.21037/jtd.2018.04.22, lire en ligne)


