Mastite granulomateuse idiopathique
| Maladie | |||
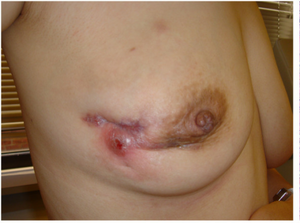 Mastite granulomateuse idiopathique, post incision de biopsie sur sein droit | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Abcès, Masse mammaire, Épisclérite, Rétraction du mamelon, Épaississement de la peau, Adénopathie axillaire, Arthrites, Ulcération cutanée | ||
| Symptômes |
Masse mammaire, Abcès mammaires à répétition | ||
| Diagnostic différentiel |
Sarcoïdose, Ectasie canalaire, Granulomatose de Wegener, Abcès mammaire, Cellulite bactérienne, Galactocèle, Fibroadénome du sein, Engorgement des seins, Carcinome inflammatoire du sein, Fibroadénome lactationnel, ... [+] | ||
| Informations | |||
| Terme anglais | Idiopathic granulomatous mastitis | ||
| Wikidata ID | Q5596838 | ||
| SNOMED CT ID | 237444008 | ||
| Spécialités | Chirurgie générale, Rhumatologie, Chirurgie plastique | ||
| |||
La mastite est une inflammation du tissu mammaire et peut être divisée en mastite lactationnelle et non lactationnelle. Il existe trois types de mastite non lactationnelle: la mastite péricanalaire, la mastite granulomateuse idiopathique et la mastite tuberculeuse.
La mastite granulomateuse idiopathique (MGI) est une maladie inflammatoire rare et bénigne qui peut imiter cliniquement le cancer du sein.[1]
Épidémiologie
La MGI est très rare et sa prévalence réelle est inconnue. La majorité des patientes concernées rapportent des antécédents d'allaitement et développent des symptômes six mois à deux ans après l'arrêt de l'allaitement.[2] L'âge moyen d'apparition est de 32 à 34 ans.[2] L'incidence de la MGI serait plus élevée dans les populations hispaniques .[3][4][5][6][7]
Étiologies
L'étiologie de la MGI est idiopathique.
Physiopathologie
La physiopathologie de la MGI reste incertaine, mais la théorie la plus largement acceptée indique une destruction auto-immune initiée par un déclencheur spécifique comme un traumatisme, des bactéries ou du lait extravasé, causant une infiltration de cellules inflammatoires provoquant une réponse granulomateuse.[8][7]
Présentation clinique
Facteurs de risque
La maladie survient principalement chez les femmes pares, le plus souvent dans les 5 ans suivant l'accouchement.[1][7]
Certains facteurs de risque possibles sont :
- les maladies auto-immunes
- les traumatismes mammaires
- l'allaitement
- l'utilisation de contraceptifs oraux
- l'hyperprolactinémie.
Questionnaire
La présentation clinique de la MGI est variable. Elle peut se présenter par une ou plusieurs masses mammaires inflammatoires en périphérie du sein.[9]
Les femmes peuvent se présenter avec des abcès mammaires à répétition sur une période de plusieurs semaines/mois.[9]
Examen clinique

La MGI se présente le plus souvent [7][10]:
- à l'examen mammaire[10][7]:
- une masse mammaire ferme et unilatérale
- une rétraction du mamelon
- un épaississement de la peau
- une adénopathie axillaire
- une ulcération
- la formation d'un abcès
- des manifestations extramammaires peuvent aussi être rapportées :
- des arthrites
- une épisclérite.
Examens paracliniques
Les examens paracliniques suivants peuvent être considérés.[2][7]
- La prolactinémie est dosée d'emblée, car l'hyperprolactinémie est associée à la MGI.
- L'échographie mammaire est recommandée pour confirmer la présence de la masse mammaire.
- Une biopsie doit être effectuée étant donné que les caractéristiques cliniques de la MGI se chevauchent avec celles du cancer du sein. La biopsie au trocart ou la biopsie excisionnelle sont toutes deux des options viables.
- La MGI est caractérisée par des granulomes non caséeux avec des histiocytes épithélioïdes et des cellules géantes multinucléées dans les lobules mammaires. Dans le sous-type CNGM, les caractéristiques histologiques classiques sont des granulomes non caséeux avec des espaces kystiques caractéristiques bordés de neutrophiles contenant des cocci à Gram positif. [7]
- La mammographie n'est pas recommandée, car elle ne permet pas de distinguer la MGI et d'une néoplasie.
Diagnostic
Les caractéristiques histopathologiques permettent de poser le diagnostic. La biopsie est nécessaire pour confirmer ce diagnostic.
Diagnostic différentiel
Le diagnostic différentiel de la MGI est :
- le carcinome inflammatoire du sein et les autres cancers du sein (distingué par une biopsie au trocart sous guidage échographique suivi d'un diagnostic pathologique de l'échantillon)
- la mastite lactationnelle
- la mastite péricanalaire
- la mastite tuberculeuse
- l'engorgement des seins
- un obstruction du canal galactophore
- une ectasie canalaire
- un abcès mammaire
- le galactocèle
- le fibroadénome lactationnel
- un fibroadénome
- un kyste mammaire
- une cellulite
- une infection à levures
- la sarcoïdose et la granulomatose de Wegener.
Traitement
| Traitement | Durée |
|---|---|
| Observation |
|
| AINS |
|
| Méthotrexate ou corticostéroïdes | |
| Antibiotiques[9] |
|
| Chirurgie |
|
Suivi
Un suivi clinique est suggéré. Chez la femme post-ménopausée, on insistera sur une imagerie de contrôle après résolution des symptômes pour s'assurer de l'absence de néoplasie sous-jacente.
Complications
Les complications de la MGI sont :
- l'abcès mammaire (5-11 %)[note 1][7][17][18]
- des fistules mammaires
- une mastalgie chronique (29 %)
- des cicatrices mammaires (38 %)
- une déformation mammaire
- des récidives.
Évolution
La majorité des patientes atteintes de mastite se rétabliront avec un traitement approprié. Le taux de récidive pour la MGI est de 20-78%. [19][20][7]
Notes
- ↑ L'abcès peut être confirmé par échographie et devrait être traité par aspiration à l'aiguille ou drainage chirurgical. Le liquide retiré de l'abcès devrait être envoyé en culture, et l'administration d'antibiotique approprié devrait être amorcée.
Références
- Cette page a été modifiée ou créée le 2021/12/21 à partir de Acute Mastitis (StatPearls / Acute Mastitis (2021/07/21)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32491714 (livre).
- Cet article a été créé en partie ou en totalité le 2021-12-30 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- ↑ 1,0 et 1,1 Fatih Altintoprak, Taner Kivilcim et Orhan Veli Ozkan, « Aetiology of idiopathic granulomatous mastitis », World Journal of Clinical Cases, vol. 2, no 12, , p. 852–858 (ISSN 2307-8960, PMID 25516860, Central PMCID 4266833, DOI 10.12998/wjcc.v2.i12.852, lire en ligne)
- ↑ 2,0 2,1 et 2,2 Cedric W. Pluguez-Turull, Jennifer E. Nanyes, Cristina J. Quintero et Hamza Alizai, « Idiopathic Granulomatous Mastitis: Manifestations at Multimodality Imaging and Pitfalls », Radiographics: A Review Publication of the Radiological Society of North America, Inc, vol. 38, no 2, , p. 330–356 (ISSN 1527-1323, PMID 29528819, DOI 10.1148/rg.2018170095, lire en ligne)
- ↑ Smiti Sripathi, Anurag Ayachit, Archana Bala et Rajagopal Kadavigere, « Idiopathic granulomatous mastitis: a diagnostic dilemma for the breast radiologist », Insights into Imaging, vol. 7, no 4, , p. 523–529 (ISSN 1869-4101, PMID 27164916, Central PMCID 4956625, DOI 10.1007/s13244-016-0497-2, lire en ligne)
- ↑ David S. Barreto, Emily L. Sedgwick, Chandandeep S. Nagi et Ana P. Benveniste, « Granulomatous mastitis: etiology, imaging, pathology, treatment, and clinical findings », Breast Cancer Research and Treatment, vol. 171, no 3, , p. 527–534 (ISSN 1573-7217, PMID 29971624, DOI 10.1007/s10549-018-4870-3, lire en ligne)
- ↑ Kathie-Ann Joseph, Xuan Luu et Adam Mor, « Granulomatous mastitis: a New York public hospital experience », Annals of Surgical Oncology, vol. 21, no 13, , p. 4159–4163 (ISSN 1534-4681, PMID 25008030, DOI 10.1245/s10434-014-3895-z, lire en ligne)
- ↑ Carmen Zaragoza Zaragoza, Francisco Hostalet Robles, Piothr Kosny et Miguel Ángel Morcillo Rodenas, « [Idiopathic granulomatous mastitis: a condition with no definitive treatment] », Cirugia Espanola, vol. 91, no 9, , p. 615–616 (ISSN 1578-147X, PMID 22717103, DOI 10.1016/j.ciresp.2012.04.014, lire en ligne)
- ↑ 7,0 7,1 7,2 7,3 7,4 7,5 7,6 7,7 7,8 et 7,9 Melodie M. Blackmon, Hao Nguyen et Pinaki Mukherji, StatPearls, StatPearls Publishing, (PMID 32491714, lire en ligne)
- ↑ A. C. Thomsen, T. Espersen et S. Maigaard, « Course and treatment of milk stasis, noninfectious inflammation of the breast, and infectious mastitis in nursing women », American Journal of Obstetrics and Gynecology, vol. 149, no 5, , p. 492–495 (ISSN 0002-9378, PMID 6742017, DOI 10.1016/0002-9378(84)90022-x, lire en ligne)
- ↑ 9,0 9,1 et 9,2 « UpToDate », sur www.uptodate.com (consulté le 9 mars 2022)
- ↑ 10,0 et 10,1 Rahim Mahmodlou, Niloofar Dadkhah, Fariba Abbasi et Jafar Nasiri, « Idiopathic granulomatous mastitis: dilemmas in diagnosis and treatment », Electronic Physician, vol. 9, no 9, , p. 5375–5379 (ISSN 2008-5842, PMID 29038724, Central PMCID 5633240, DOI 10.19082/5375, lire en ligne)
- ↑ 11,0 et 11,1 John Davis, Daniela Cocco, Samantha Matz et Chiu-Hsieh Hsu, « Re-evaluating if observation continues to be the best management of idiopathic granulomatous mastitis », Surgery, vol. 166, no 6, , p. 1176–1180 (ISSN 1532-7361, PMID 31400951, DOI 10.1016/j.surg.2019.06.030, lire en ligne)
- ↑ Jason P. Wilson, Nicole Massoll, Julia Marshall et Robin M. Foss, « Idiopathic granulomatous mastitis: in search of a therapeutic paradigm », The American Surgeon, vol. 73, no 8, , p. 798–802 (ISSN 0003-1348, PMID 17879688, lire en ligne)
- ↑ Vijay Naraynsingh, Seetharaman Hariharan, Dilip Dan et Patrick Harnarayan, « Conservative management for idiopathic granulomatous mastitis mimicking carcinoma: case reports and literature review », Breast Disease, vol. 31, no 1, , p. 57–60 (ISSN 1558-1551, PMID 21109722, DOI 10.3233/BD-2009-0294, lire en ligne)
- ↑ Andreas Tauch, Isabel Fernández-Natal et Francisco Soriano, « A microbiological and clinical review on Corynebacterium kroppenstedtii », International journal of infectious diseases: IJID: official publication of the International Society for Infectious Diseases, vol. 48, , p. 33–39 (ISSN 1878-3511, PMID 27155209, DOI 10.1016/j.ijid.2016.04.023, lire en ligne)
- ↑ Hazel C. Dobinson, Trevor P. Anderson, Stephen T. Chambers et Matthew P. Doogue, « Antimicrobial Treatment Options for Granulomatous Mastitis Caused by Corynebacterium Species », Journal of Clinical Microbiology, vol. 53, no 9, , p. 2895–2899 (ISSN 1098-660X, PMID 26135858, Central PMCID 4540898, DOI 10.1128/JCM.00760-15, lire en ligne)
- ↑ Alefiya Neemuchwala, Deidre Soares, Vithusha Ravirajan et Alex Marchand-Austin, « In Vitro Antibiotic Susceptibility Pattern of Non-diphtheriae Corynebacterium Isolates in Ontario, Canada, from 2011 to 2016 », Antimicrobial Agents and Chemotherapy, vol. 62, no 4, , e01776–17 (ISSN 1098-6596, PMID 29339389, Central PMCID 5914010, DOI 10.1128/AAC.01776-17, lire en ligne)
- ↑ Catherine E. Pesce et Katharine Yao, « Abscess/infections/periareolar mastitis », Annals of Breast Surgery, vol. 5, , p. 25–25 (DOI 10.21037/abs-21-49, lire en ligne)
- ↑ JEANNE P. SPENCER, MD, « Management of mastitis in breastfeeding women », Am Fam Physician, 78(6), 2008 sep 15, p. 727-731 (lire en ligne)
- ↑ Hanna N. Oltean, Amr S. Soliman, Omar S. Omar et Tamer F. Youssef, « Risk factors for chronic mastitis in morocco and egypt », International Journal of Inflammation, vol. 2013, , p. 184921 (ISSN 2090-8040, PMID 24327928, Central PMCID 3847959, DOI 10.1155/2013/184921, lire en ligne)
- ↑ A. Néel, M. Hello, A. Cottereau et J. Graveleau, « Long-term outcome in idiopathic granulomatous mastitis: a western multicentre study », QJM: monthly journal of the Association of Physicians, vol. 106, no 5, , p. 433–441 (ISSN 1460-2393, PMID 23407345, DOI 10.1093/qjmed/hct040, lire en ligne)
