« Acné vulgaire » : différence entre les versions
(Ajout SNOMEDCT ID) |
|||
| (48 versions intermédiaires par 5 utilisateurs non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
{{Information maladie | {{Information maladie | ||
| acronyme = | | acronyme = | ||
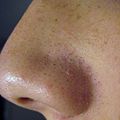
| image = | | image = I have to much pimple what should I do 2013-12-20 12-57.jpg | ||
| description_image = | | description_image = Acné vulgaire au visage d'un adolescent | ||
| wikidata_id = | | wikidata_id = Q79928 | ||
| autres_noms = | | autres_noms = Acne vulgaris | ||
| terme_anglais = | | terme_anglais = | ||
| spécialités = Dermatologie, Médecine familiale, Pédiatrie | |||
| spécialités = | |||
| version_de_classe = 4 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | | version_de_classe = 4 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | ||
| révision_éditoriale = Sujet:Xn0ibmqb15wn9xj5 | |||
| révision_éditoriale_date = 2024-01-09 | |||
| snomed_ct_id = 88616000 | |||
}} | }} | ||
L''''acné vulgaire''' consiste en la formation de comédons, pustules, papules, nodules ou [[kystes]] au niveau du visage et du tronc. Elle est due a l'obstruction et l'inflammation des unités pilo-sébacées.<ref name=":5">{{Citation d'un lien web|langue=fr-CA|titre=Acné vulgaire - Troubles dermatologiques|url=https://www.merckmanuals.com/fr-ca/professional/troubles-dermatologiques/acn%C3%A9-et-pathologies-apparent%C3%A9es/acn%C3%A9-vulgaire|site=Édition professionnelle du Manuel MSD|consulté le=2022-08-08}}</ref> | |||
== Épidémiologie == | == Épidémiologie == | ||
L'acné vulgaire est une affection de la peau très commune chez les adolescents et les jeunes adultes. Son incidence chez les adolescents varie selon les études et les nationalités, mais est estimée entre 40 et 90 %.<ref name=":2">{{Citation d'un article|langue=en|prénom1=P.|nom1=Wolkenstein|prénom2=A.|nom2=Machovcová|prénom3=J.C.|nom3=Szepietowski|prénom4=D.|nom4=Tennstedt|titre=Acne prevalence and associations with lifestyle: a cross-sectional online survey of adolescents/young adults in 7 European countries|périodique=Journal of the European Academy of Dermatology and Venereology|volume=32|numéro=2|date=2018-02|doi=10.1111/jdv.14475|lire en ligne=https://onlinelibrary.wiley.com/doi/10.1111/jdv.14475|consulté le=2022-09-02|pages=298–306}}</ref> Elle persistera dans la vingtaine chez près de 64 % des individus et dans la trentaine chez 43% d'entre eux.<ref>{{Citation d'un lien web|langue=en|titre=Acne clinical guideline|url=https://www.aad.org/member/clinical-quality/guidelines/acne|site=www.aad.org|consulté le=2022-08-11}}</ref><ref name=":0">{{Citation d'un article|langue=en|prénom1=K.|nom1=Bhate|prénom2=H.C.|nom2=Williams|titre=Epidemiology of acne vulgaris: Epidemiology of acne vulgaris|périodique=British Journal of Dermatology|volume=168|numéro=3|date=2013-03|doi=10.1111/bjd.12149|lire en ligne=https://onlinelibrary.wiley.com/doi/10.1111/bjd.12149|consulté le=2022-09-02|pages=474–485}}</ref> Les garçons en sont le plus touchés durant l'adolescence, tandis qu'il apparait une prédominance féminine à l'âge adulte.<ref name=":6">{{Citation d'un lien web|titre=UpToDate|url=https://www.uptodate.com/contents/pathogenesis-clinical-manifestations-and-diagnosis-of-acne-vulgaris?search=acne%20vulgaris&source=search_result&selectedTitle=3~150&usage_type=default&display_rank=3#H2|site=www.uptodate.com|consulté le=2022-08-11}}</ref> | |||
Les impacts socio-économiques de l' | Les impacts socio-économiques de l'acné sont importants et liés à son traitement et au traitement de ses complications, à l'absentéisme et à la diminution de la productivité à l'école et au travail.<ref name=":0" /> | ||
== Étiologies == | == Étiologies == | ||
Les éléments contributoires à l'acné incluent :<ref>{{Citation d'un ouvrage|prénom1=Amita H.|nom1=Sutaria|prénom2=Sadia|nom2=Masood|prénom3=Joel|nom3=Schlessinger|titre=StatPearls|éditeur=StatPearls Publishing|date=2022|pmid=29083670|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK459173/|consulté le=2022-08-23}}</ref> | |||
Les | * la {{Étiologie|nom=puberté|principale=0}} | ||
* l'utilisation de certains médicaments tels que :<ref name=":4" /> | * l'utilisation de certains médicaments tels que :<ref name=":4" /> | ||
** le {{Étiologie|nom=lithium|principale=0}} | ** le {{Étiologie|nom=lithium|principale=0}} | ||
** les {{Étiologie|nom=corticostéroïdes|principale=0}}, les {{Étiologie|nom=stéroïdes anabolisants|principale=0}} et les {{Étiologie|nom=analogues de la GnRH|principale=0}} | ** les {{Étiologie|nom=corticostéroïdes|principale=0}}, les {{Étiologie|nom=stéroïdes anabolisants|principale=0}} et les {{Étiologie|nom=analogues de la GnRH|principale=0}} | ||
** les | ** les médicaments contenant de la {{Étiologie|nom=noréthindrone|principale=0}} et le {{Étiologie|nom=lévonorgestrel|principale=0}}<ref>{{Citation d'un lien web|langue=|titre=Les contraceptifs hormonaux|url=https://rx.vigilance.ca/module/main/fr/tab-021.htm|site=Vigilance santé|date=2021|consulté le=10 septembre 2022}}</ref> | ||
** la {{Étiologie|nom=phénitoïne|principale=0}} | ** la {{Étiologie|nom=phénitoïne|principale=0}} | ||
** l'{{Étiologie|nom=isoniazide|principale=0}} | ** l'{{Étiologie|nom=isoniazide|principale=0}} | ||
** les immunosuppresseurs tels l'{{Étiologie|nom=azathioprine|principale=0}} et la {{Étiologie|nom=cyclosporine|principale=0}} | ** les immunosuppresseurs tels l'{{Étiologie|nom=azathioprine|principale=0}} et la {{Étiologie|nom=cyclosporine|principale=0}} | ||
** le {{Étiologie|nom=disulfiram|principale=0}} | ** le {{Étiologie|nom=disulfiram|principale=0}} | ||
** le {{Étiologie|nom=psoralène|principale=0}} | ** le {{Étiologie|nom=psoralène|principale=0}} | ||
* l'{{Étiologie|nom=exposition excessive au soleil|principale=0}} | * l'{{Étiologie|nom=exposition excessive au soleil|principale=0}} | ||
* le {{Étiologie|nom=port de vêtements occlusifs|principale=0}} | * le {{Étiologie|nom=port de vêtements occlusifs|principale=0}} | ||
* | * l'utilisation de produits cosmétiques occlusifs | ||
* le {{Étiologie|nom=syndrome des ovaires polykystiques|principale=0}} | |||
* la {{Étiologie|nom=grossesse|principale=0}}. | |||
== Physiopathologie == | == Physiopathologie == | ||
Quatre principaux éléments physiopathologiques sont en cause dans l’acné.<ref name=":1">{{Citation d'un article|langue=en|prénom1=Dawn Z.|nom1=Eichenfield|prénom2=Jessica|nom2=Sprague|prénom3=Lawrence F.|nom3=Eichenfield|titre=Management of Acne Vulgaris: A Review|périodique=JAMA|volume=326|numéro=20|date=2021-11-23|issn=0098-7484|doi=10.1001/jama.2021.17633|lire en ligne=https://jamanetwork.com/journals/jama/fullarticle/2786495|consulté le=2022-09-03|pages=2055}}</ref><ref>{{Citation d'un article|langue=français|auteur1=Sylvie Cadet|auteur2=André Louis Kiss|titre=Pourquoi parle-t-on encore d'acné ?|périodique=Médecin du Québec|volume=40|numéro=4|date=avril 2005|issn=|lire en ligne=https://lemedecinduquebec.org/Media/86386/051-056Cadet0405.pdf|pages=51 à 56}}</ref><ref name=":3">{{Citation d'un article|langue=en|prénom1=Hilary|nom1=Baldwin|prénom2=Jerry|nom2=Tan|titre=Effects of Diet on Acne and Its Response to Treatment|périodique=American Journal of Clinical Dermatology|volume=22|numéro=1|date=2021-01-01|issn=1179-1888|pmid=32748305|pmcid=PMC7847434|doi=10.1007/s40257-020-00542-y|lire en ligne=https://doi.org/10.1007/s40257-020-00542-y|consulté le=2022-09-04|pages=55–65}}</ref> | |||
# L’influence hormonale liée à l'activité androgénique et au facteur IGF-1 qui entraîne l'hyperplasie des glandes sébacées et la production accrue de sébum. | |||
# La prolifération bactérienne de ''Cutibacterium acnes'' (C. acnes), ou anciennement nommé ''Propionibacterium acnes'' (P. acnes), à l’intérieur du follicule pilo-sébacé. | |||
# L’hyperkératinisation et le développement des unités pilo-sébacées menant à l’occlusion de celles-ci (formation de bouchons cornés). | |||
# La cascade inflammatoire résultant de la prolifération de C. acnes, ainsi que de la production des facteurs chimiotactiques et inflammatoires qui endommagent les follicules. | |||
Les autres germes pouvant être impliqués dans la pathogénèse des lésions comédoniennes et inflammatoires | Les autres germes pouvant être impliqués dans la pathogénèse des lésions comédoniennes et inflammatoires incluent ''Staphylococcus epidermidis'' et ''Malassezia furfur''. Ces organismes, comme ''C. acnes'', stimulent la formation de biofilms, l'inflammation et le développement de résistance aux antibiotiques.<ref name=":1" /> | ||
== Présentation clinique == | == Présentation clinique == | ||
=== Facteurs de risque === | === Facteurs de risque === | ||
Dans la littérature, les facteurs de risques identifiés sont souvent divergents et reposent sur des évidences de faible qualité. Parmi les facteurs de risque les mieux démontrés, on retrouve :<ref name=":2" /> | |||
* des {{Facteur de risque|nom=acné vulgaire|atcd_fam=1|affichage=antécédents familiaux d'acné vulgaire}}<ref group="note">Avec un risque augmenté de près de 80% de souffrir d'acné en cas d'antécédents de 1er degré d'un proche atteint d'acnée. Cette association est également corrélée à une plus grande sévérité de l'acné.</ref> | |||
* | * les {{Facteur de risque|nom=adolescence|âge=15 à 17 ans|affichage=adolescents entre 15 à 17 ans}} ou plus largement du début de la {{Facteur de risque|nom=puberté|affichage=puberté}} jusqu'au début de l'âge {{Facteur de risque|nom=adulte|affichage=adulte|âge=jeune adulte}}? | ||
* | * la {{Facteur de risque|nom=chocolat|temps=consommation quotidienne|affichage=consommation quotidienne de chocolat}}<ref group="note">Les données étant contradictoires, mais tendent à démontrer qu'une consommation quotidienne de chocolat pourrait être associée à une augmentation du risque d'acné ; incluant la poudre de cacao 100%. Tandis que des études plus anciennes de 1969 et 1971 démontraient le contraire.</ref><ref>{{Citation d'un article|prénom1=Saivaree|nom1=Vongraviopap|prénom2=Pravit|nom2=Asawanonda|titre=Dark chocolate exacerbates acne|périodique=International Journal of Dermatology|volume=55|numéro=5|date=2016-05|issn=1365-4632|pmid=26711092|doi=10.1111/ijd.13188|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/26711092|consulté le=2022-09-04|pages=587–591}}</ref><ref>{{Citation d'un article|prénom1=Caroline|nom1=Caperton|prénom2=Samantha|nom2=Block|prénom3=Martha|nom3=Viera|prénom4=Jonette|nom4=Keri|titre=Double-blind, Placebo-controlled Study Assessing the Effect of Chocolate Consumption in Subjects with a History of Acne Vulgaris|périodique=The Journal of Clinical and Aesthetic Dermatology|volume=7|numéro=5|date=2014-05|issn=1941-2789|pmid=24847404|pmcid=4025515|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/24847404|consulté le=2022-09-04|pages=19–23}}</ref><ref>{{Citation d'un article|langue=en|prénom1=James E.|nom1=Fulton|titre=Effect of Chocolate on Acne Vulgaris|périodique=JAMA: The Journal of the American Medical Association|volume=210|numéro=11|date=1969-12-15|issn=0098-7484|doi=10.1001/jama.1969.03160370055011|lire en ligne=http://jama.jamanetwork.com/article.aspx?doi=10.1001/jama.1969.03160370055011|consulté le=2022-09-04|pages=2071}}</ref><ref>{{Citation d'un article|prénom1=P. C.|nom1=Anderson|titre=Foods as the cause of acne|périodique=American Family Physician|volume=3|numéro=3|date=1971-03|issn=0002-838X|pmid=4251510|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/4251510|consulté le=2022-09-04|pages=102–103}}</ref> | ||
* les {{Facteur de risque|nom=produits laitiers}}<ref group="note">Plus spécifiquement le lait en raison da la caséine et du lactosérum qui agiraient sur la voie insulinotropique et de l'IGF-1</ref><ref name=":3" /> | |||
* l'alimentation avec une {{Facteur de risque|nom=alimentation|affichage=charge glycémique élevée|qualité=charge glycémique élevée}} et les aliments à {{Facteur de risque|nom=alimentation|qualité=index glycémique élevé|affichage=index glycémique élevé}}.<ref name=":3" /> | |||
* la {{Facteur de risque|nom=consommation quotidienne de chocolat}}<ref group="note">Les données étant contradictoires, mais tendent à démontrer qu'une consommation quotidienne de chocolat pourrait être associée à une augmentation du risque d'acné ; incluant la poudre de cacao 100%. Tandis que des études plus anciennes de 1969 et 1971 démontraient le contraire.</ref><ref>{{Citation d'un article|prénom1=Saivaree|nom1=Vongraviopap|prénom2=Pravit|nom2=Asawanonda|titre=Dark chocolate exacerbates acne|périodique=International Journal of Dermatology|volume=55|numéro=5|date=2016-05|issn=1365-4632|pmid=26711092|doi=10.1111/ijd.13188|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/26711092|consulté le=2022-09-04|pages=587–591}}</ref><ref>{{Citation d'un article|prénom1=Caroline|nom1=Caperton|prénom2=Samantha|nom2=Block|prénom3=Martha|nom3=Viera|prénom4=Jonette|nom4=Keri|titre=Double-blind, Placebo-controlled Study Assessing the Effect of Chocolate Consumption in Subjects with a History of Acne Vulgaris|périodique=The Journal of Clinical and Aesthetic Dermatology|volume=7|numéro=5|date=2014-05|issn=1941-2789|pmid=24847404|pmcid=4025515|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/24847404|consulté le=2022-09-04|pages=19–23}}</ref><ref>{{Citation d'un article|langue=en|prénom1=James E.|nom1=Fulton|titre=Effect of Chocolate on Acne Vulgaris|périodique=JAMA: The Journal of the American Medical Association|volume=210|numéro=11|date=1969-12-15|issn=0098-7484|doi=10.1001/jama.1969.03160370055011|lire en ligne=http://jama.jamanetwork.com/article.aspx?doi=10.1001/jama.1969.03160370055011|consulté le=2022-09-04|pages=2071}}</ref><ref>{{Citation d'un article|prénom1=P. C.|nom1=Anderson|titre=Foods as the cause of acne|périodique=American Family Physician|volume=3|numéro=3|date=1971-03|issn=0002-838X|pmid=4251510|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/4251510|consulté le=2022-09-04|pages=102–103}}</ref> | Ces trois derniers facteurs ont été longtemps considérés comme des mythes, mais des évidences croissantes mettent en lumière leur contribution au développement de lésions acnéiformes ou à l'aggravation de celles-ci. | ||
* les {{Facteur de risque|nom=produits laitiers}}<ref group="note"> | |||
* l'alimentation avec une {{Facteur de risque|nom=charge glycémique élevée}}et | |||
Ces trois derniers facteurs | |||
=== Questionnaire=== | === Questionnaire=== | ||
L'anamnèse représente une partie importante de l'évaluation de l’acné afin d’identifier les facteurs déclencheurs ou de cibler les patients nécessitant une évaluation plus approfondie. Ainsi, les éléments à rechercher sont : <ref name=":4">{{Citation d'un lien web|titre=Pathogenesis, clinical manifestations, and diagnosis of acne vulgaris|url=https://www.uptodate.com/contents/pathogenesis-clinical-manifestations-and-diagnosis-of-acne-vulgaris?search=acne%20complications&topicRef=42&source=see_link#H3852278797|site=www.uptodate.com|consulté le=17 aout 2022|langue=|date=29 mars 2022}}</ref> | |||
L'anamnèse | |||
* l' | * l'âge du début de l'acné | ||
* la recherche des facteurs de risque et des étiologies mentionnées précédemment | |||
* les essais thérapeutiques antérieurs et actuels (identifier plus spécifiquement la durée des essais, l’observance aux traitements et les réactions de sensibilités aux agents utilisés)<ref name=":1" /> | |||
* la | * la routine d'hygiène et les produits d'hygiène, ainsi que l'utilisation de produits cosmétiques | ||
* les | * le type de peau, notamment les peaux grasses avec une {{Symptôme|nom=production excessive de sébum}} | ||
* la | * l'histoire menstruelle, dont la présence d'{{Symptôme|nom=acné vulgaire|provocation=lors des menstruations|affichage=exacerbation de l’acné lors des menstruations}} et d'un cycle menstruel irrégulier pouvant suggérer un cycle anovulatoire. | ||
* le type de peau, notamment | Par ailleurs, les principaux symptômes à rechercher concernent les impacts psychologiques et sociaux de l'acné sont : | ||
* l' | * l'humeur dépressive | ||
Par ailleurs, les principaux symptômes à rechercher concernent les impacts psychologiques et sociaux de l'acné : | * la faible estime de soi | ||
* l'isolement social et l’intimidation. | |||
En cas d'acné sévère, on voudra éliminer la présence de douleur articulaire ou de symptômes systémiques, notamment en cas de suspicion d'[[acné fulminante]], bien que cette entité soit très rare.<ref name=":5" /> | |||
=== Examen clinique === | |||
À l'{{Examen clinique|nom=examen cutané}}, il est possible d'objectiver les signes suivants<ref>{{Citation d'un ouvrage|prénom1=Amita H.|nom1=Sutaria|prénom2=Sadia|nom2=Masood|prénom3=Joel|nom3=Schlessinger|titre=StatPearls|éditeur=StatPearls Publishing|date=2022|pmid=29083670|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK459173/|consulté le=2022-08-12}}</ref><ref>{{Citation d'un article|langue=en|prénom1=Dawn Z.|nom1=Eichenfield|prénom2=Jessica|nom2=Sprague|prénom3=Lawrence F.|nom3=Eichenfield|titre=Management of Acne Vulgaris: A Review|périodique=JAMA|volume=326|numéro=20|date=2021-11-23|issn=0098-7484|doi=10.1001/jama.2021.17633|lire en ligne=https://jamanetwork.com/journals/jama/fullarticle/2786495|consulté le=2022-11-11|pages=2055}}</ref> : | |||
* la localisation : | |||
** l'acné se développe dans des zones du corps avec une haute concentration de glandes sébacées affectées par les changements hormonaux, soit le {{Signe clinique|nom=Lésions cutanées|localisation=visage|affichage=visage}}, le {{Signe clinique|nom=Lésions cutanées|localisation=cou|affichage=cou}}, le {{Signe clinique|nom=Lésions cutanées|localisation=dos|affichage=dos}}, le {{Signe clinique|nom=Lésions cutanées|localisation=torse|affichage=torse}} et le {{Signe clinique|nom=Lésions cutanées|localisation=haut des bras|affichage=haut des bras}}<ref name=":6" /><ref>{{Citation d'un ouvrage|prénom1=Amita H.|nom1=Sutaria|prénom2=Sadia|nom2=Masood|prénom3=Joel|nom3=Schlessinger|titre=StatPearls|éditeur=StatPearls Publishing|date=2022|pmid=29083670|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK459173/|consulté le=2022-08-12}}</ref> | |||
** les adolescents ont tendance à avoir une atteinte prédominante de la zone « T » du visage (soit '''la zone médiane donnée par le {{Signe clinique|nom=Lésions cutanées|localisation=front|affichage=front}}, le {{Signe clinique|nom=Lésions cutanées|localisation=nez|affichage=nez}} et le {{Signe clinique|nom=Lésions cutanées|localisation=menton|affichage=menton}}) | |||
** les femmes adultes peuvent avoir une atteinte à la partie inférieure du visage lors des poussées en période menstruelle | |||
* les {{Signe clinique|nom=comédons}}, qui peuvent être {{Signe clinique|nom=comédons|qualité=ouverts|affichage=ouverts}} ou {{Signe clinique|nom=comédons|qualité=fermés|affichage=fermés}}, ont une {{Signe clinique|nom=comédons|affichage=taille inférieure à 5 mm|quantité=taille inférieure à 5 mm}} et sont non inflammatoires<ref group="note">Lorsqu'ils sont ouverts, leur pigmentation foncée découle de l'oxydation des débris accumulés. Ils résultent de l'obstruction des unités pilo-sébacés et de l'accumulation de sébum, de kératine et de bactéries.</ref> | |||
* les {{Signe clinique|nom=papule|coloration=érythémateuse|affichage=papules}} ou les {{Signe clinique|nom=pustule|coloration=érythémateuse|affichage=pustules érythémateuses}} caractérisent l'atteinte inflammatoire | |||
* les {{Signe clinique|nom=nodules}} ou les {{Signe|nom=kystes}} qui sont plus profonds et sensibles au toucher | |||
* l'{{Signe clinique|nom=hyperpigmentation}} post-inflammatoire | |||
* les {{Signe clinique|nom=cicatrices}} | |||
* les signes d'{{Signe clinique|nom=hyperandrogénisme}}<nowiki/><ref group="note">Tels que l'hirsutisme, l'alopécie androgénique, la voix grave, la modification des seins et la clitoromégalie</ref> et d'{{Signe clinique|nom=hypercorticisme}}. | |||
<gallery> | |||
Fichier:Blackheads.JPG|Comédons ouverts chez un adolescent avec acné légère | |||
Fichier:Akne-jugend.jpg|Acné papulo-pustuleuse de sévérité modérée au visage d'un adolescent | |||
Fichier:Acne papulopustulosa, Decolleté, ©WIKIDERM.jpg|Acné papulo-pustuleuse modérément sévère atteignant le tronc avec quelques lésions kystiques | |||
</gallery> | |||
=== Examen | == Examens paracliniques == | ||
{{ | L'acné est un diagnostic clinique et '''les tests paracliniques ne sont généralement pas recommandés'''. | ||
Toutefois, selon le tableau clinique, certains examens peuvent être requis pour identifier une étiologie sous-jacente.<ref>{{Citation d'un lien web|langue=english|titre=Pathogenèses, clinical manifestation and diagnosis of acne vulgaris|url=https://www.uptodate.com/contents/pathogenesis-clinical-manifestations-and-diagnosis-of-acne-vulgaris?search=acne%20complications&topicRef=42&source=see_link#H2184780667|site=www.uptodate.com|date=|consulté le=15 août 2022}}</ref> De tels examens pourraient être requis pour des patients montrant des signes d'hyperandrogénisme ou des stigmates d'un syndrome de Cushing. Le bilan pourrait inclure :<ref>{{Citation d'un lien web|langue=english|titre=Acne Vulgariis. StatPearl|url=https://www.ncbi.nlm.nih.gov/books/NBK459173/#article-17101.s12|site=https://www.ncbi.nlm.nih.gov|date=8 mai 2022|consulté le=15 août 2022}}</ref> | |||
* un {{Examen paraclinique|nom=bilan hormonal}} en vue d'exclure un l'{{Signe paraclinique|nom=hyperandrogénisme}} : | |||
** la {{Examen paraclinique|nom=testostérone sérique}} | |||
** les hormones {{Examen paraclinique|nom=FSH}} et {{Examen paraclinique|nom=LH}} | |||
** la {{Examen paraclinique|nom=DHEA}} | |||
** la 17-hydroxyprogestérone | |||
* un test de dépistage de l'hypercortisolisme<ref>{{Citation d'un lien web|langue=|titre=Troubles des surrénales|url=https://lanthiermed.com/page/fr/main/endocrinologie/fr_troubles_surrenales.html?search=true#hypercortisolisme_syndrome_cushing|site=Lanthier|date=|consulté le=11 novembre 2022}}</ref> : | |||
** la {{Examen paraclinique|nom=mesure du cortisol salivaire au coucher}} (à 2 reprises) | |||
** une {{Examen paraclinique|nom=cortisolurie sur 24h}} (à 2 reprises) | |||
** un {{Examen paraclinique|nom=test de suppression à la dexaméthasone}} faible dose | |||
* une imagerie des glandes surrénales et/ou des ovaires, telle que l'{{Examen paraclinique|nom=échographie abdomino-pelvienne}} ou la {{Examen paraclinique|nom=tomodensitométrie abdomino-pelvienne}}. | |||
Pour les patients qui présentent une acné fulminante ou encore lorsqu'on envisage de débuter un traitement par isotrétinoïne, les bilans suivants devraient être demandés :<ref name=":9">{{Citation d'un ouvrage|langue=|auteur1=Carolina Fernandes|titre=Algorithmes de traitement pour l'approche de la première ligne dermatologique|passage=51-52|lieu=Sherbrooke|éditeur=CIUSSS de l'Estrie-CHUS|date=Automne 2019|pages totales=70|isbn=|lire en ligne=https://www.santeestrie.qc.ca/clients/SanteEstrie/Professionnels/Algorithmes-traitement/Dermatologie/Algorithmes_traitements_approche_premie%CC%80re_ligne_dermatologique2019.pdf}}</ref><ref name=":7">{{Citation d'un article|langue=en|prénom1=Tanya|nom1=Greywal|prénom2=Andrea L.|nom2=Zaenglein|prénom3=Hilary E.|nom3=Baldwin|prénom4=Neal|nom4=Bhatia|titre=Evidence-based recommendations for the management of acne fulminans and its variants|périodique=Journal of the American Academy of Dermatology|volume=77|numéro=1|date=2017-07|doi=10.1016/j.jaad.2016.11.028|lire en ligne=https://linkinghub.elsevier.com/retrieve/pii/S0190962216311161|consulté le=2022-11-11|pages=109–117}}</ref> | |||
* la {{Examen paraclinique|nom=formule sanguine complète}} incluant sa différentielle | |||
* le | * le {{Examen paraclinique|nom=bilan hépatique}} | ||
* le | * la {{Examen paraclinique|nom=protéine C réactive}} pour les patient avec des symptômes systémiques | ||
* le {{Examen paraclinique|nom=bilan lipidique}} | |||
* le {{Examen paraclinique|nom=B-HCG}} urinaire ou sérique. | |||
Dans les très rares cas de suspicion d'atteinte osseuse ou articulaire, une {{Examen paraclinique|nom=radiographie simple}} de la région concernée peut être demandée.<ref name=":7" /> | |||
== Diagnostic == | |||
Le diagnostic étant d'abord clinique, le professionnel de la santé devra classifier l'acné selon '''(1) les lésions identifiées''' (comédons, papules et pustules inflammatoires, nodules et kystes ou nodulo-kystique) et '''(2) la sévérité.'''<ref name=":1" /><ref name=":8">{{Citation d'un article|langue=en|prénom1=J.|nom1=Kraft|prénom2=A.|nom2=Freiman|titre=Management of acne|périodique=Canadian Medical Association Journal|volume=183|numéro=7|date=2011-04-19|issn=0820-3946|issn2=1488-2329|doi=10.1503/cmaj.090374|lire en ligne=http://www.cmaj.ca/cgi/doi/10.1503/cmaj.090374|consulté le=2022-08-12|pages=E430–E435}}</ref> | |||
{| class="wikitable" | |||
|+Sévérité de l'acné | |||
!Sévérité | |||
!Description | |||
|- | |||
!Légère | |||
| | |||
* [[Comédons]] ouverts ou fermés avec rares [[papules]] et [[pustules]] inflammatoires | |||
|- | |||
!Modérée | |||
| | |||
* [[Papules]] et [[pustules]] inflammatoires principalement au niveau du visage | |||
|- | |||
!Modérément sévère | |||
| | |||
* [[Papules]] et [[pustules]] avec occasionnellement des [[nodules]] inflammatoires | |||
* Atteinte associée de la poitrine et du dos | |||
|- | |||
!Sévère | |||
| | |||
* Nombreux [[nodules]] et [[pustules]] inflammatoires douloureux, souvent en présence de cicatrices d'anciennes lésions. | |||
|} | |||
Dans certains cas, il est particulièrement pertinent de s'attarder à l'âge de la personne atteinte :<ref name=":1" /> | |||
* l'[[acné néonatale]] ou encore la [[pustulose céphalique néonatale transitoire]] se distingue des autres formes d'acné par l'implication fréquente des bactéries ''Malassezia'' spp., notamment ''Malassezia furfur'' | |||
* les acnés infantiles (6 semaines à < 1 an), de l'enfance (1 an à < 7 ans), de la pré-adolescence (7 ans à < 12 ans), de l'adolescence (12 ans à < 18 ans) et de l'âge adulte (18 ans et plus), qui partagent quant à elles la même pathophysiologie. | |||
** L'acné de l'enfance devrait soulever un questionnement concernant la possibilité de problématiques endocrinologiques, notamment la puberté précoce. | |||
Finalement, il existe des formes plus sévère d'acné telle l'[[acné conglobata]] et l'[[acné fulminante]], ainsi que diverses acnés induites (par des médicaments, par des stress mécaniques, etc.). Celles-ci ne sont pas traitées spécifiquement dans la présente page, mais leur traitement est globalement le même traitement que l'acné vulgaire selon la sévérité de l'atteinte, ainsi que l’évitement des déclencheurs.<ref name=":8" /> | |||
== Diagnostic différentiel == | |||
Le diagnostic différentiel de l'acné vulgaire inclut, parmi les causes les plus fréquentes <ref>{{Citation d'un ouvrage|langue=anglais|auteur1=Jean Bologna, Julie Schaffer, Lorenzo Cerroni|titre=Dermatology|passage=Acne Vulgaris, 588-603|lieu=Philadelphia|éditeur=Elsevier|date=2018|pages totales=|isbn=|lire en ligne=}}</ref><ref name=":10">{{Citation d'un lien web|langue=english|titre=Acne in infants, young children and adolescents|url=https://www.uptodate.com/contents/acne-in-infants-young-children-and-preadolescents?search=acne%20diagnostique%20differentiel&source=search_result&selectedTitle=2~150&usage_type=default&display_rank=2#H878057081|site=www.uptodate.com|date=|consulté le=13 août 2022}}</ref>: | |||
== | * les {{Diagnostic différentiel|nom=acnés induites par les produits cosmétiques}} et par les {{Diagnostic différentiel|nom=acné induite par les médicaments|affichage=médicaments}} | ||
{{ | * la {{Diagnostic différentiel|nom=dermatite séborrhéïque}} | ||
* la {{Diagnostic différentiel|nom=dermatite péri-orale}} | |||
* la {{Diagnostic différentiel|nom=pseudo-folliculite de la barbe}} | |||
* les autres formes de {{Diagnostic différentiel|nom=folliculite}} | |||
* le {{Diagnostic différentiel|nom=miliaire}} | |||
* la {{Diagnostic différentiel|nom=rosacée}}. | |||
== | ==Traitement== | ||
== | === Choix du traitement === | ||
{| class="wikitable | Les traitements de l'acné sont variés; le traitement est sélectionné en fonction de la sévérité et de l'étendue des lésions, ainsi qu’à l'atteinte fonctionnelle et psycho-sociale. Enfin, le choix du traitement dépendra également des attentes du patient. | ||
|+<ref>{{Citation d'un | {| class="wikitable" | ||
! | |+Choix du traitement en fonction de la sévérité<ref>{{Citation d'un article|langue=en|prénom1=J.|nom1=Kraft|prénom2=A.|nom2=Freiman|titre=Management of acne|périodique=Canadian Medical Association Journal|volume=183|numéro=7|date=2011-04-19|issn=0820-3946|issn2=1488-2329|doi=10.1503/cmaj.090374|lire en ligne=http://www.cmaj.ca/cgi/doi/10.1503/cmaj.090374|consulté le=2022-08-12|pages=E430–E435}}</ref><ref>{{Citation d'un lien web|langue=francais|titre=Algorithme traitement approche dermatologique première ligne|url=https://www.santeestrie.qc.ca/clients/SanteEstrie/Professionnels/Algorithmes-traitement/Dermatologie/Algorithmes_traitements_approche_premie%CC%80re_ligne_dermatologique2019.pdf|site=santeestrie.qc.ca|date=automne 2019|consulté le=11 aout 2022}}</ref> | ||
!Niveau de sévérité | |||
!Traitement | |||
! | |||
|- | |- | ||
!Légère | |||
(comédonienne) | |||
| | | | ||
* Monothérapie à base de rétinoïdes topiques | |||
* Monothérapie à base d'antimicrobiens topiques | |||
* Monothérapie à base d'acide azélaïque | |||
|- | |- | ||
!Modérée | |||
(pustulaire, papulaire et/ou nodulaire) | |||
| | | | ||
* Combinaison de rétinoïdes topiques et d'antibiotiques topiques ou d’antimicrobiens topiques | |||
* Envisager l’ajout d’antibiotiques oraux, de contraceptifs oraux combinés ou de spironolactone | |||
|- | |- | ||
!Sévère | |||
| | | | ||
* Combinaison de rétinoïdes topiques et d’antibiotiques oraux | |||
* Ajout d'une contraceptifs oraux combinés ou de spironolactone | |||
* Monothérapie à base d'isotrétinoïdes | |||
|} | |||
=== Traitements topiques === | |||
De multiples traitements topiques sont disponibles dans l'acné vulgaire. | |||
{| class="wikitable" | |||
|+ | |||
Agents topiques utilisés dans le traitement de l'acné vulgaire | |||
!Classe de médicament | |||
!Posologie | |||
!Principaux effets secondaires | |||
!Méthode d'utilisation | |||
|- | |- | ||
! rowspan="3" |Rétinoïdes topiques | |||
| | |||
| | | | ||
* {{Traitement pharmacologique|nom=Trétinoïne|dose=|commercial_name1=|frequency=HS|route=topique|duration=|concentration=0,01 - 0,025 - 0,05 - 0,1 %|form=crème}} | |||
* {{Traitement pharmacologique|nom=Trétinoïne|frequency=HS|route=topique|concentration=0,01 - 0,025 - 0,05 %|form=gel}} | |||
* {{Traitement pharmacologique|nom=Trétinoïne micronisé|units=|frequency=HS|route=topique|concentration=0,04 - 0,1 %|form=gel}} | |||
|> 30% des patients auront des effets secondaires liés à l’irritation de la peau :<ref name=":11">{{Citation d'un lien web|langue=|titre=Trétinoïne|url=https://rx.vigilance.ca/module/mono/fr/471.htm|site=Rx Vigilance|date=|consulté le=10 décembre 2022}}</ref> | |||
* Rougeurs locales (> 10%) | |||
* Desquamation (> 10%) | |||
* Sécheresse (> 10%) | |||
* Prurit (> 10%) | |||
* Sensation de brûlure ou de picotement (1-10%) | |||
* Oedème (1-10%) | |||
* Photosensibilité (1-10%) | |||
* Hyper ou hypopigmentation (1-10%) | |||
| rowspan="3" | | |||
* Nettoyer la région affectée, bien rincer et assécher. Appliquer une fine couche au niveau de la zone atteinte au coucher, sans se limiter uniquement aux lésions d’acné (taille d’un pois pour le visage).<ref>{{Citation d'un lien web|titre=Tretinoin (Topical Route) Proper Use - Mayo Clinic|url=https://www.mayoclinic.org/drugs-supplements/tretinoin-topical-route/proper-use/drg-20066521|site=www.mayoclinic.org|consulté le=2022-08-08}}</ref> | |||
* L’exacerbation des lésions acnéïformes à l’initiation (jusqu’à 4-6 semaines) peut résulter de l'accélération de la maturation des comédons en cours de formation. Il ne s’agit pas d’un motif d’arrêt. | |||
* Stratégies en cas d’irritation, de rougeurs ou de desquamation.<ref name=":1" /><ref name=":11" /> | |||
** Débuter avec faible concentration de l’agent | |||
** Débuter avec une application aux deux soirs | |||
** Appliquer sur une peau sèche | |||
** Utilisation d’un émollient BID | |||
** Utilisation d’une formulation en crème plutôt qu’en gel | |||
** Choix d’une formulation en microsphères | |||
** Temps d’application limité, soit le retrait 30 à 60 minutes après l’application avec un nettoyant doux pour le visage. | |||
|- | |||
| | | | ||
| | * {{Traitement pharmacologique|nom=Adapalène|frequency=HS|route=topique|form=crème|concentration=0,1 %}} | ||
| | *{{Traitement pharmacologique|nom=Adapalène|dose=|commercial_name1=|units=|frequency=HS|route=topique|duration=|form=gel|concentration=0,1 - 0,3 %}} | ||
| | |||
| | |||
| | | | ||
* Sécheresse (51%)<ref name=":18">{{Citation d'un lien web|langue=|titre=Adapalène|url=https://rx.vigilance.ca/module/mono/fr/693.htm|site=Rx Vigilance|date=|consulté le=10 décembre 2022}}</ref> | |||
* Rougeurs (48%)<ref name=":18" /> | |||
* Desquamation (41%)<ref name=":18" /> | |||
* Sensation de brûlure (28%)<ref name=":18" /> | |||
* Prurit 25%<ref name=":18" /> | |||
|- | |- | ||
| | | | ||
| | * {{Traitement pharmacologique|nom=Tazarotène|frequency=HS|route=topique|form=crème|concentration=0,05 - 0,1 %}} | ||
| | *{{Traitement pharmacologique|nom=Tazarotène|dose=|units=|frequency=HS|route=topique|duration=|form=gel|concentration=0,1 %}} | ||
* {{Traitement pharmacologique|nom=Tazarotène|dose=|commercial_name1=|units=|frequency=HS|route=topique|duration=|form=lotion|concentration=0,045 %}} | |||
| | | | ||
* Rougeurs (> 5%)<ref name=":12">{{Citation d'un lien web|langue=|titre=Tazarotène|url=https://rx.vigilance.ca/module/mono/fr/718.htm|site=Rx Vigilance|date=|consulté le=10 décembre 2022}}</ref> | |||
* Sensation de brûlure (> 5%)<ref name=":12" /> | |||
* Prurit (> 5%)<ref name=":12" /> | |||
* Sécheresse (1-5%)<ref name=":12" /> | |||
* Desquamation (1-5%)<ref name=":12" /> | |||
* Éruption cutanée (1-5%)<ref name=":12" /> | |||
* Photosensibilité (0-1%)<ref name=":12" /> | |||
* Autre<ref name=":12" /> : dermatite, exacerbation du psoriasis, cloques, décoloration de la peau | |||
|- | |- | ||
!Acide azélaïque | |||
| | | | ||
* {{Traitement pharmacologique|nom=Acide azélaïque|frequency=BID|route=topique|form=gel|concentration=15 %}} | |||
| | | | ||
| | * Sensation de brûlure (20%)<ref name=":14">{{Citation d'un lien web|langue=|titre=Acide azélaïque|url=https://rx.vigilance.ca/module/mono/fr/a16.htm|site=Rx Vigilance|date=|consulté le=6 janvier 2023}}</ref> | ||
| | * Sensation de picotement (20%)<ref name=":14" /> | ||
* Prurit (7%)<ref name=":14" /> | |||
* Sécheresse (6%)<ref name=":14" /> | |||
* Érythème facial (2%)<ref name=":14" /> | |||
| | | | ||
* Nettoyer la région affectée, bien rincer et assécher. Appliquer une fine couche au niveau de la zone atteinte 2 fois par jour le matin et au coucher.<ref name=":14" /> | |||
|- | |- | ||
!Peroxyde de benzoyle | |||
| | | | ||
|} | * {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE-BID|route=topique|form=Crème|concentration=4 %|posology_only=1}} | ||
{{ | * {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE-BID|route=topique|form=Crème|concentration=5 %|posology_only=1}} | ||
* | * {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE-BID|route=topique|form=Gel|concentration=2,5 %|posology_only=1}} | ||
* | * {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE-BID|route=topique|form=Gel|concentration=5 %|posology_only=1}} | ||
* {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE-BID|route=topique|form=Crème (aqueux-ROH)|concentration=5 %|posology_only=1}} | |||
* | |||
== | * {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE-BID|route=topique|form=Lotion|concentration=2,5 %|posology_only=1}} | ||
{{ | * {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE-BID|route=topique|form=Lotion (aqueux-ROH)|concentration=5 %|posology_only=1}} | ||
* | * {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE|route=topique|form=Nettoyant|concentration=2,5 %|posology_only=1}} | ||
* {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE|route=topique|form=Nettoyant ROH|concentration=5 %|posology_only=1}} | |||
* {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE|route=topique|form=Nettoyant aqueux|concentration=10 %|posology_only=1}} | |||
* {{Traitement pharmacologique|nom=Peroxyde de benzoyle|frequency=DIE-BID|route=topique|form=Pâte|concentration=3,5 %|posology_only=1}} | |||
| | |||
* Desquamation (1-10%) | |||
* Irritation locale (1-10%) | |||
* Oedème | |||
* Photosensibilité | |||
* Sensation de brûlure | |||
| | |||
* Nettoyer la région affectée, bien rincer et assécher. Appliquer une fine couche au niveau de la zone atteinte au coucher. | |||
* Schémas posologiques initiaux possibles : | |||
** Doubler le temps d’application de jour en jour en débutant par 15 minutes et jusqu’à une application sur toute la nuit. | |||
** Appliquer pour 2h pendant 4 jours, puis 4h pendant 4 jours, puis toute la nuit. | |||
** Nettoyer la peau exposée le lendemain matin ou au moment du retrait du produit. | |||
* Les | * Si bonne tolérance à 3 semaines : | ||
** augmenter la concentration | |||
** changer le gel aqueux pour un gel à base d’alcool (meilleure biodisponibilité) | |||
{| | ** augmenter l’application à BID. | ||
| | * Ne pas appliquer au même moment que le trétinoïne topique (sauf si sous forme microsphérique) en raison d’un phénomène d’oxydation et donc de la diminution de l’efficacité de la trétinoïne. Appliquer le peroxyde de benzoyle le matin et le rétinoïde topique le soir.<ref>{{Citation d'un lien web|langue=|titre=Benzoyle-Peroxyde|url=https://rx.vigilance.ca/module/mono/fr/472.htm|site=Rx Vigilance|date=|consulté le=6 janvier 2023}}</ref> | ||
* Les nettoyants sont considérés comme moins efficaces en raison de leur court temps d’application. | |||
|- | |||
! rowspan="3" |Antibiotiques topiques | |||
|{{Traitement pharmacologique|nom=Clindamycine|frequency=BID|route=topique|form=solution|concentration=1 %}}<ref>{{Citation d'un lien web|titre=UpToDate|url=https://www.uptodate.com/contents/clindamycin-topical-drug-information?search=topical-tretinoin-topical-all-trans-&topicRef=9275&source=see_link|site=www.uptodate.com|consulté le=2022-08-08}}</ref> | |||
| | |||
* Sensation de brûlure (>10%) | |||
* Sécheresse de la peau (>10%) | |||
* Rougeur et irritation locale (>10%) | |||
* Prurit (>10%) | |||
* Céphalée (3%) | |||
* Diarrhée (<1%) | |||
* Malaise abdominal (<1%) | |||
| | |||
* Appliquer en une fine couche BID. | |||
* Afin de réduire le risque de résistance antibiotique, il est recommandé d'utiliser ce produit en combinaison au peroxyde de benzoyle. | |||
* Cet agent est contre-indiqué si présence d'un antécédent de colite ou de maladie de Crohn. | |||
* Également disponible sous forme de lingettes pré-imbibées. | |||
|- | |||
|{{Traitement pharmacologique|nom=Dapsone|frequency=BID|route=topique|form=gel|concentration=5 %}} | |||
| | |||
* Sécheresse de la peau | |||
| | |||
* Appliquer une petite quantité de produit BID dans les régions atteintes | |||
|- | |- | ||
| | |Érythromycine : | ||
* {{Traitement pharmacologique|nom=Érythromycine|frequency=DIE à BID|route=topique|form=Gel|concentration=1,5%|posology_only=1}} | |||
* {{Traitement pharmacologique|nom=Érythromycine|frequency=DIE à BID|route=topique|form=Gel|concentration=2 %|posology_only=1}} | |||
| | |||
* Desquamation | |||
* Irritation locale | |||
* Prurit | |||
* Réaction hypersensibilité (<1%) | |||
| | |||
* Appliquer une fine couche aux zones atteintes BID après le nettoyage de la peau<ref>{{Citation d'un lien web|titre=UpToDate|url=https://www.uptodate.com/contents/erythromycin-topical-drug-information?search=topical-tretinoin-topical-all-trans-&topicRef=9418&source=see_link|site=www.uptodate.com|consulté le=2022-08-08}}</ref>. | |||
* Afin de réduire le risque de résistance antibiotique, il est recommandé d'utiliser ce produit en combinaison au peroxyde de benzoyle. | |||
* Une application DIE est recommandée en cas de grossesse ou si présence d'irritation cutanée. | |||
* Réponse thérapeutique attendue peut s'échelonner sur six à huit semaines. | |||
* Durée maximale d'application est de trois mois | |||
* Réserver aux patients ne pouvant utiliser les traitements de première intention. | |||
* '''Ce produit n’est actuellement plus disponible au Canada.''' | |||
|- | |- | ||
!Inhibiteur des récepteurs androgéniques | |||
|{{Traitement pharmacologique|nom=Clascotérone|frequency=BID|route=topique|form=crème|concentration=1 %}} | |||
| | |||
* Rougeurs | |||
| | * Desquamation | ||
* Sécheresse | |||
* Prurit | |||
* Insuffisance surrénalienne | |||
| | |||
* Appliquer une mince couche du produit BID dans les régions affectées | |||
|- | |- | ||
!Combinaisons d'agents de 2 classes | |||
| colspan="3" |Il existe plusieurs combinaisons commerciales disponibles regroupant deux classes d’agents. Celles-ci ne sont généralement pas couvertes par les régimes publics d’assurance, dont la RAMQ au Québec. Les principales associations disponibles sont : | |||
* le peroxyde de benzoyle et la clindamycine | |||
* le peroxyde de benzoyle et l’érythromycine | |||
* la trétinoïne et la clindamycine | |||
* la trétitoine et l’érythromycine | |||
* le peroxyde de benzoyle et l’adapalène.<ref group="note">Soit la seule combinaison de peroxyde de benzoyl et de rétinoïde topique possible en application simultanée en raison de l’oxydation de la trétinoïne lorsqu'appliquée en même temps que le peroxyde de benzoyl.</ref> | |||
|} | |} | ||
=== Traitements oraux === | |||
Les principales indications de l'isotrétinoïne sont l'acné nodulo-kystique modérée à sévère, l'acné conglobata et l'acné récidivante ou réfractaire aux autres traitements.<ref name=":9" /><ref>{{Citation d'un ouvrage|langue=français|auteur1=Stéphanie Carreau|nom2=Amélir Gravel|titre=L'isotrétinoïne efficace et bien tolérée, est-ce possible ?|volume=57|passage=55-57|lieu=|éditeur=Le médecin du Québec|date=août 2022|pages totales=|isbn=|lire en ligne=}}</ref> | |||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+ | ||
! | Principaux agents oraux utilisés dans le traitement de l'acné vulgaire <ref name=":1" /><ref name=":9" /> | ||
! | !Médicaments à action générale | ||
! | !Posologie | ||
! | !Commentaires | ||
|- | |||
!Contraceptif hormonaux combinés | |||
| | |||
* {{Traitement pharmacologique|nom=Contraceptifs oraux combinés|dose=|commercial_name1=|units=|frequency=|route=|duration=}} (1 comprimé DIE de façon cyclique ou continue) | |||
|{{Page principale|lien=Contraceptifs oraux combinés}} | |||
* Favoriser un contraceptif oral combiné contenant un progestatif avec une faible activité androgénique tels que la drospirénone, le désogestrel ou la norgestimate. | |||
* Augmenter la dose d'oestrogènes. | |||
* Le recours à l'anneau vaginal pourrait entrainer moins d'acné que les contraceptifs oraux combinés. | |||
|- | |- | ||
| | !Antibiotiques | ||
| | | | ||
* {{Traitement pharmacologique|nom=Minocycline|dose=50-100|commercial_name1=|units=mg|frequency=BID|route=PO|duration=3-6 mois}} | |||
* {{Traitement pharmacologique|nom=Doxycycline|dose=100|units=mg|frequency=DIE à BID|route=PO|duration=3-6 mois}} | |||
* {{Traitement pharmacologique|nom=Tétracycline|dose=250-500|units=mg|frequency=BID|route=PO|duration=3-6 mois}} | |||
| | |||
* Lorsqu’utilisés, une réponse favorable est attendue en 1-2 mois. Leur utilisation devrait '''être jumelée au peroxyde de benzoyle ou à un rétinoïde topique''' pour limiter l’émergence de résistances. La durée recommandée varie généralement entre '''3 à 6 mois'''. | |||
* Les contre-indications générales à cette classe sont l'allergie médicamenteuse, la grossesse et allaitement (selon la molécule). | |||
|- | |||
| | !Spironolactone<ref>{{Citation d'un lien web|langue=|titre=Spironolactone|url=https://rx.vigilance.ca/module/mono/fr/315.htm|site=Rxvigilance|date=|consulté le=1 février 2023}}</ref> | ||
| | | | ||
* {{Traitement pharmacologique|nom=Spironolactone|dose=25-100|commercial_name1=|units=mg/jour|frequency=DIE à BID|route=PO|duration=}} | |||
| | |||
* Usage limité aux femmes en raison du risque de gynécomastie et notamment utile en présence de signes d'hyperandrogénisme ou d’un [[syndrome des ovaires polykystiques|syndrome des ovaires polykystiques.]] | |||
* Les '''contre-indications''' sont l'hyperkaliémie, la maladie d'Addison et l'insuffisance surrénalienne. | |||
* Les '''effets secondaires''' incluent des céphalées, étourdissements, gynécomastie, fatigue, nausées, irrégularités menstruelles, douleurs aux seins, hyperkaliémie et insuffisance rénale. | |||
|- | |||
!Isotrétinoine<ref>{{Citation d'un lien web|langue=Francais|titre=Comment prescrire l’isotrétinoïne | |||
sans en faire des boutons|url=https://lemedecinduquebec.org/Media/112161/071-074info-comprim%C3%A9e0911.pdf|site=Lemedecinduquebec.org|date=9 septembre 2021|consulté le=11 aout 2022}}</ref><ref>{{Citation d'un lien web|langue=|titre=isotrétinoïne|url=https://rx.vigilance.ca/module/mono/fr/179.htm|site=Rxvigilance|date=|consulté le=1 février 2023}}</ref><ref>{{Citation d'un article|langue=en|prénom1=Megan N.|nom1=Landis|titre=Optimizing Isotretinoin Treatment of Acne: Update on Current Recommendations for Monitoring, Dosing, Safety, Adverse Effects, Compliance, and Outcomes|périodique=American Journal of Clinical Dermatology|volume=21|numéro=3|date=2020-06-01|issn=1179-1888|doi=10.1007/s40257-020-00508-0|lire en ligne=https://doi.org/10.1007/s40257-020-00508-0|consulté le=2023-07-18|pages=411–419}}</ref> | |||
| | |||
* '''Haute dose''' | |||
** {{Traitement pharmacologique|nom=Isotrétinoïne|dose=0,5|commercial_name1=|units=mg/kg/jour|frequency=DIE à BID|route=PO|duration=1 mois}} puis augmenter selon tolérance à {{Traitement pharmacologique|nom=Isotrétinoïne|dose=1|commercial_name1=|units=mg/kg/jour|frequency=DIE à BID|route=PO|maximum_dose=120-150|maximum_dose_units=mg/kg}} | |||
** Afin de favoriser l'observance, la prise d'une dose uniquotidienne est à envisager. | |||
** La durée usuelle de traitement est d'environ 20 à 24 semaines chez la plupart des patients. | |||
* '''Faible dose (< 0,5 mg/kg/jour)'''<ref name=":15">{{Citation d'un article|langue=en|prénom1=Afsaneh|nom1=Sadeghzadeh‐Bazargan|prénom2=Mohammadreza|nom2=Ghassemi|prénom3=Azadeh|nom3=Goodarzi|prénom4=Masoumeh|nom4=Roohaninasab|titre=Systematic review of low‐dose isotretinoin for treatment of acne vulgaris: Focus on indication, dosage, regimen, efficacy, safety, satisfaction, and follow up, based on clinical studies|périodique=Dermatologic Therapy|volume=34|numéro=1|date=2021-01|issn=1396-0296|issn2=1529-8019|doi=10.1111/dth.14438|lire en ligne=https://onlinelibrary.wiley.com/doi/10.1111/dth.14438|consulté le=2023-07-18}}</ref><ref>{{Citation d'un article|langue=français|auteur1=Amélie Gravel|auteur2=Stéphanie Carreau|titre=L’isotrétinoïne efficace et bien tolérée, est-ce possible ?|périodique=Médecin du Québec|date=8 août 2022|issn=|lire en ligne=https://lemedecinduquebec.org/archives/2022/8/l-isotretinoine-efficace-et-bien-toleree-est-ce-possible/|pages=55-57}}</ref><ref name=":17">{{Citation d'un article|prénom1=Gurkirti|nom1=Brar|prénom2=Parbeer|nom2=Grewal|prénom3=Christina|nom3=Korownyk|titre=Is less more with isotretinoin and acne?|périodique=Canadian Family Physician Medecin De Famille Canadien|volume=62|numéro=5|date=2016-05|issn=1715-5258|pmid=27255624|pmcid=4865340|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/27255624|consulté le=2023-08-01|pages=409}}</ref> | |||
** Une littérature grandissante est en faveur de l'utilisation de l'isotrétinoïne à faible dose ({{Traitement pharmacologique|nom=Isotrétinoïne|dose=0,25-0,5|commercial_name1=|units=mg/kg/jour|frequency=DIE à BID|route=PO}}). Certains experts préconisent même des doses se situant entre {{Traitement pharmacologique|nom=Isotrétinoïne|dose=0,1-0,3|commercial_name1=|units=mg/kg/jour|frequency=DIE à BID|route=PO|duration=}}. Le principe restant de cibler une dose cumulative totale de 120 à 150 mg/kg et d'atteindre celle-ci en autant de temps que nécessaire. En pratique, cette approche correspond le plus souvent à 20 mg PO DIE ou 40 mg PO q2j dès le début du traitement et sans augmentation subséquente. | |||
** Les '''principaux avantages''' de cette approche sont l'augmentation de la tolérance et de l'observance au traitement, avec notamment une diminution des effets secondaires de l'ordre de 16 à 35%<ref name=":17" />, la diminution des perturbations métaboliques et la diminution du risque d'acné fulminante. | |||
** Les '''principaux inconvénients''' de cette approche sont l'association avec une augmentation du risque de récurrence (13 % avec les doses standard versus 18% avec les faibles doses), mais qui serait probablement expliqué par l'atteinte d'une dose cumulative plus faible<ref>{{Citation d'un article|langue=en|prénom1=J.W.|nom1=Lee|prénom2=K.H.|nom2=Yoo|prénom3=K.Y.|nom3=Park|prénom4=T.Y.|nom4=Han|titre=Effectiveness of conventional, low-dose and intermittent oral isotretinoin in the treatment of acne: a randomized, controlled comparative study: Low-dose isotretinoin for moderate acne|périodique=British Journal of Dermatology|volume=164|numéro=6|date=2011-06|doi=10.1111/j.1365-2133.2010.10152.x|lire en ligne=https://academic.oup.com/bjd/article/164/6/1369/6644335|consulté le=2023-08-01|pages=1369–1375}}</ref> et la plus longue durée de traitement pour atteindre la dose cible. | |||
* '''Formulation de l’isotrétinoïne''' | |||
** Il existe une formulation standard et une formulation micronisée. Cette dernière forme est associée à une absorption sérique nettement supérieure, soit supérieure de 240%, lorsque prise à jeun ou avec un petit repas, contrairement à l'isotrétinoïne standard qui doit absolument être consommée avec un repas riche en calories et en lipides. Il persiste toutefois que même la forme micronisée est mieux absorbée lorsque prise avec un repas. | |||
|'''Initiation de la thérapie''' | |||
* Pour la posologie à haute dose, envisager l'arrêt des agents topiques, incluant le plus souvent les antibiotiques et les antimicrobiens (surtout en contexte d'utilisation de la posologie standard) et cesser les antibiotiques PO. | |||
* Pour la posologie à faible dose, la combinaison avec des médicaments topiques serait possible et sécuritaire<ref>{{Citation d'un article|langue=en|prénom1=Afsaneh|nom1=Sadeghzadeh‐Bazargan|prénom2=Mohammadreza|nom2=Ghassemi|prénom3=Azadeh|nom3=Goodarzi|prénom4=Masoumeh|nom4=Roohaninasab|titre=Systematic review of low‐dose isotretinoin for treatment of acne vulgaris: Focus on indication, dosage, regimen, efficacy, safety, satisfaction, and follow up, based on clinical studies|périodique=Dermatologic Therapy|volume=34|numéro=1|date=2021-01|issn=1396-0296|issn2=1529-8019|doi=10.1111/dth.14438|lire en ligne=https://onlinelibrary.wiley.com/doi/10.1111/dth.14438|consulté le=2023-09-01}}</ref>. L’isotrétinoïne peut ainsi être utilisée conjointement avec les antibiotiques PO (sauf les tétracyclines), les antimicrobiens, ainsi que les rétinoïdes topiques. | |||
* En cas d'acné très sévère, l'utilisation concomitante de corticostéroïdes systémiques est à envisager, en plus d'utiliser de faibles doses d'isotrétinoïne à l'initiation (ex. prednisone 0,5 à 1,0 mg/kg/jour PO pendant 4 à 6 semaines suivi d'un sevrage progressif). | |||
* L'ajout d'une crème hydratante, d'un hydratant nasal, de larmes artificielles ou d'un baume à lèvres est recommandé afin de limiter la sévérité des effets secondaires de type « secs ». | |||
* Faire un bilan initial, puis à 1-2 mois, puis q 3 mois (FSC, AST/ALT<ref group="note">Il est possible de tolérer une augmentation des enzymes hépatiques jusqu'à 2-3 fois la normale. L'arrêt du traitement sera à envisager en cas de persistance d'une élévation marquée après 2-3 semaines.</ref>, bilan lipidique<ref group="note">L'élévation des triglycérides est surtout un reflet du risque accru de maladie athérosclérotique plus tard dans la vie du patient. Le suivi en aigu permet uniquement de prévenir la pancréatite induite par une hypertriglycéridémie marquée, soit une complication très rarement rapportée. Un contrôle à jeun est d’abord à envisager. Une élévation modeste de 4 à 5,4 mmol/L nécessite uniquement une approche non-pharmacologique sans devoir ajuster la thérapie contre l'acné. Une élévation de 5,5 à 8,9 mmol/L nécessite d'ajuster la dose d'isotrétinoïne à la baisse, tandis qu'une élévation de > 9,0 à 11,0 mmol/L nécessite l'arrêt du traitement.</ref> et B-hCG (femme). | |||
'''Suivi''' | |||
* Éviter la consommation d'alcool en cours de thérapie. | |||
* Surveiller l'apparition de symptômes dépressifs, psychotiques et des idées suicidaires. | |||
* Chez la femme, s'assurer de l'utilisation d'une double contraception efficace et débuter celle-ci 1 mois avant le traitement jusqu'à 1 mois après la cessation de l'isotrétinoïne. (Il n'y a pas de tératogénicité chez l'homme). | |||
'''Autres considérations''' | |||
* Il est à noter que '''l’isotrétinoïne n'est pas recommandée chez les moins de 12 ans.''' | |||
* Les '''contre-indications''' sont la grossesse actuelle ou planifiée, l'allaitement, la prise concomitante d’une tétracycline, une maladie inflammatoire intestinale, une hypersensibilité à l'isotrétinoïne, une allergie aux arachides (Accutane), une insuffisance hépatique, une insuffisance rénale (contre-indication relative), une dyslipidémie non contrôlée et une hypervitaminose A. | |||
* Les '''effets secondaires''' systémiques sévères restent rares et sont rencontrés chez seulement 2% des patients. Les effets secondaires les plus fréquents sont l'enflure des lèvres (96%), une dermatite (55%), une sécheresse nasale (51%), de la desquamation (50%), le prurit (30%), la xérose cutanée sévère (22%), la conjonctivite (19%), l'arthralgie (13%), l'alopécie (13%), la xérostomie (>10%), la photosensibilité (5-10%), une éruption cutanée (0-10%), la céphalée (5%), un changement de l'humeur, l'acné fulminans, l'hypertriglycéridémie, l'augmentation des taux de cholestérol, l'enzymite hépatique et l'augmentation de la glycémie. | |||
'''Cessation''' | |||
* L’arrêt du traitement sera individualisé selon la réponse clinique, la préférence des patients, la tolérabilité des effets secondaires et les paramètres biochimiques. | |||
* Le consensus actuel serait en faveur de '''l'arrêt du traitement 30 jours après la résolution complète de l'acné'''<ref>{{Citation d'un article|langue=en|prénom1=Diane M.|nom1=Thiboutot|prénom2=Brigitte|nom2=Dréno|prénom3=Abdullah|nom3=Abanmi|prénom4=Andrew F.|nom4=Alexis|titre=Practical management of acne for clinicians: An international consensus from the Global Alliance to Improve Outcomes in Acne|périodique=Journal of the American Academy of Dermatology|volume=78|numéro=2|date=2018-02|doi=10.1016/j.jaad.2017.09.078|lire en ligne=https://linkinghub.elsevier.com/retrieve/pii/S0190962217326038|consulté le=2023-09-01|pages=S1–S23.e1}}</ref>. | |||
** Traditionnellement, la molécule était cessée après l’atteinte d’une dose cumulative de 120 à 150 mg/kg, ce qui représente une durée approximative de 20 à 24 semaines (posologie standard) ou jusqu'à 12 mois (posologie à faible dose). Avec cette nouvelle cible thérapeutique, certains patients avec des lésions réfractaires pourraient nécessiter des doses cumulatives supérieures à 150 mg/kg. | |||
* Aucun sevrage n'est nécessaire.<ref name=":16">{{Citation d'un article|langue=en|prénom1=Megan N.|nom1=Landis|titre=Optimizing Isotretinoin Treatment of Acne: Update on Current Recommendations for Monitoring, Dosing, Safety, Adverse Effects, Compliance, and Outcomes|périodique=American Journal of Clinical Dermatology|volume=21|numéro=3|date=2020-06|issn=1175-0561|issn2=1179-1888|doi=10.1007/s40257-020-00508-0|lire en ligne=http://link.springer.com/10.1007/s40257-020-00508-0|consulté le=2023-08-01|pages=411–419}}</ref> | |||
* Suite à l’arrêt, la reprise ou la poursuite du traitement topique en cas de persistance d'acné légère à modérée est à favoriser. | |||
* Si un deuxième cycle de traitement est envisagé, il faudra attendre 8 semaines après la complétion du premier cycle avant de reprendre l'isotrétinoïne, sachant que l'acné peut continuer de s'améliorer après l'arrêt du traitement. | |||
|} | |} | ||
=== Grossesse et allaitement === | |||
L’effet de la grossesse sur l’acné est variable d’une femme à l’autre, notamment en raison de l’effet hormonal sur les glandes sébacées. Certaines femmes présenteront l’exacerbation d’une acné pré-existante, tandis que d’autres développeront une acné pour la première fois. À l'inverse, chez certaines, l’augmentation des niveaux sériques d’œstrogène résultera en une amélioration de l’acné, notamment en cours du premier trimestre.<ref name=":13">{{Citation d'un ouvrage|langue=français|auteur1=Ema Ferreira|auteur2=Brigitte Martin|auteur3=Caroline Morin|titre=Grossesse et allaitement - Guide thérapeutique|passage=285 à 302|lieu=Montréal|éditeur=Éditions du CHU Ste-Justine|date=juin 2013|numéro d'édition=2|pages totales=1183|isbn=978-2-89619-607-4|lire en ligne=}}</ref> | |||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+Agents indiqués en grossesse et allaitement<ref name=":13" /> | ||
! | !Ligne de traitement | ||
! | !Agents | ||
|- | |- | ||
| | !Première ligne | ||
| | |||
* Peroxyde de benzoyl par voie topique | |||
* Clindamycine ou érythromycine par voie topique en association avec le peroxyde de benzoyl (pour éviter l’émergence de résistance) | |||
* Acide azélaïque topique ou l'acide salicylique topique<ref group="note">L’acide azélaïque et l’acide salicylique appliqués sur de petites surfaces sont considérés sécuritaires en grossesse.</ref> | |||
* En allaitement seulement : adapalène, tazarotène, trétinoïne topique, contraceptifs oraux combinés<ref group="note">Pour les contraceptifs oraux combinés, ils peuvent également être utilisés, mais au risque de diminuer la production laiteuse.</ref>. | |||
|- | |- | ||
!Deuxième ligne | |||
| | | | ||
* Érythromycine PO<ref group="note">Il existe toutefois un niveau non négligeable de résistance de ''C. Acnes'', d'où l'association avec le peroxyde de benzoyl.</ref> en association avec le peroxyde de benzoyl pour éviter l’émergence de résistance et pour une durée inférieure à 3 mois | |||
* L'azithromycine pourrait être envisagée, mais est non recommandée pour éviter le développement de résistances au long terme. L’amoxicilline, l’ampicilline et la céphalexine sont enfin d’autres options à envisager en cas de nécessité. | |||
|} | |} | ||
{| class="wikitable" | {| class="wikitable" | ||
|+ | |+Agents contre-indiqués en grossesse | ||
! | !Agent | ||
! | !Explications | ||
|- | |- | ||
| | !Rétinoïdes PO | ||
| | |||
* L’'''isotrétinoïne systémique''' est contre-indiquée en raison d’un risque élevé de tératogénicité. Les principales malformations attendues touchent le système nerveux central, le crâne, le visage, les oreilles, le système cardiovasculaire et le thymus. Pour une croissance menée à terme, le risque d’anomalie est de 25 à 30% avec un risque de déficience intellectuelle oscillant autour de 45%, tandis que le risque d’avortement spontané est également plus élevé que la normale et touche près de 35% des grossesses exposées. Le risque est proportionnel à la durée d’exposition et à la quantité, mais une seule dose d’aussi peu que 10 mg peut causer une [[embryopathie rétinoïde]]. Enfin, en raison de la longue demi-vie de ces agents, il est recommandé d’attendre 5 semaines après la prise avant d’envisager la conception.<ref name=":13" /> | |||
|- | |- | ||
| | !Rétinoïdes topique | ||
| | |||
* L’absorption systémique est de moins de 1 à 2%, entraînant des niveaux sériques très faibles et dont un risque relativement faible. Malgré ce fait, quelques cas compatibles avec des anomalies suggestives d’embryopathie rétinoïde ont été identifiées dans la littérature. Certains auteurs suggèrent ainsi un test de grossesse préalable à la prescription du médicament. À l’opposé, l’adapalène et le tarazotène sont considérés comme contre-indiqués par extrapolation de l’effet de classe sans qu’on ait de données suffisantes pour confirmer leur tératogénicité. Il apparaît raisonnable de rassurer les femmes qui auraient pu être exposées à ces dernières molécules en cours du premier trimestre. Lors de l'allaitement, notamment en raison de leur faible absorption systémique, les trois agents topiques de la famille des rétinoïdes peuvent être employés si appliqués sur une petite surface corporelle et en respectant un schéma posologique usuel.<ref name=":12" /><ref name=":13" /> | |||
|- | |- | ||
!Contraceptifs hormonaux | |||
| | | | ||
* Les contraceptifs hormonaux ne sont pas indiqués en grossesse et doivent être cessés chez toute femme devenant enceinte malgré la prise de ces agents. Ils ne sont toutefois pas formellement tératogènes. | |||
|- | |- | ||
!Bloqueurs minéralocorticoïdes | |||
! | |||
| | | | ||
* Les bloqueurs minéralocorticoïdes, tels la spironolactone, sont également contre-indiqués en grossesse en raison de leurs effets diurétiques qui peut être néfaste sur la perfusion placentaire, mais surtout du risque théorique (et observé chez les rates) de féminisation de foetus masculins en raison de leurs propriétés anti-androgènes via l’effet sur la 5-alpha-réductase. La période la plus à risque serait de la 9e à la 11e semaine de la grossesse, sans qu’aucun suivi particulier ne soit indiqué s’il y a exposition par inadvertance.<ref name=":13" /> | |||
|- | |- | ||
!Antibiotiques | |||
| | | | ||
* Les antibiotiques de la famille des tétracyclines, incluant la doxycycline et la minocycline, tout comme le triméthoprime-methosulfaxazole, sont contre-indiqués en grossesse et déconseillés en allaitement.<ref name=":1" /><ref name=":13" /><ref>{{Citation d'un article|prénom1=Linda K.|nom1=Oge'|prénom2=Alan|nom2=Broussard|prénom3=Marilyn D.|nom3=Marshall|titre=Acne Vulgaris: Diagnosis and Treatment|périodique=American Family Physician|volume=100|numéro=8|date=2019-10-15|issn=1532-0650|pmid=31613567|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/31613567|consulté le=2023-03-09|pages=475–484}}</ref> | |||
|} | |} | ||
==Suivi== | |||
Le suivi clinique permettant d’objectiver la réponse et la tolérance au traitement est de mise environ 4 à 8 semaines après l’initiation. En cas d’effets secondaires, les diverses méthodes d’atténuations de ces effets devraient être explorés avec le patient et, au besoin, un changement vers une autre classe pharmacologique pourrait être envisagé. | |||
Les bilans paracliniques de suivi sont uniquement requis en cas de recours à l’isotrétinoïne tel que mentionné précédemment. | |||
==Complications<ref>{{Citation d'un article|langue=anglais|auteur1=Samuels DV, Rosenthal R, Lin R, Chaudhari S, Natsuaki MN|titre=Acne vulgaris and risk of depression and anxiety: A meta-analytic review|périodique=Journal of American Academic Dermatologie|date=Février 20, 2020|issn=10.1016/j.jaad.2020.02.040|lire en ligne=|pages=https://pubmed.ncbi.nlm.nih.gov/32088269/}}</ref><ref>{{Citation d'un article|langue=anglais|auteur1=Abdel Hay R, Shalaby K, Zaher H, Hafez V, Chi CC, Dimitri S, Nabhan AF, Layton AM|titre=Interventions for acne scars|périodique=Cochrane Database of Systematic Reviews|date=2016|issn=10.1002/14651858.CD011946.pub|lire en ligne=https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD011946.pub2/full|pages=}}</ref> | ==Complications== | ||
{{ | Les principales complications de l'acné vulgaire sont :<ref name=":0" /><ref>{{Citation d'un lien web|langue=english|titre=Acne Vulgaris|url=https://www.ncbi.nlm.nih.gov/books/NBK459173/#article-17101.s12|site=https://www.ncbi.nlm.nih.gov|date=May 8, 2022.|consulté le=16 août 2022}}</ref><ref>{{Citation d'un article|langue=anglais|auteur1=Samuels DV, Rosenthal R, Lin R, Chaudhari S, Natsuaki MN|titre=Acne vulgaris and risk of depression and anxiety: A meta-analytic review|périodique=Journal of American Academic Dermatologie|date=Février 20, 2020|issn=10.1016/j.jaad.2020.02.040|lire en ligne=|pages=https://pubmed.ncbi.nlm.nih.gov/32088269/}}</ref><ref>{{Citation d'un lien web|langue=anglais|titre=Management of acne scars|url=https://www.uptodate.com/contents/management-of-acne-scars?search=acne%20complications&source=search_result&selectedTitle=3~150&usage_type=default&display_rank=3|site=www.uptodate.com|date=|consulté le=14 août 2022}}</ref><ref>{{Citation d'un article|langue=anglais|auteur1=Abdel Hay R, Shalaby K, Zaher H, Hafez V, Chi CC, Dimitri S, Nabhan AF, Layton AM|titre=Interventions for acne scars|périodique=Cochrane Database of Systematic Reviews|date=2016|issn=10.1002/14651858.CD011946.pub|lire en ligne=https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD011946.pub2/full|pages=}}</ref> | ||
*les {{Complication|nom=cicatrices}} aux endroits des lésions, notamment en cas de lésions nodulo-kystiques ou avec la manipulation de lésions par le patient | |||
*{{Complication|nom= | *la {{Complication|nom=diminution de l’estime de soi}} | ||
*l’{{Complication|nom=isolement social}} | |||
*{{Complication|nom= | *l’{{Complication|nom=anxiété}} et le développement ou l’entretien de {{Complication|nom=troubles anxieux}} | ||
*{{Complication|nom= | *les {{Complication|nom=épisodes dépressifs caractérisés}} | ||
*les {{Complication|nom=idéations suicidaires}}. | |||
Le traitement précoce de l'acné peut limiter ces complications. | |||
==Évolution== | ==Évolution== | ||
Parmi les facteurs de risque de récidive, on retrouve : | |||
* le jeune âge et l'acné avant l'âge de l'adolescence | |||
* l'histoire familiale d'acné | |||
* l'acné atteignant les autres parties du corps que le visage | |||
* les lésions inflammatoires et de haut grades précédant et suivant le traitement | |||
* la dermatite séborrhéique. | |||
==Notes == | ==Notes == | ||
<references group="note" /><references group="Effets secondaires" /> | |||
<references group=" | <references group="Contre-indication" /> | ||
==Références== | ==Références== | ||
<references /> | <references /> | ||
Dernière version du 17 avril 2024 à 18:53
| Maladie | |||
 Acné vulgaire au visage d'un adolescent | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Cicatrices, Kystes, Hyperpigmentation, Hyperandrogénisme, Lésion traumatique cutanée (approche clinique), Papule, Nodules, Comédons, Pustule, Hypercorticisme | ||
| Symptômes |
Acné vulgaire, Production excessive de sébum | ||
| Diagnostic différentiel |
Dermatite péri-orale, Folliculite, Dermatite séborrhéique, Rosacée, Acnés induites par les produits cosmétiques, Acné induite par les médicaments, Pseudo-folliculite de la barbe, Miliaire | ||
| Informations | |||
| Autres noms | Acne vulgaris | ||
| Wikidata ID | Q79928 | ||
| SNOMED CT ID | 88616000 | ||
| Spécialités | Dermatologie, Médecine familiale, Pédiatrie | ||
| |||
L'acné vulgaire consiste en la formation de comédons, pustules, papules, nodules ou kystes au niveau du visage et du tronc. Elle est due a l'obstruction et l'inflammation des unités pilo-sébacées.[1]
Épidémiologie
L'acné vulgaire est une affection de la peau très commune chez les adolescents et les jeunes adultes. Son incidence chez les adolescents varie selon les études et les nationalités, mais est estimée entre 40 et 90 %.[2] Elle persistera dans la vingtaine chez près de 64 % des individus et dans la trentaine chez 43% d'entre eux.[3][4] Les garçons en sont le plus touchés durant l'adolescence, tandis qu'il apparait une prédominance féminine à l'âge adulte.[5]
Les impacts socio-économiques de l'acné sont importants et liés à son traitement et au traitement de ses complications, à l'absentéisme et à la diminution de la productivité à l'école et au travail.[4]
Étiologies
Les éléments contributoires à l'acné incluent :[6]
- la puberté
- l'utilisation de certains médicaments tels que :[7]
- le lithium
- les corticostéroïdes, les stéroïdes anabolisants et les analogues de la GnRH
- les médicaments contenant de la noréthindrone et le lévonorgestrel[8]
- la phénitoïne
- l'isoniazide
- les immunosuppresseurs tels l'azathioprine et la cyclosporine
- le disulfiram
- le psoralène
- l'exposition excessive au soleil
- le port de vêtements occlusifs
- l'utilisation de produits cosmétiques occlusifs
- le syndrome des ovaires polykystiques
- la grossesse.
Physiopathologie
Quatre principaux éléments physiopathologiques sont en cause dans l’acné.[9][10][11]
- L’influence hormonale liée à l'activité androgénique et au facteur IGF-1 qui entraîne l'hyperplasie des glandes sébacées et la production accrue de sébum.
- La prolifération bactérienne de Cutibacterium acnes (C. acnes), ou anciennement nommé Propionibacterium acnes (P. acnes), à l’intérieur du follicule pilo-sébacé.
- L’hyperkératinisation et le développement des unités pilo-sébacées menant à l’occlusion de celles-ci (formation de bouchons cornés).
- La cascade inflammatoire résultant de la prolifération de C. acnes, ainsi que de la production des facteurs chimiotactiques et inflammatoires qui endommagent les follicules.
Les autres germes pouvant être impliqués dans la pathogénèse des lésions comédoniennes et inflammatoires incluent Staphylococcus epidermidis et Malassezia furfur. Ces organismes, comme C. acnes, stimulent la formation de biofilms, l'inflammation et le développement de résistance aux antibiotiques.[9]
Présentation clinique
Facteurs de risque
Dans la littérature, les facteurs de risques identifiés sont souvent divergents et reposent sur des évidences de faible qualité. Parmi les facteurs de risque les mieux démontrés, on retrouve :[2]
- des antécédents familiaux d'acné vulgaire[note 1]
- les adolescents entre 15 à 17 ans ou plus largement du début de la puberté jusqu'au début de l'âge adulte?
- la consommation quotidienne de chocolat[note 2][12][13][14][15]
- les produits laitiers[note 3][11]
- l'alimentation avec une charge glycémique élevée et les aliments à index glycémique élevé.[11]
Ces trois derniers facteurs ont été longtemps considérés comme des mythes, mais des évidences croissantes mettent en lumière leur contribution au développement de lésions acnéiformes ou à l'aggravation de celles-ci.
Questionnaire
L'anamnèse représente une partie importante de l'évaluation de l’acné afin d’identifier les facteurs déclencheurs ou de cibler les patients nécessitant une évaluation plus approfondie. Ainsi, les éléments à rechercher sont : [7]
- l'âge du début de l'acné
- la recherche des facteurs de risque et des étiologies mentionnées précédemment
- les essais thérapeutiques antérieurs et actuels (identifier plus spécifiquement la durée des essais, l’observance aux traitements et les réactions de sensibilités aux agents utilisés)[9]
- la routine d'hygiène et les produits d'hygiène, ainsi que l'utilisation de produits cosmétiques
- le type de peau, notamment les peaux grasses avec une production excessive de sébum
- l'histoire menstruelle, dont la présence d'exacerbation de l’acné lors des menstruations et d'un cycle menstruel irrégulier pouvant suggérer un cycle anovulatoire.
Par ailleurs, les principaux symptômes à rechercher concernent les impacts psychologiques et sociaux de l'acné sont :
- l'humeur dépressive
- la faible estime de soi
- l'isolement social et l’intimidation.
En cas d'acné sévère, on voudra éliminer la présence de douleur articulaire ou de symptômes systémiques, notamment en cas de suspicion d'acné fulminante, bien que cette entité soit très rare.[1]
Examen clinique
À l'examen cutané, il est possible d'objectiver les signes suivants[16][17] :
- la localisation :
- l'acné se développe dans des zones du corps avec une haute concentration de glandes sébacées affectées par les changements hormonaux, soit le visage, le cou, le dos, le torse et le haut des bras[5][18]
- les adolescents ont tendance à avoir une atteinte prédominante de la zone « T » du visage (soit la zone médiane donnée par le front, le nez et le menton)
- les femmes adultes peuvent avoir une atteinte à la partie inférieure du visage lors des poussées en période menstruelle
- les comédons, qui peuvent être ouverts ou fermés, ont une taille inférieure à 5 mm et sont non inflammatoires[note 4]
- les papules ou les pustules érythémateuses caractérisent l'atteinte inflammatoire
- les nodules ou les kystes qui sont plus profonds et sensibles au toucher
- l'hyperpigmentation post-inflammatoire
- les cicatrices
- les signes d'hyperandrogénisme[note 5] et d'hypercorticisme.
-
Comédons ouverts chez un adolescent avec acné légère
-
Acné papulo-pustuleuse de sévérité modérée au visage d'un adolescent
-
Acné papulo-pustuleuse modérément sévère atteignant le tronc avec quelques lésions kystiques
Examens paracliniques
L'acné est un diagnostic clinique et les tests paracliniques ne sont généralement pas recommandés.
Toutefois, selon le tableau clinique, certains examens peuvent être requis pour identifier une étiologie sous-jacente.[19] De tels examens pourraient être requis pour des patients montrant des signes d'hyperandrogénisme ou des stigmates d'un syndrome de Cushing. Le bilan pourrait inclure :[20]
- un bilan hormonal en vue d'exclure un l'hyperandrogénisme :
- la testostérone sérique
- les hormones FSH et LH
- la DHEA
- la 17-hydroxyprogestérone
- un test de dépistage de l'hypercortisolisme[21] :
- la mesure du cortisol salivaire au coucher (à 2 reprises)
- une cortisolurie sur 24h (à 2 reprises)
- un test de suppression à la dexaméthasone faible dose
- une imagerie des glandes surrénales et/ou des ovaires, telle que l'échographie abdomino-pelvienne ou la tomodensitométrie abdomino-pelvienne.
Pour les patients qui présentent une acné fulminante ou encore lorsqu'on envisage de débuter un traitement par isotrétinoïne, les bilans suivants devraient être demandés :[22][23]
- la formule sanguine complète incluant sa différentielle
- le bilan hépatique
- la protéine C réactive pour les patient avec des symptômes systémiques
- le bilan lipidique
- le B-HCG urinaire ou sérique.
Dans les très rares cas de suspicion d'atteinte osseuse ou articulaire, une radiographie simple de la région concernée peut être demandée.[23]
Diagnostic
Le diagnostic étant d'abord clinique, le professionnel de la santé devra classifier l'acné selon (1) les lésions identifiées (comédons, papules et pustules inflammatoires, nodules et kystes ou nodulo-kystique) et (2) la sévérité.[9][24]
| Sévérité | Description |
|---|---|
| Légère | |
| Modérée | |
| Modérément sévère | |
| Sévère |
Dans certains cas, il est particulièrement pertinent de s'attarder à l'âge de la personne atteinte :[9]
- l'acné néonatale ou encore la pustulose céphalique néonatale transitoire se distingue des autres formes d'acné par l'implication fréquente des bactéries Malassezia spp., notamment Malassezia furfur
- les acnés infantiles (6 semaines à < 1 an), de l'enfance (1 an à < 7 ans), de la pré-adolescence (7 ans à < 12 ans), de l'adolescence (12 ans à < 18 ans) et de l'âge adulte (18 ans et plus), qui partagent quant à elles la même pathophysiologie.
- L'acné de l'enfance devrait soulever un questionnement concernant la possibilité de problématiques endocrinologiques, notamment la puberté précoce.
Finalement, il existe des formes plus sévère d'acné telle l'acné conglobata et l'acné fulminante, ainsi que diverses acnés induites (par des médicaments, par des stress mécaniques, etc.). Celles-ci ne sont pas traitées spécifiquement dans la présente page, mais leur traitement est globalement le même traitement que l'acné vulgaire selon la sévérité de l'atteinte, ainsi que l’évitement des déclencheurs.[24]
Diagnostic différentiel
Le diagnostic différentiel de l'acné vulgaire inclut, parmi les causes les plus fréquentes [25][26]:
- les acnés induites par les produits cosmétiques et par les médicaments
- la dermatite séborrhéïque
- la dermatite péri-orale
- la pseudo-folliculite de la barbe
- les autres formes de folliculite
- le miliaire
- la rosacée.
Traitement
Choix du traitement
Les traitements de l'acné sont variés; le traitement est sélectionné en fonction de la sévérité et de l'étendue des lésions, ainsi qu’à l'atteinte fonctionnelle et psycho-sociale. Enfin, le choix du traitement dépendra également des attentes du patient.
| Niveau de sévérité | Traitement |
|---|---|
| Légère
(comédonienne) |
|
| Modérée
(pustulaire, papulaire et/ou nodulaire) |
|
| Sévère |
|
Traitements topiques
De multiples traitements topiques sont disponibles dans l'acné vulgaire.
| Classe de médicament | Posologie | Principaux effets secondaires | Méthode d'utilisation |
|---|---|---|---|
| Rétinoïdes topiques |
|
> 30% des patients auront des effets secondaires liés à l’irritation de la peau :[29]
|
|
| |||
|
|||
| Acide azélaïque |
|
| |
| Peroxyde de benzoyle |
|
|
|
| Antibiotiques topiques | Clindamycine solution (1 %) topique BID[35] |
|
|
| Dapsone gel (5 %) topique BID |
|
| |
Érythromycine :
|
|
| |
| Inhibiteur des récepteurs androgéniques | Clascotérone crème (1 %) topique BID |
|
|
| Combinaisons d'agents de 2 classes | Il existe plusieurs combinaisons commerciales disponibles regroupant deux classes d’agents. Celles-ci ne sont généralement pas couvertes par les régimes publics d’assurance, dont la RAMQ au Québec. Les principales associations disponibles sont :
| ||
Traitements oraux
Les principales indications de l'isotrétinoïne sont l'acné nodulo-kystique modérée à sévère, l'acné conglobata et l'acné récidivante ou réfractaire aux autres traitements.[22][37]
| Médicaments à action générale | Posologie | Commentaires |
|---|---|---|
| Contraceptif hormonaux combinés |
|
|
| Antibiotiques |
|
|
| Spironolactone[38] |
|
|
| Isotrétinoine[39][40][41] |
|
Initiation de la thérapie
Suivi
Autres considérations
Cessation
|
Grossesse et allaitement
L’effet de la grossesse sur l’acné est variable d’une femme à l’autre, notamment en raison de l’effet hormonal sur les glandes sébacées. Certaines femmes présenteront l’exacerbation d’une acné pré-existante, tandis que d’autres développeront une acné pour la première fois. À l'inverse, chez certaines, l’augmentation des niveaux sériques d’œstrogène résultera en une amélioration de l’acné, notamment en cours du premier trimestre.[49]
| Ligne de traitement | Agents |
|---|---|
| Première ligne |
|
| Deuxième ligne |
|
| Agent | Explications |
|---|---|
| Rétinoïdes PO |
|
| Rétinoïdes topique |
|
| Contraceptifs hormonaux |
|
| Bloqueurs minéralocorticoïdes |
|
| Antibiotiques |
Suivi
Le suivi clinique permettant d’objectiver la réponse et la tolérance au traitement est de mise environ 4 à 8 semaines après l’initiation. En cas d’effets secondaires, les diverses méthodes d’atténuations de ces effets devraient être explorés avec le patient et, au besoin, un changement vers une autre classe pharmacologique pourrait être envisagé.
Les bilans paracliniques de suivi sont uniquement requis en cas de recours à l’isotrétinoïne tel que mentionné précédemment.
Complications
Les principales complications de l'acné vulgaire sont :[4][51][52][53][54]
- les cicatrices aux endroits des lésions, notamment en cas de lésions nodulo-kystiques ou avec la manipulation de lésions par le patient
- la diminution de l’estime de soi
- l’isolement social
- l’anxiété et le développement ou l’entretien de troubles anxieux
- les épisodes dépressifs caractérisés
- les idéations suicidaires.
Le traitement précoce de l'acné peut limiter ces complications.
Évolution
Parmi les facteurs de risque de récidive, on retrouve :
- le jeune âge et l'acné avant l'âge de l'adolescence
- l'histoire familiale d'acné
- l'acné atteignant les autres parties du corps que le visage
- les lésions inflammatoires et de haut grades précédant et suivant le traitement
- la dermatite séborrhéique.
Notes
- ↑ Avec un risque augmenté de près de 80% de souffrir d'acné en cas d'antécédents de 1er degré d'un proche atteint d'acnée. Cette association est également corrélée à une plus grande sévérité de l'acné.
- ↑ Les données étant contradictoires, mais tendent à démontrer qu'une consommation quotidienne de chocolat pourrait être associée à une augmentation du risque d'acné ; incluant la poudre de cacao 100%. Tandis que des études plus anciennes de 1969 et 1971 démontraient le contraire.
- ↑ Plus spécifiquement le lait en raison da la caséine et du lactosérum qui agiraient sur la voie insulinotropique et de l'IGF-1
- ↑ Lorsqu'ils sont ouverts, leur pigmentation foncée découle de l'oxydation des débris accumulés. Ils résultent de l'obstruction des unités pilo-sébacés et de l'accumulation de sébum, de kératine et de bactéries.
- ↑ Tels que l'hirsutisme, l'alopécie androgénique, la voix grave, la modification des seins et la clitoromégalie
- ↑ Soit la seule combinaison de peroxyde de benzoyl et de rétinoïde topique possible en application simultanée en raison de l’oxydation de la trétinoïne lorsqu'appliquée en même temps que le peroxyde de benzoyl.
- ↑ Il est possible de tolérer une augmentation des enzymes hépatiques jusqu'à 2-3 fois la normale. L'arrêt du traitement sera à envisager en cas de persistance d'une élévation marquée après 2-3 semaines.
- ↑ L'élévation des triglycérides est surtout un reflet du risque accru de maladie athérosclérotique plus tard dans la vie du patient. Le suivi en aigu permet uniquement de prévenir la pancréatite induite par une hypertriglycéridémie marquée, soit une complication très rarement rapportée. Un contrôle à jeun est d’abord à envisager. Une élévation modeste de 4 à 5,4 mmol/L nécessite uniquement une approche non-pharmacologique sans devoir ajuster la thérapie contre l'acné. Une élévation de 5,5 à 8,9 mmol/L nécessite d'ajuster la dose d'isotrétinoïne à la baisse, tandis qu'une élévation de > 9,0 à 11,0 mmol/L nécessite l'arrêt du traitement.
- ↑ L’acide azélaïque et l’acide salicylique appliqués sur de petites surfaces sont considérés sécuritaires en grossesse.
- ↑ Pour les contraceptifs oraux combinés, ils peuvent également être utilisés, mais au risque de diminuer la production laiteuse.
- ↑ Il existe toutefois un niveau non négligeable de résistance de C. Acnes, d'où l'association avec le peroxyde de benzoyl.
Références
- ↑ 1,0 et 1,1 « Acné vulgaire - Troubles dermatologiques », sur Édition professionnelle du Manuel MSD (consulté le 8 août 2022)
- ↑ 2,0 et 2,1 (en) P. Wolkenstein, A. Machovcová, J.C. Szepietowski et D. Tennstedt, « Acne prevalence and associations with lifestyle: a cross-sectional online survey of adolescents/young adults in 7 European countries », Journal of the European Academy of Dermatology and Venereology, vol. 32, no 2, , p. 298–306 (DOI 10.1111/jdv.14475, lire en ligne)
- ↑ (en) « Acne clinical guideline », sur www.aad.org (consulté le 11 août 2022)
- ↑ 4,0 4,1 et 4,2 (en) K. Bhate et H.C. Williams, « Epidemiology of acne vulgaris: Epidemiology of acne vulgaris », British Journal of Dermatology, vol. 168, no 3, , p. 474–485 (DOI 10.1111/bjd.12149, lire en ligne)
- ↑ 5,0 et 5,1 « UpToDate », sur www.uptodate.com (consulté le 11 août 2022)
- ↑ Amita H. Sutaria, Sadia Masood et Joel Schlessinger, StatPearls, StatPearls Publishing, (PMID 29083670, lire en ligne)
- ↑ 7,0 et 7,1 « Pathogenesis, clinical manifestations, and diagnosis of acne vulgaris », sur www.uptodate.com, (consulté le 17 aout 2022)
- ↑ « Les contraceptifs hormonaux », sur Vigilance santé, (consulté le 10 septembre 2022)
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 9,6 et 9,7 (en) Dawn Z. Eichenfield, Jessica Sprague et Lawrence F. Eichenfield, « Management of Acne Vulgaris: A Review », JAMA, vol. 326, no 20, , p. 2055 (ISSN 0098-7484, DOI 10.1001/jama.2021.17633, lire en ligne)
- ↑ Sylvie Cadet et André Louis Kiss, « Pourquoi parle-t-on encore d'acné ? », Médecin du Québec, vol. 40, no 4, , p. 51 à 56 (lire en ligne)
- ↑ 11,0 11,1 et 11,2 (en) Hilary Baldwin et Jerry Tan, « Effects of Diet on Acne and Its Response to Treatment », American Journal of Clinical Dermatology, vol. 22, no 1, , p. 55–65 (ISSN 1179-1888, PMID 32748305, Central PMCID PMC7847434, DOI 10.1007/s40257-020-00542-y, lire en ligne)
- ↑ Saivaree Vongraviopap et Pravit Asawanonda, « Dark chocolate exacerbates acne », International Journal of Dermatology, vol. 55, no 5, , p. 587–591 (ISSN 1365-4632, PMID 26711092, DOI 10.1111/ijd.13188, lire en ligne)
- ↑ Caroline Caperton, Samantha Block, Martha Viera et Jonette Keri, « Double-blind, Placebo-controlled Study Assessing the Effect of Chocolate Consumption in Subjects with a History of Acne Vulgaris », The Journal of Clinical and Aesthetic Dermatology, vol. 7, no 5, , p. 19–23 (ISSN 1941-2789, PMID 24847404, Central PMCID 4025515, lire en ligne)
- ↑ (en) James E. Fulton, « Effect of Chocolate on Acne Vulgaris », JAMA: The Journal of the American Medical Association, vol. 210, no 11, , p. 2071 (ISSN 0098-7484, DOI 10.1001/jama.1969.03160370055011, lire en ligne)
- ↑ P. C. Anderson, « Foods as the cause of acne », American Family Physician, vol. 3, no 3, , p. 102–103 (ISSN 0002-838X, PMID 4251510, lire en ligne)
- ↑ Amita H. Sutaria, Sadia Masood et Joel Schlessinger, StatPearls, StatPearls Publishing, (PMID 29083670, lire en ligne)
- ↑ (en) Dawn Z. Eichenfield, Jessica Sprague et Lawrence F. Eichenfield, « Management of Acne Vulgaris: A Review », JAMA, vol. 326, no 20, , p. 2055 (ISSN 0098-7484, DOI 10.1001/jama.2021.17633, lire en ligne)
- ↑ Amita H. Sutaria, Sadia Masood et Joel Schlessinger, StatPearls, StatPearls Publishing, (PMID 29083670, lire en ligne)
- ↑ (en) « Pathogenèses, clinical manifestation and diagnosis of acne vulgaris », sur www.uptodate.com (consulté le 15 août 2022)
- ↑ (en) « Acne Vulgariis. StatPearl », sur https://www.ncbi.nlm.nih.gov, (consulté le 15 août 2022)
- ↑ « Troubles des surrénales », sur Lanthier (consulté le 11 novembre 2022)
- ↑ 22,0 22,1 et 22,2 Carolina Fernandes, Algorithmes de traitement pour l'approche de la première ligne dermatologique, Sherbrooke, CIUSSS de l'Estrie-CHUS, , 70 p. (lire en ligne), p. 51-52
- ↑ 23,0 et 23,1 (en) Tanya Greywal, Andrea L. Zaenglein, Hilary E. Baldwin et Neal Bhatia, « Evidence-based recommendations for the management of acne fulminans and its variants », Journal of the American Academy of Dermatology, vol. 77, no 1, , p. 109–117 (DOI 10.1016/j.jaad.2016.11.028, lire en ligne)
- ↑ 24,0 et 24,1 (en) J. Kraft et A. Freiman, « Management of acne », Canadian Medical Association Journal, vol. 183, no 7, , E430–E435 (ISSN 0820-3946 et 1488-2329, DOI 10.1503/cmaj.090374, lire en ligne)
- ↑ (en) Jean Bologna, Julie Schaffer, Lorenzo Cerroni, Dermatology, Philadelphia, Elsevier, , Acne Vulgaris, 588-603
- ↑ (en) « Acne in infants, young children and adolescents », sur www.uptodate.com (consulté le 13 août 2022)
- ↑ (en) J. Kraft et A. Freiman, « Management of acne », Canadian Medical Association Journal, vol. 183, no 7, , E430–E435 (ISSN 0820-3946 et 1488-2329, DOI 10.1503/cmaj.090374, lire en ligne)
- ↑ « Algorithme traitement approche dermatologique première ligne », sur santeestrie.qc.ca, (consulté le 11 aout 2022)
- ↑ 29,0 et 29,1 « Trétinoïne », sur Rx Vigilance (consulté le 10 décembre 2022)
- ↑ « Tretinoin (Topical Route) Proper Use - Mayo Clinic », sur www.mayoclinic.org (consulté le 8 août 2022)
- ↑ 31,0 31,1 31,2 31,3 et 31,4 « Adapalène », sur Rx Vigilance (consulté le 10 décembre 2022)
- ↑ 32,0 32,1 32,2 32,3 32,4 32,5 32,6 32,7 et 32,8 « Tazarotène », sur Rx Vigilance (consulté le 10 décembre 2022)
- ↑ 33,0 33,1 33,2 33,3 33,4 et 33,5 « Acide azélaïque », sur Rx Vigilance (consulté le 6 janvier 2023)
- ↑ « Benzoyle-Peroxyde », sur Rx Vigilance (consulté le 6 janvier 2023)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 8 août 2022)
- ↑ « UpToDate », sur www.uptodate.com (consulté le 8 août 2022)
- ↑ Stéphanie Carreau et Amélir Gravel, L'isotrétinoïne efficace et bien tolérée, est-ce possible ?, vol. 57, Le médecin du Québec, , p. 55-57
- ↑ « Spironolactone », sur Rxvigilance (consulté le 1er février 2023)
- ↑ « Comment prescrire l’isotrétinoïne sans en faire des boutons », sur Lemedecinduquebec.org, (consulté le 11 aout 2022)
- ↑ « isotrétinoïne », sur Rxvigilance (consulté le 1er février 2023)
- ↑ (en) Megan N. Landis, « Optimizing Isotretinoin Treatment of Acne: Update on Current Recommendations for Monitoring, Dosing, Safety, Adverse Effects, Compliance, and Outcomes », American Journal of Clinical Dermatology, vol. 21, no 3, , p. 411–419 (ISSN 1179-1888, DOI 10.1007/s40257-020-00508-0, lire en ligne)
- ↑ (en) Afsaneh Sadeghzadeh‐Bazargan, Mohammadreza Ghassemi, Azadeh Goodarzi et Masoumeh Roohaninasab, « Systematic review of low‐dose isotretinoin for treatment of acne vulgaris: Focus on indication, dosage, regimen, efficacy, safety, satisfaction, and follow up, based on clinical studies », Dermatologic Therapy, vol. 34, no 1, (ISSN 1396-0296 et 1529-8019, DOI 10.1111/dth.14438, lire en ligne)
- ↑ Amélie Gravel et Stéphanie Carreau, « L’isotrétinoïne efficace et bien tolérée, est-ce possible ? », Médecin du Québec, , p. 55-57 (lire en ligne)
- ↑ 44,0 et 44,1 Gurkirti Brar, Parbeer Grewal et Christina Korownyk, « Is less more with isotretinoin and acne? », Canadian Family Physician Medecin De Famille Canadien, vol. 62, no 5, , p. 409 (ISSN 1715-5258, PMID 27255624, Central PMCID 4865340, lire en ligne)
- ↑ (en) J.W. Lee, K.H. Yoo, K.Y. Park et T.Y. Han, « Effectiveness of conventional, low-dose and intermittent oral isotretinoin in the treatment of acne: a randomized, controlled comparative study: Low-dose isotretinoin for moderate acne », British Journal of Dermatology, vol. 164, no 6, , p. 1369–1375 (DOI 10.1111/j.1365-2133.2010.10152.x, lire en ligne)
- ↑ (en) Afsaneh Sadeghzadeh‐Bazargan, Mohammadreza Ghassemi, Azadeh Goodarzi et Masoumeh Roohaninasab, « Systematic review of low‐dose isotretinoin for treatment of acne vulgaris: Focus on indication, dosage, regimen, efficacy, safety, satisfaction, and follow up, based on clinical studies », Dermatologic Therapy, vol. 34, no 1, (ISSN 1396-0296 et 1529-8019, DOI 10.1111/dth.14438, lire en ligne)
- ↑ (en) Diane M. Thiboutot, Brigitte Dréno, Abdullah Abanmi et Andrew F. Alexis, « Practical management of acne for clinicians: An international consensus from the Global Alliance to Improve Outcomes in Acne », Journal of the American Academy of Dermatology, vol. 78, no 2, , S1–S23.e1 (DOI 10.1016/j.jaad.2017.09.078, lire en ligne)
- ↑ (en) Megan N. Landis, « Optimizing Isotretinoin Treatment of Acne: Update on Current Recommendations for Monitoring, Dosing, Safety, Adverse Effects, Compliance, and Outcomes », American Journal of Clinical Dermatology, vol. 21, no 3, , p. 411–419 (ISSN 1175-0561 et 1179-1888, DOI 10.1007/s40257-020-00508-0, lire en ligne)
- ↑ 49,0 49,1 49,2 49,3 49,4 et 49,5 Ema Ferreira, Brigitte Martin et Caroline Morin, Grossesse et allaitement - Guide thérapeutique, Montréal, Éditions du CHU Ste-Justine, , 2e éd., 1183 p. (ISBN 978-2-89619-607-4), p. 285 à 302
- ↑ Linda K. Oge', Alan Broussard et Marilyn D. Marshall, « Acne Vulgaris: Diagnosis and Treatment », American Family Physician, vol. 100, no 8, , p. 475–484 (ISSN 1532-0650, PMID 31613567, lire en ligne)
- ↑ (en) « Acne Vulgaris », sur https://www.ncbi.nlm.nih.gov, may 8, 2022. (consulté le 16 août 2022)
- ↑ (en) Samuels DV, Rosenthal R, Lin R, Chaudhari S, Natsuaki MN, « Acne vulgaris and risk of depression and anxiety: A meta-analytic review », Journal of American Academic Dermatologie, , https://pubmed.ncbi.nlm.nih.gov/32088269/ (ISSN 10.1016/j.jaad.2020.02.040[à vérifier : ISSN invalide])
- ↑ (en) « Management of acne scars », sur www.uptodate.com (consulté le 14 août 2022)
- ↑ (en) Abdel Hay R, Shalaby K, Zaher H, Hafez V, Chi CC, Dimitri S, Nabhan AF, Layton AM, « Interventions for acne scars », Cochrane Database of Systematic Reviews, (ISSN 10.1002/14651858.CD011946.pub[à vérifier : ISSN invalide], lire en ligne)