Rosacée
| Maladie | |||
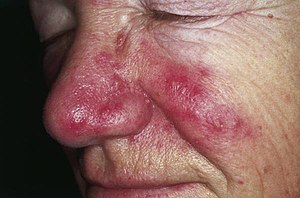 Rosacée du visage | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Blépharite, Rosacée oculaire, Chalazion, Papule, Lésion cutanée, Rhinophyma, Croûte, Télangiectasie, Pustule, Squame, ... [+] | ||
| Symptômes |
Orgelet, Bouffées vasomotrices, Lésion traumatique cutanée (approche clinique), Atteinte esthétique, Sensibilité du visage, Xérophtlamie, Sensation de corps étranger oculaire | ||
| Diagnostic différentiel |
Lupus, Carcinome basocellulaire, Exanthème médicamenteux, Acné vulgaire, Dermatite séborrhéique, Rosacée stéroïdienne, Kératose pilaire, Dermatite périorificielle, Candidose cutanée, Photodommage, ... [+] | ||
| Informations | |||
| Terme anglais | Rosacea | ||
| Autres noms | Acné rosacée, couperose | ||
| Wikidata ID | Q831530 | ||
| Spécialité | Dermatologie | ||
| |||
La rosacée est une maladie inflammatoire chronique courante de la peau du visage qui se manifeste le plus souvent par des bouffées vasomotrices récurrentes, un érythème, des télangiectasies, des papules ou des pustules[1].
Épidémiologie
L'incidence de la rosacée dans la population mondiale est probablement aux environ de 10%, majoritairement des personnes de phototype clair. La rosacée affecte surtout les adultes entre 30 et 50 ans et touche plus les femmes que les hommes[2][3].
Étiologie
L'étiologie exacte de la rosacée n'est pas entièrement comprise. Les études faites à ce sujet font état d'une interaction entre des facteurs environnementaux et une prédisposition génétique. Plus précisément, les principaux facteurs qui sembleraient entrer en jeu seraient les rayons UV, une dysfonction de la barrière cutanée et des microorganismes, principalement la mite Demodex folliculorum.
Physiopathologie
La physiopathologique de la rosacée impliquerait majoritairement des problématiques dans la régulation neurovasculaire et dans la réponse immunitaire innée, qui provoqueraient ensemble l'inflammation cutanée.
Chez les patients atteints, la stimulation des récepteurs TRPV (transient receptor potential vanilloid), et la libération de divers médiateurs est responsable de la sensation de brûlure qui est fréquemment associée à la rosacée. Ces phénomènes entraînent également de la vasodilatation, en cause dans les bouffées vasomotrices, l'érythème et l'œdème. Enfin, en collaboration avec les anomalies du système immunitaire inné, ils génèrent de l'inflammation, la libération de cytokines et une extravasation de plasma qui à leur tour contribuent à l'érythème, l'œdème, le développement de papules et pustules, de la fibrose et l'hyperplasie des glandes sébacées et du tissu conjonctif. Le système immunitaire innée serait par ailleurs responsable de l'angiogenèse qui est derrière le développement des télangiectasies.
Le développement de la rosacée, comme plusieurs conditions cutanées, est également associé à une dysfonction de la barrière cutanée. Cela se traduit par une sécheresse faciale accrue et une pénétration plus facile des agents irritants. De plus, la présence augmentée de la mite Demodex, particulièrement au sein des follicules pilosébacés, ainsi que les bactéries qui s'y associent, entraîne une plus grande production de protéases et donc contribuent à la réponse immunitaire innée anormale.
Présentation clinique
Facteurs de risque
Les facteurs de risques sont[1]:
- l'âge entre 30-50 ans
- le sexe féminin
- le teint clair (phototypes 1 et 2)
- les antécédents familiaux de rosacée.
Questionnaire

Au questionnaire, vérifier la présence[1]:
- de bouffées vasomotrices déclenchées par des facteurs comme la chaleur (climat, douche, boissons), le stress, certains breuvages (alcool, café), la nourriture épicée ou d'autres facteurs d'exacerbation
- d'une augmentation de la sensibilité du visage
- de lésions cutanées sous forme de papules, pustules, érythème et croûtes/squames
- d'une atteinte esthétique causée par la maladie
- de symptômes de rosacée oculaire (xérophtlamie, sensation de corps étranger oculaire, croûtes au rebord de la paupière, orgelets fréquents, etc.)
- d'une atteinte fonctionnelle et d'un impact sur l'humeur du patient.
Examen clinique
À l'examen cutané, la rosacée peut se diviser en quatre formes, mais il y a souvent un chevauchement entre ceux-ci[1]. Il est possible dans de rares cas que le tronc est les membres supérieurs soient affectés[4].
| Forme | Description | Image |
|---|---|---|
| Érythémato-télangiectasique |
|
 |
| Papulo-pustuleuse |
|
 |
| Phymateux |
|
 |
| Rosacée oculaire [Pr: 50-75 %] |
|
 |
Examens paracliniques
La rosacée est un diagnostic clinique et une biopsie n'est généralement pas nécessaire.

Les résultats histolopathologiques de la rosacée peuvent varier selon les différents sous-types.
| Forme | Trouvailles histopathologiques |
|---|---|
| Érythémato-télangiectatique |
|
| Papulo-pustuleuse |
|
| Phymateuse |
|
Diagnostic
Le diagnostic de la rosacée est basé sur l'histoire et la présentation clinique.[5]
Selon les dernières directives de diagnostic du comité d'experts de la National Rosacea Society, l'une des présentations cliniques suivantes est considérée comme diagnostique de la rosacée[1] :
- un érythème centro-facial fixe dans un schéma caractéristique qui peut périodiquement s'intensifier
- des changements phymateux.
Sinon, la présence d'au moins une de ces manifestations avec une distribution centro-faciale peut suggérer le diagnostic[1] :
- des bouffées vasomotrices
- des papules et des pustules
- des télangiectasies.
Diagnostic différentiel
| Forme | Diagnostic différentiel | Caractéristique clé | Image |
|---|---|---|---|
| Forme érythémato-télangiectasique | Photodommage |
|
|
| Dermatite séborrhéique |
|

| |
| Kératose pilaire |
|
||
| Lupus |
|

| |
| Autre cause de bouffée vasomotrice |
|
||
| Forme papulo-pustuleuse | Acné |
|

|
| Dermatite périorificielle | |||
| Rosacée stéroïdienne | |||
| Folliculite à Demodex |
|
||
| Mycose et candidose | |||
| Éruption médicamenteuse |
|
||
| Forme phymateuse | Lupus |
|
|
| Néoplasies | |||
| Forme oculaire | Dermatite séborrhéique |
|
Traitement
Conseils généraux
| Conseils généraux | Explications |
|---|---|
| Nettoyage du visage |
|
| Hydratation | |
| Maquillage et esthétique |
|
| Photoprotection |
|
| Facteurs précipitants |
|
Traitements spécifiques
| Forme clinique | Traitement recommandé |
|---|---|
| Érythémato-télangiectasique |
|
| Papulo-pustuleuse |
|
| Phymateuse |
|
| Oculaire |
|
Complications
Les complications principales de la rosacée :
- l'anxiété, la dépression, l'isolement social et une estime de soi diminuée
- des cicatrices, particulièrement si les lésions sont manipulées par le patient
- de l'œdème permanent et l'épaississement cutané
- la rosacée oculaire (50-75 %) peut se compliquer de lésions à la cornée.
Évolution
- Il s'agit d'une condition chronique qui peut s'accompagner de période d'exacerbations plus ou moins longues.
- Les cicatrices sont possibles selon le sous-type en cause et la manipulation par le patient.
- L'atteinte phymateuse est rare, particulièrement chez la femme[6].
Prévention
Il ne semble pas possible de prévenir l'apparition de la rosacée, mais les exacerbations peuvent être limitées comme suit[1] :
- la rédaction d'un journal des facteurs d'exacerbation ou déclencheurs de bouffées vasomotrices afin les éviter.
- la protection contre les UV stricte avec l'utilisation quotidienne d'un écran solaire adéquat
- l'observance des conseils de base concernant l'hygiène, l'hydratation et les soins cosmétiques
- la compliance au traitement topique et au besoin systémique.
Notes
- ↑ 40 mg : dose sous-antimicrobienne.
Références
- Cette page a été modifiée ou créée le 2021/04/06 à partir de Rosacea (StatPearls / Rosacea (2021/01/16)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32491506 (livre).
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 et 1,7 Mehdi Farshchian et Steven Daveluy, StatPearls, StatPearls Publishing, (PMID 32491506, lire en ligne)
- ↑ Esther J. van Zuuren, « Rosacea », The New England Journal of Medicine, vol. 377, no 18, , p. 1754–1764 (ISSN 1533-4406, PMID 29091565, DOI 10.1056/NEJMcp1506630, lire en ligne)
- ↑ Yixin Ally Wang et William D. James, « Update on rosacea classification and its controversies », Cutis, vol. 104, no 1, , p. 70–73 (ISSN 2326-6929, PMID 31487337, lire en ligne)
- ↑ (en) « Rosacea: Symptoms, Causes, and Management - DermNet », sur dermnetnz.org (consulté le 1er décembre 2021)
- ↑ Linda K. Oge', Jr Herbert L. Muncie et Amanda R. Phillips-Savoy, « Rosacea: Diagnosis and Treatment », American Family Physician, vol. 92, no 3, , p. 187–196 (ISSN 0002-838X et 1532-0650, lire en ligne)
- ↑ 6,0 6,1 et 6,2 Jean Bolognia, Julie V. Schaffer, Karynne O. Duncan et Christine J. Ko, Dermatology essentials, (ISBN 978-0-7020-5539-3 et 0-7020-5539-5, OCLC 877821912, lire en ligne)
