Dermatite séborrhéique
| Maladie | |||
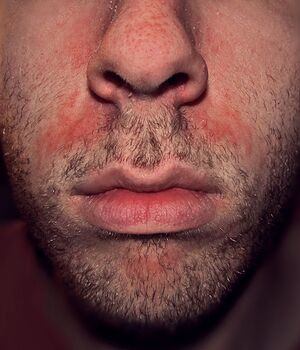 Photographie de dermatite séborrhéique du visage chez l'adulte | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Maladie de Parkinson, VIH, Dermatite atopique, Blépharite, Conjonctivite, Tinea versicolor, Pellicules, Folliculite, Pustulose céphalique néonatale, Cuir chevelu, ... [+] | ||
| Symptômes |
Asymptomatique , Sensation de brûlure, Pellicules, Prurit cutané , Érythème cutané | ||
| Diagnostic différentiel |
Impétigo, Dermatomyosite, Dermatite de contact, Dermatite atopique, Tinea corporis, Eczéma nummulaire, Syphilis secondaire, Tinea versicolor, Candidose, Maladie de Darier, ... [+] | ||
| Informations | |||
| Terme anglais | Seborrheic dermatitis | ||
| Autres noms | dermite séborrhéique | ||
| SNOMED CT ID | 50563003 | ||
| Spécialités | Dermatologie, Médecine familiale | ||
| |||
La dermatite séborrhéique (DS) est une maladie érythémato-squameuse inflammatoire et chronique de la peau, localisée aux zones riches en glandes sébacées [1][2].
Épidémiologie
Environ 5 % de la population mondiale, toutes ethnies confondues, est atteinte de DS. Il est toutefois intéressant de noter qu'environ 50 % de la population est touchée par la version non inflammatoire de la maladie qui se manifeste par la présence de pellicules[3].
La prévalence de la DS évolue en fonction de l'âge. Elle est plus élevée chez les nourrissons, de la naissance à 3 mois : jusqu'à 72 % d'entre eux peuvent être atteints d'une DS[4]. Vient ensuite un autre pic débutant vers la fin de l'adolescence et le début de l'âge adulte, se poursuivant jusqu'à l'âge de 40 ans. La DS touche 14 % des adultes d'âge moyen et des adultes plus âgés [2][5]. Étant donné la grande prévalence durant les premiers mois de vie, la DS infantile (DSI) se distingue de la DS adulte (DSA), en faisant une maladie ayant deux formes de présentation [1][2][6][7]. Dans la forme adulte, les hommes sont davantage touchés tandis que dans la forme infantile, chez le nouveau-né, les deux sexes sont également atteints [7]. La survenue de la DS est aussi influencée par les saisons et le climat, d'où une prévalence qui augmente durant les saisons froides et lorsque le climat est sec, mais qui diminue lors de la saison estivale [7][8][9].
On observe une prévalence importante de DS plus sévère et plus réfractaire aux traitements chez les patients atteints du VIH, qui varie selon le stade de la maladie. Ainsi, la prévalence est de 35 % chez les personnes infectées à un stade précoce comparativement à 85 % chez les patients atteints du SIDA [6][10][11].
La prévalence est également plus élevée dans la maladie de Parkinson et chez les patients développant un parkinsonisme par la prise de neuroleptiques, dans la dépression, dans le syndrome de Down et finalement dans les cas de cancer des voies aériennes et digestives supérieures [2][12].
Étiologies
L'interaction entre la levure du genre malassezia, microorganisme non pathogène de la flore normale, certains composants du sébum et la sensibilité de l'individu à la présence de ces deux facteurs est l'étiologie la plus acceptée à ce jour [6][13][11].
Physiopathologie
La physiopathologie de la DS demeure actuellement incomplète. Cependant, il est suspecté que la production de sébum par les glandes sébacées y soit associée. Tout d'abord, une production accrue de sébum survient naturellement aux âges où la prévalence de DS est plus élevée, soit chez le nouveau-né et le jeune adulte. Ensuite, la DS se manifeste justement aux endroits où la densité des glandes sébacées est la plus élevée. Ces éléments viennent donc appuyer l'implication de la séborrhée dans la physiopathologie. Toutefois, celle-ci n'est pas toujours liée au développement de la DS comme l'ont démontré certaines études sur l'acné par exemple. La séborrhée agirait alors possiblement comme un facteur favorisant l'apparition de la DS et la présence de Malassezia, une levure lipophile. Il est également possible que la production d'androgène soit associée à une activité pilosébacée accrue. En effet, le développement de la DSA coïncide avec la puberté et elle est plus fréquente chez les hommes. Cependant, la théorie de la production accrue de sébum n'explique pas à elle seule les mécanismes impliqués puisque certains patients atteints de DS ont une production de sébum normale et que des personnes ayant une surproduction de sébum ne développent pas systématiquement une DS [2][7][14][15][16].
Ensuite, une modification de la flore normale de la peau pourrait être à l'origine d'une réaction immunitaire anormale à la levure Malassezia, à ses toxines ou à ses lipases. D'une part, l'effet immunogène pourrait expliquer la réaction inflammatoire observée, ainsi que la réponse altérée des lymphocytes T et du complément dans la DS chez les personnes susceptibles. La prévalence accrue chez les personnes porteuses du VIH et les patients immunosupprimés supporte l'hypothèse de l'implication du système immunitaire. De plus, des études immunohistochimiques ont démontré la présence accrue de molécules inflammatoires dans les lésions (interkeukines, groupe de cytokines; TNF-alpha; interféron-gamma). Cette inflammation serait causée par des métabolites toxiques, des lipases et des réactifs dérivés de l'oxygène. D'autre part, Malassezia aurait un rôle dans la lyse du sébum, produisant ainsi des acides gras libres aux effets potentiellement inflammatoires tout en modifiant la composition lipidique cutanée. Certaines études ayant démontré une présence plus importante de Malassezia sur les zones touchées, comparativement à plusieurs autres qui sont arrivées à une conclusion différente, le débat persiste. Néanmoins, l'hypothèse du rôle de cette levure est également appuyée par l'efficacité des traitements antifongiques. Ces hypothèses avancées jusqu'à maintenant ne permettent pas de trouver un lien entre la forme infantile et adulte. Chez les nouveau-nés, la forte prévalence suggère quant à elle une explication davantage physiologique [2][7][8][11][14][16][17][18][19]. En effet, le volume des glandes sébacées est augmenté chez le nouveau-né[16].
S'ajoutent aux phénomènes décrits ci-haut une desquamation exagérée des kératinocytes, possiblement liée à une activité exagérée de la calmoduline; une altération des neurotransmetteurs de la peau, telle qu'observée dans la maladie de Parkinson, et de sa propriété barrière permettant à des acides gras libres irritants de la pénétrer, chez des patients prédisposés [8][11].
Présentation clinique
Facteurs de risque
Les facteurs de risque de développer une DS sont [11]:
- l'âge
- le sexe masculin
- l'activité accrue des glandes sébacées
- l'immunodéficience [20]:
- le lymphome
- la greffe rénale
- le VIH
- certaines maladies neuropsychiatriques [21]:
- certains médicaments [11]:
- les antidopaminergiques
- les immunosuppresseurs
- le psoralène/PUVA
- le lithium
- le méthyldopa, la cimétidine, l'arsenic, l'or, la buspirone, la chlorpromazine, l'halopéridol [8]
- le stress [9]
- la faible humidité
- les basses températures
- la déficience en zinc [8]
- la déficience en vitamine B8 [8].
Questionnaire
Chez l'adulte, les symptômes de la DS sont chroniques et récidivants. Ils peuvent survenir de façon soudaine et sévère chez les patients atteints du VIH. Les symptômes de la DS sont [11]:
- un prurit(modéré à intense [16])
- une sensation de brûlure
- une rougeur
- des pellicules (cuir chevelu, barbe)
- des squames jaunâtres et gras.
Chez le nouveau-né et le nourrisson, la DS apparait à partir de la deuxième semaine de vie et le plus souvent, ils sont asymptomatiques. Ils ne présentent généralement pas de douleur ou de prurit [11].
Examen clinique



Les éléments suivants sont à rechercher à l'examen clinique [11]:
- à l'examen cutané :
- pour la DSA :
- d'autres affections causées par Malassezia dont le pityriasis versicolor et une folliculite [14]
- des signes de DS
- des papules et des plaques périfolliculaires saumonées, des croûtes jaunâtres graisseuses, des squames blanchâtres, de l'érythème, des lésions aux bordures mal définies, des lésions symétriques (visage et cou), de la dyschromie et pigmentation variable (peau foncée)
- la localisation des lésions :
- la répartition des lésions est unique ou multiple, parfois diffuse (VIH) et épargne généralement le dos et la pointe du nez [7]
- l'examen du cuir chevelu démontre des pellicules
- pour la DSI :
- une dermatite atopique (fréquente dans la DSI),
- d'autres affections causées par Malassezia dont la pustulose céphalique néonatale [14]
- des signes de DS
- des papules et plaques périfolliculaires saumonées, des croûtes jaunâtres graisseuses, des squames blanchâtres, de la rougeur, des lésions aux bordures mal définies, des lésions symétriques (visage et cou), de la dyschromie et pigmentation variable (peau foncée)
- les lésions sont situées au niveau du siège, dans les plis du cou et de flexion, dans les régions axillaires, sur le cuir chevelu, à l'ombilic et à la région anogénitale. Une croûte adhérente peut s'étendre et couvrir la majorité du cuir chevelu [7][14][15][16]
- la répartition des lésions est unique ou multiple, parfois diffuse et épargne généralement le dos et la pointe du nez [7]
- l'examen du cuir chevelu démontre une croûte de lait, c'est-à-dire une croûte jaunâtre, graisseuse, suintante, adhérente, localisée à la lisière du cuir chevelu et pouvant s'étendre à celui-ci
- pour la DSA :
- l'examen ophtalmologique peut démontrer une blépharite ou une conjonctivite [7]
- l'examen ORL peut démontrer une otite externe non purulente
- l'examen neurologique peut démontrer des manifestations de la maladie de Parkinson
- il faut également rechercher des stigmates du VIH.
Examens paracliniques
Les tests suivants peuvent être faits, surtout pour éliminer des diagnostics alternatifs. En effet, le diagnostic de la DS est clinique et il n'est pas obligatoire d'effectuer de culture ou de test au KOH pour y parvenir. Les test pouvant être utiles sont les suivants [11]:
- le raclage de lésions :
- pour effectuer un test au KOH et observation directe au microscope, ce qui permettra d'objectiver des levures, des pseudohypes, des hyphes et spores [25]
- pour effectuer une culture cutanée, ce qui permettra de démontrer la présence d'éléments fongiques ou de levures et une culture cutanée positive à Malassezia
- une sérologie VIH si la DS est sévère et soudaine
- certaines prises de sang sont demandés dans l'optique d'éliminer des diagnostics différentiels :
- une sérologie VDRL si on veut éliminer une syphilis
- la mesure du zinc sérique pour éliminer une acrodermatite entéropathique
- la mesure de la vitesse sédimentation
- la recherche d'anticorps antinucléaire et et d'anti-ENA si on soupçonne un lupus.
Histopathologie
L'histopathologie de la DS est non spécifique : la biopsie et l'immunofluorescence ne sont donc pas essentielles au diagnostic.
Les éléments pouvant être retrouvés à l'histologie sont une acanthose hyperplasique, une parakératose de l'épiderme, des ostiums folliculaires obstrués, une spongiose de l'épiderme, une inflammation cutanée, un infiltrat lymphocytaire périvasculaire superficiel de l'épiderme, la présence de malassezia dans la couche cornée, une progression vers l'hyperplasie psoriasiforme et un infiltrat lymphocytaire lichéniforme (DS chronique), une nécrose des kératinocytes (DS sévère), une leucocytoclasie (DS sévère) et l'expression de la heat shock proteins (VIH) [7][11][9].
Approche clinique
Le diagnostic de la DS est généralement clinique et basé sur les caractéristiques des lésions, leur distribution aux zones riches en glandes sébacées et l'évolution chronique par poussée et rémission. Il est important d'éliminer une infection au VIH devant un patient présentant une forme sévère et d'installation rapide. Il faut également voir à éliminer une maladie de Parkinson devant un patient plus âgé présentant une DS grave et diffuse. Cette dermatose s'améliore avec le traitement antiparkinsonien [7][11][9].
Il est important de garder en tête que la DS peut aussi s'accompagner d'autres dermatoses, dont le Pityrosporum folliculitis ou encore la dermatite atopique chez le nourrisson, et qu'il peut être difficile de la distinguer du psoriasis, même après une biopsie cutanée [8][15].
L'utilisation d'un dermoscope peut faciliter le diagnostic lorsqu'il s'agit de différencier le psoriasis de la DS, en particulier du cuir chevelu. Au dermoscope, les vaisseaux sanguins de la DS apparaissent arborisants tandis que dans le psoriasis, ceux-ci sont glomérulaires [8].
Diagnostic
Le diagnostic de la DS est clinique. Lorsque le diagnostic demeure incertain, une biopsie cutanée peut être nécessaire. Il n'y a pas de signes cliniques pathognomoniques ou de tests de laboratoire permettant de confirmer le diagnostic la DS de façon précise [8].
Chez les nourrissons, les critères diagnostiques de Beare et Rook peuvent être utiles [8]:
- l'apparition avant l'âge de 6 mois
- des éruptions érythémato-squameuses touchant le cuir chevelu, la couche ou les zones de flexion
- l'absence de prurit.
Diagnostic différentiel



DS de l'adulte
| Région | Diagnostic différentiel | Caractéristiques |
|---|---|---|
| Cuir chevelu | Psoriasis | Habituellement sans prurit, souvent localisé aux régions occipitale et frontale contrairement à la DS qui se trouve davantage au vertex et aux zones pariétales, plaques plus épaisses [16]. |
| Eczéma (contact) | Survient après l'utilisation de shampooings et de teintures à cheveux, cheveux secs et cassants [16]. | |
| Maladie de Darier | Les papules rugueuses sont en dôme, de couleur brun jaunâtre, disposées en grappe dans les régions séborrhéiques, acanthosis. | |
| Dermatomyosite [26] | Sur le cuir chevelu, les plaques sont rosées et squameuses, présence d'un rash héliotrope et d'oedème périoculaire au visage; rechercher une atteinte systémique [26], perte de cheveux [16]. | |
| Visage | Psoriasis | Il est rarement isolé au visage, ongles piqués, lésions plus épaisses et squames moins grasses que dans la DS [7]. |
| Lupus érythémateux (LE) | Le lupus discoïde se présente par une atrophie de la peau et par une alopécie cicatricielle, épargne les plis nasolabiaux [16]. | |
| Acné vulgaire | On retrouve la présence de comédons. | |
| Blépharite staphylococcique | ||
| Dermatite de contact (irritative ou allergique) | Les paupières sont fréquemment atteintes. | |
| Maladie de Darier | Rechercher une modification des ongles. | |
| Rosacée | Présence d'érythème et de télangiectasie, peut causer une meibomite (inflammation des glandes de Meibomius), coexiste fréquemment avec la DS [16]. | |
| Tronc | Psoriasis | Des plaques rouges bien délimitées, squames argentées, parfois associé à la DS (sébopsorasis) [15]. |
| Pityriasis rosé | La plaque maîtresse initiale est rosée, annulaire et entourée d'une collerette de squames. Après 5 à 10 jours, il y a apparition de multiples papules ovalaires saumonées distribuées en arbre de Noël [27]. | |
| Pityriasis versicolor | Distribution non symétrique, hypo/hyperpigmentation. | |
| Lupus érythémateux subaigu | La localisation se situe aux zones photosensibles. | |
| Eczéma nummulaire | Prurit important, des lésions en forme de pièce de monnaie [28]. | |
| Tinea corporis | Des lésions aux bordures surélevées, squameuses, rouges et à centre clair; peu fréquent chez les nourrissons. | |
| Érythème annulaire centrifuge | Un érythème polycyclique récidivant, s'étendant et disparaissant lentement. | |
| Maladie de Darier | Des papules et des plaques graisseuses, verruqueuses. | |
| Maladie de Grover[note 1] | Acanthose à la pathologie. | |
| Réaction médicamenteuse | Rechercher la prise de neuroleptiques, d'immunosuppresseurs, de lithium et de traitements PUVA. | |
| Parapsoriasis | Chez la personne âgée, lésions résistantes aux traitements et à croissance très lente. | |
| Pemphigus foliacé | Des cloques fragiles et douloureuses, un Nikolsky positif. | |
| Syphilis secondaire | Des plaques cuivrées sur les paumes des mains et les plantes des pieds, antécédent de chancre, adénopathies généralisées et symptômes grippaux [9]. | |
| Régions intertrigineuses | Psoriasis inverse | Des plaques rouges bien délimitées. |
| Dermatite de contact | Du prurit, des vésicules. | |
| Tinea cruris | Une bordure surélevée, très rare chez le nourrisson. | |
| Érythrasma | Une couleur rouge corail à la lampe de Wood. | |
| Candidose | Des plaques érythémateuses, érosives, pustules satellites, obésité et immunodéficience. | |
| Pemphigus bénin familial | Acanthose à la pathologie. |
DS infantile
| Zone d'atteinte | Diagnostic différentiel | Caractéristiques |
|---|---|---|
| Cuir chevelu (croûte de lait) | Tinea capitis | Des cheveux cassés, des points noirs. |
| Impétigo | Des croûtes jaunes, couleur miel. | |
| Siège | Dermatite de contact irritative | Tendance à épargner les plis, davantage de prurit, lésions sèches et moins bien délimitées [15]. |
| Psoriasis | Des plaques rouges bien délimitées, des squames argentées. | |
| Histiocytose X (à cellules de Langerhans) | Tend à se limiter aux plis, purpura. | |
| Acrodermatite entéropathique | Une atteinte périorificielle, déficit en zinc. | |
| Intertrigo à streptocoques [16] |
Traitement
Dermatite séborrhéique chez l'adulte
Le traitement principal de la DS du visage et du cuir chevelu chez l'adulte consiste en un traitement à base d'antifongiques [16]. Un traitement d'attaque suivi d'un traitement d'entretien pour prévenir les récidives est recommandé [9]. Puisque Malassezia prend environ 2 semaines à proliférer à la suite d'un traitement, les traitements d'entretien, qui peuvent être au besoin ou plus réguliers, suivront sensiblement cette cadence [16]. La combinaison de plusieurs des traitements se retrouvant dans le tableau ci-dessous est également recommandée [25].
| Indications | Classe de médicament | Médicaments et posologie | Information complémentaire | |
|---|---|---|---|---|
| Crèmes, onguents, lotions et gels | Atteinte du visage et du corps | Antifongiques |
|
|
| Anti-inflammatoires |
|
| ||
| Shampooing | Atteinte du cuir chevelu | Antifongiques |
|
|
| Antiprurigineux
Kératolytiques |
| |||
| Kératolytique | ||||
| Antimicrobien
Kératolytique |
||||
| Anti-inflammatoires |
|
| ||
| Médicaments oraux | DS généralisée et diffuse ou réfractaire aux traitements topiques | Antifongiques et anti-inflammatoires |
|
|
| Rétinoïde |
|
|
Dans le cas de la DS associée au VIH et à la maladie de Parkinson, le traitement standard de la DS s'applique en plus du contrôle de la maladie sous-jacente [35].
Dermatite séborrhéique infantile
Dans la DSI, le traitement diffère quelque peu. Le traitement des croûtes de lait est le suivant [11]:
- une crème ou une lotion à base d'huile minérale, de l'huile d'olive ou de la gelée de pétrole pour ramollir les croûtes [9]
- l'usage d'une brosse à dent à poils souples ou d'un chiffon doux pour déloger les squames [9]
- l'usage régulier d'un shampooing doux pour les yeux et si cela ne suffit pas, l'utilisation d'un shampooing antiséborrhéique à base de kétoconazole peut être tentée ou encore un shampooing à base de sulfure de sélénium 1 % une fois par jour ou de pyrithione de zinc 2 fois par semaine [36][15]
- le kétoconazole 2 % en usage topique, 1 à 2 fois par jour pour 2 semaines (voir avec une équipe spécialisée avant de commencer un traitement oral) [15][35]
- l'usage de corticostéroïdes topiques de faible puissance (hydrocortisone 1 %), sur une courte période, 1 à 2 fois par jour seulement dans les cas où l'inflammation est significative [15][16][37]
- éviter les produits d'hygiène pouvant être irritants (shampooings kératolytiques puissants) et le grattage des lésions [7][16].
Complications
Les complications de la DS sont très rares et surtout associées à des erreurs quant au diagnostic [38]. Les complications de la DS sont les suivantes [11]:
- les infections bactériennes (particulièrement des zones intertrigineuses et des paupières)
- l'infection à Candida [note 2]
- l'érythrodermie [21][39][note 3].
Évolution
La DSI est une affection bénigne, auto-résolutive, dont le pronostic est excellent . En effet, les lésions disparaissent spontanément en quelques semaines ou en quelques mois, et ce, avant l'âge de 6 à 12 mois, parfois même sans traitements. Cette forme ne progresse donc pas jusqu'à l'âge adulte [2][8][7][11][14][15].
Chez l'adulte, la DS demeure une affection incurable, laquelle évolue de façon chronique selon un mode de présentation par poussées et rémissions [11].
Prévention
La DSI inquiète davantage les parents puisque l'enfant n'est que peu ou pas affecté. Par conséquent, il est important de rassurer les parents sur l'évolution bénigne de la DSI [11][40]. Pour ce qui est de la DSA, l'éducation aux patients est tout aussi importante. En effet, lorsqu'ils sont bien renseignés sur la maladie et son évolution chronique et incurable, il leur est possible de bien la contrôler par les traitements d'entretien afin d'éviter les rechutes [2][11][41].
Plusieurs traitements pouvant soulager les symptômes de la DS sont disponibles en vente libre à un coût parfois plus abordable. Il est donc pertinent d'informer les patients sur ces options afin de prévenir des rechutes et ainsi leur éviter des consultations inutiles [11].
Notes
Références
- Cette page a été modifiée ou créée le 2021/06/22 à partir de Seborrheic Dermatitis (StatPearls / Seborrheic Dermatitis (2020/10/03)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/31869171 (livre).
- ↑ 1,0 et 1,1 Francesca Sampogna, Dennis Linder, Stefano Piaserico et Gianfranco Altomare, « Quality of life assessment of patients with scalp dermatitis using the Italian version of the Scalpdex », Acta Dermato-Venereologica, vol. 94, no 4, , p. 411–414 (ISSN 1651-2057, PMID 24287710, DOI 10.2340/00015555-1731, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 et 2,13 G. Quéreux, « Dermatite séborrhéique », EMC - Dermatologie-Cosmétologie, vol. 2, no 3, , p. 147–159 (DOI 10.1016/j.emcdc.2005.07.002, lire en ligne)
- ↑ I. Palamaras, K. P. Kyriakis et N. G. Stavrianeas, « Seborrheic dermatitis: lifetime detection rates », Journal of the European Academy of Dermatology and Venereology: JEADV, vol. 26, no 4, , p. 524–526 (ISSN 1468-3083, PMID 21521374, DOI 10.1111/j.1468-3083.2011.04079.x, lire en ligne)
- ↑ Peter Foley, Yeqin Zuo, Anne Plunkett et Kate Merlin, « The Frequency of Common Skin Conditions in Preschool-aged Children in Australia », Archives of Dermatology, vol. 139, no 3, (ISSN 0003-987X, DOI 10.1001/archderm.139.3.318, lire en ligne)
- ↑ M. G. H. Sanders, L. M. Pardo, O. H. Franco et R. S. Ginger, « Prevalence and determinants of seborrhoeic dermatitis in a middle-aged and elderly population: the Rotterdam Study », The British Journal of Dermatology, vol. 178, no 1, , p. 148–153 (ISSN 1365-2133, PMID 28856679, DOI 10.1111/bjd.15908, lire en ligne)
- ↑ 6,0 6,1 et 6,2 Jean Bolognia, Julie V. Schaffer, Karynne O. Duncan et Christine J. Ko, Dermatology essentials, (ISBN 978-0-7020-5539-3 et 0-7020-5539-5, OCLC 877821912, lire en ligne)
- ↑ 7,00 7,01 7,02 7,03 7,04 7,05 7,06 7,07 7,08 7,09 7,10 7,11 7,12 7,13 et 7,14 L. Misery, « La dermatite séborrhéique de l’enfant », Journal de Pédiatrie et de Puériculture, vol. 33, no 4, , p. 174–176 (ISSN 0987-7983, DOI 10.1016/j.jpp.2020.02.003, lire en ligne)
- ↑ 8,00 8,01 8,02 8,03 8,04 8,05 8,06 8,07 8,08 8,09 8,10 8,11 8,12 8,13 et 8,14 Sewon Kang, Fitzpatrick's dermatology/ editors, Sewon Kang, MD [and six others]., [2019]- (ISBN 978-0-07-183778-1, 0-07-183778-7 et 978-0-07-183783-5, OCLC 1055569130, lire en ligne)
- ↑ 9,00 9,01 9,02 9,03 9,04 9,05 9,06 9,07 9,08 9,09 9,10 9,11 9,12 9,13 9,14 9,15 9,16 9,17 9,18 9,19 9,20 9,21 9,22 et 9,23 Gary W. Clark, Sara M. Pope et Khalid A. Jaboori, « Diagnosis and Treatment of Seborrheic Dermatitis », American Family Physician, vol. 91, no 3, , p. 185–190 (ISSN 0002-838X et 1532-0650, lire en ligne)
- ↑ Paola Scognamiglio, Giacomina Chiaradia, Gabriella De Carli et Massimo Giuliani, « The potential impact of routine testing of individuals with HIV indicator diseases in order to prevent late HIV diagnosis », BMC infectious diseases, vol. 13, , p. 473 (ISSN 1471-2334, PMID 24112129, Central PMCID 3852490, DOI 10.1186/1471-2334-13-473, lire en ligne)
- ↑ 11,00 11,01 11,02 11,03 11,04 11,05 11,06 11,07 11,08 11,09 11,10 11,11 11,12 11,13 11,14 11,15 11,16 11,17 11,18 11,19 11,20 et 11,21 Dan Tucker et Sadia Masood, StatPearls, StatPearls Publishing, (PMID 31869171, lire en ligne)
- ↑ EMH, « Erratum », Forum Médical Suisse ‒ Swiss Medical Forum, vol. 11, no 07, (ISSN 1661-6146 et 1661-6138, DOI 10.4414/fms.2011.07431, lire en ligne)
- ↑ M. B. Zani, R. C. Soares, A. C. B. B. Arruda et L. H. F. de Arruda, « Ketoconazole does not decrease fungal amount in patients with seborrhoeic dermatitis », The British Journal of Dermatology, vol. 175, no 2, , p. 417–421 (ISSN 1365-2133, PMID 26920094, DOI 10.1111/bjd.14501, lire en ligne)
- ↑ 14,0 14,1 14,2 14,3 14,4 14,5 et 14,6 (en) Ak Gupta et R Bluhm, « Seborrheic dermatitis », Journal of the European Academy of Dermatology and Venereology, vol. 18, no 1, , p. 13–26 (ISSN 0926-9959 et 1468-3083, DOI 10.1111/j.1468-3083.2004.00693.x, lire en ligne)
- ↑ 15,0 15,1 15,2 15,3 15,4 15,5 15,6 15,7 et 15,8 Amy Paller et Sidney, or 1928-1995 Preceded by: Hurwitz, Hurwitz clinical pediatric dermatology : a textbook of skin disorders of childhood and adolescence, (ISBN 978-0-323-24476-3 et 0-323-24476-9, OCLC 929986629, lire en ligne)
- ↑ 16,00 16,01 16,02 16,03 16,04 16,05 16,06 16,07 16,08 16,09 16,10 16,11 16,12 16,13 16,14 16,15 16,16 16,17 et 16,18 Jean Bolognia, Julie V. Schaffer et Lorenzo Cerroni, Dermatology, (ISBN 978-0-7020-6342-8 et 0-7020-6342-8, OCLC 1011508489, lire en ligne)
- ↑ Luciana Campos Paulino, « New perspectives on dandruff and seborrheic dermatitis: lessons we learned from bacterial and fungal skin microbiota », European journal of dermatology: EJD, vol. 27, no S1, , p. 4–7 (ISSN 1952-4013, PMID 28690211, DOI 10.1684/ejd.2017.3038, lire en ligne)
- ↑
- ↑ G. A. Turner, M. Hoptroff et C. R. Harding, « Stratum corneum dysfunction in dandruff », International Journal of Cosmetic Science, vol. 34, no 4, , p. 298–306 (ISSN 1468-2494, PMID 22515370, Central PMCID 3494381, DOI 10.1111/j.1468-2494.2012.00723.x, lire en ligne)
- ↑ A. Lally, D. Casabonne, B. Imko-Walczuk et R. Newton, « Prevalence of benign cutaneous disease among Oxford renal transplant recipients », Journal of the European Academy of Dermatology and Venereology: JEADV, vol. 25, no 4, , p. 462–470 (ISSN 1468-3083, PMID 20738465, DOI 10.1111/j.1468-3083.2010.03814.x, lire en ligne)
- ↑ 21,0 et 21,1 Clio Dessinioti et Andreas Katsambas, « Seborrheic dermatitis: etiology, risk factors, and treatments: facts and controversies », Clinics in Dermatology, vol. 31, no 4, , p. 343–351 (ISSN 1879-1131, PMID 23806151, DOI 10.1016/j.clindermatol.2013.01.001, lire en ligne)
- ↑ 10.1016/S1578-2190(07)70491-2
- ↑ 10.1016/S1578-2190(07)70491-2
- ↑ 10.1016/S1578-2190(07)70491-2
- ↑ 25,0 et 25,1 « Laboratory tests for fungal infection | DermNet NZ », sur dermnetnz.org (consulté le 15 juillet 2021)
- ↑ 26,0 et 26,1 Jean Bolognia, Julie V. Schaffer, Karynne O. Duncan et Christine J. Ko, Dermatology essentials, (ISBN 978-0-7020-5539-3 et 0-7020-5539-5, OCLC 877821912, lire en ligne)
- ↑ « MED-1225/Maladies érythémato-squameuses », sur Wikimedica (consulté le 15 juillet 2021)
- ↑ « Eczéma nummulaire - DermIS », sur DermIS.net (consulté le 15 juillet 2021)
- ↑ 29,0 et 29,1 Menzinger, Sébastien., Dermite séborrhéique : manifestations cliniques et prise en charge (OCLC 994776614, lire en ligne)
- ↑ 30,0 30,1 30,2 30,3 et 30,4 (en) « Seborrhoeic dermatitis | DermNet NZ », sur dermnetnz.org (consulté le 14 août 2021)
- ↑ 31,0 31,1 31,2 et 31,3 (en) A.K. Gupta, M. Richardson et M. Paquet, « Systematic Review of Oral Treatments for Seborrheic Dermatitis », Journal of the European Academy of Dermatology and Venereology, vol. 28, no 1, , p. 16–26 (DOI 10.1111/jdv.12197, lire en ligne)
- ↑ Anupam Das et Saumya Panda, « Use of Topical Corticosteroids in Dermatology: An Evidence-based Approach », Indian Journal of Dermatology, vol. 62, no 3, , p. 237–250 (ISSN 1998-3611, PMID 28584365, Central PMCID 5448257, DOI 10.4103/ijd.IJD_169_17, lire en ligne)
- ↑ Zaheer Abbas, Seyedeh Z. Ghodsi et Robabeh Abedeni, « Effect of itraconazole on the quality of life in patients with moderate to severe seborrheic dermatitis: a randomized, placebo-controlled trial », Dermatology Practical & Conceptual, vol. 6, no 3, , p. 11–16 (ISSN 2160-9381, PMID 27648378, Central PMCID 5006547, DOI 10.5826/dpc.0603a04, lire en ligne)
- ↑ C. S. L. Kamamoto, A. S. Nishikaku, O. F. Gompertz et A. S. Melo, « Cutaneous fungal microbiome: Malassezia yeasts in seborrheic dermatitis scalp in a randomized, comparative and therapeutic trial », Dermato-Endocrinology, vol. 9, no 1, , e1361573 (ISSN 1938-1972, PMID 29484095, Central PMCID 5821162, DOI 10.1080/19381980.2017.1361573, lire en ligne)
- ↑ 35,0 et 35,1 Matej Skorvanek et Kailash P. Bhatia, « The Skin and Parkinson's Disease: Review of Clinical, Diagnostic, and Therapeutic Issues », Movement Disorders Clinical Practice, vol. 4, no 1, , p. 21–31 (ISSN 2330-1619, PMID 30363435, Central PMCID 6174479, DOI 10.1002/mdc3.12425, lire en ligne)
- ↑ Société canadienne de pédiatrie, « Les antifongiques pour traiter des mycoses pédiatriques courantes dans un contexte ambulatoire | Société canadienne de pédiatrie », sur www.cps.ca (consulté le 14 août 2021)
- ↑ « Dermite séborrhéique - Troubles dermatologiques », sur Édition professionnelle du Manuel MSD (consulté le 14 août 2021)
- ↑ Jessica L. Schwartz et Tony S. Clinton, « Darier’s Disease Misdiagnosed as Severe Seborrheic Dermatitis », Military Medicine, vol. 176, no 12, , p. 1457–1459 (ISSN 0026-4075 et 1930-613X, DOI 10.7205/milmed-d-11-00147, lire en ligne)
- ↑ Georgios Gaitanis, Prokopios Magiatis, Markus Hantschke et Ioannis D. Bassukas, « The Malassezia Genus in Skin and Systemic Diseases », Clinical Microbiology Reviews, vol. 25, no 1, , p. 106–141 (ISSN 0893-8512 et 1098-6618, DOI 10.1128/cmr.00021-11, lire en ligne)
- ↑ Anousha Victoire, Parker Magin, Jessica Coughlan et Mieke L. van Driel, « Interventions for infantile seborrhoeic dermatitis (including cradle cap) », The Cochrane Database of Systematic Reviews, vol. 3, , CD011380 (ISSN 1469-493X, PMID 30828791, Central PMCID 6397947, DOI 10.1002/14651858.CD011380.pub2, lire en ligne)
- ↑ Marianne Hald, Maiken C. Arendrup, Else L. Svejgaard et Rune Lindskov, « Evidence-based Danish guidelines for the treatment of Malassezia-related skin diseases », Acta Dermato-Venereologica, vol. 95, no 1, , p. 12–19 (ISSN 1651-2057, PMID 24556907, DOI 10.2340/00015555-1825, lire en ligne)
