Soins intrapartum (approche clinique)
| Approche clinique | |
 Engagement de la tête foetale | |
| Caractéristiques | |
|---|---|
| Examens paracliniques | Tracé de la réactivité foetale, Doppler foetal, Examen vaginal, Prélèvement sanguin foetal |
| Drapeaux rouges |
Grossesse gemellaire, Malprésentation foetale, Anomalies du coeur foetal, Grossesse à risque |
| Informations | |
| Terme anglais | Labor |
| Autres noms | Accouchement |
| Spécialité | Obstétrique |
|
| |
Soins intrapartum et postpartum (80-2)
Les soins intrapartum représentent le continuum de la prise en charge de la femme en travail obstétrical. Lorsqu'une parturiente se présente pour accoucher, il sera important de déterminer si elle est en travail prématuré ou en faux travail en caractérisant l'intensité et la régularité des contractions utérines, la présence de sang, la rupture des membranes et les mouvements fœtaux. L'examen physique se centrera sur l'examen du col.
Un TRF pourra être envisagé si l'on a des doutes sur le bien-être fœtal. Pendant l'accouchement, il faudra suivre le progrès environ à chaque heure ou selon le besoin et s'assurer d'un bon support psychologique de la femme en travail ainsi que de son hydratation.
Pour des raisons de post-datisme ou en cas d'un doute sur le bien-être fœtal, il faudra parfois déclencher le travail. Pour un score de Bishop de moins de 6, le col devra au préalable être préparé par dilatation avec des prostaglandines intra-vaginales ou une sonde de Foley. Par la suite, les contractions pourront être induites par amniotomie et / ou perfusion d'ocytocine.
Comme options d'analgésie, les méthodes de relaxation non-pharmacologiques sont réputées efficaces et doivent être déployées même avec les méthodes pharmacologiques. Parmi ces dernières, l'épidurale est le choix le plus populaire.
Les complications possibles du travail obstétrical sont nombreuses, tant pour le fœtus que pour la mère: dystocie du travail, des épaules, prolapsus du cordon ombilical, rupture utérine, embolie de liquide amniotique et chorioamnionite.
Un accouchement vaginal devra parfois être instrumentalisé ou converti en césarienne. Parmi les indications, notons les anomalies du cœur fœtal et les mauvaises présentations, le prolapsus du cordon et les contractions / poussées inefficaces.
Définitions
Travail obstétrical
Le travail obstrétrical est définit par des contractions utérines douloureuses, involontaires et indépendantes qui sont régulières (arbitrairement : ≥ 4 CU/h x ≥ 2h) et accompagnées de modifications du col utérin (arbitrairement : dilation >2 cm, effacement 80%). Il existe aussi le faux travail, aussi appelé contractions de Braxton-Hicks.[1]
Faux travail
Le faux travail est constitué de contractions irrégulières, d’intensité stable, à long intervalle et plus ou moins douloureuses. Il y a absence de modifications au col. Ceci correspond aux contractions de Braxton-Hicks qui surviennent durant toute la grossesse, mais qui deviennent, plus perceptibles en fin de grossesse.[1] Il est contrasté au vrai travail, qui lui est constitué de contractions régulières et douloureuses.
Étiologies
Le travail obstétrical peut survenir de différentes manières:
- accouchement d'une grossesse à terme
- accouchement prématuré
- avortement spontané
- interruption volontaire de grossesse
Histoire
Lorsque la parturiente se présente pour accoucher, il faut être attentif à l’anamnèse du travail afin de déterminer s’il s’agit d’un travail prématuré, d’un vrai travail ou d’un faux travail. C’est également le moment de refaire l’histoire de la grossesse afin de déterminer le stade de développement du fœtus, la présence de facteurs de risque de complications à l’accouchement. L’histoire obstétricale pourra en ce sens être utile et également donner une idée du temps estimé de l’accouchement et de l’urgence de la prise en charge. Il faut également questionner la patiente si elle croit avoir rupturé ses membranes (perte de liquide, «perte des eaux»).[1]
- ATCD et statut obstétrical: Âge, statut GPA, histoire de la grossesse actuelle, SGB, groupe sanguin, sérologie, Hb et bilan PE
- Contractions
- Heure de début des contractions
- Régulière ou irrégulière ?
- Intervalle entre chaque contraction
- Douloureuses ou non ?
- En augmentation ?
- Rupture des membranes
- Perte de liquide ?
- Quantité ? (goutte versus flot)
- Couleur (clair versus vert, sanguinolent)
- Sang
- Depuis quand ?
- Quantité ?
- Couleur (rouge clair – actif versus brun versus caillots)
- Trauma ? Coït ?
- Mouvements fœtaux
- Quand a eu lieu le dernier ?
- Diminution des mouvements ? (N ≥6 mouvements en 2h)
- Histoire de la grossesse (complications, interventions)
Examen physique
- Prise de la TA (exclure éclampsie / prééclampsie)
- Hauteur utérine (corrélation avec l’âge fœtal)
- TV :
- Examen du col : caractériser sa longueur et son effacement (q2h)
- Rupture des membranes
- Recherche de «pooling» au cul-de-sac postérieur du vagin
- Observation d’un écoulement liquidien de l’os du col
- Test de fern
- Station, présentation
- Cardiotocographie : permet d’évaluer les contractions et le cœur fœtal (évaluation du bien-être fœtal)
- Manœuvre de Léopold pour confirmer la présentation
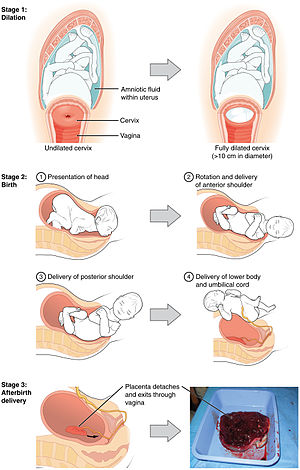
Stades du travail[2]
- 1er stade : début du travail jusqu'à la dilatation complète (durée : nullipare 6-18h; multipare 2-10h)
- Phase latente (< 3-4 cm)
- Contraction non fréquente et irrégulière
- Lente dilatation cervicale et effacement
- Phase active (CU douloureuses q 2-3 min x ~ 45-60 sec)
- Dilatation cervicale rapide jusqu'à la dilatation complète
- nullipare: 1cm/h
- multipare: >1,2cm/h
- Contractions typiquement douloureuses, régulières
- Dilatation cervicale rapide jusqu'à la dilatation complète
- Phase latente (< 3-4 cm)
- 2e stade : dilatation complète jusqu'à l'accouchement (durée : nullipare 30min-3h; multipare 5-30min)
- La durée dépend selon la parité, la qualité des contractions et le type d'analgésie
- 3e stade : accouchement jusqu'à l'expulsion placentaire (délivrance) (durée : 5-30min)
- Les signes de la séparation placentaires sont : allongement du cordon, saignement vaginal, élévation du fondus, utérus ferme et globuleux
- 4e stade : 1 heure post-partum[1]
Investigation
- Examen vaginal: présentation, station fœtale, dilatation du col, structures pelviennes, taille et forme du pelvis (documenter la progression sur un partogramme)
- Monitoring sur scalp au besoin et prélèvement sanguin foetal
- indication : cœur fœtal anormal, arythmie fœtale ou méconium +++;
- pH >7,24 et lactate < 4,2mM = normal
- pH <7,2 et lactate > 4,8mM = acidose fœtale→ accouchement au plus vite;
- Contre-indications : Hémophilie et maladie de vWD connues ou suspectées, infection maternelle active (VIH, herpes génital)
- Doppler foetal: intermittent soit q 15 - 30 min au 1er stade et q 5 min au 2e stade.
- Tracé de la réactivité foetale
- Si complication fœtale, grossesse gémellaire, travail induit, anomalie auscultatoire, travail induit, travail prolongé, travail induit ou augmenté, présence de méconium.
| Paramètre | Normal | Atypique | Anormal |
|---|---|---|---|
| Ligne de base | 110 - 160 bpm |
|
|
| Variabilité |
|
|
|
| Décélérations |
|
|
|
| Accélérations |
|
|
|
| Prise en charge | investigations supplémentaires optionnelles | À investiguer, tenter une réanimation intra-utérine | Prise en charge d'urgence:
|
Post-partum immédiat
- Groupe sanguin fœtal à la naissance
- À prélever sur le sang de cordon à l’accouchement (statut rhésus)
- Avec le pH du sang fœtal
Prise en charge
Avant l'accouchement
Il est important de vérifier les soins de la patiente concernant:
- Chambre/intimité/personnes présentes
- Notamment la présence d’hommes/femmes (culturel), d’étudiants
- Techniques de relaxation (ballon, bain tourbillon, etc.)
- Souhait d’utiliser une analgésie (peut être réévalué plus tard)
Il faut également expliquer à la patiente comment va se dérouler l’accouchement, sa durée approximative, le suivi par auscultation, le rôle des infirmières, le suivi médical.
Pendant l'accouchement
- Suivre régulièrement (~ q 1h ad 2e stade, puis plus rapproché) afin de rechercher la présence de complications pour agir rapidement
- Si rupture prématurée des membranes (RPM)
- ≥ 37 semaines : pas d’indication de retarder
- Déclencher le travail / induire
- Éviter examens manuels non-gantés de façon stérile
- Administré une antibiothérapie (Pénicilline G IV) si la rupture des membranes est prolongée (>18h)
- Si RPPM (< 37 semaines)
- ≥ 37 semaines : pas d’indication de retarder
Si patiente connue porteuse du Streptocoque du groupe B (Streptoccoccus agalactiae), la traiter avec Pénicilline G 5 millions d’unités IV stat puis 2,5 millions d’unités q 4h.
La délivrance du placenta devrait se faire dans les 30 minutes suivant.
Besoins et particularités de la femme en travail
- Besoins hydriques accrus (pertes insensibles +++), importance de la réhydratation IV
- Le support psychologique et l’accompagnement :
- ↑ probabilité d’un accouchement plus court
- ↓ risque de césarienne ou instrumentalisation
- Améliore l’expérience de la naissance
- ↓ l’usage de la péridurale
- ↓ le besoin d’analgésie
- ↓ risque d’un APGAR faible à 5 min
- Encore plus efficace si ce n’est pas fait par un professionnel de la santé (conjoint, famille, amis)
Déclenchement médical
À envisager lorsque le score de Bishop < 6.
| 0 | 1 | 2 | 3 | |
|---|---|---|---|---|
| Dilatation | 0 | 1 - 2 cm | 3 - 4 cm | 5 cm+ |
| Longueur | Long (0 - 30%) | Intermédiaire | Court (60-70%) | Effacé (80%+) |
| Consistance | Ferme | Intermédiaire | Molle | |
| Position | Postérieure | Intermédiaire | Antérieure | |
| Hauteur de la tête | Haute et mobile | Amorcée | Fixée |
| Indications | Contre-indications |
|---|---|
|
|
Méthode de préparation du col
- Dilatation du col à l’aide d'une sonde urinaire (cathéter de Foley)
- Prostaglandines PGE2 Intra-vaginales
- Dinoprostone (Cervidil). Peut être utilisé même si les membranes sont rompues.
- Celles sous forme de gel à éviter (Prostin gel) (moins avantageux par rapport au Cervidil, difficile à retirer si besoin, délai de 30min si nécessité d'utilisation d'ocytocine)
- Prostaglandines PGE1 Intra-vaginales
- Misoprostol (cytotec)
- Prostaglandines PGE2 Intra-cervical (predilil)
Méthodes d’induction du travail
- Amniotomie (RAM)
- Ocytocine
- Concentration : 10 U / 1 L NS (t1/2 = 3-5 min)
- Débit : 0,5-2 mU/min IV avec ↑ graduelle 1-2 mU/min q 20-60 min selon tolérance fœtale
- Réévaluer dès 20 mU/min, (maximum 36-48 mU/min)
- Peut aussi être utilisé pour stimuler un travail déjà amorcé (mêmes doses)
- Complications potentielles : hyperstimulation/contractions tétaniques pouvant causer une détresse fœtale ou une rupture utérine, une fatigue utérine et atonie utérine (HPP) et, une anti-diurèse (vasopressin-like)
Options d'analgésie
Méthodes non pharmacologiques
- Changements de position
- Massage/toucher du conjoint
- Compresses chaudes/froides
- Papules d’eau intradermique
- Accouchement sous l’eau
- Exercice de respiration
Méthodes pharmacologiques
- Oxyde nitreux (Entonox): en inhalation, rend les contractions plus tolérables
- Opiacés: si > 4h, augment les risques de dépression respiratoire maternelle et néonatale. Usuellement combiné avec des anti-émétiques
- Bloc honteux
- Infiltration périnéale à la marcaïne
- Épidurale
- très efficace;
- peut se compliquer d'hypotension, hyperthermie;
- n'augmente pas la durée du 1er stade;
- augmente la durée du 2e stade d'environ 15 minutes;
Complications
Des complications pendant le travail demanderont souvent une référence urgente en gynécologie obstétrique.
| Complication | Présentation clinique | Prise en charge |
|---|---|---|
| liquide amniotique méconial | Liquide amniotique jaune, sanguinolent, vert ou foncé, avec particules |
|
| dystocie du travail |
|
|
| dystocie des épaules | Signe de la tortue (tête sortie mais se rétracte) | Dégager l’épaule antérieure de la symphyse pubienne
Manoeuvre de Mc Roberts + Pression sus-pubienne (90% des dystosies résolument) |
| prolapsus du cordon ombilical |
|
|
| rupture utérine |
|
|
| embolie de liquide amniotique |
|
|
| chorioamnionite |
|
|
Indications d'instrumentalisation ou de chirurgie
| Techniques | Indications | Notes / Précision |
|---|---|---|
| Césarienne |
|
Types de césariennes:
|
| Épisiotomie |
|
Équivalent à une lacération de 2ème degrés.
Médiane (meilleur cicatrisation mais risque de lacération 3ème ou 4ème degrés) ou médiolatéral (plus douloureux) Complications : infection, hématome, extension ad muqueuse rectale ou musculature anale pouvant causer de l'incontinence ou la formation de fistule |
| Ventouse |
|
Cesser si :
|
| Forceps | Augmentent les lésions chez la mère (lacérations, etc.) pr/r aux ventouses |
Drapeaux rouges
Les signes suivants, si présents, laissent présager la survenue de complications durant l'accouchement et demanderont une référence en obstétrique ou une surveillance accrue du travail:
Références
- ↑ 1,0 1,1 1,2 1,3 1,4 et 1,5 Maxime Ouellet, Préparation à l’examen du Conseil Médical Canadien (CMC) : Résumé des objectifs et situations cliniques essentielles du CMC, , 325 p. (lire en ligne), p. 229 Erreur de référence : Balise
<ref>incorrecte : le nom « :0 » est défini plusieurs fois avec des contenus différents. Erreur de référence : Balise<ref>incorrecte : le nom « :0 » est défini plusieurs fois avec des contenus différents. - ↑ (en) Toronto Notes 2019: Comprehensive Medical Reference and Review for MCCQE and USMLE II, Toronto Notes 2019: Comprehensive Medical Reference and Review for MCCQE and USMLE II
