Dermatite de contact
| Maladie | |||
 Lésions vésiculobulleuses secondaires à une dermatite de contact | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Photosensibilité, Fissures, Hyperpigmentation, Bulles, Squames, Lichenification, Érythème cutané , Masse cutanée, Œdéme cutané, Vésicule cutanée, ... [+] | ||
| Symptômes |
Pâleur, Douleur cutanée, Prurit cutané , Nausées , Exposition à un agent causal, Température corporelle élevée | ||
| Diagnostic différentiel |
Dermatite herpétiforme, Dermatite atopique, Piqûre d'insecte, Exanthème médicamenteux, Folliculite, Tinea pedis, Dermatite séborrhéique, Lichen plan cutané, Gale, Psoriasis, ... [+] | ||
| Informations | |||
| Terme anglais | Contact dermatitis | ||
| Autres noms | Dermite de contact, dermite irritative, dermatite à rhus, dermatite à l'herbe à puce, phytodermatite, photodermatite | ||
| SNOMED CT ID | 40275004 | ||
| Spécialités | Dermatologie, allergologie | ||
| |||
La dermatite de contact est une entité clinique où un agent causal est responsable d'une réaction immunitaire cutanée. Elle est formée par le chevauchement, de la dermatite de contact allergique (DCA) et la dermatite de contact irritative (DCI). Cette réaction eczémateuse peut être légère à sévère, aiguë ou chronique [1].
Lorsque les lésions sont dues à l'herbe à puce, on parle de dermatite à rhus. Lorsque les lésions sont dûes à d'autres plantes, on parle de phytodermatite. Lorsque la dermatite est causée par des photoallergènes, on parle de photodermatite[2].
Épidémiologie
La DCI est responsable de 4 à 7% des consultations en dermatologie et est la cause la plus fréquente de dermatose professionnelle à 80% [1]. La DCI a une prévalence plus élevée que la DCA, mais a une meilleure réponse thérapeutique et un meilleur pronostic [3]. Les femmes sont plus affectées que les hommes et l'indicence est plus élevée entre 20 et 60 ans. Les métiers plus à risques pour la DCI sont dit en "milieu humide", tels que la manipulation de nourriture, les coiffeurs/coiffeuses, les pêcheurs, les travailleurs de la santé ou d'industries mécaniques et les concierges [4]. La DCA est aussi commune chez les travailleurs utilisant des matériaux comme le caoutchouc, l'équipement de protection, les savons et les nettoyants, les résines et les acryliques [5].
Étiologies
Irritative
Les principaux irritants de la DCI peuvent être divisés en irritants chimiques et physiques.
Irritants chimiques
| Irritants chimiques | Exemples | ||
|---|---|---|---|
| L'eau |
| ||
| Les solvants | |||
| Les détergents |
| ||
| Les agents oxidants | |||
| Les acides | |||
| Les produits alcalins | |||
Irritants physiques
Les irritants physiques sont[4][2]:
- les outils de métal
- le bois
- les tissus
- la fibre de verre
- les plantes (lorsque les lésions sont dues à l'herbe à puce, on parle de dermatite à rhus)
- le papier
- la poussière
- la sudation
- la capsaïcine
- les pansements (ex. diachilons adhésifs)
- les pesticides, insecticides.
Les irritants physiques causent des micro-traumas répétés à la barrière épidermique, mettant en péril sa perméabilité. Les agents chimiques et physiques peuvent causer des dommages de façon synergique, par exemple, comme le détergent dans l'eau[2].
Allergique
| Allergènes | Exemples |
|---|---|
| Les métaux | |
| Le formaldéhyde | Contenu dans les produits cosmétiques et hygiéniques:
|
| Les préservatifs | |
| Les fragrances |
|
| Les produits capillaires | |
| Les médicaments topiques |
|
| Les accélérateurs de vulcanisation du caoutchouc |
|
| Les adhésifs | |
| Les teintures et finitions textiles |
|
| Les protéines alimentaires | |
| Les psolarènes (photoallergènes)[7] |
|
Physiopathologie
La physiopathologie de la dermatite de contact inclus plusieurs mécanismes qui ne sont pas complètement élucidés [3][8].
La DCI résulte d'une réponse immunitaire cytotoxique aspécifique à un irritant qui provoquerait l'activation de cytokines spécifiques (IL-1, IL-6, TNF) et ainsi de lymphocytes T. Une infiltration lymphocytaire épidermique entraînerait ensuite une vasodilatation, responsable de l'érythème. Les agents irritants provoqueraient aussi un bris de la barrière épidermique, une augmentation de la perméabilité cutanée et ainsi une xérose. Une exposition chronique aux irritants entraînerait une modification de l'expression génétique au niveau cutané et un changement de la composition lipidique de la barrière épidermique par exemple, ce qui pourrait entraîner une hyperkératose et une acanthose [4].
La DCA est une réaction d'hypersensibilité de type IV causée par une réponse immunitaire adaptative spécifique en réponse à un allergène exogène précis. L'allergène provoque une réponse immunitaire retardée à médiation cellulaire par les lymphocytes T. Cette réaction résulte donc d'une phase de sensibilisation et ensuite d'une phase d'élucidation[3].
Malgré que les différents types de dermatite de contact sont liés à des réactions d'hypersensibilité de type IV ou de type I, des réactions de type II ou III pourraient également jouer un rôle dans le développement de la dermatite de contact, car elle peut se manifester par des lésions vésiculobulleuses ou purpuriques [3].
Présentation clinique
Facteurs de risque
Les facteurs de risque [2]:
- Les femmes de 20 à 60 ans: La réactivité de la peau atteint un paroxysme en jeune âge et diminue avec le temps.
- De l'atopie ou des antécédents de dermatite atopique [Pr: 64 %].
- L'exposition aux irritants de façon aiguë ou chronique. Les métiers plus à risque sont dans les secteurs suivants: agriculture, soins esthétiques, chimie, nettoyage, construction, restauration, électronique, coiffure, santé et services sociaux, machinerie, métallurgie, assemblage de véhicule.
Questionnaire
Au questionnaire, les symptômes sont [8]:
- du prurit
- une sensation de brûlure ou une douleur aux mains, ou au visage (selon le site affecté)
- des symptômes systémiques (plus rares) tel que la fièvre, des nausées, une pâleur
- plus rarement, une réaction de photosensibilité peut être observée suite à l'exposition aux rayons UV, après l'application de crèmes solaires, de parfums ou d'AINS topiques.
Il y aura bien sûr eu exposition à un agent causal irritant ou un allergène. Il faut donc bien évaluer l'occupation, les matériaux/outils utilisés, le port d'équipement de protection, la prévalence au sein du groupe de travailleurs, etc.
Examen clinique
À l'examen dermatologique, les manifestations des DCI et DCA sont similaires:
- En aigu [3]:
- Des lésions cutanées érythémato-squameuses eczémateuses indurées ou œdématiées, quelques heures après le contact.
- Les lésions sont localisées et bien définies.
- Région anatomique[6]:
- La réponse cutanée varie en fonction de l'épaisseur de la barrière épidermique. Le visage, le dorsum des mains et les espaces interdigitaux sont donc plus à risques que les paumes des mains et les plantes des pieds par exemple.
- Les localisations les plus communes en ordre décroissant sont les mains, le visage, les paupières, le tronc, les lèvres, les bras, le cuir chevelu, les jambes et les pieds.
- Chez les peaux plus foncées, il est plus commun d'observer une hyperpigmentation post-inflammatoire, puisque l'érythème est difficilement observable[9].
- L'étendue des manifestation de réaction de photosensibilité de se limite habituellement aux régions exposées aux rayons UV.
- En chronique [3]:
- Une exposition chronique > 6 semaines à l'allergène ou à l'irritant.
- Une dishydrose et induration cutanée avec lésions squameuses, hyperkératosiques, lichenifiées, fissurées et excoriées (secondairement au prurit), parfois impétigénisées.
- Les lésions sont distribuées au niveau des régions en contact avec l'allergène. Par contre, la propagation de l'allergène est aussi possible, entraînant une distribution plus diffuse. Les régions les plus touchées sont les mains, le visage et les paupières en raison du contact plus fréquent avec l'environnement, des shampoings, des produits ou outils cosmétiques.
- La DCA peut aussi se manifester par la dermatite de contact systémique (DCS), où des lymphocytes T restent dans la peau, causant une exacerbation ou une réactivation des symptômes aigus de la réaction primaire au site affecté ou à distance, même quelques jours après l'exposition [2][6].
-
DC secondaire aux pansements
-
Forme bulleuse
-
Dermite de contact secondaire à un timbre de buprénorphine
-
DCA causée par l'urushiol 4 jours après l'exposition
-
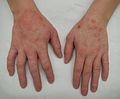
Dermatite des mains
Examens paracliniques
La DC est principalement un diagnostic clinique. Le diagnostic est appuyé d'un test épicutané[Sp: 70-80% %][10], qui est important afin de déterminer les allergènes spécifiquement responsable de l'atteinte. Cependant, environ 23 % à 25 % des allergènes importants risquent de passer inaperçus en n'utilisant que la liste standard des allergènes testés[6].
La biopsie cutanée peut aussi avoir un rôle pour exclure d'autres affectations cutanés, malgré qu'elle soit non spécifique pour la DCA et non nécessaire au diagnostique [11].
L'examen de quelques squames prélevées au KOH peut être utilisée afin d'éliminer une infection fongique [10].
Approche clinique
La DC est un diagnostic clinique basé sur un questionnaire extensif des antécédents médicaux, de l'exposition aux différents irritants, de l'occupation du patient et d'un examen physique complet. Afin de poser le diagnostique, la distribution et la localisation des lésions jouent un rôle important. Par exemple, une atteinte prédominante au niveau du visage, des paupières, du cou ou des mains oriente davantage vers un allergène contenu dans les produits cosmétiques[6]. Le moment d'incidence des lésions et la disctribution ont un impact, alors que les symptômes peuvent survenir jusqu'à 72h post-exposition pour la DCA [6].
Voici quelques exemples de questions importantes à recueillir au questionnaire [2]:
- Avez-vous des antécédents personnels ou famliliaux de dermatite atopique, d'asthme ou de rhume des foins dans l'enfance?
- Où et quand ont commencé les premiers symptômes de dermatite? Y a-t-il eu un propagation des lésions?
- Ave-vous remarqué si les symptômes étaient liés à l'application ou à l'utilisation de produits spécifiques comme les cosmétiques, les médicaments topiques, les pansements, des produits manipulés au lieux de travail ou les moyens protections personnelles comme les gants?
- Avez-vous changé vos produits de lavage ou de soins personnels récemment? Pouvez-vous me nommer les produits que vous utilisez?
- Combien de fois vous lavez-vous les mains en une journée?
- Les symptômes sont-ils liés à des activités particulières, par exemple à votre travail ou à des activités spécifiques sur le lieu de travail? Utilisez-vous des moyens de protection comme des gants ou des lunettes de protection au travail?
- Les lésions s'améliorent-elles le week-end ou pendant les vacances par exemple? Les lésions sont-elles pires au soleil, aux changements de saisons?
- Avez-vous essayé quelque chose pour diminuer les symptômes? Cette intervention s'est-elle avérée efficace?
Diagnostic différentiel
Le diagnostic différentiel est [10][11] :
- la dermatite atopique
- la dermatite dyshydrosique
- la dermatite séborrhéique
- l'urticaire de contact
- des infections fongiques telles que la teigne corporelle, le tinea pedis, le tinea barbae et le tinea manuum
- uneéruption médicamenteuse
- une piqûre d'insecte
- la folliculite
- la dermatite herpétiforme ou autre dermatite vésiculobulleuse primaire
- le lichen plan cutané, pityriasis rosé de Gilbert ou autre dermatose papulosquameuse primaire
- le psoriasis
- la gale.
Traitements
Non pharmacologiques
Le retrait de l'agent causal et l'éducation aux patients sont les piliers tu traitement de la dermatite de contact.
| Mesure | Exemples |
|---|---|
| Retrait de l'agent causal |
|
| Protection cutanée |
|
| Photothérapie |
|
Pharmacologiques
| Mesure | Produits et posologies | Commentaires |
|---|---|---|
| Émollients | Les émollients occlusifs réduisent la perte d'eau transépidermique:
|
Ils peuvent être appliqués plusieurs fois par jour, après le contact avec les irritants, mais aussi après le lavage des mains et avant la nuit afin d'adoucir le stratum corneum, réduire la perte d'eau transépidermique et améliorer la fonction de la barrière épidermique. |
Les produits commercialisés contiennent souvent aussi des humectants permettant d'attirer l'eau vers le stratum corneum:
| ||
| Corticostéroïdes | Les corticostéroïdes topiques peuvent être utilisés DIE à BID jusqu'à la disparition des symptômes:
| |
| Le traitement de la dermatite de contact chronique aux mains, aux pieds ou zones non flexionnelles sont les corsicostéroïdes topiques à puissance élevée DIE pendant 7-10 jours, puis DIE un jour sur deux. | ||
Les corticostéroïdes systémiques sont à utiliser en première intention en cas d'atteinte sévère ou lorsque l'atteinte touche une surface corporelle supérieure à 20%.
| ||
| Inhibiteurs de la calcineurine | Peut être utilisé si un traitement de plus de 2 semaines doit être envisagé. Il est aussi recommandé de l'utiliser pour traiter les lésions au visage ou dans les plis de flexion:
| |
| Immunosuppresseurs systémiques | Des immunosuppresseurs tels que le méthotrexate, l'azathioprine ou la cyclosporine sont utilisés que lorsque la DCA est aérienne ou réfractaire [1] [13].
Des biologiques peuvent aussi être prescrits par les dermatologues. | |
| Corticostéroïde | Puissance | Utilisation et notes supplémentaires |
|---|---|---|
| Hydrocortisone 1 et 2,5 % | Très faible |
|
| Désonide | Faible |
|
| Hydroval (Valérate d'hydrocortisone à 0,2%) | Modéré |
|
| Betaderm 0,05% (Valérate de bétaméthasone) | Modéré |
|
| Betaderm 0,1% (Valérate de bétaméthasone) | Modéré |
|
| Topicort 0,25% (Désoximétasone) | Puissant |
|
| Dermovate (Clobétasol propionate) | Ultra-puissant |
|
Complications
Les complications de cette maladie sont liées le plus souvent à la surinfection des lésions [10]:
- de l'impétigo
- une surinfection fongique à candida.
Évolution
La DCA non traitée passe par la forme subaiguë avant d'atteindre la forme de dermatite chronique. Cependant, le pronostic de la DCA dépend nécessairement de la possibilité d'éviter l'allergène, comme il n'existe pas de méthode de désensibilisation prouvée efficace dans le milieu de travail. Les allergènes retrouvés dans l'environnement courant sont associés à un pronostic plus sombre, tandis que les DCA professionnelles sont traitées en procurant un environnement exempt d'allergène [10].
Le pronostic de la DCI est généralement favorable lorsque l'irritant est éliminé et des mesures préventives sont prises. La récupération de la barrière cutanée survient après environ quatre semaines, bien que la sensibilité cutanée puisse persister jusqu'à dix semaines. Une étude à long terme a montré une guérison chez 25 % des patients après 10 ans, mais des facteurs négatifs comprennent les antécédents d'atopie, la durée de la maladie et le secteur professionnel [2].
Prévention
La prévention de la DC réside dans l'évitement des allergènes possibles et l'utilisation de moyens de protections individuels si exposé à ces agents caustiques ou irritants. De plus, l'utilisation de crèmes barrières est pertinent pour la prévention de la DC. Aussi, certains programmes d'éducation aux patients a montré réduire l'incidence et la prévalence de la DC [2].
Références
- ↑ 1,0 1,1 1,2 et 1,3 (en) J. Bourke, I. Coulson et J. English, « Guidelines for the management of contact dermatitis: an update », British Journal of Dermatology, vol. 160, no 5, , p. 946–954 (DOI 10.1111/j.1365-2133.2009.09106.x, lire en ligne)
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 2,7 2,8 et 2,9 (en) G.A. Johnston, L.S. Exton, M.F. Mohd Mustapa et J.A. Slack, « British Association of Dermatologists’ guidelines for the management of contact dermatitis 2017 », British Journal of Dermatology, vol. 176, no 2, , p. 317–329 (ISSN 0007-0963 et 1365-2133, DOI 10.1111/bjd.15239, lire en ligne)
- ↑ 3,0 3,1 3,2 3,3 3,4 et 3,5 (en) Yan Li et Linfeng Li, « Contact Dermatitis: Classifications and Management », Clinical Reviews in Allergy & Immunology, vol. 61, no 3, , p. 245–281 (ISSN 1080-0549 et 1559-0267, DOI 10.1007/s12016-021-08875-0, lire en ligne)
- ↑ 4,0 4,1 4,2 et 4,3 « UpToDate », sur www.uptodate.com (consulté le 22 octobre 2023)
- ↑ « Clinical features and diagnosis of allergic contact dermatitis », sur www.uptodate.com (consulté le 22 octobre 2023)
- ↑ 6,0 6,1 6,2 6,3 6,4 et 6,5 Stacy Nassau et Luz Fonacier, « Allergic Contact Dermatitis », Medical Clinics of North America, série Allergy and Immunology for the Internist, vol. 104, no 1, , p. 61–76 (ISSN 0025-7125, DOI 10.1016/j.mcna.2019.08.012, lire en ligne)
- ↑ (en) « Photosensitivity (sun allergy) | DermNet », sur dermnetnz.org (consulté le 16 novembre 2023)
- ↑ 8,0 8,1 et 8,2 (en-US) Richard P. Usatine et Marcela Riojas, « Diagnosis and Management of Contact Dermatitis », American Family Physician, vol. 82, no 3, , p. 249–255 (lire en ligne)
- ↑ (en) « Irritant contact dermatitis | DermNet », sur dermnetnz.org (consulté le 22 octobre 2023)
- ↑ 10,0 10,1 10,2 10,3 10,4 10,5 et 10,6 (en) Richard P. Usatine MD and Marcela Riojas MD, « Diagnosis and Management of Contact Dermatitis », American Family Physician, Volume 82, Issue 3, , p. 249-255
- ↑ 11,0 et 11,1 (en) Jochen Brasch, Detlef Becker, Werner Aberer et Andreas Bircher, « Guideline contact dermatitis: S1-Guidelines of the German Contact Allergy Group (DKG) of the German Dermatology Society (DDG), the Information Network of Dermatological Clinics (IVDK), the German Society for Allergology and Clinical Immunology (DGAKI), the Working Group for Occupational and Environmental Dermatology (ABD) of the DDG, the Medical Association of German Allergologists (AeDA), the Professional Association of German Dermatologists (BVDD) and the DDG », Allergo Journal International, vol. 23, no 4, , p. 126–138 (ISSN 2197-0378, PMID 26146602, Central PMCID PMC4484750, DOI 10.1007/s40629-014-0013-5, lire en ligne)
- ↑ (en) « Contact Dermatitis Guide: Causes, Symptoms and Treatment Options », sur Drugs.com (consulté le 29 octobre 2023)
- ↑ 13,0 et 13,1 « UpToDate », sur www.uptodate.com (consulté le 30 octobre 2023)