« Hémorroïde externe » : différence entre les versions
m (Michaël St-Gelais a déplacé la page Utilisateur:Michaël St-Gelais/Brouillons/Hémorroïde externe vers Utilisateur:Dania Sakr/Brouillons/Hémorroïde externe : DDU2200) |
(Ajout SNOMEDCT ID) |
||
| (15 versions intermédiaires par 3 utilisateurs non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
{{Information maladie | {{Information maladie | ||
| acronyme = | | acronyme = | ||
| image = | | image = Perianal_thrombosis_01.jpg | ||
| description_image = | | description_image = Hémorroïde externe thrombosée | ||
| wikidata_id = | | wikidata_id = Q41478 | ||
| autres_noms = | | autres_noms = | ||
| terme_anglais = | | terme_anglais = External hemorrhoids | ||
| vidéo = | | vidéo = | ||
| son = | | son = | ||
| spécialités = | | spécialités = chirurgie générale, médecine de famille, médecine d'urgence | ||
| version_de_classe = 3 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | | version_de_classe = 3 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | ||
| démo = 0 | |||
| révision_par_les_pairs = | |||
| révision_par_le_comité_éditorial = | |||
| littérature_à_jour_date = | |||
| révision_par_les_pairs_date = | |||
| révision_par_le_comité_éditorial_date = | |||
| snomed_ct_id = 23913003 | |||
}} | }} | ||
L''''hémorroïde externe''' est une pathologie fréquente anorectale lorsque les paquets veineux périanaux se dilatent ou thrombosent. Ceci peut entraîner du prurit, un inconfort ou de vive douleur selon la gravité. | |||
==Épidémiologie== | |||
La maladie hémorroïdaire est un trouble ano-rectal courant, touchant des millions de personnes en Amérique du Nord. On pense que les hémorroïdes affectent également les hommes et les femmes. Elles apparaissent généralement après l'âge de 20 ans et leur incidence culmine entre 45 et 65 ans. La prévalence chez les femmes enceintes est estimée à 35%.<ref name=":0">{{Citation d'un ouvrage|prénom1=Aaron|nom1=Lawrence|prénom2=Emily R.|nom2=McLaren|titre=StatPearls|éditeur=StatPearls Publishing|date=2021|pmid=29763185|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK500009/|consulté le=2021-03-03}}</ref> | |||
Les hémorroïdes sont | ==Étiologies== | ||
Les hémorroïdes externes pathologiques sont le résultat d'un {{Étiologie|nom=gradient de pression accru|principale=0}} dans le plexus hémorroïdaire périanal. Cela résulte généralement d'une {{Étiologie|nom=augmentation de la pression intra-abdominale|principale=0}} observée dans des scénarios tels que: <ref>{{Citation d'un ouvrage|prénom1=Aaron|nom1=Lawrence|prénom2=Emily R.|nom2=McLaren|titre=StatPearls|éditeur=StatPearls Publishing|date=2021|pmid=29763185|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK500009/|consulté le=2021-03-04}}</ref> | |||
*des efforts prolongés en valsalva (défécation, accouchement, travail, activité physique) | |||
*une augmentation chronique de la pression intra-abdominale (ex. : ascite, grossesse) | |||
*la constipation chronique. | |||
== | ==Physiopathologie== | ||
[[Fichier:Hemorrhoids.png|vignette|Hémorroïdes internes et externes]] | |||
Les hémorroïdes sont des coussins de tissu sous-muqueux situés dans le canal anal. Ces structures amortissent le canal anal et soutiennent la muqueuse. Elles aideraient à la fermeture complète du canal anal au repos et participeraient à l'étanchéité.<ref name=":0" /> | |||
Les hémorroïdes externes sont couvertes par un épithélium pavimenteux (l''''anoderme''') et sont innervées par des nerfs cutanés qui sont des branches du nerf pudendal (honteux). Elles sont drainées à travers la veine rectale inférieure dans la veine cave inférieure. <ref name=":0" /> | |||
= | Une pression intra-abdominale accrue, telle que celle associée à l'effort, au passage de selles dures ou à l'accouchement, entraîne un '''engorgement veineux du plexus hémorroïde'''. Des saignements, une thrombose et un prolapsus peuvent s'ensuivre. <ref name=":0" /> | ||
Les hémorroïdes externes provoquent des symptômes des façons suivantes: <ref name=":0" /> | |||
* | *la thrombose aiguë qui peut être liée à un changement de régime alimentaire, à la constipation sévère ou à l'activité physique. | ||
*la douleur peut également résulter d'une distension soudaine de la peau par le caillot sanguin. Cette douleur peut durer de 5 à 12 jours et, après résolution du gonflement, une marisque cutanée devient visible.<ref name=":0" /> | |||
Les facteurs de risque | ==Présentation clinique== | ||
===Facteurs de risque=== | |||
Les facteurs de risque pour les hémorroïdes comprennent: <ref name=":0" /> | |||
*la {{Facteur de risque|nom=constipation|RR=|référence_RR=|RC=}} | |||
*les {{Facteur de risque | nom = antécédents familiaux|RR=|référence_RR=|RC=}} | |||
*la {{Facteur de risque | nom = diarrhée chronique|RR=|référence_RR=|RC=}} | |||
*un {{Facteur de risque | nom = mode de vie sédentaire|RR=|référence_RR=|RC=}} | |||
*l'{{Facteur de risque | nom = obésité|RR=|référence_RR=|RC=}} | |||
*une {{Étiologie | nom = lésion à la moelle épinière|principale=0}} | |||
*le {{Facteur de risque | nom = statut socio-économique plus élevé|RR=|référence_RR=|RC=}} | |||
*le {{Facteur de risque | nom = sexe anal|RR=|référence_RR=|RC=}} | |||
*l'{{Facteur de risque|nom=âge|RR=|référence_RR=|RC=}} | |||
*les {{Étiologie | nom = maladies inflammatoires intestinales|principale=0}}. | |||
===Questionnaire=== | |||
Les plaintes typiques associées à la maladie hémorroïdaire comprennent: <ref name=":0" /> | |||
== | *de la {{Symptôme | nom = douleur|affichage=|prévalence=}} après la défécation | ||
*du {{Symptôme | nom = Prurit anal (symptôme)|affichage=prurit anal|prévalence=}} | |||
*une sensation de {{Symptôme | nom = brûlure|affichage=|prévalence=}} | |||
*du {{Symptôme | nom = gonflement|affichage=|prévalence=}} | |||
*de l'{{Symptôme | nom = inconfort|affichage=|prévalence=}} | |||
*si '''thrombosé''': douleur exquise qui se résout en 2 semaines et laisse une {{Signe clinique|nom=marisque|affichage=|prévalence=}}. | |||
{{ | ===Examen clinique=== | ||
[[Fichier:Hemorrhoid with skin tags01.jpg|vignette|Une hémorroïde externe avec des marisques]] | |||
L'{{Examen clinique | nom = examen rectal|indication=}} peut être effectué avec le patient en position ''jackknife'' (couché sur le ventre) ou en décubitus latérale gauche. Il permet d'identifier facilement la présence des éléments suivants:<ref name=":0" /> | |||
*une hémorroïde prolabée ou thrombosée (couleur bleu ou mauve) | |||
*des {{Signe clinique|nom=lésions de grattage|affichage=|prévalence=}} | |||
*des {{Signe clinique|nom=marisques|affichage=|prévalence=}} | |||
*de la {{Signe clinique|nom=macération|affichage=|prévalence=}}. | |||
Le {{Examen clinique | nom = toucher rectal|indication=}} réalisé avec un doigt ganté et bien lubrifié peut aider à détecter: | |||
*la taille | |||
*l'emplacement de l'hémorroïde | |||
*une {{Symptôme|nom=douleur|affichage=|prévalence=}} associée. | |||
==Examens paracliniques== | |||
Les examens para cliniques sont généralement pas requis: | |||
* | *Pas d'analyse de laboratoire nécessaire. | ||
* | *Endoscopie | ||
**Une {{Investigation | nom = anuscopie | indication = Indication}} n'est généralement pas nécessaire à la visualisation d'une hémorroïde externe contrairement à une hémorroïde interne ; elle permet toutefois de bien stratifié la maladie hémorroïdaire (externe ou mixte). | |||
**Une colonoscopie est parfois indiquée en présence d'anémie ou de symptômes vagues chez un patient de plus de 40 ans ou ayant des antécédents familiaux de cancer pour exclure une néoplasie.<ref>{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2021-03-04}}</ref> | |||
== | ==Approche clinique== | ||
Le diagnostic des hémorroïdes est avant tout clinique. Il faut porter attention à la présence de facteurs de risque comme la constipation, les habitudes de défécation, la présence de douleur, de saignement rectal et de prurit.<ref name=":0" /><ref>{{Citation d'un article|langue=en|prénom1=Bradley R.|nom1=Davis|prénom2=Steven A.|nom2=Lee-Kong|prénom3=John|nom3=Migaly|prénom4=Daniel L.|nom4=Feingold|titre=The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids|périodique=Diseases of the Colon & Rectum|volume=61|numéro=3|date=2018-03|issn=0012-3706|doi=10.1097/DCR.0000000000001030|lire en ligne=https://journals.lww.com/00003453-201803000-00007|consulté le=2021-03-04|pages=284–292}}</ref> Le questionnaire médicaleest suivi de l'examen rectal et d'un toucher rectal. L'examen rectal permet également de détecter les pathologies suivantes: | |||
*une [[Fissure anale|fissure anale]] | |||
*un prolapsus hémorroïdaire | |||
*une fistule. | |||
Les analyses de laboratoires et l'endoscopie sont rarement nécessaire au diagnostic des hémorroïdes externes. | |||
Finalement, il est important de distinguer les hémorroïdes internes et externes. <ref name=":0" /> | |||
{| class="wikitable" | |||
!'''[[Hémorroïdes internes]]''' | |||
| | |||
*se produisent à proximité de la ligne dentée | |||
*indolores: elles sont couvertes par une muqueuse anorectale insensible | |||
*sont classées en 4 grades différents | |||
|- | |||
!'''Hémorroïdes externes''' | |||
| | |||
*se produisent en aval de la ligne dentée | |||
*douleur très importante: sont couvertes par un anoderme richement innervé | |||
|} | |||
== | ==Diagnostic== | ||
Le diagnostic des hémorroïdes externes est posé durant l'examen clinique en observant la présence de veines variqueuses en-dessous de la ligne dentelée du canal anal. Le toucher rectal permet d'exclure d'autres pathologies anorectales ou d'en évaluer la coexistence. | |||
=== | ==Diagnostic différentiel== | ||
Lors de l'examen de la maladie hémorroïdaire comme diagnostic, il faut accorder une attention particulière aux autres pathologies anorectales potentielles.<ref>{{Citation d'un ouvrage|prénom1=Aaron|nom1=Lawrence|prénom2=Emily R.|nom2=McLaren|titre=StatPearls|éditeur=StatPearls Publishing|date=2021|pmid=29763185|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK500009/|consulté le=2021-03-04}}</ref> | |||
{| class="wikitable" | |||
|+Principaux diagnostics différentiels | |||
!Pathologie | |||
!Caractéristiques | |||
|- | |||
|l'{{Diagnostic différentiel | nom = hémorroïde interne}} (prolapsus) | |||
| | |||
*parfois réductible | |||
*fera protrusion au travers du canal anal | |||
*pas douloureuses | |||
|- | |||
|la {{Diagnostic différentiel | nom = fissure anale}} | |||
| | |||
*localisée dans la partie inférieure du canal anal | |||
*provoque généralement des douleurs et des saignements | |||
*aggravée par la défécation. | |||
|- | |||
|l'{{Diagnostic différentiel | nom = abcès anorectal}} | |||
| | |||
*peut entraîner une douleur rectale sévère et parfois une masse palpable | |||
*peut entraîner une septicémie potentiellement mortelle. | |||
|- | |||
|le {{Diagnostic différentiel | nom = prolapsus rectal}} | |||
| | |||
*gonflement périanal | |||
*présente généralement des douleurs pendant la défécation | |||
*le patient peut signaler une masse palpable réductible ou non. | |||
|- | |||
|la {{Diagnostic différentiel | nom = proctite}} infectieuse | |||
| | |||
*causée par les rapports sexuels anaux | |||
*entraîne des douleurs, des saignements et même des changements cutanés | |||
*les microbes incriminés comprennent ''Chlamydia trachomatis, Neisseria gonorrhoeae et Herpes simple''x. | |||
|- | |||
|le {{Diagnostic différentiel|nom=cancer de l'anus}} | |||
| | |||
*parfois accompagnée de saignement rectal | |||
*lésion ulcérée ou bourgeonnante de l'anoderme | |||
|- | |||
|le {{Diagnostic différentiel|nom=polype fibreux anal}} | |||
| | |||
*lésion fibroépithéliale provenant de la ligne dentelée ou plus distalement témoignant d'une ancienne hémorroïde, son extrémité grossit avec le temps et son pédicule s'allonge | |||
|} | |||
==Traitement== | |||
[[Fichier:Hémorroïde externe thrombosée.png|vignette|Une hémorroïde externe thrombosée]] | |||
=== | ===Traitement médical=== | ||
Le traitement conservateur est le traitement de première intention et il comprend:<ref name=":0" /><ref>{{Citation d'un article|prénom1=Timothy|nom1=Mott|prénom2=Kelly|nom2=Latimer|prénom3=Chad|nom3=Edwards|titre=Hemorrhoids: Diagnosis and Treatment Options|périodique=American Family Physician|volume=97|numéro=3|date=2018-02-01|issn=0002-838X|issn2=1532-0650|lire en ligne=https://www.aafp.org/afp/2018/0201/p172.html|consulté le=2021-03-04|pages=172–179}}</ref> | |||
{{ | *des {{Traitement | nom = émollients fécaux|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} ou {{Traitement | nom = laxatifs osmotiques|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} (ex: le {{Traitement | nom = polyéthylène glycol|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}, le {{Traitement|nom=docusate de sodium|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}, etc.) | ||
* {{ | *les {{Traitement|nom=analgésiques|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} pour la douleur | ||
* {{ | **oral : {{Traitement|nom=anti-inflammatoires non stéroïdiens|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}, {{Traitement|nom=acétaminophène|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} | ||
* | **onguent analgésique ({{Traitement|nom=lidocaïne|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 5%, {{Traitement|nom=pramoxine|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 1%) et stéroïdien ({{Traitement|nom=hydrocortisone|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} 0.5 ou 1%): soulagent la douleur, les démangeaisons et l'enflure, mais l'usage à long terme est à éviter | ||
**injection d’un anesthésique local : peu utilisé, car courte durée d’action | |||
*l'eau d'{{Traitement|nom=hamamélis|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}} (ex: lingettes ''Tucks''): soulage les démangeaisons et l’enflure, à utiliser après chaque selle | |||
*le {{Traitement|nom=sulfate de zinc|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}: offre une barrière protectrice à la peau et prévient l'irritation et l'inflammation | |||
Ces mesures médicales conservatrices peuvent réduire l'effort au passage des selles. Cela atténue la congestion et permet aux coussins hémorroïdaires de revenir à leur état naturel et non pathologique. | |||
===Traitement chirurgical=== | |||
Pour les hémorroïdes externes thrombosées: | |||
=== | *Si > 72h depuis le début des symptômes : traitement médical ou excision si présence de tissu nécrotique<ref>{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2021-03-04}}</ref> | ||
*Si <u><</u> 72h : peuvent être {{Traitement|nom=excision|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=|affichage=excisées}} sous anesthésie locale<ref group="Note">L'excision d'une hémorroïde externe thrombosée serait associée à une résolution plus rapide des symptômes, une baisse du taux de récurrence ainsi qu'à une plus longue période de rémission. </ref> | |||
*#faire une infiltration au pourtour de la base de l’hémorroïde (là où la rougeur débute) | |||
*#faire l'excision de l’hémorroïde (le long de la ligne d’infiltration) | |||
*#laisser la plaie ouverte et guérir par seconde intention | |||
Le patient doit faire des bains de siège.<ref name=":0" /> | |||
== | En présence de marisque: réséquer en salle d'opération (souvent lors d’{{Traitement|nom=hémorroïdectomie fermée|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}). <ref>{{Citation d'un lien web|langue=en-ca|titre=Chirurgie|url=https://apps.apple.com/ca/app/chirurgie/id1066365766|site=App Store|consulté le=2021-03-04}}</ref> | ||
Une revue Cochrane a mis en évidence qu'il n'y avait de bénéfice clinique à faire l'excision chirurgicale après 72h de thrombose. Le résultat serait le même que le traitement conservateur. | |||
===Autres=== | |||
Les autres mesures comprennent: <ref name=":0" /> | Les autres mesures comprennent: <ref name=":0" /> | ||
*l'activité physique régulière | |||
*le maintien d'une bonne hygiène anale | |||
*une augmentation de l'apport en fibres alimentaires (25 g / jour pour les femmes et 38 g / jour pour les hommes) | |||
*un apport hydrique suffisant (minimum 8 verres d'eau / jour) | |||
*les {{Traitement|nom=bains de siège|indication=|RRR=|RRA=|référence_RRR=|référence_RRA=}}<ref group="Note">Les bains de siège peuvent aider à l'hygiène et peuvent soulager les démangeaisons, la douleur et les brûlures. Ils doivent être chauds (environ 40 degrés celsius) et le temps de trempage doit être limité à 15 minutes. Les patients doivent être avertis d'éviter d'ajouter des sels, des lotions ou des huiles à l'eau car ils peuvent provoquer une inflammation.</ref> | |||
* | *éviter l'essuyage excessif | ||
*limiter le temps passé aux toilettes à 3 à 5 minutes | |||
*utiliser une position de défécation ergonomique (genoux relevés, dos penché vers l'avant). | |||
* | |||
* | |||
{{ | ==Suivi== | ||
La douleur postopératoire associée à l'hémorroïdectomie excisionnelle est importante et persiste environ 1 à 2 semaines.<ref>{{Citation d'un article|langue=en|titre=Surgical Management of Hemorrhoids|périodique=Journal of Gastrointestinal Surgery|volume=9|numéro=3|date=2005-03-01|doi=10.1016/j.gassur.2004.05.004|lire en ligne=https://linkinghub.elsevier.com/retrieve/pii/S1091255X04001830|consulté le=2021-03-04|pages=455–456}}</ref> Elle peut limiter le patient dans ses activités quotidiennes. La gestion de la douleur nécessite généralement des narcotiques oraux en plus des anti-inflammatoires non stéroïdiens, des myorelaxants et des bains de siège. Une douleur persistante, qui s'aggrave et qui est accompagnée de fièvre peut signaler une infection nécrosante des tissus mous.<ref name=":0" /> La complication la plus fréquente de l'hémorroïdectomie est la rétention urinaire, survenant chez 30% à 50% des patients.<ref name=":0" /> Le suivi du patient est fait habituellement après 2 à 3 semaines pour surveiller la survenue de complications. | |||
== | ==Complications== | ||
Les complications associées à l'hémorroïde externe sont:<ref>{{Citation d'un ouvrage|prénom1=Aaron|nom1=Lawrence|prénom2=Emily R.|nom2=McLaren|titre=StatPearls|éditeur=StatPearls Publishing|date=2021|pmid=29763185|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK500009/|consulté le=2021-03-04}}</ref> | |||
{{ | *la {{Complication | nom = thrombose|RR=|référence_RR=|RC=}} | ||
*la {{Complication|nom=nécrose|RR=|référence_RR=|RC=}} de la peau | |||
*l'{{Complication|nom=infection|RR=|référence_RR=|RC=}}. | |||
==Évolution== | |||
Les hémorroïdes peuvent disparaitre spontanément ou avec un traitement conservateur après 10 à 14 jours. Cependant, les hémorroïdes sont récurrentes et peuvent devenir infectées, thrombosées et entraîner une incontinence. La prise en charge conservatrice aboutit à un taux de récidive de plus de 50%, alors qu'après la chirurgie, le taux de récidive est inférieur à 5-10%. Après une intervention chirurgicale, la douleur peut être importante et la rétention urinaire chez les hommes est courante.<ref name=":0" /> | |||
== | ==Prévention== | ||
Le traitement conservateur est considéré comme un traitement de première intention des hémorroïdes symptomatiques. Ces modifications peuvent réduire la tension et la pression pure associées au passage des selles. Cela atténue la congestion et permet aux coussins hémorroïdes de revenir à leur état naturel et non pathologique.<ref name=":0" /> | |||
==Notes== | |||
<references group="Note" /> | |||
== Références == | ==Références== | ||
{{Article importé d'une source | {{Article de l'application de chirurgie générale | ||
| date = 2021/03/03 | |||
}}{{Article importé d'une source | |||
| accès = 2021/01/26 | | accès = 2021/01/26 | ||
| source = StatPearls | | source = StatPearls | ||
| version_outil_d'importation = 0.2a | | version_outil_d'importation = 0.2a | ||
| révisé = | | révisé = 1 | ||
| révision = 2020/11/19 | | révision = 2020/11/19 | ||
| pmid = 29763185 | | pmid = 29763185 | ||
| nom = External Hemorrhoid | | nom = External Hemorrhoid | ||
}} | |url=}} | ||
<references /> | <references /> | ||
Dernière version du 19 avril 2024 à 14:12
| Maladie | |
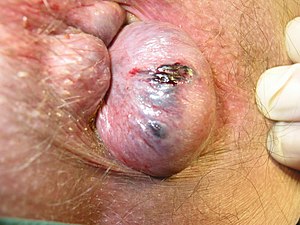 Hémorroïde externe thrombosée | |
| Caractéristiques | |
|---|---|
| Signes | Macération, Lésions de grattage, Marisque, Marisques |
| Symptômes |
Douleur, Brûlure, Gonflement, Prurit anal , Malaises |
| Diagnostic différentiel |
Hémorroïdes internes, Abcès anorectal, Fissure anale, Polype fibreux anal, Cancer de l'anus, Prolapsus rectal, Rectite |
| Informations | |
| Terme anglais | External hemorrhoids |
| Wikidata ID | Q41478 |
| SNOMED CT ID | 23913003 |
| Spécialités | chirurgie générale, médecine de famille, médecine d'urgence |
|
| |
L'hémorroïde externe est une pathologie fréquente anorectale lorsque les paquets veineux périanaux se dilatent ou thrombosent. Ceci peut entraîner du prurit, un inconfort ou de vive douleur selon la gravité.
Épidémiologie
La maladie hémorroïdaire est un trouble ano-rectal courant, touchant des millions de personnes en Amérique du Nord. On pense que les hémorroïdes affectent également les hommes et les femmes. Elles apparaissent généralement après l'âge de 20 ans et leur incidence culmine entre 45 et 65 ans. La prévalence chez les femmes enceintes est estimée à 35%.[1]
Étiologies
Les hémorroïdes externes pathologiques sont le résultat d'un gradient de pression accru dans le plexus hémorroïdaire périanal. Cela résulte généralement d'une augmentation de la pression intra-abdominale observée dans des scénarios tels que: [2]
- des efforts prolongés en valsalva (défécation, accouchement, travail, activité physique)
- une augmentation chronique de la pression intra-abdominale (ex. : ascite, grossesse)
- la constipation chronique.
Physiopathologie

Les hémorroïdes sont des coussins de tissu sous-muqueux situés dans le canal anal. Ces structures amortissent le canal anal et soutiennent la muqueuse. Elles aideraient à la fermeture complète du canal anal au repos et participeraient à l'étanchéité.[1]
Les hémorroïdes externes sont couvertes par un épithélium pavimenteux (l'anoderme) et sont innervées par des nerfs cutanés qui sont des branches du nerf pudendal (honteux). Elles sont drainées à travers la veine rectale inférieure dans la veine cave inférieure. [1]
Une pression intra-abdominale accrue, telle que celle associée à l'effort, au passage de selles dures ou à l'accouchement, entraîne un engorgement veineux du plexus hémorroïde. Des saignements, une thrombose et un prolapsus peuvent s'ensuivre. [1]
Les hémorroïdes externes provoquent des symptômes des façons suivantes: [1]
- la thrombose aiguë qui peut être liée à un changement de régime alimentaire, à la constipation sévère ou à l'activité physique.
- la douleur peut également résulter d'une distension soudaine de la peau par le caillot sanguin. Cette douleur peut durer de 5 à 12 jours et, après résolution du gonflement, une marisque cutanée devient visible.[1]
Présentation clinique
Facteurs de risque
Les facteurs de risque pour les hémorroïdes comprennent: [1]
- la constipation
- les antécédents familiaux
- la diarrhée chronique
- un mode de vie sédentaire
- l'obésité
- une lésion à la moelle épinière
- le statut socio-économique plus élevé
- le sexe anal
- l'âge
- les maladies inflammatoires intestinales.
Questionnaire
Les plaintes typiques associées à la maladie hémorroïdaire comprennent: [1]
- de la douleur après la défécation
- du prurit anal
- une sensation de brûlure
- du gonflement
- de l'inconfort
- si thrombosé: douleur exquise qui se résout en 2 semaines et laisse une marisque.
Examen clinique

L'examen rectal peut être effectué avec le patient en position jackknife (couché sur le ventre) ou en décubitus latérale gauche. Il permet d'identifier facilement la présence des éléments suivants:[1]
- une hémorroïde prolabée ou thrombosée (couleur bleu ou mauve)
- des lésions de grattage
- des marisques
- de la macération.
Le toucher rectal réalisé avec un doigt ganté et bien lubrifié peut aider à détecter:
- la taille
- l'emplacement de l'hémorroïde
- une douleur associée.
Examens paracliniques
Les examens para cliniques sont généralement pas requis:
- Pas d'analyse de laboratoire nécessaire.
- Endoscopie
- Une anuscopie n'est généralement pas nécessaire à la visualisation d'une hémorroïde externe contrairement à une hémorroïde interne ; elle permet toutefois de bien stratifié la maladie hémorroïdaire (externe ou mixte).
- Une colonoscopie est parfois indiquée en présence d'anémie ou de symptômes vagues chez un patient de plus de 40 ans ou ayant des antécédents familiaux de cancer pour exclure une néoplasie.[3]
Approche clinique
Le diagnostic des hémorroïdes est avant tout clinique. Il faut porter attention à la présence de facteurs de risque comme la constipation, les habitudes de défécation, la présence de douleur, de saignement rectal et de prurit.[1][4] Le questionnaire médicaleest suivi de l'examen rectal et d'un toucher rectal. L'examen rectal permet également de détecter les pathologies suivantes:
- une fissure anale
- un prolapsus hémorroïdaire
- une fistule.
Les analyses de laboratoires et l'endoscopie sont rarement nécessaire au diagnostic des hémorroïdes externes.
Finalement, il est important de distinguer les hémorroïdes internes et externes. [1]
| Hémorroïdes internes |
|
|---|---|
| Hémorroïdes externes |
|
Diagnostic
Le diagnostic des hémorroïdes externes est posé durant l'examen clinique en observant la présence de veines variqueuses en-dessous de la ligne dentelée du canal anal. Le toucher rectal permet d'exclure d'autres pathologies anorectales ou d'en évaluer la coexistence.
Diagnostic différentiel
Lors de l'examen de la maladie hémorroïdaire comme diagnostic, il faut accorder une attention particulière aux autres pathologies anorectales potentielles.[5]
| Pathologie | Caractéristiques |
|---|---|
| l'hémorroïde interne (prolapsus) |
|
| la fissure anale |
|
| l'abcès anorectal |
|
| le prolapsus rectal |
|
| la proctite infectieuse |
|
| le cancer de l'anus |
|
| le polype fibreux anal |
|
Traitement
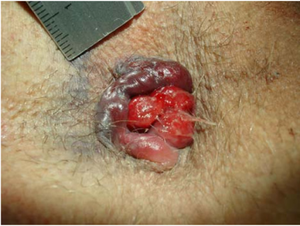
Traitement médical
Le traitement conservateur est le traitement de première intention et il comprend:[1][6]
- des émollients fécaux ou laxatifs osmotiques (ex: le polyéthylène glycol, le docusate de sodium, etc.)
- les analgésiques pour la douleur
- oral : anti-inflammatoires non stéroïdiens, acétaminophène
- onguent analgésique (lidocaïne 5%, pramoxine 1%) et stéroïdien (hydrocortisone 0.5 ou 1%): soulagent la douleur, les démangeaisons et l'enflure, mais l'usage à long terme est à éviter
- injection d’un anesthésique local : peu utilisé, car courte durée d’action
- l'eau d'hamamélis (ex: lingettes Tucks): soulage les démangeaisons et l’enflure, à utiliser après chaque selle
- le sulfate de zinc: offre une barrière protectrice à la peau et prévient l'irritation et l'inflammation
Ces mesures médicales conservatrices peuvent réduire l'effort au passage des selles. Cela atténue la congestion et permet aux coussins hémorroïdaires de revenir à leur état naturel et non pathologique.
Traitement chirurgical
Pour les hémorroïdes externes thrombosées:
- Si > 72h depuis le début des symptômes : traitement médical ou excision si présence de tissu nécrotique[7]
- Si < 72h : peuvent être excisées sous anesthésie locale[Note 1]
- faire une infiltration au pourtour de la base de l’hémorroïde (là où la rougeur débute)
- faire l'excision de l’hémorroïde (le long de la ligne d’infiltration)
- laisser la plaie ouverte et guérir par seconde intention
Le patient doit faire des bains de siège.[1]
En présence de marisque: réséquer en salle d'opération (souvent lors d’hémorroïdectomie fermée). [8]
Une revue Cochrane a mis en évidence qu'il n'y avait de bénéfice clinique à faire l'excision chirurgicale après 72h de thrombose. Le résultat serait le même que le traitement conservateur.
Autres
Les autres mesures comprennent: [1]
- l'activité physique régulière
- le maintien d'une bonne hygiène anale
- une augmentation de l'apport en fibres alimentaires (25 g / jour pour les femmes et 38 g / jour pour les hommes)
- un apport hydrique suffisant (minimum 8 verres d'eau / jour)
- les bains de siège[Note 2]
- éviter l'essuyage excessif
- limiter le temps passé aux toilettes à 3 à 5 minutes
- utiliser une position de défécation ergonomique (genoux relevés, dos penché vers l'avant).
Suivi
La douleur postopératoire associée à l'hémorroïdectomie excisionnelle est importante et persiste environ 1 à 2 semaines.[9] Elle peut limiter le patient dans ses activités quotidiennes. La gestion de la douleur nécessite généralement des narcotiques oraux en plus des anti-inflammatoires non stéroïdiens, des myorelaxants et des bains de siège. Une douleur persistante, qui s'aggrave et qui est accompagnée de fièvre peut signaler une infection nécrosante des tissus mous.[1] La complication la plus fréquente de l'hémorroïdectomie est la rétention urinaire, survenant chez 30% à 50% des patients.[1] Le suivi du patient est fait habituellement après 2 à 3 semaines pour surveiller la survenue de complications.
Complications
Les complications associées à l'hémorroïde externe sont:[10]
Évolution
Les hémorroïdes peuvent disparaitre spontanément ou avec un traitement conservateur après 10 à 14 jours. Cependant, les hémorroïdes sont récurrentes et peuvent devenir infectées, thrombosées et entraîner une incontinence. La prise en charge conservatrice aboutit à un taux de récidive de plus de 50%, alors qu'après la chirurgie, le taux de récidive est inférieur à 5-10%. Après une intervention chirurgicale, la douleur peut être importante et la rétention urinaire chez les hommes est courante.[1]
Prévention
Le traitement conservateur est considéré comme un traitement de première intention des hémorroïdes symptomatiques. Ces modifications peuvent réduire la tension et la pression pure associées au passage des selles. Cela atténue la congestion et permet aux coussins hémorroïdes de revenir à leur état naturel et non pathologique.[1]
Notes
- ↑ L'excision d'une hémorroïde externe thrombosée serait associée à une résolution plus rapide des symptômes, une baisse du taux de récurrence ainsi qu'à une plus longue période de rémission.
- ↑ Les bains de siège peuvent aider à l'hygiène et peuvent soulager les démangeaisons, la douleur et les brûlures. Ils doivent être chauds (environ 40 degrés celsius) et le temps de trempage doit être limité à 15 minutes. Les patients doivent être avertis d'éviter d'ajouter des sels, des lotions ou des huiles à l'eau car ils peuvent provoquer une inflammation.
Références
- Cet article a été créé en partie ou en totalité le 2021/03/03 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- Cette page a été modifiée ou créée le 2021/01/26 à partir de External Hemorrhoid (StatPearls / External Hemorrhoid (2020/11/19)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29763185 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 et 1,17 Aaron Lawrence et Emily R. McLaren, StatPearls, StatPearls Publishing, (PMID 29763185, lire en ligne)
- ↑ Aaron Lawrence et Emily R. McLaren, StatPearls, StatPearls Publishing, (PMID 29763185, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 4 mars 2021)
- ↑ (en) Bradley R. Davis, Steven A. Lee-Kong, John Migaly et Daniel L. Feingold, « The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids », Diseases of the Colon & Rectum, vol. 61, no 3, , p. 284–292 (ISSN 0012-3706, DOI 10.1097/DCR.0000000000001030, lire en ligne)
- ↑ Aaron Lawrence et Emily R. McLaren, StatPearls, StatPearls Publishing, (PMID 29763185, lire en ligne)
- ↑ Timothy Mott, Kelly Latimer et Chad Edwards, « Hemorrhoids: Diagnosis and Treatment Options », American Family Physician, vol. 97, no 3, , p. 172–179 (ISSN 0002-838X et 1532-0650, lire en ligne)
- ↑ (en) « Chirurgie », sur App Store (consulté le 4 mars 2021)
- ↑ (en) « Chirurgie », sur App Store (consulté le 4 mars 2021)
- ↑ (en) « Surgical Management of Hemorrhoids », Journal of Gastrointestinal Surgery, vol. 9, no 3, , p. 455–456 (DOI 10.1016/j.gassur.2004.05.004, lire en ligne)
- ↑ Aaron Lawrence et Emily R. McLaren, StatPearls, StatPearls Publishing, (PMID 29763185, lire en ligne)
