« Dermatite atopique » : différence entre les versions
(→Examen clinique : 30 minutes - révision du traitement, en détaillant les mesures non pharmacologiques vs pharmacologiques) |
|||
| Ligne 112 : | Ligne 112 : | ||
Le traitement<ref name=":0" />: | Le traitement<ref name=":0" />: | ||
*' | *Mesures non pharmacologiques: | ||
**Hygiène de base: | |||
** | ***Bain ou douche tiède de courte durée (5-10 minutes) DIE - cela permet de laver les microorganismes indésirables, les squames, les irritants et les allergènes | ||
***Nettoyant doux - éviter les savons et les parfums (autant que possible) et choisir un pH faible à neutre | |||
**Hydratation: | |||
***Appliquer sur la peau dans les minutes suivant la douche ou le bain, après avoir épongé la peau | |||
***Choisir de préférence un produit non parfumé qui contient des céramides | |||
*** | ***Choisir minimalement une crème (plus qu'une lotion) et même une pommade en cas de xérose importante (ou sur une peau inflammée) | ||
**** | *** Quantité hebdomadaire de 150-200 g par semaine pour un jeune enfant et 250-500 g pour un enfant plus âgé ou un adulte | ||
** Évitement des facteurs déclencheurs | |||
*Traitement des lésions: | |||
**Appliquer le traitement immédiatement après la douche ou le bain (si applicable) suivi par l'hydratant | |||
**** | **Corticostéroïdes topiques: | ||
***Application habituellement BID jusqu'à résolution complète de la lésion traitée | |||
* | ***En cas de sensation de brûlure ou de xérose importante, une pommade serait un choix judicieux | ||
** | ***Choisir une molécule plus puissante pour les lésions plus épaisses | ||
***Choisir une molécule plus faible pour le visage ou les plis ainsi que les jeunes enfants | |||
** | **Inhibiteurs de calcineurine: peuvent être utilisés 2 fois par semaine en entretien sur les sites de récurrence fréquente | ||
** | ***{{Traitement | nom = pimécrolimus}} 1 % | ||
***{{Traitement | nom = tacrolimus}} 0,1 % | |||
***{{Traitement | nom = tacrolimus}} 0,03 % | |||
** Inhibiteur de PDE-4: | |||
*** Crisaborole onguent BID | |||
*Antihistaminiques<ref name=":2">{{Citation d'un ouvrage|langue=fr|auteur1=CENTRE INTÉGRÉ UNIVERSITAIRE DE SANTÉ ET DE SERVICES SOCIAUX DE L’ESTRIE – CENTRE HOSPITALIER UNIVERSITAIRE DE SHERBROOKE – SERVICE DE DERMATOLOGIE|titre=ALGORITHMES DE TRAITEMENTS POUR L’APPROCHE DE LA PREMIÈRE LIGNE DERMATOLOGIQUE|passage=|lieu=Sherbrooke|éditeur=|date=automne 2019|numéro d'édition=2|pages totales=|isbn=|lire en ligne=https://www.santeestrie.qc.ca/clients/SanteEstrie/Professionnels/Algorithmes-traitement/Dermatologie/Algorithmes_traitements_approche_premie%CC%80re_ligne_dermatologique2019.pdf}}</ref>: | |||
**Utilité limitée, sauf en cas de prurit insomniant pour lequel une molécule avec un effet sédatif serait favorisé: | |||
***dose adulte: | |||
****Hydroxyzine 10-25 mg HS | |||
****Doxépine 10-25 mg HS | |||
***dose pédiatrique: | |||
****{{Traitement | nom = Hydroxyzine}} 2 mg/kg divisé en 3 prises par jour. | |||
==Suivi== | ==Suivi== | ||
Version du 20 novembre 2022 à 22:20
| Maladie | |||
 Eczéma sur les mains | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Excoriations, Plaque, Suintement, Papule, Pityriasis alba, Squames, Lignes de Dennie-Morgan , Paumes hyperlinéaires, Kératose pilaire, Xérose, ... [+] | ||
| Symptômes |
Infections, Prurit cutané , Xérose, Diaphorèse , Allergies alimentaires, Apparition de la condition en jeune âge, Tissus rêches, Laine, Détergents, Allergènes de contact, ... [+] | ||
| Diagnostic différentiel |
Dermatite de contact, Éruptions médicamenteuses, Syndrome de Wiskott-Aldrich, Eczéma nummulaire, Infections fongiques cutanées, Dysplasie ectodermique, Syndrome d'hyper IgE, Syndrome de Netherton, Dermatite séborrhéique, Gale, ... [+] | ||
| Informations | |||
| Autres noms | Dermatite atopique, dermite atopique, eczéma atopique | ||
| Wikidata ID | Q229256 | ||
| Spécialités | Dermatologie, allergologie | ||
| |||
L'eczéma atopique, également connu sous le nom de dermatite atopique, est la forme la plus courante de dermatite. On pense que des facteurs génétiques et environnementaux jouent un rôle dans la pathogenèse. L'eczéma est le plus souvent observé chez les enfants, mais peut être observé chez les adultes. Les personnes atteintes de la maladie ont tendance à avoir une peau sèche, qui démange et qui est sujette aux infections. [1]
Épidémiologie
La prévalence à vie de la dermatite atopique est d'environ 15 à 30 % chez les enfants et de 2 à 10 % chez les adultes. Environ 60 % des cas se développeront au cours de la 1ère année de vie. La prévalence de la dermatite atopique est plus fréquente dans les zones rurales que dans les zones urbaines. Cette incidence met l'accent sur le lien avec les facteurs liés au mode de vie et à l'environnement dans les mécanismes de la dermatite.
La dermatite atopique fait partie de la triade de l'atopie: dermatite atopique, asthme et rhinite allergique.
Environ 50 % des patients atteints de dermatite atopique sévère développeront de l'asthme et 75 % développeront une rhinite allergique.[2][1]
Physiopathologie
La recherche montre qu'il existe une composante génétique à la dermatite atopique. Une mutation courante a été observée dans le gène Filaggrine, un gène vital pour la maturité des cellules de la peau. Ce gène est responsable de la création des cornéocytes plats et durs qui forment la couche protectrice la plus externe de la peau. Chez un patient avec des cellules cutanées normales, les cornéocytes sont étroitement emballés de manière organisée. Un patient porteur d'une mutation du gène Filaggrine aura une barrière cutanée dysfonctionnelle en raison de l'organisation aléatoire des cellules de la peau. Les personnes atteintes d'eczéma ont également un nombre réduit de bêta-défensines dans la peau. Les bêta-défensines sont des peptides de défense de l'hôte qui sont essentiels pour combattre certaines bactéries, virus et champignons. Une diminution de ces peptides entraîne une augmentation de la colonisation et de l'infection, en particulier avec Staphylococcus aureus.[3][1]
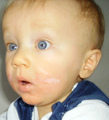
Les personnes atteintes d'eczéma ont une barrière dysfonctionnelle qui cause divers problèmes. Les cellules qui composent notre peau sont essentielles pour une hydratation optimale de la peau. Les personnes atteintes d'eczéma ont tendance à avoir la peau sèche en raison du dysfonctionnement de la barrière cutanée. L'eau s'échappe plus facilement de la peau conduisant ainsi à une xérose cutanée. Ces personnes sont également plus sensibles à l'infection. Les substances nocives peuvent pénétrer plus facilement dans la peau en raison du dysfonctionnement. Conséquemment, les personnes atteintes de dermatite atopique ont tendance à avoir une réponse immunitaire inflammatoire biaisée et leur peau est facilement irritée par les parfums et les allergènes. [1]
Présentation clinique
Facteurs de risque
Les facteurs de risques[1]:
- le jeune âge
- l'asthme et la rhinite allergique
- les antécédents familiaux.
Questionnaire
- Les caractéristiques essentielles au diagnostic:
- Prurit
- Distribution typique pour l'âge (voir l'examen clinique ci-bas)
- Chronique ou récidivant
- Les caractéristiques souvent présentes et qui supportent le diagnostique:
- Xérose
- Apparition de la condition en jeune âge
- Histoire personnelle ou familiale d'atopie
- Les déclencheurs peuvent inclure:
- Climat: changement de saison, faible taux d'humidité
- Irritant: tissus rêches/laine, sudation, détergents, etc.
- Infections: fréquemment Staphylococcus aureus
- Allergies environnementales: allergènes de contact
- Allergies alimentaires: déclencheur chez une minorité de patients seulement (considérer en cas de dermatite atopique modérée à sévère, réfractaire)
Examen clinique
- des papules ou plaques érythémateuses et squameuses, souvent mal délimitées et présentant des excoriations
- un suintement ou des croûtes, parfois même des vésicules - plus fréquent dans la dermatite atopique infantile
- une lichénification des lésions cutanée en cas de grattage régulier[note 1] - survient surtout chez les adolescents et les adultes
- une distribution de l'éruption cutanée variant en fonction de l'âge:
- Nourrissons et jeunes enfants: visage, cou et surface des extenseurs
- Atteinte des régions flexurales chez les plus vieux (creux poplités, plis antécubitaux)
- chez les patients d'origine africaine ou asiatique: accentuation folliculaire et petites papules planes (eczéma papuleux) sont plus fréquents
- autres signes cliniques possibles:
- lignes de Dennie-Morgan [Pr: 25 %[4]][Se: 78 %[5]][Sp: 76 %[6]]
- pityriasis alba[note 2]: macules hypopigmentées mal délimitées, parfois légèrement squameuses, surtout présentes au visage des enfants[7]
- hyperpigmentation périorbitaire
- kératose pilaire
- xérose
- ichtyose vulgaire
- plis au cou antérieur
- paumes hyperlinéaires.
-
Lignes de Dennie-Morgan
-
Exczéma au creux poplité
-
Eczéma sévère sur les bras
-
Eczéma sur les mains
-
-
Dermatite atopique sévère chez un nourrisson
-
Dermatite atopique sur les joues d'un enfant
Examens paracliniques
Le diagnostic de l'eczéma est clinique. Certaines investigations peuvent être tentées en cas de doute sur le diagnostic ou le facteur déclencheur/contributoire[1]:
- un test d'allergie épicutané (en anglais: patch tests) peut mettre en évidence un ou des allergènes de contact
- une culture bactérienne, virale ou fongique est de mise en cas de doute sur une surinfection
- une biopsie cutanée (non indiquée de routine): l'histopathologie observée dans la dermatite atopique est non spécifique.
- Lésions aiguës: légère hyperplasie épidermique, infiltrations de lymphocytes et de macrophages le long du plexus veineux du derme et œdème intercellulaire de l'épiderme (spongiose)
- Lésions chroniques: hyperplasie accrue et hyperkératose de la peau, infiltrat cellulaire inflammatoire dermique persistant avec des lymphocytes et des macrophages, absence de spongiose
Diagnostic
Le diagnostic est généralement clinique et se base sur les divers critères dont certains sont essentiels, comme le prurit, la morphologie et la chronicité[1].
Diagnostic différentiel
Le diagnostic différentiel de la dermatite atopique comprend plusieurs dermatites dont certaines peuvent être surajoutées à la condition de base[8]:
- la dermatite de contact (allergique ou irritative)
- les infections fongiques cutanées (ex: tinea corporis)
- la dermatite séborrhéique
- l'eczéma nummulaire
- certaines éruptions médicamenteuses
- la gale
- le psoriasis
- la dysplasie ectodermique
- le syndrome d'hyper IgE
- le syndrome de Netherton
- le syndrome de Wiskott-Aldrich
Traitement
Le traitement[1]:
- Mesures non pharmacologiques:
- Hygiène de base:
- Bain ou douche tiède de courte durée (5-10 minutes) DIE - cela permet de laver les microorganismes indésirables, les squames, les irritants et les allergènes
- Nettoyant doux - éviter les savons et les parfums (autant que possible) et choisir un pH faible à neutre
- Hydratation:
- Appliquer sur la peau dans les minutes suivant la douche ou le bain, après avoir épongé la peau
- Choisir de préférence un produit non parfumé qui contient des céramides
- Choisir minimalement une crème (plus qu'une lotion) et même une pommade en cas de xérose importante (ou sur une peau inflammée)
- Quantité hebdomadaire de 150-200 g par semaine pour un jeune enfant et 250-500 g pour un enfant plus âgé ou un adulte
- Évitement des facteurs déclencheurs
- Hygiène de base:
- Traitement des lésions:
- Appliquer le traitement immédiatement après la douche ou le bain (si applicable) suivi par l'hydratant
- Corticostéroïdes topiques:
- Application habituellement BID jusqu'à résolution complète de la lésion traitée
- En cas de sensation de brûlure ou de xérose importante, une pommade serait un choix judicieux
- Choisir une molécule plus puissante pour les lésions plus épaisses
- Choisir une molécule plus faible pour le visage ou les plis ainsi que les jeunes enfants
- Inhibiteurs de calcineurine: peuvent être utilisés 2 fois par semaine en entretien sur les sites de récurrence fréquente
- pimécrolimus 1 %
- tacrolimus 0,1 %
- tacrolimus 0,03 %
- Inhibiteur de PDE-4:
- Crisaborole onguent BID
- Antihistaminiques[9]:
- Utilité limitée, sauf en cas de prurit insomniant pour lequel une molécule avec un effet sédatif serait favorisé:
- dose adulte:
- Hydroxyzine 10-25 mg HS
- Doxépine 10-25 mg HS
- dose pédiatrique:
- hydroxyzine 2 mg/kg divisé en 3 prises par jour.
- dose adulte:
- Utilité limitée, sauf en cas de prurit insomniant pour lequel une molécule avec un effet sédatif serait favorisé:
Suivi
Référence en dermatologie s'il y a[9]:
- un mauvais contrôle des crises malgré la prise en charge de première ligne optimisée
- une perte de contrôle des complications infectieuses
- une suspicion de dermatite de contact allergique sous-jacente.
Complications
En raison de la barrière cutanée dysfonctionnelle observée dans la dermatite atopique, les patients courent un risque accru d'infection par des agents pathogènes bactériens, viraux et fongiques[1][10]:
- la surinfection bactérienne (cellulite, impétigo, furoncles, etc.), le plus souvent à S. aureus:
- environ 10 % des personnes en bonne santé sont colonisées par S. aureus par rapport à plus de 90 % des patients atteints de DA.[11]<
- la densité de la colonisation par S. aureus est en corrélation avec la gravité de la dermatite[12]
- en cas d'infections récidivantes, une décolonisation peut être tentée
- la prise en charge se fait par la culture des lésions et l'antibiothérapie topique avec couverture gram+ pour des lésions localisées ou PO pour des lésions étendues (les céphalosporines de 1ére génération représentent un traitement empirique intéressant)
- l'eczéma herpeticum:
- surinfection de l'eczéma par HSV-1
- urgence médicale avec des complications telles que la kérato-conjonctivite, la méningite, l'encéphalite ou la septicémie bactérienne secondaire
- se présente avec une éruption cutanée vésiculeuse, de la fièvre, un malaise généralisé et des adénopathies
- nombreuses érosions monomorphes dites "punched-out" avec une croûte hémorragique
- peuvent être étendues, mais atteinte plus fréquente à la tête, au cou et au tronc
- l'eczéma coxsackium:
- typiquement associé à l'entérovirus coxsackievirus A16
- plus étendu que le classique pied-main-bouche
- vésicules/bulles qui évoluent vers des ulcères et croûtes dans des sites atteints par la dermatite atopique
- évolution bénigne, comme le pied-main-bouche classique
-
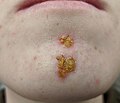
Lésion d'impétigo
-
Eczéma herpeticum
Évolution
Chez plus de la moitié des enfants, l'eczéma et ses symptômes disparaîtront à l'âge adulte. Cependant, il y a persistance accrue de la maladie chez les enfants atteints d'une forme chronique, d'une apparition tardive ou d'une maladie plus grave.[13]
Prévention
Il est essentiel de déterminer les déclencheurs pour un patient atteint de dermatite atopique. La réduction ou l'élimination de ces déclencheurs est une étape importante dans le traitement de la dermatite atopique. Les patients peuvent constater une amélioration de l'état de leur peau et une réduction des poussées s'ils évitent les allergènes (généralement les acariens, les œufs, les arachides, le lait, le poisson, le soja, le riz et le blé) et les irritants (en particulier les produits chimiques, la chaleur, les savons, l'humidité, l'acrylique et la laine).[1]
Notes
Références
- Cette page a été modifiée ou créée le 2021/05/31 à partir de Eczema (StatPearls / Eczema (2020/11/20)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30855797 (livre).
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 et 1,10 Valerie Nemeth et Justin Evans, StatPearls, StatPearls Publishing, (PMID 30855797, lire en ligne)
- ↑ Lawrence F. Eichenfield, Wynnis L. Tom, Sarah L. Chamlin et Steven R. Feldman, « Guidelines of care for the management of atopic dermatitis: section 1. Diagnosis and assessment of atopic dermatitis », Journal of the American Academy of Dermatology, vol. 70, no 2, , p. 338–351 (ISSN 1097-6787, PMID 24290431, Central PMCID 4410183, DOI 10.1016/j.jaad.2013.10.010, lire en ligne)
- ↑ M.-L. Clausen, S. M. Edslev, P. S. Andersen et K. Clemmensen, « Staphylococcus aureus colonization in atopic eczema and its association with filaggrin gene mutations », The British Journal of Dermatology, vol. 177, no 5, , p. 1394–1400 (ISSN 1365-2133, PMID 28317091, DOI 10.1111/bjd.15470, lire en ligne)
- ↑ https://doi.org/10.1016%2Fj.jpeds.2015.03.033
- ↑ https://doi.org/10.1111%2Fj.1346-8138.2011.01202.x
- ↑ https://doi.org/10.1111%2Fj.1346-8138.2011.01202.x
- ↑ (en) « Pityriasis alba | DermNet NZ », sur dermnetnz.org (consulté le 11 août 2021)
- ↑ Jooho P. Kim, Lucy X. Chao, Eric L. Simpson et Jonathan I. Silverberg, « Persistence of atopic dermatitis (AD): A systematic review and meta-analysis », Journal of the American Academy of Dermatology, vol. 75, no 4, , p. 681–687.e11 (ISSN 1097-6787, PMID 27544489, Central PMCID 5216177, DOI 10.1016/j.jaad.2016.05.028, lire en ligne)
- ↑ 9,0 et 9,1 CENTRE INTÉGRÉ UNIVERSITAIRE DE SANTÉ ET DE SERVICES SOCIAUX DE L’ESTRIE – CENTRE HOSPITALIER UNIVERSITAIRE DE SHERBROOKE – SERVICE DE DERMATOLOGIE, ALGORITHMES DE TRAITEMENTS POUR L’APPROCHE DE LA PREMIÈRE LIGNE DERMATOLOGIQUE, Sherbrooke, , 2e éd. (lire en ligne)
- ↑ Peck Y. Ong et Donald Y. M. Leung, « The infectious aspects of atopic dermatitis », Immunology and Allergy Clinics of North America, vol. 30, no 3, , p. 309–321 (ISSN 1557-8607, PMID 20670815, Central PMCID 2913147, DOI 10.1016/j.iac.2010.05.001, lire en ligne)
- ↑ J. Q. Gong, L. Lin, T. Lin et F. Hao, « Skin colonization by Staphylococcus aureus in patients with eczema and atopic dermatitis and relevant combined topical therapy: a double-blind multicentre randomized controlled trial », The British Journal of Dermatology, vol. 155, no 4, , p. 680–687 (ISSN 0007-0963, PMID 16965415, DOI 10.1111/j.1365-2133.2006.07410.x, lire en ligne)
- ↑ S. Wetzel et A. Wollenberg, « [Eczema herpeticatum] », Der Hautarzt; Zeitschrift Fur Dermatologie, Venerologie, Und Verwandte Gebiete, vol. 55, no 7, , p. 646–652 (ISSN 0017-8470, PMID 15150652, DOI 10.1007/s00105-004-0744-1, lire en ligne)
- ↑ Peck Y. Ong et Donald Y. M. Leung, « Bacterial and Viral Infections in Atopic Dermatitis: a Comprehensive Review », Clinical Reviews in Allergy & Immunology, vol. 51, no 3, , p. 329–337 (ISSN 1559-0267, PMID 27377298, DOI 10.1007/s12016-016-8548-5, lire en ligne)