Conjonctivite bactérienne
| Maladie | |
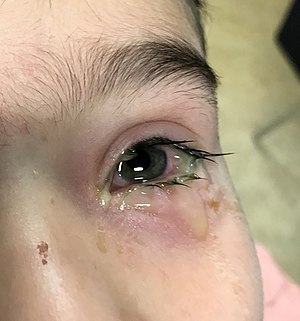 Conjonctivite bactérienne | |
| Caractéristiques | |
|---|---|
| Signes | |
| Symptômes |
|
| Diagnostic différentiel |
Blépharite, Conjonctivite allergique, Épisclérite, Sclérite, Uvéite antérieure, Conjonctivite toxique et chimique, Conjonctivite virale |
| Informations | |
| Terme anglais | Bacterial conjonctivitis |
| SNOMED CT ID | 128350005 |
| Spécialité | Ophtalmologie |
|
| |
La conjonctivite est définie comme une inflammation de la conjonctive bulbaire et/ou palpébrale. Elle a de nombreuses étiologies, y compris l'infection par diverses bactéries, champignons et les virus, ainsi que les insultes toxiques et allergiques. Environ 1% de toutes les visites au cabinet de soins primaires aux États-Unis sont liées à la conjonctivite, touchant environ 6 millions de personnes par an.[1][2]
Seulement 30% environ des patients de soins primaires atteints de conjonctivite infectieuse sont confirmés comme ayant une conjonctivite bactérienne, bien que 80% soient traités avec des antibiotiques.[3][4]
Épidémiologie
- L'incidence estimée de la conjonctivite bactérienne aux États-Unis est de 135 cas pour 10 000 habitants par an[5]
- Différences raciales et sexuelles d'incidence
- La conjonctivite bactérienne survient chez les personnes de toutes races, bien que les différences de fréquences puissent être reflétées par les variations géographiques de la prévalence des agents pathogènes.
- Les mâles et les femelles ont une résistance naturelle égale à la conjonctivite bactérienne.
- Plus fréquente chez les enfants que chez les adultes aux États-Unis
- 23% des cas sont signalés chez les enfants de 0 à 2 ans
- 28% chez les enfants de 3 à 9 ans
- 13% chez les enfants de 10 à 19 ans
- Adultes représentent 36% des cas
- Pathogène
- Enfant : H influenzae, suivi de S pneumoniae, S aureus et Moraxella catarrhalis
- Adultes : S aureus, H influenzae, S pneumoniae et Moraxella
Le praticien doit être vigilant lorsqu'il considère les maladies sexuellement transmissibles causées par N gonorrhoeae et Chlamydia dans les groupes d'âge sexuellement actifs et chez les nouveau-nés qui peuvent avoir été exposés pendant la naissance.[4]
Étiologies
La conjonctivite bactérienne aiguë est principale en raison de :
- staphylococcus aureus
- streptococcus pneumoniae
- haemophilus influenzae
- pseudomonas aeruginosa
- moraxella lacunata
- streptococcus viridans
- proteus mirabilis
Ces organismes peuvent se propager du contact de la main au regard ou à travers la colonisation des tissus muqueux adjacents tels que la muqueuse nasale ou sinusale.
La conjonctivite hyperaiguë est principalement due à neisseria gonorrhoeae, qui est une maladie sexuellement transmissible. neisseria meningitidis est également dans le différentiel et est important à considérer car il peut conduire à une infection méningée ou systémique potentiellement mortelle.
La conjonctivite chronique est principalement due à chlamydia trachomatis. Cependant, les patients chroniquement malades, affaiblis ou hospitaliers peuvent être colonisés par d'autres bactéries virulentes responsables de la conjonctivite chronique. Staphylococcus aureus et Moraxella lacunata peuvent également provoquer une conjonctivite chronique chez les patients atteints de blépharite associée.[6]
Pédiatrie
L'ophtalmie du nouveau-né (conjonctivite néonatale) peut être due à des infections maternelles gonococciques et/ou chlamydiennes. L'ophtalmie du nouveau-né est la conjonctivite susceptible de toucher 20 à 40% des nouveau-nés durant l'accouchement, en cas de filière génitale infectée.[7]
Physiopathologie
Les tissus superficiels de l'œil et les annexes oculaires sont colonisés par une flore normale comme les streptocoques, les staphylocoques et les corynébactéries.
Des altérations de la défense de l'hôte, du titre bactérien ou de l'espèce bactérienne peuvent entraîner une infection clinique. L'altération de la flore peut également résulter d'une contamination externe (par exemple, port de lentilles de contact, natation), de l'utilisation d'antibiotiques topiques ou systémiques, ou se propager à partir de sites infectieux adjacents (par exemple, frottement des yeux).
La principale défense contre l'infection est la couche épithéliale recouvrant la conjonctive. La perturbation de cette barrière peut entraîner une infection. Les défenses secondaires comprennent les mécanismes immunitaires hématologiques portés par le système vasculaire conjonctival, les immunoglobulines à film lacrymal et le lysozyme et l'action de rinçage des larmoiements et des clignements.[4]
Présentation clinique
Facteurs de risque
- Mauvaises habitudes hygiéniques
- Mauvaise hygiène des lentilles de contact
- Cosmétiques contaminés
- Conditions de vie ou sociales surpeuplées telles que les écoles élémentaires, les casernes militaires, etc.
- Maladies oculaires
- Telles qu'une sécheresse oculaire, une blépharite et des anomalies anatomiques de la surface oculaire et des paupières
- Chirurgie oculaire récente, sutures exposées ou corps étrangers oculaires
- Utilisation chronique de médicaments topiques
- Immunosupprimés
- Nouveau-nés[6]
Questionnaire
- Yeux rouges: unilatéraux, bilatéraux ou bilatéraux séquentiels
- Décharge: classiquement purulente, mais peut être muco-purulente mince ou épaisse ou aqueuse
- Irritation, brûlure, picotement, inconfort
- Déchirure
- Sensibilité à la lumière
- Intolérance aux lentilles de contact
- Vision fluctuante ou diminuée[6]
Examen clinique
- Injection conjonctivale bulbaire
- Présence de papilles au niveau de la conjonctive palpébrale
- Écoulement muco-purulent ou aqueux
- Chémosis (oedème de la conjonctive)
- Érythème des paupières[6]
Examens paracliniques
Dans la majorité des cas, il s'agit d'un diagnostic clinique et ne nécessite pas de coloration de Gram ni de cultures.
Coloration de Gram et cultures
- Principalement utilisé dans les cas de conjonctivite atypique tels que hyperaiguë ou chronique/non répondante
- Également important dans la conjonctivite néonatale
Détecteur Adéno RPS
- Peut être utilisé pour établir le diagnostic de conjonctivite virale au lieu de bactérien[6]
Diagnostic différentiel
- Conjonctivite virale
- Blépharite
- Conjonctivite allergique
- Conjonctivite toxique et chimique
- Uvéite antérieure
- Épisclérite
- Sclérite
La conjonctivite virale est beaucoup plus courante que la conjonctivite bactérienne.
Il peut être difficile de se différencier de la conjonctivite bactérienne et ils peuvent coexister en tant que conjonctivite virale avec surinfection bactérienne. L'adénodétecteur RPS peut être utilisé pour identifier certaines souches d'adénovirus responsables de l'infection.[6]
Traitement
- Antibiotiques (topiques pour toutes les causes, sauf gonococciques et chlamydiennes)
Une conjonctivite bactérienne est très contagieuse et des mesures standards de contrôle de l'infection doivent être suivies.
Les patients doivent suivre les consignes suivantes :
- Utiliser un désinfectant pour les mains et/ou se laver les mains après avoir touché leurs yeux ou leurs sécrétions nasales
- Éviter de toucher l'œil non infecté après avoir touché l'œil infecté
- Éviter de partager des serviettes ou des oreillers
- Éviter de nager dans les piscines
Si on ne suspecte ni une infection gonococcique, ni à Chlamydia :
- Moxifloxacine gouttes à 0,5% tid pendant 7 à 10 jours, ou
- Triméthoprime/polymyxine B qid
Une mauvaise réponse clinique après 2 ou 3 jours de traitement, fait suspecter une bactérie résistante, un virus ou une allergie.
Une culture et un antibiogramme doivent ensuite être effectués (si cela n'a pas déjà été fait); les résultats indiquent directement le traitement ultérieur.
Conjonctivite gonococcique de l'adulte:
- Bithérapie avec une seule dose de ceftriaxone 1 g IM plus une fois azithromycine 1 g po
- En cas d'allergie à l'azithromycine ou pour traiter une co-infection chlamydienne probable utiliser la doxycycline 100 mg po bid pendant 7 jours)
- Les fluoroquinolones ne sont plus recommandées parce que la résistance est à présent largement répandue.
- On peut également utiliser une pommade ophtalmique de bacitracine 500 U/g ou de gentamicine à 0,3%, instillée dans l'œil atteint q 2 h en plus du traitement général.
- Les partenaires sexuels doivent également être traités.
- Les patients doivent être évalués à la recherche d'autres maladies sexuellement transmissibles et les autorités locales de santé publique doivent être averties.
Conjonctivite du nouveau-née
- Prévenue par l'utilisation systématique de gouttes de nitrate d'argent ou de pommade à l'érythromycine à la naissance
- Les infections qui se développent en dépit de ce traitement préventif, nécessitent un traitement systémique.
- Pour les infections gonococciques, la ceftriaxone 25 à 50 mg/kg IV ou IM (au maximum 125 mg) est administrée en une seule dose.
- Les infections chlamydiennes sont traitées par l'érythromycine 12,5 mg/kg po ou IV qid pendant 14 jours.
- Les parents doivent également être traités.[7]
Suivi
Étant donné que la grande majorité des cas suivent une évolution bénigne, la plupart des patients reçoivent des médicaments et ne sont invités à revenir pour un suivi qu'en cas d'aggravation des symptômes.
Les patients diagnostiqués avec Chlamydia et Neisseria gonorrhoeae doivent informer leurs partenaires et contacts sexuels de leur diagnostic afin qu'ils puissent être traités et éviter la réinfection.[6]
Références
- ↑ Amy H. Buchanan, « Empanadas », Family Medicine, vol. 51, no 1, , p. 58–58 (ISSN 0742-3225, DOI 10.22454/fammed.2019.164585, lire en ligne)
- ↑ BRYOM BRAMWELL, « INTRACRANIAL TUMORS », The American Journal of the Medical Sciences, vol. 96, no 5, , p. 502–503 (ISSN 0002-9629, DOI 10.1097/00000441-188811000-00008, lire en ligne)
- ↑ A. J. Fornace, K. W. Kohn et H. E. Kann, « DNA single-strand breaks during repair of UV damage in human fibroblasts and abnormalities of repair in xeroderma pigmentosum », Proceedings of the National Academy of Sciences of the United States of America, vol. 73, no 1, , p. 39–43 (ISSN 0027-8424, PMID 1751, Central PMCID PMC335834, DOI 10.1073/pnas.73.1.39, lire en ligne)
- ↑ 4,0 4,1 et 4,2 (en) Karen K Yeung, « Bacterial Conjunctivitis (Pink Eye) », Medscape, (lire en ligne)
- ↑ R. M. Dawson, « The reaction of choline and 3,3-dimethyl-1-butanol with the acetylenzyme from acetylcholinesterase », Journal of Neurochemistry, vol. 25, no 6, , p. 783–787 (ISSN 0022-3042, PMID 1471, DOI 10.1111/j.1471-4159.1975.tb04408.x, lire en ligne)
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 et 6,6 (en) « Bacterial Conjunctivitis - EyeWiki », sur eyewiki.aao.org (consulté le 20 avril 2020)
- ↑ 7,0 et 7,1 « Conjonctivite bactérienne aiguë - Troubles oculaires », sur Édition professionnelle du Manuel MSD (consulté le 20 avril 2020)
