« Utilisateur:Adam Benharrats/Brouillons/Bradycardie (approche clinique) » : différence entre les versions
| Ligne 22 : | Ligne 22 : | ||
# Étiologie médicamenteuse (Béta-bloqueur, BCC) | # Étiologie médicamenteuse (Béta-bloqueur, BCC) | ||
# Atteinte du SNC (⭡ QT, Inversion marqué et symétrique de l'onde T, Onde U proéminente)<ref>{{Citation d'un article|prénom1=J. A.|nom1=Abildskov|prénom2=Kay|nom2=Miller|prénom3=Mary Jo|nom3=Burgess|prénom4=William|nom4=Vincent|titre=The electrocardiogram and the central nervous system|périodique=Progress in Cardiovascular Diseases|volume=13|numéro=2|date=1970-09-01|issn=0033-0620|doi=10.1016/0033-0620(70)90009-5|lire en ligne=https://www.sciencedirect.com/science/article/pii/0033062070900095|consulté le=2024-02-11|pages=210–216}}</ref> | # Atteinte du SNC (⭡ QT, Inversion marqué et symétrique de l'onde T, Onde U proéminente)<ref>{{Citation d'un article|prénom1=J. A.|nom1=Abildskov|prénom2=Kay|nom2=Miller|prénom3=Mary Jo|nom3=Burgess|prénom4=William|nom4=Vincent|titre=The electrocardiogram and the central nervous system|périodique=Progress in Cardiovascular Diseases|volume=13|numéro=2|date=1970-09-01|issn=0033-0620|doi=10.1016/0033-0620(70)90009-5|lire en ligne=https://www.sciencedirect.com/science/article/pii/0033062070900095|consulté le=2024-02-11|pages=210–216}}</ref> | ||
# Ischémie | # Ischémie cardiaque | ||
===Atteintes du nœud sinusal=== | ===Atteintes du nœud sinusal=== | ||
| Ligne 55 : | Ligne 55 : | ||
===Blocs auriculoventriculaires=== | ===Blocs auriculoventriculaires=== | ||
Les étiologies des bloc auriculoventriculaires sont variées mais communes pour chaque type de bloc. Les causes communes auxquelles il faut penser sont : | Les étiologies des bloc auriculoventriculaires sont variées mais ''<u>communes pour chaque type de bloc.</u>'' Les causes communes auxquelles il faut penser sont : | ||
* Maladie chroniques cardiaques | * Maladie chroniques cardiaques | ||
* Fibrose idiopathique | * Fibrose idiopathique | ||
* Bloc AV en post-opératoire (Ex : | * Bloc AV en post-opératoire ''(Ex : Remplacement de valve aortique ou post TAVI)'' | ||
* | *Désordres electrolytiques ''(Ex : Patient connu IRC)'' | ||
{| class="wikitable" | {| class="wikitable" | ||
| Ligne 129 : | Ligne 129 : | ||
=== Facteurs de risque === | === Facteurs de risque === | ||
Les facteurs de risque à rechercher sont : | |||
* | * l'âge pour la maladie du noeud sinusale, la fibrose idiopathique du noeud AV. | ||
* | * l'obésité pour le SAOS | ||
* | * l'hypothyroïdie | ||
* ATCD de MCAS | |||
* ATCD de néoplasie (Métastase cérébrale avec HTIC secondaire) | |||
===Questionnaire<ref name=":5">{{Citation d'un ouvrage|prénom1=Yamama|nom1=Hafeez|prénom2=Shamai A.|nom2=Grossman|titre=StatPearls|éditeur=StatPearls Publishing|date=2023|pmid=29630253|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK493201/|consulté le=2023-11-17}}</ref>=== | ===Questionnaire<ref name=":5">{{Citation d'un ouvrage|prénom1=Yamama|nom1=Hafeez|prénom2=Shamai A.|nom2=Grossman|titre=StatPearls|éditeur=StatPearls Publishing|date=2023|pmid=29630253|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK493201/|consulté le=2023-11-17}}</ref>=== | ||
*Les '''''drapeaux rouges''''' à rechercher à l'histoire ; | |||
* | |||
**Lipothymie/Syncope | **Lipothymie/Syncope | ||
**DRS | **DRS | ||
** | ***Syndrome coronarien aigu | ||
**Dyspnée/Orthopnée/Dyspnée paroxystique nocturne | **Dyspnée/Orthopnée/Dyspnée paroxystique nocturne | ||
**Confusion | **Confusion | ||
*Relation des symptômes avec certains déclencheurs | *Relation des symptômes avec certains déclencheurs | ||
**Médicaments | **Médicaments | ||
** | ***Prise de bétabloqueur, BCC, Digoxine. | ||
* | **Stress émotionnel, Urine, défécation, toux | ||
***Penser au reflexe vaso-vagale avec réponse cardio-inhibitrice. | |||
**Urine, défécation, toux | |||
**Rasage, torsion de la tête, cravate serrée | **Rasage, torsion de la tête, cravate serrée | ||
***Penser à l'hypersensibilité du sinus carotidien | |||
**Céphalée matinale, fatigue | **Céphalée matinale, fatigue | ||
***Penser au SAOS | |||
* Revue des systèmes pour étiologie systémique de bradycardie | * Revue des systèmes pour étiologie systémique de bradycardie | ||
**Désordres électrolytiques ; | **Désordres électrolytiques ; | ||
***Paresthésie, convulsions, manifestations neuromusculaires | ***Paresthésie, convulsions, manifestations neuromusculaires | ||
**Congénitale ; | **Congénitale ; | ||
*** | ***Cardiopathie congénitale (''Ex: Communication interauriculaire, Transposition des gros vaisseaux''<ref>{{Citation d'un article|prénom1=Steven K.|nom1=Carlson|prénom2=Akash R.|nom2=Patel|prénom3=Philip M.|nom3=Chang|titre=Bradyarrhythmias in Congenital Heart Disease|périodique=Cardiac Electrophysiology Clinics|volume=9|numéro=2|date=2017-06|issn=1877-9190|pmid=28457234|doi=10.1016/j.ccep.2017.02.002|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/28457234/|consulté le=2024-02-11|pages=177–187}}</ref>) | ||
**Infectieux ; | **Infectieux ; | ||
***Température, Frissons, | ***Température, Frissons | ||
***Voyage récent (Dengue, malaria, typhoïde), Randonnée récente (Lyme) | ***Toux & expectoration (Penser à la pneumonie à légionella<ref>{{Citation d'un lien web|langue=francais|titre=Infections par Legionella | ||
(Maladie du légionnaire)|url=https://www.msdmanuals.com/fr/professional/maladies-infectieuses/bacilles-gram-n%C3%A9gatifs/infections-par-legionella#:~:text=Symptomatologie%20des%20infections%20%C3%A0%20Legionella&text=Une%20bradycardie%20relative%20par%20rapport,%C3%A2g%C3%A9es%20et%20les%20patients%20immunod%C3%A9prim%C3%A9s.|site=Merck Manual}}</ref>) | |||
***Voyage récent (Dengue, malaria, typhoïde), Randonnée récente (Lyme). | |||
**Auto-immunes/Rhumatologique | **Auto-immunes/Rhumatologique | ||
***Arthralgie/Rash/photosensibilité | ***Arthralgie/Rash/photosensibilité (LED, Arthrite rhumatoïde, sarcoidose<ref>{{Citation d'un article|prénom1=Monika|nom1=Gawałko|prénom2=Paweł|nom2=Balsam|prénom3=Piotr|nom3=Lodziński|prénom4=Marcin|nom4=Grabowski|titre=Cardiac Arrhythmias in Autoimmune Diseases|périodique=Circulation Journal|volume=advpub|date=2020|doi=10.1253/circj.CJ-19-0705|lire en ligne=https://www.jstage.jst.go.jp/article/circj/advpub/0/advpub_CJ-19-0705/_html/-char/en|consulté le=2024-02-11|pages=CJ–19–0705}}</ref>) | ||
=== Examen clinique === | |||
À l'examen physique, il est pertinent de rechercher les éléments suivants : | |||
=== Examen clinique | |||
'''Consultez la bannière ci-dessus pour plus de détails.''' | '''Consultez la bannière ci-dessus pour plus de détails.''' | ||
Version du 11 février 2024 à 18:02
| Approche clinique | |
| Caractéristiques | |
|---|---|
| Symptômes discriminants | Confusion, Frissons, Dyspnée (symptôme), Céphalée (symptôme), Voyage, Lipothymie (symptôme), Syncope (symptôme), Fatigue (symptôme), Arthralgie (symptôme), Douleur thoracique (symptôme), ... [+] |
| Signes cliniques discriminants |
Obésité, Tachycardie (signe clinique), Sommeil, Altération de l'état de conscience (signe clinique), Bradycardie (signe clinique), Hypotension artérielle (signe clinique), Souffle cardiaque (signe clinique), Rythme cardiaque irrégulier (signe clinique), Température corporelle élevée (signe clinique), Cachexie (signe clinique), ... [+] |
| Examens paracliniques |
ECG |
| Informations | |
| Terme anglais | Bradycardia |
| Spécialités | Cardiologie, médecine d'urgence |
|
| |
La bradycardie est un rythme cardiaque anormalement bas. Sa définition varie selon l'âge du patient :
- Adultes: < 50 bpm et / ou une pause sinusale de > 3 secondes (selon l'AHA)[1][note 1] mais ce rythme peut descendre encore plus bas lors du sommeil.
- Enfants[2]: à l'éveil
- 0 - 3 ans : < 100 bpm
- 3 - 9 ans: < 60 bpm
- 9 - 16 ans: < 60 bpm
Étiologies
À des fin pratiques on peut classifier les bradycardies selon 2 grandes catégories soit : les atteintes du nœud sinusal et les bradycardies attribuables aux blocages du nœud AV.[3]
♥ Drapeaux rouges à immédiatement reconnaitre sont :
- Hyperkaliémie
- Étiologie médicamenteuse (Béta-bloqueur, BCC)
- Atteinte du SNC (⭡ QT, Inversion marqué et symétrique de l'onde T, Onde U proéminente)[4]
- Ischémie cardiaque
Atteintes du nœud sinusal
| Origine | Étiologies |
|---|---|
| Extrinsèque |
|
| Intrinsèque |
|
Blocs auriculoventriculaires
Les étiologies des bloc auriculoventriculaires sont variées mais communes pour chaque type de bloc. Les causes communes auxquelles il faut penser sont :
- Maladie chroniques cardiaques
- Fibrose idiopathique
- Bloc AV en post-opératoire (Ex : Remplacement de valve aortique ou post TAVI)
- Désordres electrolytiques (Ex : Patient connu IRC)
| Type | Bloc | Critères | Image | Commentaire |
|---|---|---|---|---|
| Incomplet | Bloc AV du 1er degré |
|
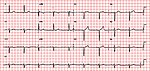
|
|
| Bloc AV du 2e degré (Mobitz 1) |
|
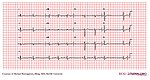
|
| |
| Bloc AV du 2e degré (Mobitz 2) |
|
| ||
| Complet | Bloc AV de haut grade |
|
||
| Bloc AV du 3e degré |
|
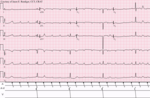
|
| |
 | ||||
Physiopathologie
La fréquence cardiaque est principalement contrôlée par deux composantes, soit le système de conduction cardiaque et les influx du système nerveux (sympathique et parasympathique)[5]. De manière générale, le système de conduction cardiaque est composé de fibres de conduction spécialisés avec des propriétés intrinsèques d’automaticité qui permettent au cœur d’initier une impulsion électrique et propager celle-ci pour créer une contraction mécanique cardiaque synchronisée.[6]

À l’origine de chaque battement cardiaque il y a une impulsion électrique qui est initiée dans le nœud sinusal (rythme intrinsèque de 60 à 100 battements/minute), située dans la jonction latérale entre la veine cave supérieure et l’oreillette droite, qui va atteindre le nœud AV à travers les faisceaux internodaux et accessoirement à l’oreillette gauche par le faisceau de Bachmann[6].
Le nœud AV (rythme intrinsèque de 40 à 60 battements/minute) permet de transmettre l’impulsion des oreillettes aux ventricules, de retarder l’impulsion cardiaque (pour permettre un remplissage ventriculaire adéquat) et limite la quantité de stimulation qui parvient aux ventricules. Cela permet donc d’éviter que des arythmies auriculaires puissent être transmises aux ventricules et causer des arythmies ventriculaires.[5]
Le faisceau de His qui est la continuité du nœud AV se divise en branche gauche et droite, qui longent tous les deux le septum interventriculaire jusqu’à ce que la branche gauche se divise en faisceau antérieur et postérieur. La branche droite garde un faisceau unique jusqu’à ce qu’elle se divise en petits faisceaux qui se mélangent dans les fibres de Purkinje[5].
Les fibres de Purkinje sont le dernier élément du système de conduction cardiaque et permettent de transmettre le stimulus électrique pour pouvoir dépolariser les ventricules. Lorsqu’il y a une dysfonction ou un ralentissement significatif au niveau du nœud sinusal, c’est un autre foyer d’automaticité (pacemaker physiologique) qui prendra le relai pour déterminer la fréquence cardiaque. À titre d’exemple, chez un patient avec un bloc AV de 3eme degré[note 2], ce sera un pacemaker physiologique accessoire situé plus bas que le nœud AV qui prendra les commandes, ce qui va créer ce qu’on appelle un rythme d’échappement jonctionnel[5].
Évaluation clinique
En cas de bradycardie, il est crucial de compléter une histoire et un examen physique détaillé [I, Opinion d'expert, ACC][3].
Facteurs de risque
Les facteurs de risque à rechercher sont :
- l'âge pour la maladie du noeud sinusale, la fibrose idiopathique du noeud AV.
- l'obésité pour le SAOS
- l'hypothyroïdie
- ATCD de MCAS
- ATCD de néoplasie (Métastase cérébrale avec HTIC secondaire)
Questionnaire[7]
- Les drapeaux rouges à rechercher à l'histoire ;
- Lipothymie/Syncope
- DRS
- Syndrome coronarien aigu
- Dyspnée/Orthopnée/Dyspnée paroxystique nocturne
- Confusion
- Relation des symptômes avec certains déclencheurs
- Médicaments
- Prise de bétabloqueur, BCC, Digoxine.
- Stress émotionnel, Urine, défécation, toux
- Penser au reflexe vaso-vagale avec réponse cardio-inhibitrice.
- Rasage, torsion de la tête, cravate serrée
- Penser à l'hypersensibilité du sinus carotidien
- Céphalée matinale, fatigue
- Penser au SAOS
- Médicaments
- Revue des systèmes pour étiologie systémique de bradycardie
- Désordres électrolytiques ;
- Paresthésie, convulsions, manifestations neuromusculaires
- Congénitale ;
- Cardiopathie congénitale (Ex: Communication interauriculaire, Transposition des gros vaisseaux[8])
- Infectieux ;
- Température, Frissons
- Toux & expectoration (Penser à la pneumonie à légionella[9])
- Voyage récent (Dengue, malaria, typhoïde), Randonnée récente (Lyme).
- Auto-immunes/Rhumatologique
- Arthralgie/Rash/photosensibilité (LED, Arthrite rhumatoïde, sarcoidose[10])
- Désordres électrolytiques ;
Examen clinique
À l'examen physique, il est pertinent de rechercher les éléments suivants :
Consultez la bannière ci-dessus pour plus de détails.
- Stabilité du patient
- Signes vitaux
- État de conscience
- Température des extrémités
- Auscultation cardiaque/pulmonaire
- Régularité
- Présence de bruits surajoutés
- Souffles systolique/diastolique
- Massage carotidien (Si suspicion clinique d’hypersensibilité du sinus carotidien)
- Toujours une faire une auscultation carotidienne avant pour éliminer un souffle!
- Changements orthostatiques dans la pression artérielle ou fréquence cardiaque
À l'examen physique, il est pertinent de rechercher les éléments suivants :
- à l'examen clinique 1 (ceci est une balise de type examen clinique, modifiez-la et copiez-la) :
- le signe clinique discriminant 1 (modifiez et copiez cette balise de signe clinique discriminant) indique la présence potentielle de l'étiologie 1
- le signe clinique discriminant 2 évoque l'étiologie 2
- à l'examen clinique 2 :
- le signe clinique discriminant 3 est caractéristique des étiologies 3 et 4
- le signe clinique discriminant 4 et une drapeau rouge et doit toujours être recherché car il peut signifier l'étiologie grave 5
- ...
Examens paracliniques[3]
Toute contribution serait appréciée.
| Description: | Cette section décrit les examens paracliniques (ex. laboratoires, imageries, etc.) à effectuer pour cette approche clinique. Les signes paracliniques discriminants orientant vers une étiologie particulière ou une complication sont listés. |
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen paraclinique, Signe paraclinique discriminant |
| Commentaires: |
|
| Exemple: | Les examens paracliniques suggérés dans le cas d'une céphalée aiguë sont :
|
- Un ECG 12 dérivations est effectué pour préciser le diagnostic :
- Bilans sanguins de base:
- FSC, Créatinine, E+ élargies (Na, K,Cl,Mg,PO4), Gaz veineux, troponines, INR, PTT, TSH
- Pensez aux étiologies réversibles de bradycardie qui représentent des urgences vitales
- Hyperkaliémie
- Ischémie myocardique
- Intoxication aux BB, BCC & Digoxin
- Atteinte SNC (Reflexe Cushing)
- Bilan additionnel selon suspicion clinique ;
- TSH/T4, Dosage digoxine, Sérologie Lyme, ANA, etc.
- Si bradycardie symptomatique intermittente possible de faire un monitorage cardiaque (important d’établir une corrélation entre les symptômes et la fréquence cardiaque ou l’anomalie de conduction) :
- Holter (24h à 72h)
- Moniteur en boucle externe (semaine à mois)
- Épreuve d’effort
- Pour le diagnostic d’une incompétence chronotropique ou la fréquence cardiaque maximale est <80 % de la fréquence cardiaque prédite pour l’âge (220-age).
- À suspecter si les symptômes sont présents durant ou après exercice
- ETT
- Indications ; bloc AV de 2e degré Mobitz Type II, Bloc AV haut degré, Bloc AV 3e degré et un Bloc de branche gauche de novo,
- Saturométrie nocturne
- Lorsque suspicion d’apnée du sommeil
- Étude electrophysiologique (EPS)
- Souvent non nécessaire mais peut être effectué lorsque les tests non invasifs sont non concluants.
- Peut identifier une dysfonction au nœud sinusal, à la conduction atrio-ventriculaire et localiser anatomiquement n’importe quel défaut de conduction.
Les examens paracliniques suggérés sont :
- l'examen paraclinique 1 (Ceci est une balise de type examen paraclinique que vous devez modifier et pouvez copier) :
- le signe paraclinique discriminant 1 (Ceci est une balise de type signe clinique discriminant que vous devez utiliser et pouvez copier) sera typiquement entre 3,5 et 4,5 pour l'étiologie 1, mais au dessus de 8 pour l'étiologie 2
- le signe paraclinique discriminant 2 sera négative pour l'étiologie 3
- l'examen paraclinique 2 :
- le signe paraclinique discriminant 3 évoque la présence de l'étiologie grave 3
- le signe paraclinique discriminant 4 sera parfois trouvée sur l'incidence latérale lorsque l'étiologie 4 est en cause
Drapeaux rouges
Toute contribution serait appréciée.
| Description: |
|
| Formats: | Liste à puces |
| Balises sémantiques: | Drapeau rouge |
| Commentaires: |
|
| Exemple: | Les drapeaux rouges des patients qui se présentent en céphalée aiguë sont :
|
Les drapeaux rouges à surveiller sont :
- le drapeau rouge 1 (modifiez et copiez cette balise pour en définir d'autres) évoque la présence de l'étiologie grave 1
- le drapeau rouge 2 évoque la présence de l'étiologie grave 2
- ...
Consultez la bannière ci-dessus pour plus de détails.
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Traitement
Traitement aigu
Traitement en aigu pour patients hémodynamiquement instables[11] :
| Ligne | Traitement | Commentaires |
|---|---|---|
| 1ère | Atropine 1 mg IV q3-5 minutes (max 3 mg) |
|
| 2e | Cardiostimulateur externe | |
| Dopamine 5-20 mcg/kg/min IV |
| |
| Dopamine 2-10 mcg/min IV |
| |
| 3e | Isoprotérénol 1 mg IV q3-5 minutes (max 3 mg) |
|
Traitement chronique
Les indications pour pacemaker permanent sont [11]:
- bradycardie sinusale symptomatique avec une corrélation claire entre les symptômes et la bradycardie
- bradycardie symptomatique induits par une médication indispensable pour le patient.
- bradycardie symptomatique chez les patients avec fibrillation auriculaire
- bloc AV acquis du 2e degré mobitz II, Bloc AV haut grade, du 3e degrés non attribuables à des causes réversibles peu importe les symptômes.
- maladies neuromusculaire associé à des bloc AV du 2e ou 3e degré (dystrophie myotonique musculaire, Kearns-Sayre syndrome, etc.)
Traitement des étiologies
| Étiologie | Description |
|---|---|
| Étiologie 1 |
|
| Étiologie 2 |
|
| ... | ... |
Particularités
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des particularités concernant la gestion de l'approche clinique pour certaines clientèles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Gériatrie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section mentionne les particularités concernant la gestion de l'approche clinique chez une clientèle gériatrique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Pédiatrie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section mentionne les particularités concernant la gestion de l'approche clinique chez une clientèle pédiatrique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Notes
- ↑ La définition de FR < 60 bpm est couramment mentionnée. Cependant, des études populationnelles démontrent que des valeurs de < 60 sont très fréquentes et que des pauses sinusales de 2-3 secondes le sont également chez des sujets âgés en santé et des sportifs.
- ↑ Dissociation complète entre les oreillettes et le ventricule.
Références
- ↑ 1,0 1,1 et 1,2 (en) Fred M. Kusumoto, Mark H. Schoenfeld, Coletta Barrett et James R. Edgerton, « 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society », Circulation, vol. 140, no 8, (ISSN 0009-7322 et 1524-4539, DOI 10.1161/CIR.0000000000000628, lire en ligne) Erreur de référence : Balise
<ref>incorrecte : le nom « :0 » est défini plusieurs fois avec des contenus différents. - ↑ « Approach to Bradycardia | Learn Pediatrics », sur learn.pediatrics.ubc.ca (consulté le 6 janvier 2023)
- ↑ 3,0 3,1 et 3,2 (en) Fred M. Kusumoto, Mark H. Schoenfeld, Coletta Barrett et James R. Edgerton, « 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society », Circulation, vol. 140, no 8, (ISSN 0009-7322 et 1524-4539, DOI 10.1161/CIR.0000000000000628, lire en ligne)
- ↑ J. A. Abildskov, Kay Miller, Mary Jo Burgess et William Vincent, « The electrocardiogram and the central nervous system », Progress in Cardiovascular Diseases, vol. 13, no 2, , p. 210–216 (ISSN 0033-0620, DOI 10.1016/0033-0620(70)90009-5, lire en ligne)
- ↑ 5,0 5,1 5,2 et 5,3 « MODELISATION DE L’ACTIVITE ELECTRIQUE DU COEUR ET DE SA REGULATION PAR LE SYSTEME NERVEUX AUTONOME », theses.hal.science (consulté le 10 novembre 2022)
- ↑ 6,0 et 6,1 « physiologie cardio-vasculaire », sur facmed.univ-constantine3.dz (consulté le 10 novembre 2022)
- ↑ Yamama Hafeez et Shamai A. Grossman, StatPearls, StatPearls Publishing, (PMID 29630253, lire en ligne)
- ↑ Steven K. Carlson, Akash R. Patel et Philip M. Chang, « Bradyarrhythmias in Congenital Heart Disease », Cardiac Electrophysiology Clinics, vol. 9, no 2, , p. 177–187 (ISSN 1877-9190, PMID 28457234, DOI 10.1016/j.ccep.2017.02.002, lire en ligne)
- ↑ « Infections par Legionella (Maladie du légionnaire) », sur Merck Manual
- ↑ Monika Gawałko, Paweł Balsam, Piotr Lodziński et Marcin Grabowski, « Cardiac Arrhythmias in Autoimmune Diseases », Circulation Journal, vol. advpub, , CJ–19–0705 (DOI 10.1253/circj.CJ-19-0705, lire en ligne)
- ↑ 11,0 et 11,1 (en) « UpToDate: Industry-leading clinical decision support », sur www.wolterskluwer.com (consulté le 17 novembre 2023)
