« Rupture du tendon rotulien » : différence entre les versions
(Importé depuis StatPearls) Balise : Importé avec ContentImporter |
m (→Examens paracliniques : déplacement de l'image dans le tableau) |
||
| (40 versions intermédiaires par 4 utilisateurs non affichées) | |||
| Ligne 2 : | Ligne 2 : | ||
| page = {{FULLPAGENAME}} <!-- Ne pas supprimer --> | | page = {{FULLPAGENAME}} <!-- Ne pas supprimer --> | ||
| nom = {{SUBPAGENAME}} | | nom = {{SUBPAGENAME}} | ||
| acronyme = | | acronyme = | ||
| image = | | image = Knee diagram.png | ||
| description_image = | | description_image = Tendon rotulien | ||
| wikidata_id = Q1748911 | | wikidata_id = Q1748911 | ||
| autres_noms = | | autres_noms = Rupture du tendon patellaire | ||
| terme_anglais = | | terme_anglais = Patellar tendon rupture | ||
| spécialités = Traumatologie, Chirurgie orthopédique, Médecine d'urgence, Physiothérapie, Physiatrie | |||
| spécialités = | |||
| version_de_classe = 3 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | | version_de_classe = 3 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | ||
| démo = 0 | |||
| révision_par_le_comité_éditorial = Sujet:Vq4iiuzpcgsjrrr3 | |||
| révision_par_le_comité_éditorial_date = 2022-11-20 | |||
}} | }} | ||
La rupture du tendon rotulien implique une déchirure complète du tendon qui va du pôle inférieur de la rotule à la tubérosité tibiale. | |||
Le mécanisme extenseur du genou est composé du muscle quadriceps, du tendon du quadriceps, | == Anatomie pertinente == | ||
Le mécanisme extenseur du genou est composé du muscle quadriceps, du tendon du quadriceps, des rétinaculums médial et latéral, de la rotule, du tendon rotulien et de la tubérosité tibiale<ref name=":3">{{Citation d'un article|prénom1=Matthew D.|nom1=LaPrade|prénom2=Samantha L.|nom2=Kallenbach|prénom3=Zachary S.|nom3=Aman|prénom4=Gilbert|nom4=Moatshe|titre=Biomechanical Evaluation of the Medial Stabilizers of the Patella|périodique=The American Journal of Sports Medicine|volume=46|numéro=7|date=06 2018|issn=1552-3365|pmid=29554436|doi=10.1177/0363546518758654|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29554436/|consulté le=2020-07-14|pages=1575–1582}}</ref><ref name=":0">{{Citation d'un lien web|langue=en|nom1=H|prénom1=Hsu|nom2=Rm|prénom2=Siwiec|titre=Patellar Tendon Rupture|url=https://pubmed.ncbi.nlm.nih.gov/30020647/|site=PubMed|date=2020 Jan|pmid=30020647|consulté le=2020-07-14}}</ref>. Le mécanisme extenseur du genou est essentiel à la fonction du membre inférieur, y compris la démarche. Il est seul responsable de l'extension du genou ainsi que de la résistance à la flexion du genou, un aspect crucial de la position debout avec un genou fléchi<ref name=":1">{{Citation d'un article|prénom1=Andrea|nom1=Redler|prénom2=Lorenzo|nom2=Proietti|prénom3=Daniele|nom3=Mazza|prénom4=Guido|nom4=Koverech|titre=Rupture of the Patellar Tendon After Platelet-Rich Plasma Treatment: A Case Report|périodique=Clinical Journal of Sport Medicine: Official Journal of the Canadian Academy of Sport Medicine|volume=30|numéro=1|date=2020-01|issn=1536-3724|pmid=30531394|doi=10.1097/JSM.0000000000000703|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30531394/|consulté le=2020-07-14|pages=e20–e22}}</ref>. | |||
Le muscle quadriceps est composé de quatre muscles distincts d'origines différentes mais d'un point d'insertion commun sur la rotule à travers le tendon du quadriceps | Le muscle quadriceps est composé de quatre muscles distincts d'origines différentes, mais dotés d'un point d'insertion commun sur la rotule à travers le tendon du quadriceps<ref name=":0" />. | ||
Les muscles du quadriceps et leurs origines d'attache musculaire sont les suivants<ref name=":3" /><ref name=":0" />: | |||
* le droit fémoral (épine iliaque antéro-inférieure et rebord acétabulaire supérieur) | |||
* le vaste latéral (ligne intertrochantérienne et aspect latéral de la ligne âpre) | |||
* le vaste intermédiaire (aspect antérieur et latéral de la diaphyse fémorale proximale) | |||
* le vaste médial (ligne intertrochantérienne et aspect médial de la ligne âpre<ref name=":0" />). | |||
Les rétinaculums médial et latéral sont de leurs côtés respectifs de la rotule et se poursuivent avec le fascia de leur vaste respectif jusqu'au tibia et à la rotule<ref name=":3" />. Ce sont des stabilisateurs rotuliens mineurs. S'ils sont intacts, les rétinaculums peuvent assurer une extension du genou et une élévation active de la jambe en extension (''straight leg raise test'') malgré une fracture de la rotule ou une rupture du tendon du quadriceps<ref name=":0" />. | |||
La rotule est un os sésamoïde. Sa fonction est d'augmenter le bras de levier du genou, augmentant ainsi l'avantage mécanique et la force du quadriceps en extension. La rotule commence à engager la trochlée à 20 degrés de flexion et est complètement engagée à 40 degrés de flexion. Les forces de réaction articulaire dans l'articulation fémoro-patellaire peuvent atteindre jusqu'à trois fois le poids corporel avec la montée d'un escalier et sept fois le poids corporel avec une flexion profonde. | |||
Le tendon rotulien est par définition un ligament, car il relie deux os, soit la rotule et la tubérosité tibiale. Le tendon rotulien mesure environ 30 mm de largeur et 50 mm de longueur, avec une épaisseur de 5 à 7 mm. L'origine sur le pôle inférieur de la rotule est juxtaposée sur le cartilage articulaire du côté profond et s'harmonise avec le périoste antérieur de la rotule. L'insertion tibiale est plus étroite et s'étend sur l'ensemble de la tubérosité tibiale, reliant les muscles du quadriceps à la jambe<ref name=":0" />. | |||
Le tendon rotulien | |||
== Épidémiologie == | == Épidémiologie == | ||
La rupture du tendon du quadriceps a tendance à être plus courante que les ruptures du tendon rotulien. Les ruptures tendineuses du quadriceps affectent généralement 1,3% de la population chaque année, tandis que les ruptures tendineuses rotuliennes ont tendance à toucher moins de 0,5%<ref name=":0" />. | |||
= | La rupture du tendon rotulien est plus fréquemment rencontrée chez les hommes dans leur troisième ou quatrième décennie de vie. Les hommes sont plus souvent touchés que les femmes, le raisonnement sous-jacent étant que les hommes sont physiquement plus forts et plus sensibles à la rupture du mécanisme extenseur. De plus, les femmes ont une plus grande laxité ligamentaire et les changements hormonaux dus au cycle menstruel peuvent être protecteurs<ref name=":0" />. | ||
Les fractures de la rotule sont deux fois plus courantes que les ruptures tendineuses<ref name=":9">{{Citation d'un article|prénom1=Omar A.|nom1=Behery|prénom2=Oren I.|nom2=Feder|prénom3=Bryan G.|nom3=Beutel|prénom4=David H.|nom4=Godfried|titre=Combined Tibial Tubercle Fracture and Patellar Tendon Avulsion: Surgical Technique and Case Report|périodique=Journal of Orthopaedic Case Reports|volume=8|numéro=3|date=2018-05|issn=2250-0685|pmid=30584509|pmcid=6298703|doi=10.13107/jocr.2250-0685.1090|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30584509/|consulté le=2020-07-14|pages=18–22}}</ref>. | |||
== Étiologies == | |||
La rupture du tendon rotulien est généralement le résultat d'une tendinose sous-jacente ou d'un tendon globalement affaibli placé sous des {{Étiologie|nom=force de traction élevée sur le quadriceps|principale=0|affichage=forces de traction élevée sur le quadriceps}}<ref name=":0" />. Une inflammation chronique, telle qu'une {{Étiologie|nom=tendinopathie rotulienne|principale=0}}, conduit à un tendon affaibli et peut augmenter la probabilité de rupture du tendon. Certaines conditions médicales peuvent conduire à une dégénérescence tendineuse et prédisposer également un individu à une rupture de tendon<ref name=":0" /> (voir facteurs de risque ci-bas). | |||
Les ruptures du tendon rotulien sont mieux classées en déchirures aiguës ou chroniques, en fonction du temps écoulé depuis la rupture. Il existe des opinions divergentes sur la définition d'une rupture tendineuse aiguë ou chronique; en général, les ruptures chroniques sont celles qui se manifestent six semaines après la blessure<ref name=":0" />. | |||
== Physiopathologie == | == Physiopathologie == | ||
Une perturbation du mécanisme extenseur du genou peut survenir à différents endroits. Les trois zones de perturbation les plus courantes sont la rotule, le tendon du quadriceps et le tendon rotulien<ref name=":8">{{Citation d'un article|prénom1=Lawrence|nom1=Camarda|prénom2=Antonio|nom2=D'Arienzo|prénom3=Salvatore|nom3=Morello|prénom4=Marco|nom4=Guarneri|titre=Bilateral ruptures of the extensor mechanism of the knee: A systematic review|périodique=Journal of Orthopaedics|volume=14|numéro=4|date=2017-12|issn=0972-978X|pmid=28819342|pmcid=5548366|doi=10.1016/j.jor.2017.07.008|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/28819342/|consulté le=2020-07-14|pages=445–453}}</ref>. | |||
== | La rupture du tendon rotulien se produit à la suite d'une surcharge de traction sur le mécanisme extenseur. Ceci est généralement le résultat d'une dégénérescence chronique du tendon<ref name=":11">{{Citation d'un article|prénom1=Sarah|nom1=Morton|prénom2=Sean|nom2=Williams|prénom3=Xavier|nom3=Valle|prénom4=David|nom4=Diaz-Cueli|titre=Patellar Tendinopathy and Potential Risk Factors: An International Database of Cases and Controls|périodique=Clinical Journal of Sport Medicine: Official Journal of the Canadian Academy of Sport Medicine|volume=27|numéro=5|date=2017-09|issn=1536-3724|pmid=28151759|doi=10.1097/JSM.0000000000000397|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/28151759/|consulté le=2020-07-14|pages=468–474}}</ref>. Le mécanisme de rupture le plus fréquent survient dans le contexte d'une contraction soudaine du quadriceps avec le genou en position fléchie. Puisque la plus grande force sur le tendon rotulien est observée lorsque le genou est fléchi de plus de 60 degrés, la majorité des ruptures du tendon rotulien se produisent avec le genou en position fléchie. Cela peut être vu dans les cas où une personne monte un escalier, atterrit d'un saut ou s'arrête soudainement pour changer de direction en courant. | ||
La rupture du tendon rotulien peut se produire à trois endroits distincts : le tiers proximal, le tiers moyen et le tiers distal<ref name=":0" />. L'avulsion proximale du tendon, avec ou sans fracture du pôle inférieur de la rotule est le site le plus fréquent, car la tension à l'interface rotule-tendon-pôle inférieur est de trois à quatre fois plus élevée qu'au tiers moyen du tendon<ref name=":6">{{Citation d'un article|prénom1=Mohamed Abdelhamid Ali|nom1=Yousef|titre=Combined avulsion fracture of the tibial tubercle and patellar tendon rupture in pediatric population: case series and review of literature|périodique=European Journal of Orthopaedic Surgery & Traumatology: Orthopedie Traumatologie|volume=28|numéro=2|date=2018-02|issn=1633-8065|pmid=28956182|doi=10.1007/s00590-017-2048-z|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/28956182/|consulté le=2020-07-14|pages=317–323}}</ref>. | |||
== Présentation clinique == | |||
=== Facteurs de risque === | |||
Les facteurs de risque de la rupture du tendon rotulien sont les suivants<ref name=":5">{{Citation d'un lien web|langue=en|nom1=Jd|prénom1=Pope|nom2=Y|prénom2=El Bitar|titre=Quadriceps Tendon Rupture|url=https://pubmed.ncbi.nlm.nih.gov/29494011/|site=PubMed|date=2020 Jan|pmid=29494011|consulté le=2020-07-14}}</ref><ref name=":2">{{Citation d'un article|prénom1=Eyad|nom1=Alqasim|prénom2=Abdulla|nom2=Aljowder|prénom3=Naji|nom3=Alammari|prénom4=Amani A.|nom4=Joudeh|titre=Total patellectomy with extensor mechanism reconstruction following pathological fracture due to patellar Ewing's sarcoma|périodique=BMJ case reports|volume=2018|date=2018-02-07|issn=1757-790X|pmid=29437710|pmcid=5836618|doi=10.1136/bcr-2017-222853|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29437710/|consulté le=2020-07-14}}</ref><ref name=":6" /><ref name=":7">{{Citation d'un article|prénom1=Mohamed Abdelhamid|nom1=Ali Yousef|prénom2=Scott|nom2=Rosenfeld|titre=Acute traumatic rupture of the patellar tendon in pediatric population: Case series and review of the literature|périodique=Injury|volume=48|numéro=11|date=2017-11|issn=1879-0267|pmid=28888715|doi=10.1016/j.injury.2017.08.069|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/28888715/|consulté le=2020-07-14|pages=2515–2521}}</ref><ref name=":0" /> : | |||
* le {{Facteur de risque|nom=Lupus érythémateux disséminé|affichage=lupus érythémateux disséminé}} | |||
* | * la {{Facteur de risque|nom=Polyarthrite rhumatoïde|affichage=polyarthrite rhumatoïde}} | ||
* | * l'{{Facteur de risque|nom=Insuffisance rénale chronique|affichage=insuffisance rénale chronique}} | ||
* | * le diabète de type 2 | ||
* | * la {{Facteur de risque|nom=Dialyse|affichage=dialyse}} | ||
* | * l'{{Facteur de risque|nom=Corticostéroïdes systémiques|affichage=utilisation chronique de corticostéroïdes}} | ||
* | * l'usage d'antibiotiques ({{Facteur de risque|nom=Fluoroquinolones|affichage=fluoroquinolones}}) | ||
* les {{Facteur de risque|nom=Injections de corticostéroïdes|affichage=injections de corticostéroïdes}} | |||
* la {{Facteur de risque|nom=tendinopathie rotulienne|affichage=tendinopathie rotulienne}} | |||
* la tendinose rotulienne. | |||
=== Questionnaire === | |||
Au questionnaire, les patients mentionneront généralement<ref name=":12">{{Citation d'un article|prénom1=Abhiram R.|nom1=Bhashyam|prénom2=Michael J.|nom2=Weaver|titre=Knee pain after a fall|périodique=BMJ (Clinical research ed.)|volume=360|date=03 22, 2018|issn=1756-1833|pmid=29567767|doi=10.1136/bmj.k775|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29567767/|consulté le=2020-07-14|pages=k775}}</ref><ref name=":0" />: | |||
* une {{Symptôme|nom=Gonalgie (symptôme)|localisation=genou|affichage=douleur au genou}} ou {{Symptôme|nom=Gonalgie (symptôme)|localisation=infrapatellaire|affichage=infrapatellaire}} | |||
* de l'{{Symptôme|nom=oedème articulaire|affichage=oedème du genou|localisation=genou}} | |||
* une {{Symptôme|nom=mise en charge|localisation=membre inférieur|affichage=mise en charge impossible|inversion=1}} | |||
* une faiblesse ou une {{Symptôme|nom=extension|localisation=genou|affichage=absence d'extension du genou|inversion=1}} | |||
* un {{Élément d'histoire|nom=bruit audible|localisation=genou|affichage=bruit audible}} ou la sensation que leur {{Élément d'histoire|nom=articulation qui se dérobe|affichage=genou a cédé|localisation=genou}} lors d'un événement avec une {{Élément d'histoire|nom=contraction soudaine du quadriceps|localisation=genou|temps=soudaine|affichage=contraction soudaine du quadriceps avec le genou en position fléchie|provocation=genou en position fléchie}}. | |||
=== Examen clinique === | |||
À l'{{Examen clinique|nom=examen du genou}}, on pourra retrouver les éléments suivants <ref name=":13">{{Citation d'un article|prénom1=A.|nom1=Berlinberg|prénom2=E. L.|nom2=Ashbeck|prénom3=F. W.|nom3=Roemer|prénom4=A.|nom4=Guermazi|titre=Diagnostic performance of knee physical exam and participant-reported symptoms for MRI-detected effusion-synovitis among participants with early or late stage knee osteoarthritis: data from the Osteoarthritis Initiative|périodique=Osteoarthritis and Cartilage|volume=27|numéro=1|date=2019-01|issn=1522-9653|pmid=30244165|doi=10.1016/j.joca.2018.09.004|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30244165/|consulté le=2022-11-20|pages=80–89}}</ref><ref name=":0" />: | |||
* à l'inspection du genou : | |||
** des signes de traumatisme direct | |||
** on retrouvera fréquemment un {{Signe clinique|nom=gonflement|localisation=genou|affichage=gonflement}}, un {{Signe clinique|nom=épanchement articulaire|localisation=genou|affichage=épanchement articulaire}}, <nowiki/>un {{Signe clinique|nom=ecchymose|localisation=genou|affichage=ecchymose}} <nowiki/>ou un {{Signe clinique|nom=hémarthrose|localisation=genou|affichage=hémarthrose}} | |||
** la proximalisation de la rotule (patella<nowiki/> alta)<nowiki/> en comparaison avec le côté controlatéral sain est fréquente | |||
* à la palpation des tissus mous et des structures osseuses du genou : | |||
** un {{Signe clinique|nom=tendon non palpable|localisation=sous le pôle inférieur de la rotule|affichage=défaut palpable sous le pôle inférieur de la rotule}} et une {{Signe clinique|nom=douleur à la palpation du tendon|localisation=pôle inférieur de la rotule|affichage=sensibilité localisée au pôle inférieur de la rotule}} | |||
* à l'examen de l'amplitude articulaire et de la force musculaire : | |||
** une {{Signe clinique|nom=extension active impossible|localisation=genou|affichage=extension active impossible}} (trouvaille principale) | |||
** si le tendon rotulien est la seule partie du mécanisme extenseur rompu et que le rétinaculum est intact, l'extension active peut être possible, mais il y aura tout de même une {{Signe clinique|nom=perte de l'extension terminale|affichage=perte de l'extension terminale|localisation=genou}} | |||
** une {{Signe clinique|nom=amplitude articulaire diminuée|affichage=amplitude articulaire diminuée|localisation=genou}}<ref group="note">Non seulement en raison de la douleur, mais également en raison d'une perturbation du mécanisme extenseur</ref> | |||
** une {{Signe clinique|nom=incapacité à l'élévation active de la jambe avec genou en extension}}. | |||
== Examens paracliniques == | == Examens paracliniques == | ||
{| class="wikitable" | |||
L'évaluation radiographique recommandée comprend des vues antéropostérieure et latérale | |+ | ||
Examens paracliniques pour la rupture du tendon rotulien<ref name=":0" /> | |||
!Modalité | |||
!Commentaires | |||
|- | |||
!{{Examen paraclinique|nom=Radiographie du genou}}<ref name=":4">{{Citation d'un article|prénom1=Michael J.|nom1=Dan|prénom2=James|nom2=McMahon|prénom3=William C. H.|nom3=Parr|prénom4=David|nom4=Broe|titre=Evaluation of Intrinsic Biomechanical Risk Factors in Patellar Tendinopathy: A Retrospective Radiographic Case-Control Series|périodique=Orthopaedic Journal of Sports Medicine|volume=6|numéro=12|date=2018-12|issn=2325-9671|pmid=30622997|pmcid=6302276|doi=10.1177/2325967118816038|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30622997/|consulté le=2020-07-14|pages=2325967118816038}}</ref> | |||
| | |||
*[[Fichier:Patellar tendon rupture.JPG|vignette|Radiographie d'une rupture du tendon rotulien avec migration supérieure de la roture|alt=|200x200px]]L'évaluation radiographique recommandée comprend des vues antéropostérieure et latérale. | |||
* Dans une rupture complète, la radiographie peut révéler une fracture par arrachement ou une {{Signe paraclinique|nom=patella alta}}. | |||
** Le rapport Insall-Salvati est une méthode rapide pour déterminer la présence de patella alta ou baja sur la radiographie latérale du genou. Il est défini comme le rapport entre la longueur du tendon rotulien et la longueur de la rotule. Idéalement, il est mesuré sur une radiographie latérale avec le genou fléchi à 30 degrés. Un rapport normal se situe entre 0,8 et 1,2. | |||
* Les radiographies peuvent également révéler des {{Signe paraclinique|nom=fracture par avulsion|localisation=pôle inférieur de la rotule|affichage=fractures par avulsion du pôle inférieur de la rotule}} ou d'autres blessures concomitantes au genou. | |||
|- | |||
!{{Examen paraclinique|nom=IRM du genou}} | |||
| | |||
* C'est la modalité d'imagerie la plus sensible et peut différencier une {{Signe paraclinique|nom=rupture tendineuse partielle|localisation=tendon rotulien|affichage=rupture tendineuse partielle}} d'une {{Signe paraclinique|nom=rupture tendineuse complète|localisation=tendon rotulien|affichage=rupture tendineuse complète}}. | |||
* Elle est utile pour déterminer l'emplacement exact de la rupture, la présence de {{Signe paraclinique|nom=dégénérescence tendineuse|localisation=tendon rotulien|affichage=dégénérescence tendineuse}}, la position de la rotule et toute autre lésion intra-articulaire concomitante du genou. | |||
|- | |||
!{{Examen paraclinique|nom=Échographie du genou}} | |||
| | |||
* Peut également être utilisée dans le cas suspect d'une rupture aiguë ou chronique du tendon rotulien. | |||
* Efficace pour détecter et localiser les {{Signe paraclinique|nom=lésions tendineuses}}, beaucoup moins couteux que d'obtenir une IRM et peut être plus pratique en fonction de l'accès à l'échographie. | |||
|- | |||
!Injection intra-articulaire de lidocaïne | |||
| | |||
* Si nécessaire, une aspiration d'un épanchement douloureux du genou suivie d'une injection de lidocaïne peut être effectuée pour faciliter le diagnostic clinique. | |||
** Un patient présentant une perturbation du mécanisme extenseur ne pourra pas effectuer une élévation de la jambe droite malgré une anesthésie locale adéquate. | |||
** Un patient avec un épanchement douloureux secondaire à un problème différent pourra effectuer une élévation de la jambe avec genou en extension (''straight leg raise test''). | |||
|} | |||
== Diagnostic différentiel == | == Diagnostic différentiel == | ||
Le diagnostic différentiel comprend les éléments suivants<ref name=":0" /> : | |||
* | * la {{Diagnostic différentiel|nom=rupture du tendon du quadriceps}} | ||
* | * la {{Diagnostic différentiel|nom=fracture de la rotule}} | ||
* | * la {{Diagnostic différentiel|nom=fracture par avulsion de la tubérosité tibiale}}. | ||
== Traitement == | == Traitement == | ||
Le traitement des ruptures complètes du tendon rotulien implique une réparation chirurgicale | === Traitement chirurgical === | ||
Le traitement des ruptures complètes du tendon rotulien implique une réparation chirurgicale en raison de l'handicap important lié à un mécanisme extenseur du genou perturbé. Le traitement chirurgical comprend la {{Traitement|nom=réparation primaire du tendon rotulien|affichage=réparation primaire du tendon}} ou sa {{Traitement|nom=reconstruction du tendon rotulien|affichage=reconstruction}}<ref name=":8" />. | |||
L'excursion tendineuse, les adhérences ainsi que la dégénérescence augmentent de façon proportionnelle entre le délai pour obtenir la chirurgie et le temps écoulé depuis le traumatisme. Cela peut convertir une simple réparation du tendon primaire en une reconstruction du tendon rotulien plus compliquée. Il est donc '''important de traiter les ruptures du tendon rotulien rapidement''', bien qu'elles ne soient pas considérées comme une urgence chirurgicale. | |||
==== Réparation primaire ==== | |||
La '''réparation primaire''' est indiquée <ref name=":14">{{Citation d'un article|prénom1=P. Maxwell|nom1=Courtney|prénom2=Tori A.|nom2=Edmiston|prénom3=Caleb T.|nom3=Pflederer|prénom4=Brett R.|nom4=Levine|titre=Is There Any Role for Direct Repair of Extensor Mechanism Disruption Following Total Knee Arthroplasty?|périodique=The Journal of Arthroplasty|volume=33|numéro=7S|date=07 2018|issn=1532-8406|pmid=29248484|doi=10.1016/j.arth.2017.11.045|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29248484/|consulté le=2020-07-14|pages=S244–S248}}</ref>: | |||
* pour les ruptures complètes du tendon rotulien | |||
* dans les cas où les extrémités du tendon peuvent être approximées. | |||
L'emplacement de la déchirure dictera le type de réparation choisi<ref name=":0" />: | |||
* une réparation primaire sera généralement effectuée en cas de déchirure du tendon au niveau de la portion centrale | |||
* une réparation du tendon transosseuse (tunnels osseux percés à travers la rotule) sera généralement effectuée pour une avulsion proximale | |||
* une réparation du tendon avec ancrage sera généralement utilisée pour une avulsion distale. | |||
==== Reconstruction ==== | |||
La '''reconstruction tendineuse''' est indiquée dans les cas où : | |||
* le tendon rotulien présente une dégénérescence très importante | |||
* la réparation primaire ne peut pas être effectuée. | |||
Il existe de multiples techniques chirurgicales décrites pour la reconstruction du tendon rotulien<ref name=":15">{{Citation d'un article|prénom1=Jarret M.|nom1=Woodmass|prénom2=Joshua D.|nom2=Johnson|prénom3=Isabella T.|nom3=Wu|prénom4=Aaron J.|nom4=Krych|titre=Patellar Tendon Repair With Ipsilateral Semitendinosus Autograft Augmentation|périodique=Arthroscopy Techniques|volume=6|numéro=6|date=2017-12|issn=2212-6287|pmid=29349015|pmcid=5765631|doi=10.1016/j.eats.2017.08.013|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29349015/|consulté le=2020-07-14|pages=e2177–e2181}}</ref><ref name=":16">{{Citation d'un article|prénom1=Kengo|nom1=Harato|prénom2=Shu|nom2=Kobayashi|prénom3=Kazuhiko|nom3=Udagawa|prénom4=Yu|nom4=Iwama|titre=Surgical Technique to Bring Down the Patellar Height and to Reconstruct the Tendon for Chronic Patellar Tendon Rupture|périodique=Arthroscopy Techniques|volume=6|numéro=5|date=2017-10|issn=2212-6287|pmid=29430392|pmcid=5799493|doi=10.1016/j.eats.2017.07.015|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/29430392/|consulté le=2020-07-14|pages=e1897–e1901}}</ref><ref name=":0" />. Le tendon rotulien peut être reconstruit à partir de tissu d'autogreffe ou d'allogreffe <ref group="note">Semi-tendineux, gracile, l'os tendo-rotulien du quadriceps central ipsilatéral ou controlatéral, le tendon d'Achille avec un bloc osseux.</ref><ref name=":0" />. | |||
=== Traitement conservateur === | |||
Le traitement non chirurgical des ruptures du tendon rotulien est indiqué dans les cas de déchirure partielle du tendon avec un mécanisme extenseur du genou intact. La prise en charge non chirurgicale devrait également être envisagée pour les patients qui ne sont pas candidats à la chirurgie en raison de comorbidités importantes. Le traitement non chirurgical implique une {{Traitement|nom=immobilisation avec le genou en extension complète}} avec un programme d'exercices de mise en charge progressive<ref name=":0" />. | |||
== Suivi == | |||
La ligne directrice générale par rapport au protocole de réadaptation postopératoire est la suivante, mais elle variera en fonction du chirurgien<ref name=":17">{{Citation d'un article|prénom1=Jacopo A.|nom1=Vitale|prénom2=Giuseppe|nom2=Banfi|prénom3=Ennio|nom3=Belli|prénom4=Francesco|nom4=Negrini|titre=A 9-month multidisciplinary rehabilitation protocol based on early postoperative mobilization following a chronic-degenerative patellar tendon rupture in a professional soccer player|périodique=European Journal of Physical and Rehabilitation Medicine|volume=55|numéro=5|date=2019-10|issn=1973-9095|pmid=30547493|doi=10.23736/S1973-9087.18.05479-5|lire en ligne=https://pubmed.ncbi.nlm.nih.gov/30547493/|consulté le=2020-07-14|pages=676–681}}</ref><ref name=":0" />. | |||
{| class="wikitable" | |||
|+Protocole de réadaptation postopératoire<ref name=":0" /> | |||
!Semaine | |||
!Objectifs et explication | |||
|- | |||
!0 à 2 | |||
| | |||
* L'objectif est de protéger la réparation chirurgicale du tendon. | |||
* La mise en charge est permise selon tolérance avec des béquilles et une orthèse articulée bloquée en extension complète. | |||
* Le chirurgien détermine les restrictions d'amplitude articulaire en fonction de la qualité de la réparation. | |||
|- | |||
!2 à 6 | |||
| | |||
* L'objectif est de continuer à protéger la réparation chirurgicale du tendon et de normaliser la démarche avec des béquilles et une orthèse au genou. | |||
* La mise en charge est continuée selon tolérance avec des béquilles et une orthèse au genou bloquée en extension complète. | |||
* Les mobilisations passives de 0 à 90 degrés de flexion du genou, sans extension du quadriceps active peuvent être débutées. | |||
* Le chirurgien détermine les restrictions d'amplitude articulaire en fonction de la qualité de la réparation. | |||
|- | |||
!6 à 12 | |||
| | |||
* L'objectif est de normaliser la démarche sur une surface plane, de sevrer les béquilles, de retirer l'orthèse pour permettre la flexion et de commencer la contraction active du quadriceps. | |||
* La mise en charge avec flexion du genou doit continuer d'évoluer tout en évitant la mise en charge du genou fléchi au-delà de 70 degrés. | |||
* Les amplitudes actives du genou complètes doivent être atteintes. | |||
* Le squat léger progressif, le renforcement de base et la physiothérapie sont permis. | |||
|- | |||
!12 à 16 | |||
| | |||
* L'objectif est de normaliser la démarche sur toutes les surfaces sans orthèse, obtenir des amplitudes complètes, obtenir un appui unipodal avec un bon contrôle et obtenir la flexion à 70 degrés du genou avec un bon contrôle. | |||
* L'équilibre sans impact et les exercices proprioceptifs peuvent être commencés. | |||
* | * Les exercices en physiothérapie et le renforcement musculaire doivent être continués. | ||
|- | |||
!16 et plus | |||
| | |||
* L'objectif est d'obtenir un bon contrôle du quadriceps et d'avoir une absence de douleur avec le mouvement spécifique au sport ou au travail, y compris les activités avec impact <ref name=":0" />. | |||
|- | |||
!Retour au sport | |||
| | |||
* Le contrôle neuro-musculaire dynamique avec activités sur différentes surfaces doit être adéquat et sans douleur ni gonflement. | |||
|} | |||
* | |||
* | |||
Retour | |||
* | |||
== Complications == | == Complications == | ||
Les complications sont multiples<ref name=":0" /> : | |||
* | * une {{Complication|nom=rupture du tendon rotulien|affichage=re-rupture}} | ||
* | * une {{Complication|nom=faiblesse du mécanisme extenseur}} | ||
* | * un {{Complication|nom=déficit d'extension terminale}} | ||
* | * une {{Complication|nom=ankylose du genou}} | ||
* | * une {{Complication|nom=atrophie du quadriceps}} | ||
* | * une {{Complication|nom=infection superficielle ou profonde}}. | ||
== Évolution == | == Évolution == | ||
Dans l'ensemble, | Dans l'ensemble, les résultats sont de bons à excellents chez les patients avec rupture du tendon rotulien qui subissent une réparation chirurgicale rapide<ref name=":0" />. Les mauvais résultats, les complications et les échecs sont généralement associés à un diagnostic manqué ou retardé, à un traitement retardé ou à des erreurs techniques pendant la chirurgie<ref name=":0" />. | ||
== Notes == | |||
<references group="note" /> | |||
== Références == | == Références == | ||
{{Article importé d'une source | {{Article importé d'une source | ||
| accès = 2020/06/29 | | accès = 2020/06/29 | ||
| source = StatPearls | | source = StatPearls | ||
| version_outil_d'importation = 0.2a | | version_outil_d'importation = 0.2a | ||
| révisé = | | révisé = 1 | ||
| révision = 2020/03/30 | | révision = 2020/03/30 | ||
| pmid = 30020647 | | pmid = 30020647 | ||
| nom = Patellar Tendon Rupture | | nom = Patellar Tendon Rupture | ||
|url=}}<references /> | |||
| | |||
}} | |||
Dernière version du 4 janvier 2023 à 03:10
| Maladie | |||
 Tendon rotulien | |||
| Caractéristiques | |||
|---|---|---|---|
| Signes | Hémarthrose, Épanchement articulaire, Ecchymose, Gonflement, Incapacité à l'élévation active de la jambe avec genou en extension, Tendon non palpable, Douleur à la palpation du tendon, Extension active impossible, Perte de l'extension terminale, Amplitude articulaire diminuée | ||
| Symptômes |
Oedème articulaire, Bruit audible, Articulation qui se dérobe, Contraction soudaine du quadriceps, Gonalgie | ||
| Diagnostic différentiel |
Rupture du tendon du quadriceps, Fracture de la rotule, Fracture par avulsion de la tubérosité tibiale | ||
| Informations | |||
| Terme anglais | Patellar tendon rupture | ||
| Autres noms | Rupture du tendon patellaire | ||
| Wikidata ID | Q1748911 | ||
| Spécialités | Traumatologie, Chirurgie orthopédique, Médecine d'urgence, Physiothérapie, Physiatrie | ||
| |||
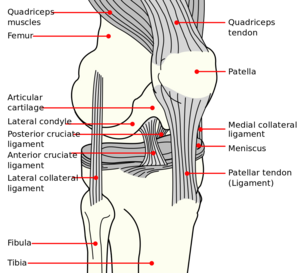
La rupture du tendon rotulien implique une déchirure complète du tendon qui va du pôle inférieur de la rotule à la tubérosité tibiale.
Anatomie pertinente
Le mécanisme extenseur du genou est composé du muscle quadriceps, du tendon du quadriceps, des rétinaculums médial et latéral, de la rotule, du tendon rotulien et de la tubérosité tibiale[1][2]. Le mécanisme extenseur du genou est essentiel à la fonction du membre inférieur, y compris la démarche. Il est seul responsable de l'extension du genou ainsi que de la résistance à la flexion du genou, un aspect crucial de la position debout avec un genou fléchi[3].
Le muscle quadriceps est composé de quatre muscles distincts d'origines différentes, mais dotés d'un point d'insertion commun sur la rotule à travers le tendon du quadriceps[2].
Les muscles du quadriceps et leurs origines d'attache musculaire sont les suivants[1][2]:
- le droit fémoral (épine iliaque antéro-inférieure et rebord acétabulaire supérieur)
- le vaste latéral (ligne intertrochantérienne et aspect latéral de la ligne âpre)
- le vaste intermédiaire (aspect antérieur et latéral de la diaphyse fémorale proximale)
- le vaste médial (ligne intertrochantérienne et aspect médial de la ligne âpre[2]).
Les rétinaculums médial et latéral sont de leurs côtés respectifs de la rotule et se poursuivent avec le fascia de leur vaste respectif jusqu'au tibia et à la rotule[1]. Ce sont des stabilisateurs rotuliens mineurs. S'ils sont intacts, les rétinaculums peuvent assurer une extension du genou et une élévation active de la jambe en extension (straight leg raise test) malgré une fracture de la rotule ou une rupture du tendon du quadriceps[2].
La rotule est un os sésamoïde. Sa fonction est d'augmenter le bras de levier du genou, augmentant ainsi l'avantage mécanique et la force du quadriceps en extension. La rotule commence à engager la trochlée à 20 degrés de flexion et est complètement engagée à 40 degrés de flexion. Les forces de réaction articulaire dans l'articulation fémoro-patellaire peuvent atteindre jusqu'à trois fois le poids corporel avec la montée d'un escalier et sept fois le poids corporel avec une flexion profonde.
Le tendon rotulien est par définition un ligament, car il relie deux os, soit la rotule et la tubérosité tibiale. Le tendon rotulien mesure environ 30 mm de largeur et 50 mm de longueur, avec une épaisseur de 5 à 7 mm. L'origine sur le pôle inférieur de la rotule est juxtaposée sur le cartilage articulaire du côté profond et s'harmonise avec le périoste antérieur de la rotule. L'insertion tibiale est plus étroite et s'étend sur l'ensemble de la tubérosité tibiale, reliant les muscles du quadriceps à la jambe[2].
Épidémiologie
La rupture du tendon du quadriceps a tendance à être plus courante que les ruptures du tendon rotulien. Les ruptures tendineuses du quadriceps affectent généralement 1,3% de la population chaque année, tandis que les ruptures tendineuses rotuliennes ont tendance à toucher moins de 0,5%[2].
La rupture du tendon rotulien est plus fréquemment rencontrée chez les hommes dans leur troisième ou quatrième décennie de vie. Les hommes sont plus souvent touchés que les femmes, le raisonnement sous-jacent étant que les hommes sont physiquement plus forts et plus sensibles à la rupture du mécanisme extenseur. De plus, les femmes ont une plus grande laxité ligamentaire et les changements hormonaux dus au cycle menstruel peuvent être protecteurs[2].
Les fractures de la rotule sont deux fois plus courantes que les ruptures tendineuses[4].
Étiologies
La rupture du tendon rotulien est généralement le résultat d'une tendinose sous-jacente ou d'un tendon globalement affaibli placé sous des forces de traction élevée sur le quadriceps[2]. Une inflammation chronique, telle qu'une tendinopathie rotulienne, conduit à un tendon affaibli et peut augmenter la probabilité de rupture du tendon. Certaines conditions médicales peuvent conduire à une dégénérescence tendineuse et prédisposer également un individu à une rupture de tendon[2] (voir facteurs de risque ci-bas).
Les ruptures du tendon rotulien sont mieux classées en déchirures aiguës ou chroniques, en fonction du temps écoulé depuis la rupture. Il existe des opinions divergentes sur la définition d'une rupture tendineuse aiguë ou chronique; en général, les ruptures chroniques sont celles qui se manifestent six semaines après la blessure[2].
Physiopathologie
Une perturbation du mécanisme extenseur du genou peut survenir à différents endroits. Les trois zones de perturbation les plus courantes sont la rotule, le tendon du quadriceps et le tendon rotulien[5].
La rupture du tendon rotulien se produit à la suite d'une surcharge de traction sur le mécanisme extenseur. Ceci est généralement le résultat d'une dégénérescence chronique du tendon[6]. Le mécanisme de rupture le plus fréquent survient dans le contexte d'une contraction soudaine du quadriceps avec le genou en position fléchie. Puisque la plus grande force sur le tendon rotulien est observée lorsque le genou est fléchi de plus de 60 degrés, la majorité des ruptures du tendon rotulien se produisent avec le genou en position fléchie. Cela peut être vu dans les cas où une personne monte un escalier, atterrit d'un saut ou s'arrête soudainement pour changer de direction en courant.
La rupture du tendon rotulien peut se produire à trois endroits distincts : le tiers proximal, le tiers moyen et le tiers distal[2]. L'avulsion proximale du tendon, avec ou sans fracture du pôle inférieur de la rotule est le site le plus fréquent, car la tension à l'interface rotule-tendon-pôle inférieur est de trois à quatre fois plus élevée qu'au tiers moyen du tendon[7].
Présentation clinique
Facteurs de risque
Les facteurs de risque de la rupture du tendon rotulien sont les suivants[8][9][7][10][2] :
- la polyarthrite rhumatoïde
- l'insuffisance rénale chronique
- le diabète de type 2
- la dialyse
- l'utilisation chronique de corticostéroïdes
- l'usage d'antibiotiques (fluoroquinolones)
- les injections de corticostéroïdes
- la tendinopathie rotulienne
- la tendinose rotulienne.
Questionnaire
Au questionnaire, les patients mentionneront généralement[11][2]:
- une douleur au genou ou infrapatellaire
- de l'oedème du genou
- une mise en charge impossible
- une faiblesse ou une absence d'extension du genou
- un bruit audible ou la sensation que leur genou a cédé lors d'un événement avec une contraction soudaine du quadriceps avec le genou en position fléchie.
Examen clinique
À l'examen du genou, on pourra retrouver les éléments suivants [12][2]:
- à l'inspection du genou :
- des signes de traumatisme direct
- on retrouvera fréquemment un gonflement, un épanchement articulaire, un ecchymose ou un hémarthrose
- la proximalisation de la rotule (patella alta) en comparaison avec le côté controlatéral sain est fréquente
- à la palpation des tissus mous et des structures osseuses du genou :
- à l'examen de l'amplitude articulaire et de la force musculaire :
- une extension active impossible (trouvaille principale)
- si le tendon rotulien est la seule partie du mécanisme extenseur rompu et que le rétinaculum est intact, l'extension active peut être possible, mais il y aura tout de même une perte de l'extension terminale
- une amplitude articulaire diminuée[note 1]
- une incapacité à l'élévation active de la jambe avec genou en extension.
Examens paracliniques
| Modalité | Commentaires |
|---|---|
| Radiographie du genou[13] |
|
| IRM du genou |
|
| Échographie du genou |
|
| Injection intra-articulaire de lidocaïne |
|
Diagnostic différentiel
Le diagnostic différentiel comprend les éléments suivants[2] :
- la rupture du tendon du quadriceps
- la fracture de la rotule
- la fracture par avulsion de la tubérosité tibiale.
Traitement
Traitement chirurgical
Le traitement des ruptures complètes du tendon rotulien implique une réparation chirurgicale en raison de l'handicap important lié à un mécanisme extenseur du genou perturbé. Le traitement chirurgical comprend la réparation primaire du tendon ou sa reconstruction[5].
L'excursion tendineuse, les adhérences ainsi que la dégénérescence augmentent de façon proportionnelle entre le délai pour obtenir la chirurgie et le temps écoulé depuis le traumatisme. Cela peut convertir une simple réparation du tendon primaire en une reconstruction du tendon rotulien plus compliquée. Il est donc important de traiter les ruptures du tendon rotulien rapidement, bien qu'elles ne soient pas considérées comme une urgence chirurgicale.
Réparation primaire
La réparation primaire est indiquée [14]:
- pour les ruptures complètes du tendon rotulien
- dans les cas où les extrémités du tendon peuvent être approximées.
L'emplacement de la déchirure dictera le type de réparation choisi[2]:
- une réparation primaire sera généralement effectuée en cas de déchirure du tendon au niveau de la portion centrale
- une réparation du tendon transosseuse (tunnels osseux percés à travers la rotule) sera généralement effectuée pour une avulsion proximale
- une réparation du tendon avec ancrage sera généralement utilisée pour une avulsion distale.
Reconstruction
La reconstruction tendineuse est indiquée dans les cas où :
- le tendon rotulien présente une dégénérescence très importante
- la réparation primaire ne peut pas être effectuée.
Il existe de multiples techniques chirurgicales décrites pour la reconstruction du tendon rotulien[15][16][2]. Le tendon rotulien peut être reconstruit à partir de tissu d'autogreffe ou d'allogreffe [note 2][2].
Traitement conservateur
Le traitement non chirurgical des ruptures du tendon rotulien est indiqué dans les cas de déchirure partielle du tendon avec un mécanisme extenseur du genou intact. La prise en charge non chirurgicale devrait également être envisagée pour les patients qui ne sont pas candidats à la chirurgie en raison de comorbidités importantes. Le traitement non chirurgical implique une immobilisation avec le genou en extension complète avec un programme d'exercices de mise en charge progressive[2].
Suivi
La ligne directrice générale par rapport au protocole de réadaptation postopératoire est la suivante, mais elle variera en fonction du chirurgien[17][2].
| Semaine | Objectifs et explication |
|---|---|
| 0 à 2 |
|
| 2 à 6 |
|
| 6 à 12 |
|
| 12 à 16 |
|
| 16 et plus |
|
| Retour au sport |
|
Complications
Les complications sont multiples[2] :
- une re-rupture
- une faiblesse du mécanisme extenseur
- un déficit d'extension terminale
- une ankylose du genou
- une atrophie du quadriceps
- une infection superficielle ou profonde.
Évolution
Dans l'ensemble, les résultats sont de bons à excellents chez les patients avec rupture du tendon rotulien qui subissent une réparation chirurgicale rapide[2]. Les mauvais résultats, les complications et les échecs sont généralement associés à un diagnostic manqué ou retardé, à un traitement retardé ou à des erreurs techniques pendant la chirurgie[2].
Notes
Références
- Cette page a été modifiée ou créée le 2020/06/29 à partir de Patellar Tendon Rupture (StatPearls / Patellar Tendon Rupture (2020/03/30)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/30020647 (livre).
- ↑ 1,0 1,1 et 1,2 Matthew D. LaPrade, Samantha L. Kallenbach, Zachary S. Aman et Gilbert Moatshe, « Biomechanical Evaluation of the Medial Stabilizers of the Patella », The American Journal of Sports Medicine, vol. 46, no 7, , p. 1575–1582 (ISSN 1552-3365, PMID 29554436, DOI 10.1177/0363546518758654, lire en ligne)
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 2,16 2,17 2,18 2,19 2,20 2,21 2,22 2,23 2,24 2,25 et 2,26 (en) Hsu H et Siwiec Rm, « Patellar Tendon Rupture », sur PubMed, 2020 jan (PMID 30020647, consulté le 14 juillet 2020)
- ↑ Andrea Redler, Lorenzo Proietti, Daniele Mazza et Guido Koverech, « Rupture of the Patellar Tendon After Platelet-Rich Plasma Treatment: A Case Report », Clinical Journal of Sport Medicine: Official Journal of the Canadian Academy of Sport Medicine, vol. 30, no 1, , e20–e22 (ISSN 1536-3724, PMID 30531394, DOI 10.1097/JSM.0000000000000703, lire en ligne)
- ↑ Omar A. Behery, Oren I. Feder, Bryan G. Beutel et David H. Godfried, « Combined Tibial Tubercle Fracture and Patellar Tendon Avulsion: Surgical Technique and Case Report », Journal of Orthopaedic Case Reports, vol. 8, no 3, , p. 18–22 (ISSN 2250-0685, PMID 30584509, Central PMCID 6298703, DOI 10.13107/jocr.2250-0685.1090, lire en ligne)
- ↑ 5,0 et 5,1 Lawrence Camarda, Antonio D'Arienzo, Salvatore Morello et Marco Guarneri, « Bilateral ruptures of the extensor mechanism of the knee: A systematic review », Journal of Orthopaedics, vol. 14, no 4, , p. 445–453 (ISSN 0972-978X, PMID 28819342, Central PMCID 5548366, DOI 10.1016/j.jor.2017.07.008, lire en ligne)
- ↑ Sarah Morton, Sean Williams, Xavier Valle et David Diaz-Cueli, « Patellar Tendinopathy and Potential Risk Factors: An International Database of Cases and Controls », Clinical Journal of Sport Medicine: Official Journal of the Canadian Academy of Sport Medicine, vol. 27, no 5, , p. 468–474 (ISSN 1536-3724, PMID 28151759, DOI 10.1097/JSM.0000000000000397, lire en ligne)
- ↑ 7,0 et 7,1 Mohamed Abdelhamid Ali Yousef, « Combined avulsion fracture of the tibial tubercle and patellar tendon rupture in pediatric population: case series and review of literature », European Journal of Orthopaedic Surgery & Traumatology: Orthopedie Traumatologie, vol. 28, no 2, , p. 317–323 (ISSN 1633-8065, PMID 28956182, DOI 10.1007/s00590-017-2048-z, lire en ligne)
- ↑ (en) Pope Jd et El Bitar Y, « Quadriceps Tendon Rupture », sur PubMed, 2020 jan (PMID 29494011, consulté le 14 juillet 2020)
- ↑ Eyad Alqasim, Abdulla Aljowder, Naji Alammari et Amani A. Joudeh, « Total patellectomy with extensor mechanism reconstruction following pathological fracture due to patellar Ewing's sarcoma », BMJ case reports, vol. 2018, (ISSN 1757-790X, PMID 29437710, Central PMCID 5836618, DOI 10.1136/bcr-2017-222853, lire en ligne)
- ↑ Mohamed Abdelhamid Ali Yousef et Scott Rosenfeld, « Acute traumatic rupture of the patellar tendon in pediatric population: Case series and review of the literature », Injury, vol. 48, no 11, , p. 2515–2521 (ISSN 1879-0267, PMID 28888715, DOI 10.1016/j.injury.2017.08.069, lire en ligne)
- ↑ Abhiram R. Bhashyam et Michael J. Weaver, « Knee pain after a fall », BMJ (Clinical research ed.), vol. 360, 03 22, 2018, k775 (ISSN 1756-1833, PMID 29567767, DOI 10.1136/bmj.k775, lire en ligne)
- ↑ A. Berlinberg, E. L. Ashbeck, F. W. Roemer et A. Guermazi, « Diagnostic performance of knee physical exam and participant-reported symptoms for MRI-detected effusion-synovitis among participants with early or late stage knee osteoarthritis: data from the Osteoarthritis Initiative », Osteoarthritis and Cartilage, vol. 27, no 1, , p. 80–89 (ISSN 1522-9653, PMID 30244165, DOI 10.1016/j.joca.2018.09.004, lire en ligne)
- ↑ Michael J. Dan, James McMahon, William C. H. Parr et David Broe, « Evaluation of Intrinsic Biomechanical Risk Factors in Patellar Tendinopathy: A Retrospective Radiographic Case-Control Series », Orthopaedic Journal of Sports Medicine, vol. 6, no 12, , p. 2325967118816038 (ISSN 2325-9671, PMID 30622997, Central PMCID 6302276, DOI 10.1177/2325967118816038, lire en ligne)
- ↑ P. Maxwell Courtney, Tori A. Edmiston, Caleb T. Pflederer et Brett R. Levine, « Is There Any Role for Direct Repair of Extensor Mechanism Disruption Following Total Knee Arthroplasty? », The Journal of Arthroplasty, vol. 33, no 7S, , S244–S248 (ISSN 1532-8406, PMID 29248484, DOI 10.1016/j.arth.2017.11.045, lire en ligne)
- ↑ Jarret M. Woodmass, Joshua D. Johnson, Isabella T. Wu et Aaron J. Krych, « Patellar Tendon Repair With Ipsilateral Semitendinosus Autograft Augmentation », Arthroscopy Techniques, vol. 6, no 6, , e2177–e2181 (ISSN 2212-6287, PMID 29349015, Central PMCID 5765631, DOI 10.1016/j.eats.2017.08.013, lire en ligne)
- ↑ Kengo Harato, Shu Kobayashi, Kazuhiko Udagawa et Yu Iwama, « Surgical Technique to Bring Down the Patellar Height and to Reconstruct the Tendon for Chronic Patellar Tendon Rupture », Arthroscopy Techniques, vol. 6, no 5, , e1897–e1901 (ISSN 2212-6287, PMID 29430392, Central PMCID 5799493, DOI 10.1016/j.eats.2017.07.015, lire en ligne)
- ↑ Jacopo A. Vitale, Giuseppe Banfi, Ennio Belli et Francesco Negrini, « A 9-month multidisciplinary rehabilitation protocol based on early postoperative mobilization following a chronic-degenerative patellar tendon rupture in a professional soccer player », European Journal of Physical and Rehabilitation Medicine, vol. 55, no 5, , p. 676–681 (ISSN 1973-9095, PMID 30547493, DOI 10.23736/S1973-9087.18.05479-5, lire en ligne)

