« Lésions hépatiques traumatiques » : différence entre les versions
(→Traitement : ajout galerie) |
Aucun résumé des modifications |
||
| Ligne 88 : | Ligne 88 : | ||
#* la {{Signe paraclinique|nom=déchirure hépatique capsulaire|affichage=déchirure capsulaire}} | #* la {{Signe paraclinique|nom=déchirure hépatique capsulaire|affichage=déchirure capsulaire}} | ||
#* l'{{Signe paraclinique|nom=hémopéritoine|affichage=hémopéritoine}} | #* l'{{Signe paraclinique|nom=hémopéritoine|affichage=hémopéritoine}} | ||
#* les lésions abdominales traumatiques | #* les lésions abdominales traumatiques concomitantes | ||
#* une lésions vasculaire juxta-hépatique | #* une lésions vasculaire juxta-hépatique | ||
#* des pseudoanévrismes en formation. | #* des pseudoanévrismes en formation. | ||
# Une {{Examen paraclinique|nom=cholangiopancréatographie par résonance magnétique}} peut être utile pour identifier une atteinte des voies biliaires suspectées. | # Une {{Examen paraclinique|nom=cholangiopancréatographie par résonance magnétique}} peut être utile pour identifier une atteinte des voies biliaires suspectées dans un deuxième temps. | ||
== Approche clinique == | == Approche clinique == | ||
| Ligne 173 : | Ligne 173 : | ||
== Traitement == | == Traitement == | ||
[[Fichier:Prise en charge d’un traumatismes hépatiques de grade AAST IV (chirurgie).png|vignette|232x232px|Prise en charge d’un traumatisme hépatique de grade IV (laparotomie)]] | [[Fichier:Prise en charge d’un traumatismes hépatiques de grade AAST IV (chirurgie).png|vignette|232x232px|Prise en charge d’un traumatisme hépatique de grade IV (laparotomie)]] | ||
Initialement, le type (pénétrant et contondant) et le grade de la blessure sont peu significatifs pour déterminer le type de traitement. '''Le critère le plus important afin de déterminer la prise en charge est le statut hémodynamique du patient'''. La grand majorité des patients pourront être traités non chirurgicalement, mais ceux ayant un trauma de grade IV ou V sont considérablement plus à risque de voir leur condition se détériorer et requérir une chirurgie. Ainsi, il est essentiel de bien surveiller leurs signes vitaux. <ref name=":6" /> D'ailleurs, les patients hémodynamiquement instables doivent recevoir | Initialement, le type (pénétrant et contondant) et le grade de la blessure sont peu significatifs pour déterminer le type de traitement. '''Le critère le plus important afin de déterminer la prise en charge est le statut hémodynamique du patient'''. La grand majorité des patients pourront être traités non chirurgicalement, mais ceux ayant un trauma de grade IV ou V sont considérablement plus à risque de voir leur condition se détériorer et requérir une chirurgie. Ainsi, il est essentiel de bien surveiller leurs signes vitaux. <ref name=":6" /> D'ailleurs, les patients hémodynamiquement instables doivent recevoir une transfusion massive, tandis que les patients stables avec une anémie sévère peuvent recevoir une transfusion simple. De plus, un traitement à base de cyclokapron (''tranexamic acid'') peut réduire grandement les pertes sanguines et le taux de mortalité associé.<ref>{{Citation d'un ouvrage|prénom1=John M.|nom1=Chauncey|prénom2=Jerald S.|nom2=Wieters|titre=StatPearls|éditeur=StatPearls Publishing|date=2023|pmid=30422504|lire en ligne=http://www.ncbi.nlm.nih.gov/books/NBK532909/|consulté le=2023-03-30}}</ref> | ||
Les critères pour que l'approche non chirurgicale soit efficace sont <ref name=":6" /> : | Les critères pour que l'approche non chirurgicale soit efficace sont <ref name=":6" /> : | ||
| Ligne 228 : | Ligne 228 : | ||
* Placer des grandes compresses de laparotomie sur la face postérieure du foie pour mieux l'exposer | * Placer des grandes compresses de laparotomie sur la face postérieure du foie pour mieux l'exposer | ||
* Contrôler le saignement au foie (et les fuites biliaires). | * Contrôler le saignement au foie (et les fuites biliaires). | ||
** ligature, électrochirurgie, agent de coagulation, etc. | |||
|- | |- | ||
!Hémorragie | !Hémorragie | ||
| Ligne 237 : | Ligne 238 : | ||
* Faire une compression manuelle du foie avec des compresses jusqu'à ce que le patient soit stable | * Faire une compression manuelle du foie avec des compresses jusqu'à ce que le patient soit stable | ||
* Disséquer le ligament falciforme pour mobiliser le foie et placer écarteur pariétal | * Disséquer le ligament falciforme pour mobiliser le foie et placer écarteur pariétal | ||
* | *Paquetage périhépatique après mobilisation ligamentaire (+/- manoeuvre ''Pringle'', +/- angiographie intra-opératoire) | ||
*Placer des | *Placer des compresses sur la face postérieure du foie pour mieux l'exposer | ||
* | *Contrôler le saignement au foie (et les fuites biliaires) | ||
* Si l'hémorragie hépatique est controlée, vérifier l'intégrité de la veine porte, des artères hépatiques et des vaisseaux du parenchyme | * Si l'hémorragie hépatique est controlée, vérifier l'intégrité de la veine porte, des artères hépatiques et des vaisseaux du parenchyme | ||
* Si l'hémorragie hépatique n'est '''pas''' contrôlée, isoler et mobiliser le foie, clamper la veine sus-hépatique et la veine cave inférieure rétrohépatique | * Si l'hémorragie hépatique n'est '''pas''' contrôlée, isoler et mobiliser le foie, clamper la veine sus-hépatique et la veine cave inférieure rétrohépatique puis faire un shunt. | ||
|} | |} | ||
Lors de la première opération, la résection hépatique majeure est déconseillée et elle devrait plutôt être considérer pour une chirurgie ultérieure. <ref name=":7" /> | Lors de la première opération, la résection hépatique majeure est déconseillée et elle devrait plutôt être considérer pour une chirurgie ultérieure. <ref name=":7" /> | ||
| Ligne 259 : | Ligne 260 : | ||
# Si l'hémorragie persiste, faire une '''hépatorraphie simple''' trans-capsulaire avec une aiguille mousse (Chromic 0) et des ''pledgets''. | # Si l'hémorragie persiste, faire une '''hépatorraphie simple''' trans-capsulaire avec une aiguille mousse (Chromic 0) et des ''pledgets''. | ||
| | | | ||
# Faire une tamponnade du trajet avec ballon en gonflant | # Faire une tamponnade du trajet avec ballon en gonflant un drain ''Penrose'' sur une une sonde Foley intériorisé par contre-incision | ||
# Refaire un exploration dans les 24 à 48 heures | # Refaire un exploration dans les 24 à 48 heures | ||
# Si la seconde exploration est inefficace, regonfler le ballon et planifier une exploration élective | # Si la seconde exploration est inefficace, regonfler le ballon et planifier une exploration élective | ||
| Ligne 267 : | Ligne 268 : | ||
|- | |- | ||
| | | | ||
# Faire un ''packing'' de la lésion avec une bandelette de l'épiploon en faisant des points trans-capsulaires «en X» si le conduit ou les vaisseaux biliaires se | # Faire un ''packing'' de la lésion avec une bandelette de l'épiploon en faisant des points trans-capsulaires «en X» si le conduit ou les vaisseaux biliaires se retrouvent au fond de la lacération | ||
# Élargir la lacération avec la manoeuvre ''Finger fracture'' afin de trouver le vaisseau qui saigne plus profondément | # Élargir la lacération avec la manoeuvre ''Finger fracture'' afin de trouver le vaisseau qui saigne plus profondément | ||
# Si l'hémorragie persiste, la manoeuvre | # Si l'hémorragie persiste, la manoeuvre Pringle est recommandée | ||
# Placer la main non-dominante dans le foramen de | # Placer la main non-dominante dans le foramen de Winslow | ||
# Comprimer la veine porte et l'artère hépatique entre le pouce et l'index | # Comprimer la veine porte et l'artère hépatique entre le pouce et l'index | ||
# Disséquer le ligament gastro-hépatique | # Disséquer le ligament gastro-hépatique | ||
# Clamper le ''porta hepatis'' avec une clampe vasculaire pendant 20 minutes, puis une reperfusion de 5 minutes advenant 75 minutes | # Clamper le ''porta hepatis'' avec une clampe vasculaire pendant 20 minutes, puis une reperfusion de 5 minutes advenant 75 minutes | ||
# Si l'hémorragie persiste, évaluer l'intégrité de la veine cave inférieure, les veines sus-hépatiques et l'artère hépatique droite (clampage de l'aorte supra- | # Si l'hémorragie persiste, évaluer l'intégrité de la veine cave inférieure, les veines sus-hépatiques et l'artère hépatique droite (clampage de l'aorte supra-céliaque) | ||
# Mobiliser ensuite le foie sauf en présence d'un hématome au ligament triangulaire (origine VCI ou veines sus-hépatique probable) | # Mobiliser ensuite le foie sauf en présence d'un hématome au ligament triangulaire (origine VCI ou veines sus-hépatique probable) | ||
# Faire une ligature des vaisseaux et des voie biliaire dans le parenchyme | # Faire une ligature des vaisseaux et des voie biliaire dans le parenchyme | ||
# Pour un saignement veineux, le ''packing'' est généralement suffisant | # Pour un saignement veineux, le ''packing'' est généralement suffisant | ||
# En cas de saignement artériel, faire un | # En cas de saignement artériel, faire un packing sandwich et une angioembolisation pour refaire l'exploration | ||
# Si le patient demeure instable, faire une ligature sélective de l'artère hépatique droite ou gauche | # Si le patient demeure instable, faire une ligature sélective de l'artère hépatique droite ou gauche | ||
# Le dernier recours se résume à la ligature de l'artère hépatique propre (risque élevé d'ischémie) | # Le dernier recours se résume à la ligature de l'artère hépatique propre (risque élevé d'ischémie) | ||
| Ligne 301 : | Ligne 302 : | ||
* un traumatisme des conduits biliaires : | * un traumatisme des conduits biliaires : | ||
** s'il est mineur, faire une réparation en | ** s'il est mineur, faire une réparation sur un tube en T | ||
** s'il est majeur, faire un drainage avec une dérivation de Roux en Y dans un deuxième temps. | ** s'il est majeur, faire un drainage avec une dérivation de Roux en Y dans un deuxième temps. | ||
* un traumatisme de la veine cave inférieure rétro-hépatique : | * un traumatisme de la veine cave inférieure rétro-hépatique : | ||
** mobiliser les ligaments hépatiques pour un | ** mobiliser les ligaments hépatiques pour un packetage efficace | ||
** cesser immédiatement la mobilisation en cas d'hématome significatif sous le ligament triangulaire | ** cesser immédiatement la mobilisation en cas d'hématome significatif sous le ligament triangulaire | ||
** faire le packing, la rescucitation et une angioembolisation si le patient est stable | ** faire le packing, la rescucitation et une angioembolisation si le patient est stable | ||
** si le saignement persiste, impliquer une équipe hépatobiliaire et vasculaire pour assister l'opération | ** si le saignement persiste, impliquer une équipe hépatobiliaire et vasculaire pour assister l'opération | ||
** faire une exclusion vasculaire hépatique totale (manoeuvre de | ** faire une exclusion vasculaire hépatique totale (manoeuvre de Henley) | ||
** faire un shunt atrio-cave | ** faire un shunt atrio-cave | ||
** en derniers recours, faire une résection hépatique complète et planifier une transplantation hépatique rapidement. | ** en derniers recours, faire une résection hépatique complète et planifier une transplantation hépatique rapidement. | ||
|} | |} | ||
<gallery> | <gallery> | ||
Fichier:Compression de la veine porte et de l’artère hépatique entre le pouce et l’index du chirurgien.png|Compression de la veine porte et de l’artère hépatique entre le pouce et l’index du chirurgien ( | Fichier:Compression de la veine porte et de l’artère hépatique entre le pouce et l’index du chirurgien.png|Compression de la veine porte et de l’artère hépatique entre le pouce et l’index du chirurgien (manœuvre de Pringle) | ||
Fichier:Packing de la lésion avec une bandelette d'épiploon, points trans-capsulaires « en X ».png| | Fichier:Packing de la lésion avec une bandelette d'épiploon, points trans-capsulaires « en X ».png|Paquetage avec une bandelette d'épiploon et des points trans-capsulaires « en X » (technique chirurgicale) | ||
</gallery> | </gallery> | ||
== Suivi == | == Suivi == | ||
Au suivi, il faudra guetter les signes vitaux et l'[[hématocrite]] afin de rapidement déceler une complication hémorragique. Les patients victimes de | Au suivi, il faudra guetter les signes vitaux et l'[[hématocrite]] afin de rapidement déceler une complication hémorragique. Les patients victimes de traumatisme hépatique devront tous être admis dans une unité chirurgicale ou aux soins intensifs dans les cas plus sérieux. Les patients peuvent reprendre leurs activités physiques normales après que les lésions hépatiques soit guéries, soit de 3 à 4 mois. Les patients en traumatologie sont à haut risque embolique. Des bas pneumatiques et la déambulation précoce sont recommandées. Idéalement, une thromboprophylaxie médicamenteuse devra être prescrite rapidement. Dans le cas où une résection hépatique significative a été effectuée, on devra s'assurer que la fonction hépatique est préservée et suffisante. | ||
== Complications == | == Complications == | ||
Version du 13 avril 2023 à 15:34
| Classe de maladie | |
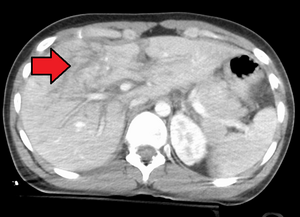 Lacération de grade 4 | |
| Caractéristiques | |
|---|---|
| Signes | Ecchymose, Lacération, Distension abdominale , Signes vitaux normaux, Douleur à la palpation abdominale, Défense abdominale , Choc hémorragique |
| Symptômes |
Douleur abdominale, Choc hémorragique, Traumatisme abdominal (élément d'histoire) |
| Étiologies |
Iatrogénie, Traumatisme abdominal (élément d'histoire) |
| Informations | |
| Terme anglais | Traumatic liver injury |
| Autres noms | Contusion hépatique, Lacération hépatique |
| Wikidata ID | Q6658207 |
| Spécialités | Chirurgie générale, Médecine d'urgence, Traumatologie, Soins intensifs |
|
| |
Les lésions hépatiques traumatiques sont les différentes atteintes du foie causées par un mécanisme contondant ou pénétrant. La prise en charge des traumatismes hépatiques a beaucoup évoluée avec l'avenue des modalités de radiologie d'intervention.
Classification
Les maladies qui font partie de cette classe sont :
- la lacération hépatique
- la rupture hépatique
- l'hématome hépatique intraprenchymateux
- l'hématome sous-capsulaire
- la déchirure de la capsule hépatique.
Épidémiologie
Le trauma hépatique survient dans 5% de tous les types de traumas, ce qui en fait la blessure abdominale la plus fréquente. De par sa grosseur et sa position physiologique, le foie est souvent atteint à la suite d'un traumatisme contondant, mais d'autres lésions concomitantes sont aussi généralement retrouvées chez ces patients. Les lésions hépatiques mineures de grades I et II représentent 80 à 90% des cas. Plus le degré de la blessure est élevé, plus le patient est à risque d'en décéder, comme c'est souvent le cas pour les lésions de grades IV et V. Avec un taux de mortalité de 10 à 15%, les lésions hépatiques traumatiques sont la principale cause de décès pour les patients avec traumatisme abdominal. [1][2]
Toutefois, la majorité des décès des patients avec traumatisme hépatique est souvent causée par un traumatisme crânien ou thoracique associé. Le taux de décès est doublé si le patient est porteur d'un autre traumatisme abdominal concomitant (ex. rein ou rate). Il y a davantage de traumatisme hépatique par accident automobile dans les pays où la conduite automobile est dans la voie de gauche, autant pour les piétons que les conducteurs automobiles.
Étiologies
Il est généralement causé par [1] :
- un traumatisme abdominal contondant (ex. chute, accident de voiture)
- un traumatisme abdominal pénétrant (ex. à l'arme blanche, par balle)
- l'iatrogénie (ex. lacération hépatique pendant une chirurgie abdominale).
Physiopathologie
Les vaisseaux sanguins hépatiques sont particulièrement fragiles, car ils sont larges, leur paroi est mince et le débit sanguin y est élevé. Ainsi, la conséquence immédiate du trauma est le saignement qui peut être suffisamment important pour causer un compromis hémodynamique, ce qui est le plus dangereux physiopathologiquement. L'emplacement du foie en antérieur de l'abdomen, la fragilité de son parenchyme et de la capsule de Gleeson le rendent sensible aux traumas contondants.[1] De plus, sa grande taille le rend vulnérable aux traumas pénétrants.[2] Étant donné sa localisation sous le diaphragme, les forces de cisaillement sont aussi susceptibles de causer des dommages au foie.[3]
Présentation clinique
Questionnaire
Le questionnaire du patient traumatisé est basé sur l'ATLS.
Le mécanisme de la blessure du traumatisme est à rechercher systématiquement, c'est-à-dire [4][5] :
- un traumatisme contondant (ex. passager avant lors d'un accident de voiture)
- un traumatisme pénétrant (ex. une blessure par arme à feu engendre plus de dommage aux tissus hépatiques qu'un couteau et peut être la porte d'entrée de débris, bactéries, etc.).
Les symptômes des lésions hépatiques traumatiques sont [4][6] :
- une douleur abdominale à l'hypochondre droit
- des symptômes de choc hémorragique.
Examen clinique
À l'examen physique des traumatismes hépatiques, on recherche les éléments suivants [6] :
- aux signes vitaux :
- les signes vitaux peuvent être normaux, sauf si cela se complique d'un choc hémorragique
- à l'examen abdominal démontrera :
- une ecchymose
- un point d'entrée (ex. lacération, cavité laissée par un projectile)
- une défense volontaire et involontaire
- une douleur abdominale diffuse ou à la palpation de l'hypocondre droit
- une distension abdominale.
Examens paracliniques
Laboratoires
Les analyses sanguines suivantes sont utiles pour évaluer les lésions hépatiques traumatiques [1] :
- une FSC : une anémie peut être présente ou se développer si un saignement actif est présent
- les électrolytes
- la créatininémie
- un gaz veineux et des lactates (en cas de choc hémorragique, une acidose métabolique hyperlactatémique est à redouter)
- la calcémie, la magnésémie, un groupé-croisé, l'INR, le TCA et le fibrinogène (particulièrement utiles dans le contexte de l'activation d'un protocole de transfusion massive)
- un bilan hépatique.
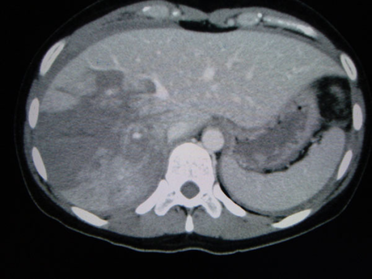
Imagerie
Les imageries suivantes sont utiles pour évaluer les traumatismes hépatiques[1][5].
- une échographie abdominale[Se: 63-100 %[7]][Sp: 95-100 %[8]] (protocole e-FAST) afin d'évaluer la présence de liquide libre (ex. sang) dans la cavité abdominale ou le péricarde
- La TDM abdominopelvienne C+ (phases artérielle et veineuse) est réservée aux patients hémodynamiquement stables pour poser le diagnostic. Elle permet d'identifier :
- les lacérations hépatiques
- les hématomes sous-capsulaires
- la déchirure capsulaire
- l'hémopéritoine
- les lésions abdominales traumatiques concomitantes
- une lésions vasculaire juxta-hépatique
- des pseudoanévrismes en formation.
- Une cholangiopancréatographie par résonance magnétique peut être utile pour identifier une atteinte des voies biliaires suspectées dans un deuxième temps.
Approche clinique
En traumatologie, il faut ajuster l'investigation et la prise en charge rapide en fonction de la stabilité hémodynamique du patient. Un patient stable ou qui répond au volume donné en période de réanimation (responder) devra avoir une imagerie pendant la première heure de sa prise en charge (golden-hour). Cette imagerie orientera rapidement le clinicien pour déterminer les besoins de transfert en centre tertiaire, l'orientation vers un traitement non-invasif comme l'angiographie thérapeutique ou l'observation hospitalière, ou la prise en charge chirurgicale au bloc opératoire. Il faut considérer le patient dans sa globalité avec les traumatismes associés et les comorbidités déjà connues. Quant au patient instable qui répond transitoirement à la réanimation liquidienne (transient responder) ou qui ne répond pas à ladite réanimation (non-responder) chez qui l'on suspecte un traumatisme hépatique (EDU+ et mécanisme du traumatisme), il devra être dirigé vers le bloc opératoire pour une laparotomie exploratrice.
Système de gradation
Le grade attitré correspond au grade le plus élevé à l'imagerie, lors de l'opération ou sur le spécimen pathologique. Plus d'une lésion hépatique de grade I peuvent être présentes et doivent être classées selon le degré de lésion le plus élevé. [9]
| Grade | Critères d'imagerie (TDM) | Critères opératoires | Critères pathologiques |
|---|---|---|---|
| I |
|
|
|
| II |
|
|
|
| III |
|
|
|
| IV |
|
|
|
| V |
|
|
|
Les lésions vasculaires sont définies comme un pseudo-anévrisme ou une fistule artério-veineuse et apparaissent comme une collection focale de contraste vasculaire, dont l'atténuation diminue avec l'imagerie en phase tardive. Le saignement actif d'une lésion vasculaire se présente sous la forme d'un contraste vasculaire, focal ou diffus, qui augmente en taille ou s'atténue en phase tardive. Un infarctus d'organe est à craindre en cas de thrombose vasculaire. [9]
Diagnostic différentiel
Le diagnostic différentiel de cette maladie comprend [1] :
- un traumatisme diaphragmatique
- un traumatisme costal
- une hémorragie rétropéritonéale
- une perforation intestinale
- un traumatisme génito-urinaire inférieur ou supérieur
- un trauma obstétrical.
Traitement
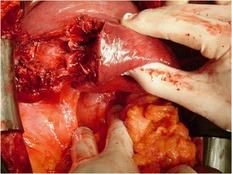
Initialement, le type (pénétrant et contondant) et le grade de la blessure sont peu significatifs pour déterminer le type de traitement. Le critère le plus important afin de déterminer la prise en charge est le statut hémodynamique du patient. La grand majorité des patients pourront être traités non chirurgicalement, mais ceux ayant un trauma de grade IV ou V sont considérablement plus à risque de voir leur condition se détériorer et requérir une chirurgie. Ainsi, il est essentiel de bien surveiller leurs signes vitaux. [5] D'ailleurs, les patients hémodynamiquement instables doivent recevoir une transfusion massive, tandis que les patients stables avec une anémie sévère peuvent recevoir une transfusion simple. De plus, un traitement à base de cyclokapron (tranexamic acid) peut réduire grandement les pertes sanguines et le taux de mortalité associé.[10]
Les critères pour que l'approche non chirurgicale soit efficace sont [5] :
- une absence de péritonisme
- un niveau de conscience adéquat
- aucun signe de saignement évident à la TDM.
Dans les cas où le patient nécessite une chirurgie, administrer une antibiothérapie pour couvrir les micro-organismes aérobiques et anaérobiques et placer le patient sur une couverte chauffante. L'équipe chirurgicale doit chercher à remplir quatre critères fondamentaux [5] :
- l'hémostase
- une exposition de la blessure adéquate
- le débridement des tissus dévitalisés
- le drainage.
À cette fin, l'hépatotomie (finger-fracture technique) pour disséquer le parenchyme du foie avec une occlusion temporaire de la triade portale semble être la meilleure stratégie (manoeuvre de Pringle). Il est recommandé d'utiliser des écarteurs pariétaux en combinaison avec une incision abdominale médiane pour éviter d'impliquer le thorax. [5]
| Statut du patient | Prise en charge | Traitements | |
|---|---|---|---|
| Hémodynamiquement stable, absence de péritonisme,
conscience normale et pas d'autres organes lésés (grade I à V) |
Non chirurgical |
| |
| Chirurgical (Laparotomie) |
| ||
| Hémodynamiquement
instable (grade I à V) ou détérioration physiologique |
Opératoire
(Laparotomie) |
Hémorragie
hépatique mineure |
|
| Hémorragie
hépatique majeure |
| ||
Lors de la première opération, la résection hépatique majeure est déconseillée et elle devrait plutôt être considérer pour une chirurgie ultérieure. [4]
| Laparotomie médiane avec un packing 4 quadrants et une exploration abdominale complète | |
|---|---|
| Contondant | Pénétrant |
| Trauma mineure | Long trajet profond (parenchyme) |
Débuter avec un traitement hémostatique simple :
|
|
| Trauma modéré à sévère | Structures extrahépatiques |
|
|
-
Compression de la veine porte et de l’artère hépatique entre le pouce et l’index du chirurgien (manœuvre de Pringle)
-
Paquetage avec une bandelette d'épiploon et des points trans-capsulaires « en X » (technique chirurgicale)
Suivi
Au suivi, il faudra guetter les signes vitaux et l'hématocrite afin de rapidement déceler une complication hémorragique. Les patients victimes de traumatisme hépatique devront tous être admis dans une unité chirurgicale ou aux soins intensifs dans les cas plus sérieux. Les patients peuvent reprendre leurs activités physiques normales après que les lésions hépatiques soit guéries, soit de 3 à 4 mois. Les patients en traumatologie sont à haut risque embolique. Des bas pneumatiques et la déambulation précoce sont recommandées. Idéalement, une thromboprophylaxie médicamenteuse devra être prescrite rapidement. Dans le cas où une résection hépatique significative a été effectuée, on devra s'assurer que la fonction hépatique est préservée et suffisante.
Complications
Les complications de cette maladie sont [1][6][5] :
- une fuite biliaire (21% des patients opérés)
- un choc hémorragique
- une fistule biliaire causant une hémobilie
- une nécrose hépatique (41% des patients ayant subi une embolisation)
- un biliome[note 1]
- un abcès hépatique[note 2]
- un sepsis périhépatique
- des dommages aux conduits biliaires pouvant causés des sténoses à long terme
- thromboembolie
- système porte
- systémique
- veine sus-hépatique
- insuffisance hépatique
- décès.
L'incidence des complications est d'environ 7%, mais peut aller jusqu'à 15-20% dans les atteintes de haut grades.[6]
Évolution
Le taux de succès pour la prise en charge non chirurgicale avoisine les 92% pour les lésions de grade I à II, 80% pour le grade III, 72% pour celles de grade IV et 62% pour le grade V.[12]
Notes
- ↑ Un biliome est une collection de bile qui devra être traitée par drainage percutané.
- ↑ Les abcès se développeront dans 3 à 5% des cas en raison de l'exposition du tissu hépatique nécrosé à la bile. Ils doivent être évoqués en présence de fièvre, de douleur et de leucocytose en augmentation dans les jours suivant le trauma.
Références
- Cet article a été créé en partie ou en totalité le 2023-03-20 à partir de Chirurgie (application), créée par Dre Hélène Milot, Dr Olivier Mailloux et collaborateurs et partagé sous la licence CC-BY-SA 4.0 international
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 et 1,7 Sharven Taghavi et Reza Askari, StatPearls, StatPearls Publishing, (PMID 30020608, lire en ligne)
- ↑ 2,0 et 2,1 (en) Clay C. Cothren et Ernest E. Moore, « Hepatic Trauma », European Journal of Trauma and Emergency Surgery, vol. 34, no 4, , p. 339–354 (ISSN 1863-9933 et 1863-9941, DOI 10.1007/s00068-008-8029-5, lire en ligne)
- ↑ Greta L. Piper et Andrew B. Peitzman, « Current Management of Hepatic Trauma », Surgical Clinics of North America, vol. 90, no 4, , p. 775–785 (ISSN 0039-6109, DOI 10.1016/j.suc.2010.04.009, lire en ligne)
- ↑ 4,0 4,1 4,2 et 4,3 Federico Coccolini, Raul Coimbra, Carlos Ordonez et Yoram Kluger, « Liver trauma: WSES 2020 guidelines », World Journal of Emergency Surgery, vol. 15, no 1, , p. 24 (ISSN 1749-7922, PMID 32228707, Central PMCID PMC7106618, DOI 10.1186/s13017-020-00302-7, lire en ligne)
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 et 5,7 Juan A. Asensio et Donald D. Trunkey, Current therapy of trauma and surgical critical care, Mosby/Elsevier, (ISBN 978-0-323-07086-7 et 0-323-07086-8, OCLC 324993237, lire en ligne)
- ↑ 6,0 6,1 6,2 et 6,3 (en-US) Philbert Yuan Van , MD, « Hepatic Injury - Injuries; Poisoning - Merck Manuals Professional Edition », Merck Manuals Professional Edition, (lire en ligne)
- ↑ 30020608
- ↑ 30020608
- ↑ 9,0 9,1 et 9,2 (en) Rosemary A. Kozar, Marie Crandall, Kathirkamanthan Shanmuganathan et Ben L. Zarzaur, « Organ injury scaling 2018 update: Spleen, liver, and kidney », Journal of Trauma and Acute Care Surgery, vol. 85, no 6, , p. 1119–1122 (ISSN 2163-0763 et 2163-0755, DOI 10.1097/TA.0000000000002058, lire en ligne)
- ↑ John M. Chauncey et Jerald S. Wieters, StatPearls, StatPearls Publishing, (PMID 30422504, lire en ligne)
- ↑ (en) « Liver injury - WikEM », sur www.wikem.org (consulté le 3 octobre 2019)
- ↑ (en) Nicole A. Stassen, Indermeet Bhullar, Julius D. Cheng et Marie Crandall, « Nonoperative management of blunt hepatic injury », Journal of Trauma and Acute Care Surgery, vol. 73, no 5, , S288–S293 (ISSN 2163-0755, DOI 10.1097/ta.0b013e318270160d, lire en ligne)