Hémorragie digestive haute (approche clinique)
| Approche clinique | |
 | |
| Caractéristiques | |
|---|---|
| Examens paracliniques | Formule sanguine complète, Frottis sanguin, Bilan hépatique, Albumine, Bilan ferrique, INR, TCA, Créatininémie, Angiographie, Grouper, ... [+] |
| Drapeaux rouges |
Pâleur, Dyspnée (symptôme), Tachycardie (signe clinique), Altération de l'état de conscience (signe clinique), Syncope (symptôme), Douleur thoracique (symptôme), Hypotension artérielle (signe clinique), Diaphorèse (signe clinique), Antécédents personnels de varices oesophagiennes, Antécédents personnels de cirrhose hépatique, ... [+] |
| Informations | |
| Terme anglais | Upper gastro-intestinal bleeding |
| Autres noms | Saignement digestif haut |
| Spécialités | Gastro-entérologie, Chirurgie générale |
|
| |
'[[|]]'[[|]]
Hémorragie digestive haute (6-1)
Toute contribution serait appréciée.
| Description: | Cette section contient la définition du concept et devrait se résumer à quelques phrases au maximum : il ne s'agit pas d'une introduction. S'il existe des pages alternatives ou des nuances qui seraient susceptibles d'intéresser le lecteur, elles seront mentionnées dans cette section avec des liens. Le format attendu est le texte. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Une erreur fréquente est de mettre des signes, des symptômes et le traitement dans l'introduction. Dans un soucis de concision, et considérant que votre page sera consultée autant sur ordinateur que sur les téléphones intelligents, la définition sert à définir à la manière d'un dictionnaire. |
| Exemple: | L'appendicite est l'inflammation et l'infection de l'appendice. |
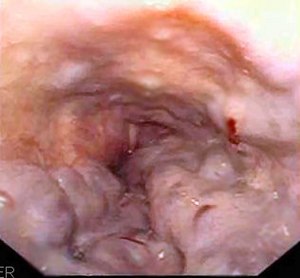
L'hémorragie digestive haute (HDH) se définit par un saignement gastro-intestinal en amont de l'angle de Treitz. Dans le cas contraire, on parlera d'hémorragie digestive basse. L'HDH se manifeste habituellement par une hématémèse (vomissement de sang frais ou de caillot) ou un méléna (selles foncées et goudronneuses). Un méléna représente généralement un saignement important, car il faut au moins 150 ml de sang pour colorer les selles en noir [1]. L'hématochézie (passage de sang frais au niveau du rectum), quant à elle, est habituellement suggestive d'une hémorragie digestive basse (HDB), mais peut également indiquer une HDH. [2]
Épidémiologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient les données épidémiologiques sur le sujet de la page (ex. incidence, prévalence, coûts en hospitalisation, proportion homme:femme, régions où la prévalence est la plus élevée, etc.). Chaque donnée épidémiologique doit être appuyée par une référence. Idéalement, des statistiques canadiennes et québécoises sont mentionnées lorsque disponibles. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | Les saignements digestifs bas représentent 20% à 30% de tous les patients présentant des saignements GI majeurs. L'HDB est moins fréquente que les hémorragies digestives hautes (HDH) avec une prévalence de 20 à 27 cas par 100 000 vs 50 à 150 cas par 100 000. |
L'hémorragie digestive haute (HDH) est un problème courant ayant une incidence annuelle d'environ 80 à 150 pour 100 000 habitants, avec des taux de mortalité estimés entre 2% et 15%.[3] L'HDH représente 75% de tous les cas d'hémorragie gastro-intestinale aiguë et 80% des hémorragies digestives significatives. [3] De plus, selon un sondage, l'incidence annuelle des saignement non-variqueux est en diminution, passant de 78 à 61 cas par 100 000 personnes de 2001-2009. [4] La mortalité à 30 jours d'un saignement non-variqueux est évaluée à 11% contrairement à 20% en 6 semaines pour un saignement variqueux [4][5].
Étiologies
Toute contribution serait appréciée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Étiologie |
| Commentaires: |
|
| Exemple: | Les étiologies de l'hémorragie digestive basse sont :
|
Les étiologies les plus fréquentes comprennent [6][3] :
- non-variqueuses (80%) :
- Ulcère gastroduodénal (40% à 50%).
- Parmi ceux-ci, la majorité est secondaire à des ulcères duodénaux (30%)
- Oesophagite érosive (11%)
- Duodénite (10%)
- Déchirures de Mallory-Weiss (5% à 15%)
- Malformations vasculaires (5%)
- Tumeurs (2%)
- Autres (5%).
- Ulcère gastroduodénal (40% à 50%).
- variqueuses (20%) :
- Varices gastro-oesophagiennes (>90%)
- Gastropathie hypertensive (< 5%)
- Varices gastriques (rare).
Physiopathologie
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | La physiopathologie traite des mécanismes biologiques qui conduisent à l'apparition de l'approche clinique. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | Attention de ne pas traiter de la physiopathologie de l'ensemble des étiologies couvertes dans la section Étiologies, mais de seulement discuter de la physiopathologie générale de la sémiologie couverte par le sujet de la page. |
| Exemple: | Différentes voies physiologiques peuvent entraîner une dyspnée, notamment via les chimiorécepteurs ASIC, les mécanorécepteurs et les récepteurs pulmonaires. On pense que trois composantes principales contribuent à la dyspnée : les signaux afférents, les signaux efférents et le traitement central de l'information. [...] |
Approche clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau, Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Questionnaire
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Questionnaire, Symptôme discriminant, Élément d'histoire discriminant |
| Commentaires: |
|
| Exemple: | Chez les patients atteints de dyspnée aiguë, les symptômes à rechercher sont :
|
Lors du questionnaire, une attention particulière doit être portée aux éléments suivants [7] :
- L'hémorragie (quantité de sang et la chronologie) :
- hématémèse
- Vomissement de sang frais
- Couleur rouge ou "grain de café"
- hématochézie
- Passage de sang frais au niveau du rectum
- Habituellement une manifestation d'hémorragie digestive basse, mais également possible en hémorragie digestive haute massive [2]
- méléna
- Selles noires et/ou goudronneuses.
- hématémèse
- Les signes et symptômes associés :
- Syncope ou hypotension orthostatique
- Si le saignement est suffisamment sévère
- asthénie
- douleur abdominale
- dysphagie
- Ictère
- symptômes B
- Syncope ou hypotension orthostatique
- Les comorbidités
- La prise concomitante de médicaments :
- La consommation d'alcool
| Trouvaille | Penser à ... | Précision |
|---|---|---|
| Médicamenteux | ||
| Prise chronique d'AINS | ||
| Gastro-entérologiques | ||
| Cirrhose hépatique | Varices gastro-oesophagiennes | |
| Psychiatriques | ||
| Anorexie / boulimie | Syndrome de Mallory-Weiss | À ce moment l'hématémèse sera précédée de vômissements normaux. |
| Vasculaire | ||
| Anévrisme de l'aorte abdominal | Fistule aorto-entérique | |
| Hématologique | ||
| Hémorragie antérieure (purpura, ecchymose, hématurie) | Diathèse hémorragique | |
| Trouvaille | Penser à ... | Précision |
|---|---|---|
| Douleur épigastrique | Surtout si affectés par la prise de nourriture ou les anti-acides. | |
| Inconfort épigastrique | ||
| Satiété précoce | ||
| Symptômes B | ||
| Diathèse hémorragique | ||
| Fatigue, faiblesse, HTO | Peut également indiquer un processus chronique décompensé | |
| Efforts de vômissements | Surtout si l'hématémèse est précédée de vomissements normaux | |
| Dysphagie |
| Trouvaille | Penser à ... | Précision |
|---|---|---|
| Alcoolisme | Cirrhose alcoolique |
Examen clinique
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: |
|
| Formats: | Liste à puces, Tableau |
| Balises sémantiques: | Examen clinique, Signe clinique discriminant |
| Commentaires: |
|
| Exemple: | Chez les patients atteints d'une dyspnée aiguë, les éléments suivants sont à rechercher à l'examen clinique :
|
Voici les éléments à rechercher lors de l'examen physique : :
- Les signes vitaux :
- Signes d'orthostatismes
- Signes de choc hypovolémique
- Une atteinte hépatique chronique :
- Inspection des selles [8] :
- La coloration des selles peut orienter sur la localisation du saignement, mais n'est pas un bon indicateur.
| Caractérisation de la perte sanguine [9] | ||||
|---|---|---|---|---|
| grade 1 | grade 2 | grade 3 | grade 4 | |
| Perte sanguine en % volume circulant
(ml/70 kg) |
0-15%
(< 750 ml) |
15-30%
(750 -1500 ml) |
30-40%
(1500-2000 ml) |
> 40 %
(> 2000 ml) |
| Fréquence cardiaque (bpm) | < 100 | > 100 | > 120 | > 140 |
| Pression artérielle systolique (mmHg) | Normale | Normale ou diminuée | diminuée | diminuée |
| Fréquence respiratoire (cycles/min) | 14-20 | 20-30 | 30-40 | > 40 |
| Diurèse (ml/heure) | > 30 | 20-30 | 5-15 | Nulle |
| Status neurologique | Anxiété légère | Anxiété modérée, soif | Anxiété, confusion | Agitation, léthargie, coma |
Drapeaux rouges
Toute contribution serait appréciée.
| Description: |
|
| Formats: | Liste à puces |
| Balises sémantiques: | Drapeau rouge |
| Commentaires: |
|
| Exemple: | Les drapeaux rouges des patients qui se présentent en céphalée aiguë sont :
|
Les signaux d'alarme suivants suggère une hypovolémie ou un choc hémorragique[10] :
Investigation
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Tests de laboratoire
Les examens sanguins suivants sont utiles dans l'investigation d'une HDH [3][11][12][13][14] :
- Une formule sanguine complète (FSC)
- Pour rechercher les niveaux actuels d'hémoglobine, d'hématocrite et de plaquettes.
- Frottis sanguin
- Un volume globulaire moyen (VGM) faible peut indiquer une perte de sang chronique et une anémie ferriprive.
- Créatinine et urée
- Une créatinine élevée ou un rapport urée/créatine élevé peut également être un signe d'HDH.
- Étude de coagulation
- Bilan hépatique
- Albumine
- Grouper / croiser
Endoscopie gastro-oesophagienne (OGD)
- Objectif :
- Identifier la source et potentiellement traiter le saignement
- Période d'administration :
- L'endoscopie haute devrait être effectuée dans les 24 heures suivant l'admission, le tout, après avoir fait les efforts de réanimation initiaux [4]
- L'endoscopie haute devrait être effectuée dans les 12 heures si le patient présente des caractéristiques cliniques à haut risque :
- Tachycardie
- Hypotension
- Vomissements sanglants
- Aspiration nasogastrique
- À administrer immédiatement après la réplétion volémique si le patient est instable [3] [5]
- De plus, selon un guide de pratique de la société américaine de l'endoscopie gastrointestinale (ASGE), les patients chez qui l'on suspecte une hémorragie variqueuse devraient recevoir une endoscopie dans les 12 heures. [15]
- Selon l'AGA-CAG, l'administration de l'endoscopie ne devrait pas être retardée chez les patients utilisant des anticoagulants. [4]
- Épidémiologie [3] :
- 80 à 90% des patients auront un contrôle permanent de leur saignement, alors que 10% à 20% auront une récidive
- 1-2 % des OGD n'identifient pas le site de saignement
- Indications de l'intervention endoscopique :
- Pour les saignement non-variqueux :
- Une intervention endoscopique peut être justifiée en fonction des résultats de l'endoscopie supérieure :
- Si un patient a un ulcère avec une base propre, aucune intervention n'est nécessaire [4] :
- Ces patients peuvent manger dans les prochaines 24 heures
- Si un vaisseau saignant est visualisé ou s'il y a des stigmates d'hémorragie récente (haut risque), les options thérapeutiques peuvent inclure [3] :
- La coagulation thermique pour obtenir l'hémostase
- L'injection locale d'épinéphrine
- N'est pas utilisée seule (seulement utilisée en combinaison avec une autre modalité)[4]
- L'utilisation de clips
- Selon l'association canadienne et américaine de gastroentérologie (AGA-CAG), les clips sont à favoriser chez les patients avec des stigmates à haut risque [4]
- La combinaison d'une ou plusieurs méthodes
- Recommandations pour les saignements non-variqueux :
- Recommandations de l'app chirurgie : thérapie thermique ou (épinéphrine jumelée avec une deuxième modalité) > clip/sclérosant seul [3]
- Recommandations de l'association canadienne et américaine de gastroentérologie (AGA-CAG) : thérapie thermique ou injection de sclérosants sont recommandés. [4] L'utilisation de clips est également recommandée [4]. Chacune de ces méthodes peuvent être utiles, tout dépendant de la situation clinique. [4]
- Recommandations pour les saignements non-variqueux :
- Si un patient a un ulcère avec une base propre, aucune intervention n'est nécessaire [4] :
- Une intervention endoscopique peut être justifiée en fonction des résultats de l'endoscopie supérieure :
- Pour les saignements variqueux (varices oesophagiennes) :
- La ligature endoscopique des varices est recommandée comme étant le traitement de choix. [5] [15]
- Les ligatures devraient être effectuées à des intervalles de 2-4 semaines, et ce, jusqu'à l'atteinte de l'hémostase. [5]
- Habituellement, le contrôle du saignement nécessite 2-4 sessions. [15]
- Une fois le saignement contrôlé, le patient devrait recevoir une endoscopie de contrôle à 3 et à 6 mois.
- Une récidive de la varice devrait être traité par une autre ligature.
- Les ligatures devraient être effectuées à des intervalles de 2-4 semaines, et ce, jusqu'à l'atteinte de l'hémostase. [5]
- La sclérothérapie endoscopique est également très utile pour contrôler le saignement chez plus de 90% des patients avec saignement variqueux. [15]
- À la suite d'une hémostase obtenue par ligature et traitements pharmacologique, l'utilisation d'un shunt intrahépatique par voie transjugulaire (TIPS ou TIPSS) précoce (< 72 heures) devrait être considérée en fonction de la disponibilité des ressources et du stade cirrhotique du patient (Child's B ou C). [5]
- Autres indications du TIPS :
- La ligature endoscopique des varices est recommandée comme étant le traitement de choix. [5] [15]
- Pour les saignement non-variqueux :
Autres modalités
Les autres modalités d'investigation comprennent [3] :
- Angiographie :
- Modalité de choix en deuxième ligne
- Gorgée de barium :
- Contre-indiqué, car cette modalité peut interférer avec l'OGD, l'angiographie et/ou la chirurgie
- Côlonoscopie :
- Indiqué si présence de méléna/hématochézie accompagné d'une endoscopie normale.
Prise en charge
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | |
Approche systématique
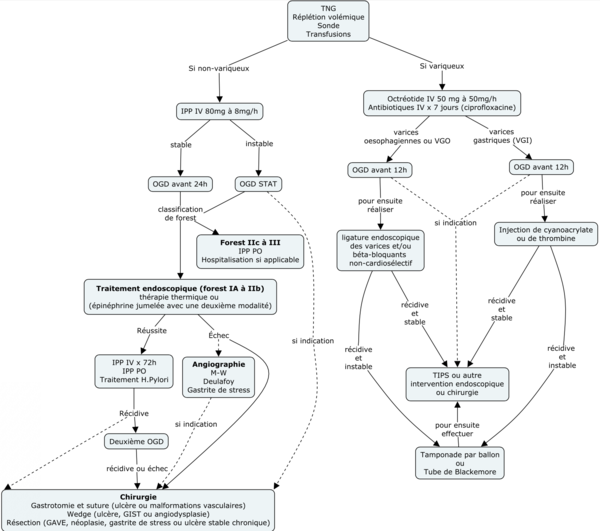
La prise en charge de l'HDH se fait selon une approche systématique [3] :
- Prise en charge générale (protocole ATLS)
- Anamnèse et examen physique
- Tests de laboratoire
- Tube nasogastrique (TNG)
- Traitement pharmacologique
- Stratification des patients
- Endoscopie
- Spécificités en fonction de l'étiologie
Prise en charge générale (protocole ATLS)
Les étapes clefs de la prise en charge globale comprennent :
- Une intubation endotrachéale élective si le patient n'est pas en mesure de maintenir une perméabilité adéquate de ses voies respiratoires.
- Afin de prévenir l'apparition d'un état de choc, une réplétion volémique devrait être effectuée chez les patients instables hémodynamiquement [4] :
- Au moins deux cathéters d'accès périphérique de grand diamètre (au moins de calibre 18).
- Des transfusions sanguines doivent être administrées pour maintenir les cibles suivantes [3] :
- Hémoglobine (Hb) :
- Hb > 70 g/L
- Hb > 100 g/L (syndrome coronarien aigu ou personne âgée)
- L'AGA-CAG recommande d'administrer des transfusions aux patients sans atteinte cardiovasculaire et ayant une hémoglobine < 80 g/L. [4]
- Plaquettes :
- Plaquettes > 50 x 109 /L [5]
- Il faut également administrer des plaquettes si le patient prend de l'aspirine chronique.
- Facteurs de coagulation :
- Administrer du FFP si albumine / créatinine ou INR > 1,5 [5]
- Effectuer une OGD si INR < 1,5
- Hémoglobine (Hb) :
- Des transfusions sanguines doivent être administrées pour maintenir les cibles suivantes [3] :
- Cependant, plusieurs incertitudes persistent quant au type de soluté ainsi que le débit à administrer [4]. Par contre, dans le cas des hémorragies variqueuses, une réplétion volémique trop agressive devrait être évitée, car elle peut augmenter la pression portale. [15]
- Au moins deux cathéters d'accès périphérique de grand diamètre (au moins de calibre 18).
Tube nasogastrique (TNG)
L'utilité du tube nasogastrique dans la prise en charge des HDH est controversé[16]
- Une aspiration par TNG devrait être effectuée chez les patients où l'on suspecte une HDH [10] [3]
- Considérant la littérature actuelle, il n'est pas recommandé d'effectuer un lavage par TNG à tous les patients [3][8][16]
Traitement pharmacologique
Voici les différentes modalités pharmacologiques pouvant être utilisées dans la prise en charge de l'HDH :
- Les inhibiteurs de la pompe à protons (IPP) [3]:
- Utilisés pour traiter les patients atteints d'HDH ne venant pas d'une rupture de varices
- Le traitement par IPP pré-OGD est controversé.
- Le traitement par IPP pré-OGD n'a pas d'effet sur la mortalité, le risque de re-saignement, mais diminue les stigmates de haut risque.
- Les patients présentant des saignements importants doivent être traités avec un bolus de 80 mg d'IPP suivi d'une perfusion continue
- La durée typique du traitement est de 72 heures pour les patients présentant des lésions à haut risque visualisées sur l'OGD [4]
- Pour ces patients, l'utilisation continue d'IPP PO BID pendant 14 jours suivi d'une prise d'IPP PO DIE pour une durée déterminée en fonction de la lésion initiale [4]
- Si l'endoscopie était normale ou ne révélait qu'une lésion à faible risque, la perfusion d'IPP peut être interrompue et le patient passe à une perfusion quotidienne deux fois par jour ou même à des IPP oraux
- Le traitement par IPP pré-OGD est controversé.
- Prophylaxie secondaire :
- L'AGA-CAG recommande l'utilisation d'IPP chez les patients connus pour un saignement ulcéreux et qui prennent des antiplaquettaires ou des anticoagulants en prophylaxie cardiovasculaire. [4]
- Utilisés pour traiter les patients atteints d'HDH ne venant pas d'une rupture de varices
- Les vasoconstricteurs :
- Indications :
- Utilisé pour traiter les saignement provenant d'une rupture de varices [5] :
- Les vasoconstricteurs sont indiqués chez tous les patients avec un saignement variqueux et devraient être débutés aussitôt que le saignement est suspecté, et ce, jusqu'à l'obtention de l'hémostase ou jusqu'à un maximum de 5 jours. [5][15]
- Habituellement, la somatostatine ou la terlipressine sont indiqués en première ligne. Si ces deux molécules ne sont pas disponibles, l'octréotide constitue la meilleure option. [5]
- L'octréotide est habituellement administrée sous forme de bolus intraveineux de 20 mcg à 50 mcg, suivi d'une perfusion continue à un débit de 25 mcg à 50 mcg par heure
- Son rôle est limité aux contextes dans lesquels l'endoscopie n'est pas disponible ou comme moyen permettant de stabiliser les patients avant que le traitement définitif ne puisse être effectué[14]
- Utilisé pour traiter les saignement provenant d'une rupture de varices [5] :
- Indications :
- L'érythromycine [3] :
- Objectif :
- Augmenter la visualisation à l'endoscopie
- Indications :
- Saignement sévère ou quantité de sang importante dans l'estomac
- Objectif :
- Les antibiotiques [3] [8] :
- Indications :
- Les antibiotiques (ciprofloxacine IV ou cefriaxone IV) sont indiqués chez tous les patients ayant une hémorragie variqueuse confirmée ou suspectée. [5] [15]
- Leur administration devrait être effectuée environ une journée avant ou après la procédure endoscopique. [5] La durée du traitement devrait être d'environ 7 jours. [15]
- Indications :
- Les béta-bloquants non-cardiosélectifs (BBNS)
- Indications :
- Les BBNS (propanolol ou nadolol) sont indiqués en prévention secondaire pour les saignement variqueux conjointement avec la ligature endoscopique de varices. [5][15]
- L'utilisation des BBNS en monothérapie devrait être basée sur les préférences du patient et le jugement du clinicien. [5]
- Si une prescription de BBNS en monothérapie est optée, il n'est pas recommandé de procéder à une autre endoscopie, sauf si indication clinique. [5]
- Indications :
Stratification des patients
Il existe deux principaux scores utilisés dans la prise en charge des saignements digestifs haut, soit le score de Rockall et le score de Blatchford.
Le score de Rockall
- Objectif :
- Conçu pour prédire la récidive hémorragique et la mortalité.
- Inclusions :
- Comprend l'âge, les comorbidités, la présence d'un état de choc et les stigmates endoscopiques.
- Rockall pré-endoscopique :
- Un Rockall pré-endoscopique est également disponible et peut être utilisé pour stratifier le risque de nouveau saignement et de mortalité du patient avant même l'évaluation endoscopique.
- Cependant, l'AGA-CAG n'a pas pu émettre de recommandation à l'égard de son utilisation [4]
- Interprétation :
- Lorsque le score Rockall est utilisé, les patients avec deux points ou moins sont considérés comme à faible risque et ont une probabilité de 4,3% de saignement et une mortalité de 0,1%.
- En revanche, les patients avec un score de six ou plus ont un taux de récidive de 15% et une mortalité de 39% .[14]
| Score de Rockall[17] | ||||
|---|---|---|---|---|
| Variables | Score | |||
| 0 | 1 | 2 | 3 | |
| Âge | < 60 ans | 60-79 ans | > 80 ans | |
| Signes hémodynamiques
de choc |
Aucun | Pouls > 100/min
TA > 100 mmHgg |
Pouls > 100/min
TA < 100 mmHg |
|
| Comorbidités | Aucune | Insuffisance cardiaque
Cardiopathie ischémique |
Insuffisance rénale
Insuffisance hépatique Néoplasie dépassée | |
| Diagnostic | Mallory Weiss
Absence de lésions ou Absence de signes d'hémorragie |
Tout autre diagnostic | Néoplasie digestive | |
| Stigmates d'hémorragie récente | Aucun ou tâches noires | Présence de sang, caillot adhérent,
hémorragie active ou vaisseau visible |
||
Le score de Blatchford
- Objectif
- Conçu pour prédire la nécessité d'une intervention endoscopique
- Meilleur score que celui de Rockall pour prédire la nécessité d'utiliser une endoscopie haute (OGD) [3]
- Inclusions :
- Il comprend les taux d'hémoglobine, la pression artérielle, la présentation d'une syncope, la méléna, les maladies du foie et l'insuffisance cardiaque.
- Interprétation :
- Un score de six ou plus est associé à un risque supérieur à 50% de nécessiter une intervention.[14]
- L'association canadienne et américaine de gastroentérologie (AGA-CAG) recommandent d'utiliser un score de Blatchford de 1 ou moins pour identifier les patients à faible risque de re-saignement qui ne requièrent habituellement pas d'hospitalisation ou de thérapie endoscopique. [4]
| Score de Blatchford[17] | |
|---|---|
| Facteurs de risque à l'admission | Score |
| Urée (mmol/L)
6.5-7.9 8-9.9 10-24.9 > 25 |
2
3 4 6 |
| Hémoglobine (homme)
120-129 100-119 < 100 |
1
3 6 |
| Hémoglobine (femme)
100-119 < 100 |
1
6 |
| Tension artérielle systolique (mmHg)
100-109 90-99 < 90 |
1
2 3 |
| Autres marqueurs
Fréquences cardiaques > 100/min Présentation avec méléna Présentation avec syncope Hépatopathie Insuffisance cardiaque |
1 1 2 2 2 |
Spécificités en fonction de l'étiologie
Voici les spécificités du traitement en fonction de l'étiologie [3] :
- Ulcère gastroduodénal
- Classification de Forest :
- Ia : Hémorragie avec saignement actif en jet (6%)
- Ib : Hémorragie avec saignement actif en nappe (6%)
- IIa : Hémorragie récente avec vaisseau visible non-hémorragique (8%)
- IIb : Caillot adhérent (8%)
- IIc : Couche rouge/noire (16%)
- III : Pas de stigmate d'hémorragie (55%)
- Spécificité du traitement :
- Si le patient est atteint d'H.Pylori, l'éradication doit être effectuée. De plus, les patients ayant un ulcère peptique comme cause probable de leur HDH devrait recevoir un test diagnostic pour cette bactérie. [4]
- Si les AINS étaient probablement la cause du saignement, ils doivent être arrêtés et, si cela est absolument nécessaire, des agents alternatifs tels que les AINS sélectifs pour la COX-2 plus un IPP doivent être utilisés.
- En fonction de la classification de Forest :
- Forest Ia à IIb :
- Thérapie thermique ou (épinéphrine jumelé à une autre modalité)
- IPP IV x 72h puis PO
- Hospitalisation x 72h
- Diète liquide claire après une OGD
- Forest IIc à III :
- IPP PO (pas d'IPP IV)
- Hospitalisation si applicable
- Libérer après l'OGD si :
- État hémodynamique et hémoglobine stable ET
- Pas d'autres problème ET
- Ne vit pas seul à la maison
- Libérer après l'OGD si :
- Forest Ia à IIb :
- Classification de Forest :
- Oesophagite :
- La majorité sont seulement traitées par des IPP, le tout, sans traitement endoscopique
- Mallory-Weiss :
- Définition :
- Saignement secondaire à la lacération de la jonction gastro-oesophagienne donnant suite aux efforts de vomissements.
- Habituellement auto-résolutif (90%)
- Traitement :
- Indications : saignement sévère ou actif
- Si échec :
- Angiographie
- Chirurgie :
- Si échec angiographie
- Gastrotomie haute et ligature des lacérations
- Définition :
- Malformations vasculaires :
- Dieulafoy :
- Définition :
- Vaisseaux sous-muqueux de gros calibre (1-3 mm)
- Traitement :
- Traitement endoscopique
- Si échec du traitement endoscopique : angiographie
- Si échec de l'angiographie : chirurgie
- Définition :
- GAVE (gastric antral vascular ectasia)[18] :
- Traitement endoscopique : électrocoagulation par l'Argon beamer
- Angiodysplasie :
- Traitement endoscopique : souvent de multiples traitements nécessaires
- Dieulafoy :
- Gastrite de stress :
- Traitement :
- Prophylaxie si facteurs de risques présents
- Si hémorragie présente :
- IPP en première ligne
- OGD en deuxième ligne
- Angiographie en troisième ligne :
- Vassopressine/Octréotide
- Embolisation
- Chirurgie en quatrième ligne
- Traitement :
- Néoplasie :
- Se traite facilement par endoscopie, mais le risque de re-saignement est élevé.
- On favorise une chirurgie oncologique.
- Fistule aorto-entérique :
- Étiologies :
- Suit un anévrisme de l'aorte abdominal (AAA) ou une aortite
- Diagnostic :
- Tomodensitométrie
- Traitement :
- Angio-embolisation en première ligne
- Étiologies :
- Varices gastriques
- Épidémiologie[15] :
- Les varices gastriques sont le plus souvent localisées au niveau du fundus gastrique.
- Elles peuvent être observées chez les patients cirrhotiques et chez ceux ayant une hypertension portale.
- Traitement :
- Les varices gastro-oesophagiennes (VGO) se prennent en charge comme les varices oesophagiennes isolées [5].
- Les varices gastriques isolées (VGI) se traitent habituellement comme suit [5] :
- Thérapie endoscopique initiale jumelée à des injections de cyanoacrylate
- L'administration de thrombine peut également être considérée
- La chirurgie TIPS peut aussi être considéré, le tout, en fonction des ressources disponibles.
- Si le contrôle du saignement échoue, alors les options recommandées sont les suivantes [5] :
- Hémostase par ballon pour les VGO et les VGI en attente du traitement définitif
- Chirurgie TIPS est suggérée comme étant la première ligne du traitement définitif
- L'oblitération transveineuse rétrograde par ballon occlusif (OTR-B) ou shunt chirurgical peuvent être considéré comme deuxième ligne de traitement définitif.
- L'utilisation de BBNS peut également être considérée
- Une fois l'hémostase atteinte, un suivi endoscopique avec cyanoacrylate doit être effectué. [5]
- Selon la littérature actuelle, il n'y a pas d'indications claire quant à la stratégie à adopter pour le suivi de ces patients. [5]
- Thérapie endoscopique initiale jumelée à des injections de cyanoacrylate
- Épidémiologie[15] :
Autres modalités
Si le saignement persiste malgré une deuxième intervention endoscopique ou si la source du saignement ne peut pas être identifié, il est possible d'utiliser les mesures suivantes[3] :
- Pour les saignements non-variqueux :
- Angiographie
- Chirurgie
- Indications de la chirurgie :
- HDH instable et > 6 unités de transfusions
- Réfractaire au traitement endoscopique
- Récidive malgré le deuxième traitement endoscopique
- Récidive et le patient est en choc
- Saignement continu (> 3 culots/jours)
- Indications de la chirurgie :
- Pour les saignements variqueux :
- Les mesures permettant de contrôler le saignement en attendant une mesure plus définitive sont :
- Les modalités définitives comprennent soit une intervention endoscopique subséquente, un TIPS ou une chirurgie, le tout, en fonction des ressources et de l'expertise disponibles. [5]
- Un transfert vers un centre spécialisé devrait être demandé. [5]
Hospitalisation
- Selon l'AGA-CAG, la majorité des patients, avec des stigmates à haut risque et ayant reçu une intervention endoscopique, devrait être hospitalisée pour au moins 72 heures après la procédure. [4]
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de l'approche clinique |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Le saignement cessera spontanément chez 80% des patients.[2]
Complications
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite des complications possibles de l'approche clinique classées en ordre de probabilité (si possible). |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | |
La complication la plus sérieuse est celle du choc hémorragique et ses conséquences sur l'hémodynamie. Autrement, à plus long terme, l'hémorragie peut se compliquer d'une anémie.
Particularités
Gériatrie
Chez les personnes âgées, l'ulcère peptique et l'angiodysplasie sont les causes les plus fréquentes de saignements. Le saignement variqueux est moins fréquent que chez les plus jeunes.[2]
Références
- Cette page a été modifiée ou créée le 2020/11/07 à partir de Upper Gastrointestinal Bleeding (StatPearls / Upper Gastrointestinal Bleeding (2020/07/21)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/29262121 (livre).
- ↑ « Connexion nécessaire — Wikimedica », sur wikimedi.ca (consulté le 13 février 2019)
- ↑ 2,0 2,1 2,2 et 2,3 (en-US) « Overview of GI Bleeding - Gastrointestinal Disorders - Merck Manuals Professional Edition », Merck Manuals Professional Edition, (lire en ligne)
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 3,12 3,13 3,14 3,15 3,16 3,17 3,18 et 3,19 (en) « Chirurgie », sur App Store (consulté le 7 décembre 2020)
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 4,16 4,17 4,18 et 4,19 (en) Alan N. Barkun, Majid Almadi, Ernst J. Kuipers et Loren Laine, « Management of Nonvariceal Upper Gastrointestinal Bleeding: Guideline Recommendations From the International Consensus Group », Annals of Internal Medicine, vol. 171, no 11, , p. 805 (ISSN 0003-4819, PMID 31634917, Central PMCID PMC7233308, DOI 10.7326/M19-1795, lire en ligne)
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 5,11 5,12 5,13 5,14 5,15 5,16 5,17 5,18 5,19 5,20 5,21 5,22 5,23 5,24 et 5,25 (en) Dhiraj Tripathi, Adrian J Stanley, Peter C Hayes et David Patch, « UK guidelines on the management of variceal haemorrhage in cirrhotic patients », Gut, vol. 64, no 11, , p. 1680–1704 (ISSN 0017-5749 et 1468-3288, PMID 25887380, Central PMCID PMC4680175, DOI 10.1136/gutjnl-2015-309262, lire en ligne)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29262121
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/29262121
- ↑ 8,0 8,1 et 8,2 « UpToDate », sur www.uptodate.com (consulté le 7 décembre 2020)
- ↑ Netgen, « Choc hémorragique », sur Revue Médicale Suisse (consulté le 7 décembre 2020)
- ↑ 10,0 et 10,1 « Revue générale des hémorragies gastro-intestinales - Troubles gastro-intestinaux », sur Édition professionnelle du Manuel MSD (consulté le 9 décembre 2020)
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30931376
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30803174
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/30803170
- ↑ 14,0 14,1 14,2 et 14,3 https://www.ncbi.nlm.nih.gov/pubmed/29262121
- ↑ 15,00 15,01 15,02 15,03 15,04 15,05 15,06 15,07 15,08 15,09 15,10 15,11 15,12 et 15,13 Joo Ha Hwang, Amandeep K. Shergill, Ruben D. Acosta et Vinay Chandrasekhara, « The role of endoscopy in the management of variceal hemorrhage », Gastrointestinal Endoscopy, vol. 80, no 2, , p. 221–227 (ISSN 0016-5107, DOI 10.1016/j.gie.2013.07.023, lire en ligne)
- ↑ 16,0 et 16,1 (en) Stamatis Karakonstantis, Emmanouil Tzagkarakis, Dimitra Kalemaki et Charalampos Lydakis, « Nasogastric aspiration/lavage in patients with gastrointestinal bleeding: a review of the evidence », Expert Review of Gastroenterology & Hepatology, vol. 12, no 1, , p. 63–72 (ISSN 1747-4124 et 1747-4132, DOI 10.1080/17474124.2018.1398646, lire en ligne)
- ↑ 17,0 et 17,1 Netgen, « Hémorragie digestive haute : utilité des scores pronostiques », sur Revue Médicale Suisse (consulté le 8 décembre 2020)
- ↑ Netgen, « Hémorragie digestive aiguë », sur Revue Médicale Suisse (consulté le 9 décembre 2020)
