« Cancer appendiculaire » : différence entre les versions
| Ligne 53 : | Ligne 53 : | ||
=== Tumeur neuroendocrine === | === Tumeur neuroendocrine === | ||
[[File:Appendiceal carcinoid 1.JPG|thumb|Tumeur neuroendocrine dans la lumière appendiculaire]]18% des tumeurs neuroendocrines digestives touchent l'appendice. 75% sont situés au tiers distal, 95% ont moins de 2 cm, 10% sont symptomatiques. Les tumeurs sont rarement multicentriques (4,5%). Les tumeurs neuroendocrines ont une séquence cancéreuse différente. {{Référence nécessaire|séquence à trouver et référencer|date=27 septembre 2020}} | [[File:Appendiceal carcinoid 1.JPG|thumb|Tumeur neuroendocrine dans la lumière appendiculaire]]18% des tumeurs neuroendocrines digestives touchent l'appendice. 75% sont situés au tiers distal, 95% ont moins de 2 cm, 10% sont symptomatiques. Les tumeurs sont rarement multicentriques (4,5%). Les tumeurs neuroendocrines ont une séquence cancéreuse différente. {{Référence nécessaire|séquence à trouver et référencer|date=27 septembre 2020}} | ||
=== Tumeur adénocarcinoïde === | |||
Il s'agit d'une variante pathologique avec cellules à gobelet, dont le pronostic se situe entre le carcinoïde et l’adénocarcinome. Il y a des métastases péritonéales ou lymphatiques dans 50% des cas à la présentation initiale. {{Référence nécessaire|à étoffer|date=1 octobre 2020}} | |||
== Physiopathologie == | == Physiopathologie == | ||
L'obstruction de la lumière appendiculaire par les cellules malignes | L'obstruction de la lumière appendiculaire par les cellules malignes | ||
entraîne une inflammation de l'appendice, une stase veineuse et, finalement, une infection de l'appendice.<ref name=":7" /> Dans les tumeurs mucineuses de l'appendice, il peut y avoir une dilatation kystique de | entraîne une inflammation de l'appendice, une stase veineuse et, finalement, une infection de l'appendice.<ref name=":7" /> Dans les tumeurs mucineuses de l'appendice, il peut y avoir une dilatation kystique de l'appendice due à l'obstruction de la lumière appendiculaire avec création d'un mucocèle.<ref name=":12">https://www.ncbi.nlm.nih.gov/pubmed/23439060</ref><ref name=":13">https://www.ncbi.nlm.nih.gov/pubmed/16699309</ref> Ces processus sont à la base de la présentation clinique la plus courante de cette maladie, l'appendicite aiguë.<ref name=":0" /> Quant aux tumeurs neuroendocrines, elles sont souvent trouvées fortuitement dans le specimen d'une appendicite aiguë. | ||
l'appendice due à l'obstruction de la lumière appendiculaire avec création d'un mucocèle.<ref name=":12">https://www.ncbi.nlm.nih.gov/pubmed/23439060</ref><ref name=":13">https://www.ncbi.nlm.nih.gov/pubmed/16699309</ref> Ces processus sont à la base de la présentation clinique la plus courante de cette maladie, l'appendicite aiguë.<ref name=":0" /> Quant aux tumeurs neuroendocrines, elles sont souvent trouvées fortuitement dans le specimen d'une appendicite aiguë. | |||
== Présentation clinique == | == Présentation clinique == | ||
| Ligne 87 : | Ligne 88 : | ||
== Approche clinique == | == Approche clinique == | ||
Les buts de l'intervention chirurgicale d'un mucocèle sont les suivants : | |||
* Diminuer le risque de perforation de la mucocèle (avoir un seuil de conversion en laparotomie bas) | |||
* Évaluer le mésoappendice | |||
* Évaluer le reste de la cavité abdominale : éliminer collections mucineuses | |||
* Évaluer pour tumeur synchrone | |||
* Lavage extensif pour diminuer implantation et faire diagnostic cytologique | |||
Il est à noter que cette approche est idéalement faite par des chirurgiens-oncologues. S'il s'agit d'une découverte fortuite lors d'une appendicectomie pour appendicite en urgence, les principes demeurent et on documente le plus possible pour en faire part au surspécialiste qui établira la conduite finale à la lumière de la pathologie définitive. | |||
L'approche clinique pour une tumeur neuroendocrine est sensiblement la même, soit évaluer le mésoappendice pour son envahissement ou l'atteinte lymphatique, la charge ganglionnaire et faire le bilan d'extension pour la maladie métastatique. | |||
== Diagnostic différentiel == | |||
Une masse kystique appendiculaire peut être confondue avec l'une des conditions suivantes | |||
* appendicite aiguë ou un abcès appendiculaire | |||
* lymphangiome kystique | |||
* kyste mésentérique | |||
* kyste rétropéritonéal | |||
* kyste de l'ovaire | |||
* cancer de l'ovaire | |||
* diverticule de Meckel | |||
* une maladie de crohn compliquée | |||
Une néoplasie neuroendocrine solide de l'appendice peut être confondue avec toute pathologie cécale (crohn ou cancer), toute pathologie appendiculaire (l'appendicite le plus fréquemment) ou d'autres néoplasies appendiculaires solides (lymphome, adénocarcinome de type intestinal, sarcome, métastases). | |||
== Traitement == | |||
La thérapie chirurgicale est le pilier de la thérapie des cancers de l'appendice; cependant, les cas avancés avec métastases à distance peuvent être chirurgicalement non résécables. L'appendicectomie avec une large résection du mésoappendice afin d'exclure l'atteinte des ganglions lymphatiques peut être à la fois diagnostique et curative pour la plupart des tumeurs appendiculaires.<ref name=":25">https://www.ncbi.nlm.nih.gov/pubmed/10235354</ref> D'autres modalités chirurgicales telles qu'une hémicolectomie droite sont indiquées en cas d'atteinte ganglionnaire, une grosse tumeur neuroendocrine avec des marges floues et une invasion méso-appendiculaire de plus de 3 mm <ref name=":26">https://www.ncbi.nlm.nih.gov/pubmed/21970481</ref> | |||
- Mucocèle appendiculaire | |||
Ø Accumulation intra-luminale de matériel mucoïde. | |||
Ø Obstruction par adénome vs adénocarcinome mucineux. | |||
Ø ≤ 2 cm = rarement malin | |||
Ø Traitement : | |||
§ Appendicectomie LSC vs ouverte | |||
§ Exérèse du mésoappendice | |||
Ø Principes : | |||
§ Éviter rupture (re : risque de pseudomyxome) | |||
o Approche LSC acceptable | |||
o Seuil de conversion bas | |||
§ Évaluation du mésoappendice pour envahissement et ADP. | |||
- Adénocarcinome ''in situ'' | |||
o Appendicectomie suffisante si résection en marge saine | |||
o | |||
- Adénocarcinome ''invasif'' | |||
o Hemi-colectomie droite de complétion si tumeur > 1 cm (''Sabiston''). | |||
'''TRAITEMENTS : CARCINOÏDES''' | |||
- Si tumeur ≤ 1 cm | |||
o Appendicectomie seule +/- ceacectomie partielle si atteinte de la base | |||
- Tumeur entre 1-2 cm | |||
o Devrait être discutée en clinique de tumeur | |||
o Appendicectomie seule +/- ceacectomie partielle si atteinte de la base. | |||
o SAUF SI : | |||
§ Envahissement du mesoappendice | |||
§ Infiltration lympho-vasculaire | |||
§ Index mitotique élevé (Ki-67 ≥ 3%) | |||
§ Adénopathie(s) + | |||
- Tumeur ≥ 2 cm | |||
o Hemi-colectomie droite | |||
o Métastases ganglionnaires ad 30% des cas | |||
Une prise en charge plus détaillée du pseudomyxome peritonei est abordée [[Pseudomyxome peritonei|ici]]. La chirurgie cytoréductive et la chimiothérapie intrapéritonéale sont particulièrement utiles dans les tumeurs mucineuses de l'appendice. Les tumeurs épithéliales de l'appendice non résécables chirurgicalement avec métastases à distance peuvent bénéficier d'une chimiothérapie comme le cancer colorectal métastatique.<ref name=":0" /> | |||
== Suivi == | == Suivi == | ||
| Ligne 147 : | Ligne 198 : | ||
== Prévention == | == Prévention == | ||
Les tumeurs appendiculaires présentent habituellement cliniquement des caractéristiques d'appendicite aiguë et sont souvent diagnostiquées après l'examen histologique d'un échantillon d'appendicectomie. Il est important de faire le suivi de l'examen histologique des échantillons d'appendicectomie pour s'assurer que les tumeurs de l'appendice ne sont pas manquées. | Les tumeurs appendiculaires présentent habituellement cliniquement des caractéristiques d'appendicite aiguë et sont souvent diagnostiquées après l'examen histologique d'un échantillon d'appendicectomie. Il est important de faire le suivi de l'examen histologique des échantillons d'appendicectomie pour s'assurer que les tumeurs de l'appendice ne sont pas manquées. | ||
Version du 1 octobre 2020 à 13:21
| Maladie | |
| Caractéristiques | |
|---|---|
| Signes | Appendicite, Ascite, Masse abdominale, Péritonisme |
| Symptômes |
Appendicite, Anorexie , Syndrome carcinoïde, Fatigue , Douleur abdominale , Asymptomatique , Vomissement , Perte de poids , Température corporelle élevée |
| Diagnostic différentiel |
Appendicite, Kyste ovarien, Abcès appendiculaire, Lymphangiome kystique, Kyste mésentérique, Kyste rétropéritonéal, Cancer ovarien, Endométriome, Diverticule de Meckel, Maladie de Crohn |
| Informations | |
| Wikidata ID | Q4781026 |
|
| |
Les tumeurs malignes appendiculaires sont un groupe rare de tumeurs souvent trouvées accidentellement lors de l'ablation chirurgicale de l'appendice. Sur le plan histologique, cette tumeur maligne représente 0,5 à 1% de tous les échantillons de pathologie après appendicectomie.[1][2] Cliniquement, cette affection se présente le plus souvent comme une appendicite aiguë due à une obstruction de la lumière appendiculaire. Comme c'est le cas pour toutes les tumeurs malignes, une détection précoce est essentielle car le diagnostic tardif pourrait nuire au pronostic.[3]
Épidémiologie
Le cancer de l'appendice est observé dans 1% des prélèvements appendiculaires. Il y a davantage de tumeurs neuroendocrines chez les jeunes patients et davantage d'adénocarcinomes chez la population plus âgée[4] Une association accrue avec la néoplasie colique et la colite ulcéreuse chronique a été notée.[2] 20% des cas ont une tumeur colorectale synchrone. Il y a aussi une association avec les tumeurs rénale, ovarienne et mammaire. L'appendice est le deuxième site le plus fréquent pour les tumeurs neuroendocrines après le rectum selon la base de données SEER. Au moment du diagnostic, plus d'un tiers des tumeurs neuroendocriniennes sont métastatiques lors du diagnostic.[5][3]
Étiologies et pathologie
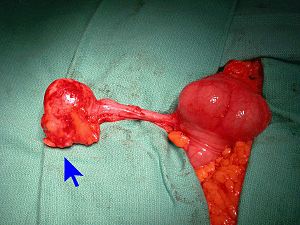
Pour comprendre l'origine tumorale, il faut comprendre les lignées cellulaires de l'appendice. La lignée épithéliale contient beaucoup de cellules à gobelet pour une production abondante exocrine de mucus. Un mucocèle est une collection de mucine épaissie accumulée par une obstruction. Celle-ci peut être causée par un processus tumoral ou non. Des tumeurs appendiculaires peuvent aussi sécréter de la mucine et causer un mucocèle. Il y a deux grandes classes de tumeurs appendiculaires, soit les tumeurs épithéliales et les tumeurs neuroendocrines. Comme l'appendice est principalement un tissu lymphoïde, des lymphomes appendiculaires peuvent survenir. L'étiologie est un lymphome de Burkitt avec un âge moyen de 18 ans et des lymphomes diffus à grandes cellules B chez le sujet âgé. [6][3] Finalement, les sarcomes sont également possibles.
Tumeurs épithéliales
Pour les adénocarcinomes, 90% des néoplasies sont mucineuses et 10% sont de type intestinal - soit le ratio inverse des néoplasies coliques. Le sous-type en bague à chaton offre le moins bon pronostic. Voici les différentes histologies des néoplasies épithéliales appendiculaires avec leur distribution.
| Type | % | Définition | Analogie colique |
| Simple mucocèle
Kyste de rétention |
20% | Δ dégénératifs épithéliaux 2aires à une obstruction (ex. : fécalithe) qui cause distension appendiculaire | |
| Hyperplasie muqueuse | 20% | Processus hyperplasique autonome | Polype hyperplasique |
| Cystadénome mucineux | 50% | Néoplasie bénigne avec pattern tuboglandulaire ou papillaire qui produit mucine ++ | Adénome villeux ou polype adénomateux |
| Cystadénocarcinome mucineux | 10% | Néoplasie maligne par invasion glandulaire et stromale | Tumeur colique mucineuse, tumeur villeuse maligne |

Les mécanismes qui entraînent des tumeurs malignes appendiculaires ne sont pas bien compris. Cependant, il a été postulé que les néoplasmes mucineux appendiculaires (AMN, un sous-ensemble majeur de tumeurs appendiculaires) suivent la même séquence adénome-carcinome que celle observée dans le cancer colorectal. Cette séquence commence par une mutation ponctuelle dans le proto-oncogène KRAS puis des mutations et / ou des délétions dans le gène TP53 sur Chr 17p. Ensuite, des mutations tronquées sur le gène APC sur 5q et le gène bêta-caténine contribuent toutes à son apparition. Une théorie alternative de l'instabilité des microsatellites (MSI) a été postulée comme résultant de mutations dans les gènes de réparation des mésappariements nucléotidiques, par exemple hMSH2, hMLH1, PMS1, PMS2 et GTBP.[7][8][9][3]
Tumeur neuroendocrine

18% des tumeurs neuroendocrines digestives touchent l'appendice. 75% sont situés au tiers distal, 95% ont moins de 2 cm, 10% sont symptomatiques. Les tumeurs sont rarement multicentriques (4,5%). Les tumeurs neuroendocrines ont une séquence cancéreuse différente. séquence à trouver et référencer[Référence nécessaire]
Tumeur adénocarcinoïde
Il s'agit d'une variante pathologique avec cellules à gobelet, dont le pronostic se situe entre le carcinoïde et l’adénocarcinome. Il y a des métastases péritonéales ou lymphatiques dans 50% des cas à la présentation initiale. à étoffer[Référence nécessaire]
Physiopathologie
L'obstruction de la lumière appendiculaire par les cellules malignes
entraîne une inflammation de l'appendice, une stase veineuse et, finalement, une infection de l'appendice.[10] Dans les tumeurs mucineuses de l'appendice, il peut y avoir une dilatation kystique de l'appendice due à l'obstruction de la lumière appendiculaire avec création d'un mucocèle.[11][12] Ces processus sont à la base de la présentation clinique la plus courante de cette maladie, l'appendicite aiguë.[3] Quant aux tumeurs neuroendocrines, elles sont souvent trouvées fortuitement dans le specimen d'une appendicite aiguë.
Présentation clinique
Dans plus de 50% des cas, il n'y a aucun symptôme, et cette malignité est détectée accidentellement. Cependant, la plupart des patients symptomatiques se présenteraient sous forme d'appendicite aiguë.[13][1] Les facteurs qui devraient augmenter la suspicion de néoplasie appendiculaire comprennent un âge supérieur à 50 ans avec des antécédents familiaux de cancer du côlon ou de maladie inflammatoire de l'intestin (MII), des caractéristiques évocatrices d'une appendicite chronique ou la présence d'une anémie inexpliquée [10] Le patient peut présenter des douleurs abdominales non spécifiques, des douleurs du quadrant inférieur droit, une perte de poids, une anorexie, de la fièvre, des vomissements, des caractéristiques d'obstruction intestinale par invagination et de la fatigue.[11] L'examen physique peut révéler une sensibilité abdominale du quadrant inférieur droit avec de la défense si le patient se présente en appendicite, une masse abdominale, la présence d'ascite ou les caractéristiques de la maladie métastatique.[3]
Facteurs de risque
Les mêmes facteurs de risque de l'adénocarcinome colique s'appliquent à ceux de l'appendice, excluant les tumeurs neuroendocrines.
Questionnaire
On doit questionner le patient tel une appendicite s'il se présente à l'urgence. Si le patient est vu en clinique, le patient doit être questionné sur son état général et sa digestion. Il est a noté que le mucocèle est souvent asymptomatique et découvert fortuitement sur l'imagerie.
Examen clinique
Le patient est examiné au niveau abdominal, incluant un toucher rectal. On recherche un tableau d'irritation péritonéale si le patient est en appendicite. Sinon, on recherche l'effet de masse au quadrant inférieur droit ou de l'ascite. La recherche d'adénopathies est également suggérée.
Examens paracliniques
Imagerie :
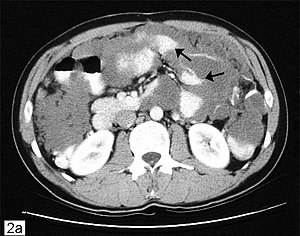
Les études d'imagerie constituent le pilier de l'évaluation initiale. Pour les mucocèles, les résultats échographiques comprennent des lésions allongées ou kystiques dans le quadrant inférieur droit (RLQ) avec des caractéristiques d'apparence interne en pelure d'oignon représentant une mucine lamellée, ce qui est une découverte pathognomonique.[11] Un défaut de la paroi appendiculaire avec fuite peut être le signe d'une rupture du mucocèle [11] Chez les patients présentant des caractéristiques d'appendicite aiguë, une tomodensitométrie ou une IRM révélant un appendice de plus de 15 mm avec des parois épaissies ou irrégulières est suspect pour une néoplasie.[14] Un nodule rehaussant dans la paroi est évocateur d'un adénocarcinome. S'il y a des bulles d'air dans le mucocèle, celui-ci est probablement surinfecté. Les radiographies simples de l'abdomen ont peu de valeur clinique et peuvent montrent rarement une calcification curviligne à la fosse iliaque droite. Les dépôts mucineux d'un pseudomyxome peritonei peuvent être identifiés facilement à la tomodensitométrie.
Analyses de laboratoire :
On dose l'antigène carcinoembryonnaire (CEA) lorsqu'il s'agit d'une tumeur épithéliale maligne comme on le ferait pour un cancer colorectal du reste du cadre colique.
Pour les tumeurs neuroendocrines, on dose la chromogranine-A et les 5-HIAA urinaires. Chez la femme, on demande aussi le marqueur ovarien CA-125.
Colonoscopie :
Nous devons faire une colonoscopie en pré-opératoire lorsque le diagnostic est connu par l'imagerie. Si on découvre plutôt le diagnostic en per-opératoire, on doit compléter l'investigation par une colonoscopie 4 à 6 semaines post-opératoire. En effet, il peut y avoir une atteinte du bas fond cécal ou une lésion synchrone colique. La trouvaille classique du mucocèle appendiculaire est l'apparence en volcan avec écoulement de mucine possible.
Approche clinique
Les buts de l'intervention chirurgicale d'un mucocèle sont les suivants :
- Diminuer le risque de perforation de la mucocèle (avoir un seuil de conversion en laparotomie bas)
- Évaluer le mésoappendice
- Évaluer le reste de la cavité abdominale : éliminer collections mucineuses
- Évaluer pour tumeur synchrone
- Lavage extensif pour diminuer implantation et faire diagnostic cytologique
Il est à noter que cette approche est idéalement faite par des chirurgiens-oncologues. S'il s'agit d'une découverte fortuite lors d'une appendicectomie pour appendicite en urgence, les principes demeurent et on documente le plus possible pour en faire part au surspécialiste qui établira la conduite finale à la lumière de la pathologie définitive.
L'approche clinique pour une tumeur neuroendocrine est sensiblement la même, soit évaluer le mésoappendice pour son envahissement ou l'atteinte lymphatique, la charge ganglionnaire et faire le bilan d'extension pour la maladie métastatique.
Diagnostic différentiel
Une masse kystique appendiculaire peut être confondue avec l'une des conditions suivantes
- appendicite aiguë ou un abcès appendiculaire
- lymphangiome kystique
- kyste mésentérique
- kyste rétropéritonéal
- kyste de l'ovaire
- cancer de l'ovaire
- diverticule de Meckel
- une maladie de crohn compliquée
Une néoplasie neuroendocrine solide de l'appendice peut être confondue avec toute pathologie cécale (crohn ou cancer), toute pathologie appendiculaire (l'appendicite le plus fréquemment) ou d'autres néoplasies appendiculaires solides (lymphome, adénocarcinome de type intestinal, sarcome, métastases).
Traitement
La thérapie chirurgicale est le pilier de la thérapie des cancers de l'appendice; cependant, les cas avancés avec métastases à distance peuvent être chirurgicalement non résécables. L'appendicectomie avec une large résection du mésoappendice afin d'exclure l'atteinte des ganglions lymphatiques peut être à la fois diagnostique et curative pour la plupart des tumeurs appendiculaires.[15] D'autres modalités chirurgicales telles qu'une hémicolectomie droite sont indiquées en cas d'atteinte ganglionnaire, une grosse tumeur neuroendocrine avec des marges floues et une invasion méso-appendiculaire de plus de 3 mm [16]
- Mucocèle appendiculaire
Ø Accumulation intra-luminale de matériel mucoïde.
Ø Obstruction par adénome vs adénocarcinome mucineux.
Ø ≤ 2 cm = rarement malin
Ø Traitement :
§ Appendicectomie LSC vs ouverte
§ Exérèse du mésoappendice
Ø Principes :
§ Éviter rupture (re : risque de pseudomyxome)
o Approche LSC acceptable
o Seuil de conversion bas
§ Évaluation du mésoappendice pour envahissement et ADP.
- Adénocarcinome in situ
o Appendicectomie suffisante si résection en marge saine
o
- Adénocarcinome invasif
o Hemi-colectomie droite de complétion si tumeur > 1 cm (Sabiston).
TRAITEMENTS : CARCINOÏDES
- Si tumeur ≤ 1 cm
o Appendicectomie seule +/- ceacectomie partielle si atteinte de la base
- Tumeur entre 1-2 cm
o Devrait être discutée en clinique de tumeur
o Appendicectomie seule +/- ceacectomie partielle si atteinte de la base.
o SAUF SI :
§ Envahissement du mesoappendice
§ Infiltration lympho-vasculaire
§ Index mitotique élevé (Ki-67 ≥ 3%)
§ Adénopathie(s) +
- Tumeur ≥ 2 cm
o Hemi-colectomie droite
o Métastases ganglionnaires ad 30% des cas
Une prise en charge plus détaillée du pseudomyxome peritonei est abordée ici. La chirurgie cytoréductive et la chimiothérapie intrapéritonéale sont particulièrement utiles dans les tumeurs mucineuses de l'appendice. Les tumeurs épithéliales de l'appendice non résécables chirurgicalement avec métastases à distance peuvent bénéficier d'une chimiothérapie comme le cancer colorectal métastatique.[3]
Suivi
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section traite du suivi de la maladie. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: |
|
| Exemple: | |
Complications
Toute contribution serait appréciée.
| Description: | Cette section traite des complications possibles de la maladie. |
| Formats: | Liste à puces, Texte |
| Balises sémantiques: | Complication |
| Commentaires: |
|
| Exemple: | Les complications de l'infarctus du myocarde sont :
|
Pseudomyxoma peritonei (PMP) représente la croissance de cellules néoplasiques productrices de mucines dans la cavité péritonéale avec une ascite mucineuse résultante. La PMP peut être le stade de présentation pour une majorité de patients et est classée en fonction du grade comme adénomucinose péritonéale disséminée (DPAM) associée à LAMN et a moins de figures mitotiques et de cellules épithéliales simples et une adénocarcinomatose mucineuse péritonéale de haut grade (PMAC) généralement associée à adénocarcinome mucineux.[4][17][10].[3]
Des adhérences et une obstruction intestinale peuvent généralement survenir dans le cadre d'une maladie métastatique.[18] Métastases ovariennes et rétropéritonéales ainsi qu'hydroureteronephrosis, une complication rare peut survenir.[19][20][3]
Évolution
Si la section est n'est pas jugée nécessaire, elle peut être supprimée.
| Description: | Cette section contient le pronostic et évolution naturelle de la maladie. Le pronostic est lié à la survie du patient atteint de la maladie. L'évolution naturelle est la manière dont évoluera la maladie du patient dans le temps. |
| Formats: | Texte |
| Balises sémantiques: | |
| Commentaires: | |
| Exemple: | La dissection aortique est associée une mortalité très élevée. Au moins 30% des patients décèdent après leur arrivée à l'urgence, et ce, même après une intervention chirurgicale. Pour ceux qui survivent à la chirurgie, la morbidité est également très élevée et la qualité de vie est mauvaise. La mortalité la plus élevée d'une dissection aortique aiguë est dans les 10 premiers jours. Les patients qui ont une dissection chronique ont tendance à avoir un meilleur pronostic, mais leur espérance de vie est raccourcie par rapport à la population générale.[1] Sans traitement, la mortalité est de 1 à 3% par heure au cours des 24 premières heures, 30% à une semaine, 80% à deux semaines et 90% à un an. |
Le pronostic dépend du type histologique, du stade avancé et du grade, de la propagation de la mucine au-delà du RLQ ainsi que de la présence de mucine cellulaire.[11] Les taux de survie à cinq ans varient de 27% à 93%. Les tumeurs à cellules en anneau ont le pire pronostic (27%) tandis que les tumeurs neuroendocriniennes sont les plus favorables (93%). [21] Le taux de survie à 10 ans pour l'adénocarcinome mucineux est inférieur à 10% .[22][3]
Prévention
Les tumeurs appendiculaires présentent habituellement cliniquement des caractéristiques d'appendicite aiguë et sont souvent diagnostiquées après l'examen histologique d'un échantillon d'appendicectomie. Il est important de faire le suivi de l'examen histologique des échantillons d'appendicectomie pour s'assurer que les tumeurs de l'appendice ne sont pas manquées.
Références
- Cette page a été modifiée ou créée le 2020/09/21 à partir de Appendix Cancer (StatPearls / Appendix Cancer (2020/07/05)), écrite par les contributeurs de StatPearls et partagée sous la licence CC-BY 4.0 international (jusqu'au 2022-12-08). Le contenu original est disponible à https://www.ncbi.nlm.nih.gov/pubmed/32310403 (livre).
- ↑ 1,0 et 1,1 https://www.ncbi.nlm.nih.gov/pubmed/12740466
- ↑ 2,0 et 2,1 https://www.ncbi.nlm.nih.gov/pubmed/28663356
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3,6 3,7 3,8 et 3,9 https://www.ncbi.nlm.nih.gov/pubmed/32310403
- ↑ 4,0 et 4,1 https://www.ncbi.nlm.nih.gov/pubmed/26270447
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/25560182
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/3811021
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/8640546
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/7674315
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/10982779
- ↑ 10,0 10,1 et 10,2 Erreur de référence : Balise
<ref>incorrecte : aucun texte n’a été fourni pour les références nommées:7 - ↑ 11,0 11,1 11,2 11,3 et 11,4 https://www.ncbi.nlm.nih.gov/pubmed/23439060
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/16699309
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/17511043
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/17374868
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/10235354
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/21970481
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/31069398
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/1609724
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/28598731
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/18291037
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/12115365
- ↑ https://www.ncbi.nlm.nih.gov/pubmed/19641451
