« Ictère du nouveau-né (approche clinique) » : différence entre les versions
(Le vidéo empêche l'éditeur visuel de charger) Balise : Annulation |
mAucun résumé des modifications |
||
| (23 versions intermédiaires par 5 utilisateurs non affichées) | |||
| Ligne 1 : | Ligne 1 : | ||
{{Information situation clinique | |||
| page= {{FULLPAGENAME}} <!-- Ne pas supprimer --> | | page= {{FULLPAGENAME}} <!-- Ne pas supprimer --> | ||
| nom = {{SUBPAGENAME}} | | nom = {{SUBPAGENAME}} | ||
| acronyme = | | acronyme = | ||
| image = Jaundice_in_newborn.jpg | | image = Jaundice_in_newborn.jpg | ||
| description_image =Ictère chez une fillette de 6 | | description_image =Ictère chez une fillette de 6 semaines dû à de l'hypothyroïdisme congénitale | ||
| mesh_id = | | mesh_id = | ||
| autres_noms = Jaunisse du nouveau-né, Hyperbilirubinémie du nouveau-né | | autres_noms = Jaunisse du nouveau-né, Hyperbilirubinémie du nouveau-né | ||
| Ligne 13 : | Ligne 13 : | ||
| classe = Situation clinique <!-- ne pas modifier --> | | classe = Situation clinique <!-- ne pas modifier --> | ||
| version_de_classe = 1 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | | version_de_classe = 1 <!-- Ne modifier que si la structure de la page et ses propriétés sont conformes à celles définies par cette version de la classe. --> | ||
}}{{Page objectif du CMC|identificateur=49-1|nom=Ictère du nouveau-né}} | |wikidata_id=}}{{Référence nécessaire||date=10 mars 2021}}{{Page objectif du CMC|identificateur=49-1|nom=Ictère du nouveau-né}} | ||
L'ictère du nouveau-né est une entité clinique très fréquente touchant au delà de 50% d'entre eux. Il peut être physiologique, auquel cas il sera considéré bénin (à moins d'une hyperbilirubinémie), ou pathologique comme manifestation d'une maladie sous-jacente. À l'histoire, il sera important d'établir la temporalité de l'ictère et les différents facteurs de risques de la mère, de l'intra-partum et du nouveau-né, car ceux-ci orienteront vers certaines étiologies. À l'examen physique, il s'agira de mettre en évidence l'ictère lui même et certains autres signes propres à sa cause. Les investigations dépendront du type d'[[hyperbilirubinémie]]. Si elle est non-conjuguée, on penchera davantage vers des tests hémolytiques tandis qu'on considérera plutôt des investigations hépatiques ou biliaires si elle est conjuguée. | L''''ictère du nouveau-né''' est une entité clinique très fréquente touchant au delà de 50% d'entre eux. Il peut être physiologique, auquel cas il sera considéré bénin (à moins d'une hyperbilirubinémie), ou pathologique comme manifestation d'une maladie sous-jacente. À l'histoire, il sera important d'établir la temporalité de l'ictère et les différents facteurs de risques de la mère, de l'intra-partum et du nouveau-né, car ceux-ci orienteront vers certaines étiologies. À l'examen physique, il s'agira de mettre en évidence l'ictère lui même et certains autres signes propres à sa cause. Les investigations dépendront du type d'[[hyperbilirubinémie]]. Si elle est non-conjuguée (indirecte), on penchera davantage vers des tests hémolytiques tandis qu'on considérera plutôt des investigations hépatiques ou biliaires si elle est conjuguée (directe). | ||
La prise en charge sera causale avec une [[photothérapie]] pour les étiologies à l'hyperbilirubinémie non-conjuguée et/ou par [[exsanguino-transfusion]]. Au suivi, il sera important d'encourager les parents à reconsulter si l'ictère réapparaît. L'unique complication de l'ictère et celle que la prise en charge vise à éviter est le [[kernictère]], | La prise en charge sera causale avec une [[photothérapie]] pour les étiologies à l'hyperbilirubinémie non-conjuguée et/ou par [[exsanguino-transfusion]]. Au suivi, il sera important d'encourager les parents à reconsulter si l'ictère réapparaît. | ||
L'unique complication de l'ictère et celle que la prise en charge vise à éviter est le [[kernictère|'''kernictère''']], où la concentration de bilirubine en vient à causer des dommages neurologiques permanents. Comme drapeaux rouges, les signes de kernictère, la concentration en bilirubine ou son taux d'augmentation seront à considérer, mais aussi une survenue brutale (<24 heures) ou tardive (> 2 semaines). | |||
== Épidémiologie == | == Épidémiologie == | ||
Au delà de 50% des nouveau- | Au delà de 50% des nouveau-nés développeront un ictère physiologique dans leurs premières semaines de vie.<ref name=":2">{{Citation d'un article|langue=en-CA|auteur1=|titre=Neonatal Hyperbilirubinemia - Pediatrics - Merck Manuals Professional Edition|périodique=Merck Manuals Professional Edition|date=2015|issn=|lire en ligne=https://www.merckmanuals.com/en-ca/professional/pediatrics/metabolic,-electrolyte,-and-toxic-disorders-in-neonates/neonatal-hyperbilirubinemia#v1087832|consulté le=2018-09-01|pages=}}</ref> {{Référence à actualiser||date=25 mars 2021|explication=Cette page du Meck Manual a été mise à jour en mars 2021.}}Cependant, les ictères pathologiques sont plus rares. Généralement, l'ictère physiologique apparaîtra dans les 3 ou 4 premiers jours de vie et sera auto-résolutif en dix jours. Chez les prématurés, l'ictère sera plus fréquent, plus important et durera plus longtemps.<ref name=":0">{{Citation d'un ouvrage|langue=anglais|prénom1=Tina|nom1=Binesh Marvasti|prénom2=Sydney|nom2=McQueen|titre=Toronto Notes 2018|passage=P64|lieu=|éditeur=|date=|numéro d'édition=34|pages totales=|isbn=|lire en ligne=|auteur1=}}</ref> | ||
== Étiologies == | |||
Les causes de l'ictère néonatal peuvent se diviser en deux catégories selon le fractionnement de bilirubine: | |||
{| class="wikitable" | |||
|+Étiologies de l'ictère néonatal {{Référence nécessaire||date=10 mars 2021}} | |||
! | |||
!Hyperbilirubinémie principalement non-conjuguée (indirecte) | |||
!Hyperbilirubinémie principalement conjuguée (directe) | |||
|- | |||
|Physiologique | |||
| | |||
* Déshydratation (ictère de l'allaitement) | |||
* Ictère du lait maternel | |||
| | |||
* Toujours pathologique | |||
|- | |||
|Pathologique | |||
| | |||
* Hémolytique | |||
** [[Incompatibilité sanguine Rh ou ABO]] | |||
** [[Thalassémie]] | |||
** [[Sphérocytose]] | |||
** [[G6PD déficient]], [[Pyruvate kinase déficient]] | |||
** Splénomégalie | |||
** Sepsis | |||
** Malformation AV | |||
* Non-hémolytique | |||
** Hématome (ex: [[céphalohématome]]) | |||
** [[Polycythémie]] | |||
** Sepsis | |||
** [[Hypothyroïde congénitale]] | |||
** [[Syndrome de Gilbert]], [[Crigler-Najjar]] | |||
| | |||
* Hépatique | |||
** Infection | |||
*** [[Hépatite]] | |||
*** Sepsis | |||
*** [[TORCH]] | |||
** Métabolique | |||
*** [[Galactosémie]], [[Tyrosinémie de type 1|Tyrosinémie]] | |||
*** [[Hypothyroïde congénitale]] | |||
*** [[Fibrose kystique]] | |||
*** [[Alpha-1-antitrypsin déficient]] | |||
** Médicaments ou drogues | |||
** NPT | |||
* Biliaire | |||
** [[Atrésie biliaire]] | |||
* | ** [[Kyste cholédochal]] | ||
|} | |||
{{Truc mnémotechnique | {{Truc mnémotechnique | ||
| acronyme = TORCH | | acronyme = TORCH | ||
| Ligne 43 : | Ligne 90 : | ||
|- | |- | ||
|'''Toujours pathologique''' | |'''Toujours pathologique''' | ||
* {{ | * {{Étiologie|nom=Hémolyse|texte=[[Hémolyse]]}} | ||
* {{ | * {{Étiologie|nom=Incompatibilité sanguine Rh ou ABO|texte=[[Incompatibilité sanguine Rh ou ABO]]}} | ||
* {{ | * {{Étiologie|nom=Sepsis|texte=[[Sepsis]]}} | ||
* {{ | * {{Étiologie|nom=Infection congénitale|texte=[[Infection congénitale]] (TORCH)}} | ||
* {{ | * {{Étiologie|nom=Hémorragie}} / {{Étiologie|nom=Hématome|texte=[[Hématome]]}} | ||
| | | | ||
* {{ | * {{Étiologie|nom=Ictère physiologique du nouveau-né}} | ||
* {{ | * {{Étiologie|nom=Polycythémie|texte=[[Polycythémie]]}} | ||
* Hémolyse | * {{Étiologie|nom=Déshydratation|texte=[[Déshydratation]]}} (ictère de l'allaitement) | ||
* {{ | * [[Hémolyse]] | ||
* {{ | * {{Étiologie|nom=Déficit en G6PD|texte=[[Déficit en G6PD]]}} | ||
* {{ | * {{Étiologie|nom=Déficit en pyruvate kinase|texte=[[Déficit en pyruvate kinase]]}} | ||
* {{Étiologie|nom=Sphérocytose|texte=[[Sphérocytose]]}} | |||
* Hémorragie / Hématome | * Hémorragie / Hématome | ||
* Sepsis | * Sepsis | ||
| Ligne 62 : | Ligne 110 : | ||
* Sepsis | * Sepsis | ||
| | | | ||
* {{ | * {{Étiologie|nom=Ictère du lait maternel|texte=[[Ictère du lait maternel]]}} | ||
* Ictère physiologique prolongé (chez un prématuré) | * Ictère physiologique prolongé (chez un prématuré) | ||
* {{ | * {{Étiologie|nom=Hypothyroïdie congénitale|texte=[[Hypothyroïdie congénitale]]}} | ||
* {{ | * {{Étiologie|nom=Hépatite néonatale|texte=[[Hépatite néonatale]]}} | ||
* {{ | * {{Étiologie|nom=Anomalies de la conjugaison|texte=[[Anomalies de la conjugaison]]}} (ex: [[syndrome de Gilbert]]) | ||
* {{ | * {{Étiologie|nom=Syndrome de Crigler-Najjar|texte=[[Syndrome de Crigler-Najjar]]}} | ||
* {{ | * {{Étiologie|nom=Anomalies métaboliques congénitales|texte=[[Anomalies métaboliques congénitales]]}} (ex: [[galactosémie]]) | ||
* {{ | * {{Étiologie|nom=Obstruction des voies biliaires|texte=[[Obstruction des voies biliaires]]}} (ex: [[atrésie des voies biliaires]]) | ||
|} | |} | ||
== Physiopathologie == | |||
[[Fichier:Heme Breakdown.png|vignette|Métabolisme de la bilirubine]] | [[Fichier:Heme Breakdown.png|vignette|Métabolisme de la bilirubine]] | ||
La bilirubine est le produit de la dégradation de l'hème. Elle arrive par voie sanguine au foie où elle est conjuguée et ensuite relâchée dans les canaux biliaires vers le duodénum pour être excrétée dans les selles. La bilirubine est conjuguée à l’acide glucuronique par l’enzyme glucuronyl-transférase. Un cycle entéro-hépatique permet de récupérer une partie de la bilirubine qui aurait été éliminée dans les selles. | La bilirubine est le produit de la dégradation de l'hème. Elle arrive par voie sanguine au foie où elle est conjuguée et ensuite relâchée dans les canaux biliaires vers le duodénum pour être excrétée dans les selles. La bilirubine est conjuguée à l’acide glucuronique par l’enzyme '''glucuronyl-transférase'''. Un cycle entéro-hépatique permet de récupérer une partie de la bilirubine qui aurait été éliminée dans les selles. {{Référence nécessaire||date=10 mars 2021}} | ||
Chez le nouveau-né, l'ictère physiologique est causé par trois mécanismes:<ref name=":0" /> | Chez le nouveau-né, l'ictère physiologique est causé par trois mécanismes:<ref name=":0" /> | ||
# augmentation de la bilirubine: augmentation de l'hématocrite et destruction des globules rouges | # augmentation de la bilirubine: augmentation de l'hématocrite et destruction des globules rouges | ||
# ralentissement de la conjugaison: glucoronyl | # ralentissement de la conjugaison: glucoronyl transférase immature | ||
# augmentation du cycle entérohépatique | # augmentation du cycle entérohépatique | ||
Lors de l'ictère de l'allaitement, la déshydratation amplifiera l'ictère | Lors de l'ictère de l'allaitement, la déshydratation amplifiera l'ictère physiologique. Pour l'ictère du lait maternel, c'est la présence d'un inhibiteur de la glucoronyl transferase qui sera en cause. Dans ces deux cas, c'est la bilirubine non-conjuguée (indirecte) qui augmentera. {{Référence nécessaire||date=10 mars 2021}} | ||
La physiopathologie des ictères pathologiques (une partie avec bilirubine conjuguée) est variée et dépend de l'étiologie en cause. | La physiopathologie des ictères pathologiques (une partie avec bilirubine conjuguée) est variée et dépend de l'étiologie en cause. {{Référence nécessaire||date=10 mars 2021}} | ||
== | == Approche clinique == | ||
L'histoire devrait en premier lieu établir l'âge du début l'ictère et la présence de signes et symptômes suggérant un possible kernictère ([[léthargie]], problème à l'allaitement pouvant progresser vers la [[stupeur]], l'[[hypotonie]], des [[convulsions]] et en dernier lieur de l'[[hypertonie]]). Un début dans les premiers 24-48 heures ou après 2 semaines témoignera d'une cause probablement pathologique<ref group="note">Vu que la plupart des nouveau-nés obtiennent leur congé après moins de 48 heures, beaucoup de cas d'ictère ne pourront être diagnostiqués que hors de l'hôpital, d'où l'importance d'éduquer, les parents.</ref>. | |||
=== Questionnaire === | |||
L'histoire devrait en premier lieu établir l'âge du début l'ictère et la présence de signes et symptômes suggérant un possible kernictère ([[léthargie]], problème à l'allaitement pouvant progresser vers la [[stupeur]], l'[[hypotonie]], des [[convulsions]] et en dernier lieur de l'[[hypertonie]]). Un début dans les premiers 24-48 heures ou après 2 semaines témoignera d'une cause probablement pathologique<ref group="note">Vu que la plupart des nouveau-nés obtiennent leur congé après moins de 48 heures, beaucoup de cas d'ictère ne pourront être diagnostiqués que hors de l'hôpital, d'où l'importance d'éduquer, les parents.</ref>. {{Référence nécessaire||date=10 mars 2021}} | |||
L'allaitement devrait être investigué en profondeur, notamment la fréquence, la qualité et la durée des boires. La production d'urines et de matières fécales doit aussi être questionnée.<ref name=":2" /> | L'allaitement devrait être investigué en profondeur, notamment la fréquence, la qualité et la durée des boires. La production d'urines et de matières fécales doit aussi être questionnée.<ref name=":2" /> | ||
Après, il incombe de faire l'histoire de la grossesse et de l'accouchement afin d'établir la présence de facteurs de risque. Il faudra aussi questionner la mère sur | Après, il incombe de faire l'histoire de la grossesse et de l'accouchement afin d'établir la présence de facteurs de risque. Il faudra aussi questionner la mère sur les antécédents familiaux afin de possiblement établir une cause génétique. | ||
{| class="wikitable" | {| class="wikitable" | ||
|+Facteurs de risque<ref name=":0" /><ref name=":3">{{Citation d'un lien web|langue=fr|nom1=pédiatrie|prénom1=Société canadienne de|titre=Lignes directrices pour la détection, la prise en charge et la prévention de l’hyperbilirubinémie chez les nouveau-nés à terme et peu prématurés (35 semaines d’âge gestationnel ou plus) {{!}} Société canadienne de pédiatrie|url=https://www.cps.ca/fr/documents/position/hyperbilirubinemie-nouveau-nes|site=www.cps.ca|consulté le=2018-09-02}}</ref> | |+Facteurs de risque<ref name=":0" /><ref name=":3">{{Citation d'un lien web|langue=fr|nom1=pédiatrie|prénom1=Société canadienne de|titre=Lignes directrices pour la détection, la prise en charge et la prévention de l’hyperbilirubinémie chez les nouveau-nés à terme et peu prématurés (35 semaines d’âge gestationnel ou plus) {{!}} Société canadienne de pédiatrie|url=https://www.cps.ca/fr/documents/position/hyperbilirubinemie-nouveau-nes|site=www.cps.ca|consulté le=2018-09-02}}</ref><ref>{{Citation d'un lien web|langue=Anglais|titre=Unconjugated hyperbilirubinemia in term and late preterm infants: Epidemiology and clinical manifestations|url=https://www.uptodate.com/contents/unconjugated-hyperbilirubinemia-in-term-and-late-preterm-infants-epidemiology-and-clinical-manifestations?search=neonatal%20jaundice&topicRef=5020&source=see_link#H3223391199|site=UpToDate|date=13 février 2020|consulté le=21 mai 2020}}</ref> | ||
!Mère | !Mère | ||
!Périnataux | !Périnataux | ||
| Ligne 99 : | Ligne 149 : | ||
* Groupe ethnique (ex: asiatiques et amérindiens) [ex: [[thalassémie]], [[sphérocytose]]] | * Groupe ethnique (ex: asiatiques et amérindiens) [ex: [[thalassémie]], [[sphérocytose]]] | ||
* Complications durant la grossesse | * Complications durant la grossesse | ||
** diabète | ** diabète gestationnel | ||
** incompatibilité Rh ou ABO | ** incompatibilité Rh ou ABO | ||
** TORCH | ** TORCH | ||
| Ligne 105 : | Ligne 155 : | ||
* Histoire familiale | * Histoire familiale | ||
** maladies génétiques (ex: déficit en G6PD, galactosémie) | ** maladies génétiques (ex: déficit en G6PD, galactosémie) | ||
** autre enfant ayant souffert d'ictère | ** autre enfant ayant souffert d'ictère ou nécessitant photothérapie | ||
| | | | ||
* Trauma périnatal | * Trauma périnatal | ||
| Ligne 112 : | Ligne 162 : | ||
* Prématurité | * Prématurité | ||
| | | | ||
* Sexe masculin | |||
* Allaitement difficile | * Allaitement difficile | ||
* Infection (hépatite, sepsis) | * Infection (hépatite, sepsis) | ||
* Nutrition parentérale | * Nutrition parentérale | ||
* Facteurs génétiques | * Facteurs génétiques (ex: déficit en G6PD, galactosémie) | ||
* Hypothyroïdie congénitale | |||
* Polycythémie | * Polycythémie | ||
* Médicaments interférant avec le métabolisme de la bilirubine ([[ceftriaxone]], [[sulfonamides]], [[antimalariaux]]) | * Médicaments interférant avec le métabolisme de la bilirubine ([[ceftriaxone]], [[sulfonamides]], [[antimalariaux]]) | ||
| Ligne 121 : | Ligne 173 : | ||
La revue des systèmes devra couvrir les manifestations des étiologies potentielles. | La revue des systèmes devra couvrir les manifestations des étiologies potentielles. | ||
{| class="wikitable" | {| class="wikitable" | ||
|+Revue des systèmes | |+Revue des systèmes {{Référence nécessaire||date=10 mars 2021}} | ||
!Trouvaille | !Trouvaille | ||
!Penser à ... | !Penser à ... | ||
| Ligne 135 : | Ligne 187 : | ||
|} | |} | ||
== Examen | === Examen clinique === | ||
Premièrement, il incombe de vérifier l'[[apparence générale]] et les [[signes vitaux]]. Ensuite la peau est inspectée afin de mettre en évidence un ictère. La progression de l'ictère est céphalo-caudale et deviendra visible entre 85 et 120 µmol/L de concentrations sériques de bilirubine. L'ictère peut être mis en évidence plus facilement au niveau de la [[sclère]] ou de la [[pointe du nez]] avec un éclairage naturel.<ref name=":0" /> Une | Premièrement, il incombe de vérifier l'[[apparence générale]] et les [[signes vitaux]]. Ensuite la peau est inspectée afin de mettre en évidence un ictère. La progression de l'ictère est céphalo-caudale et deviendra visible entre 85 et 120 µmol/L de concentrations sériques de bilirubine. L'ictère peut être mis en évidence plus facilement au niveau de la [[sclère]] ou de la [[pointe du nez]] avec un éclairage naturel.<ref name=":0" /> Une légère pression sur la peau peut révéler la coloration jaunâtre.<ref name=":2" /> Autrement, l'examen physique devrait s'orienter selon les étiologies possibles. | ||
{| class="wikitable" | {| class="wikitable" | ||
|+Étiologies selon les trouvailles<ref name=":2" /> | |+Étiologies selon les trouvailles<ref name=":2" /> | ||
| Ligne 179 : | Ligne 231 : | ||
|Désordre métabolique, hypothyroïdisme, sepsis | |Désordre métabolique, hypothyroïdisme, sepsis | ||
|} | |} | ||
== Drapeaux rouges == | |||
En présence des situations suivantes, il faudra considérer la présence d'un ictère du nouveau-né pathologique et possiblement amorcer la prise en charge:<ref name=":2" /> | |||
* {{Drapeau rouge|texte=Ictère dans les premiers 24h de vie|nom=Ictère}} | |||
* {{Drapeau rouge|nom=Léthargie}}, {{Drapeau rouge|nom=Irritabilité}}, {{Drapeau rouge|nom=Détresse respiratoire du nouveau-né|affichage=détresse respiratoire}} | |||
* {{Drapeau rouge|texte=Ictère après 2 semaines de vie|nom=Ictère}} | |||
* {{Drapeau rouge|texte=Bilirubine sérique totale > 307.8 µmol/L|nom=Ictère}} | |||
* {{Drapeau rouge|texte=Augmentation de la bilirubine sérique totale > 3.4 µmol/L/heure ou > (85.5 µmol/L/jours)|nom=Ictère}} | |||
* {{Drapeau rouge|texte=Concentration de la bilirubine conjuguée > 17 µmol/L si la totale est < 85.5 µmol/L ou > 20% de la totale|nom=Ictère}} (suggère une cholestase néonatale) | |||
== Investigation == | == Investigation == | ||
La [[Société Canadienne de Pédiatrie]] recommande la mesure de la [[bilirubine sérique totale]] (BST) chez tous les nourrissons dans les premiers 72 heures de vie, à moins qu'il ne soit nécessaire de l'obtenir plus tôt en raison d'une jaunisse clinique. Si la concentration de BST ne justifie pas d'intervention immédiate, il est indiqué de la transcrire sur le nomogramme prédictif afin d'évaluer le risque d'évolution vers une hyperbilirubinémie problématique. À 72 heures, de vie, il n'est pas encore possible d'objectiver visuellement l'ictère.<ref name=":3" /> | La [[Société Canadienne de Pédiatrie]] recommande la mesure de la [[bilirubine sérique totale]] (BST) chez tous les nourrissons dans les premiers 72 heures de vie, à moins qu'il ne soit nécessaire de l'obtenir plus tôt en raison d'une jaunisse clinique. Si la concentration de BST ne justifie pas d'intervention immédiate, il est indiqué de la transcrire sur le nomogramme prédictif afin d'évaluer le risque d'évolution vers une hyperbilirubinémie problématique. À 72 heures, de vie, il n'est pas encore possible d'objectiver visuellement l'ictère.<ref name=":3" /> | ||
S'il y a hyperbilirubinémie, l'investigation dépendra de sa nature:<ref name=":1" /> | S'il y a hyperbilirubinémie, l'investigation dépendra de sa nature. Il faudra en premier fractionner la bilirubine:<ref name=":1" /> | ||
* Hyperbilirubinémie non-conjuguée: | * '''Hyperbilirubinémie non-conjuguée (indirecte)''': | ||
** {{Investigation|nom=Bilan d'hémolyse|indication=hyperbilirubinémie non-conjuguée}} ([[Décompte cellulaire|décompte]], [[réticulocytose]], groupe sanguin [mère et enfant]), [[frottis sanguin]], [[test de Coombs]]) | ** {{Investigation|nom=Bilan d'hémolyse|indication=hyperbilirubinémie non-conjuguée}} ([[Décompte cellulaire|décompte]], [[réticulocytose]], groupe sanguin [mère et enfant]), [[frottis sanguin]], [[test de Coombs]]) | ||
** Si l'enfant est souffrant ou a de la fièvre: {{Investigation|nom=Bilan septique|indication=hyperbilirubinémie non-conjuguée}} ([[Décompte cellulaire|décompte]], [[cultures d'urine]] et de [[Hémoculture|sang]], [[radiographie des poumons]]) | ** Si l'enfant est souffrant ou a de la fièvre: {{Investigation|nom=Bilan septique|indication=hyperbilirubinémie non-conjuguée}} ([[Décompte cellulaire|décompte]], [[cultures d'urine]] et de [[Hémoculture|sang]], [[radiographie des poumons]]) | ||
** Autres: {{Investigation|nom=Recherche de déficit en G6PD|indication=hyperbilirubinémie non-conjuguée}} (surtout chez les garçons), {{Investigation|nom=TSH|indication=hyperbilirubinémie non-conjuguée}} | ** Autres: {{Investigation|nom=Recherche de déficit en G6PD|indication=hyperbilirubinémie non-conjuguée}} (surtout chez les garçons), {{Investigation|nom=TSH|indication=hyperbilirubinémie non-conjuguée}} | ||
* Hyperbilirubinémie conjuguée: {{Investigation|nom=Enzymes hépatiques|indication=hyperbilirubinémie conjuguée}}, {{Investigation|nom=bilan de coagulation|indication=hyperbilirubinémie conjuguée}}, {{Investigation|nom=albumine sérique|indication=hyperbilirubinémie conjuguée}} | * '''Hyperbilirubinémie conjuguée (directe)''': | ||
** {{Investigation|nom=Enzymes hépatiques|indication=hyperbilirubinémie conjuguée}}, {{Investigation|nom=bilan de coagulation|indication=hyperbilirubinémie conjuguée}}, {{Investigation|nom=albumine sérique|indication=hyperbilirubinémie conjuguée}} | |||
** {{Investigation|nom=Bilan septique|indication=hyperbilirubinémie conjuguée}}, [[TORCH]] | |||
** {{Investigation|nom=Bilan métabolique|indication=hyperbilirubinémie conjuguée}}, [[TSH]], [[ammoniaque,]] {{Investigation|nom=recherche de galactosémie|indication=hyperbilirubinémie conjuguée}} | |||
** {{Investigation|nom=Échographie abdominale|indication=hyperbilirubinémie conjuguée}}, {{Investigation|nom=cholescintigraphie|indication=hyperbilirubinémie conjuguée}}, {{Investigation|nom=test de la sueur|indication=hyperbilirubinémie conjuguée}} | |||
== Prise en charge == | == Prise en charge == | ||
| Ligne 195 : | Ligne 260 : | ||
| contenu = [https://www.cps.ca/fr/documents/position/hyperbilirubinemie-nouveau-nes Guide de pratique de la Société Canadienne de Pédiatrie sur l'hyperbilirubinémie] | | contenu = [https://www.cps.ca/fr/documents/position/hyperbilirubinemie-nouveau-nes Guide de pratique de la Société Canadienne de Pédiatrie sur l'hyperbilirubinémie] | ||
}} | }} | ||
La photothérapie (au moyen d'une lumière bleue-verte et non UV) | La photothérapie (au moyen d'une lumière bleue-verte et non UV) permet la conversion de la bilirubine non-conjuguée en une forme excrétable par photoisomérisation. La bilirubine devra être contrôlée pendant et immédiatement après la thérapie en raison du risque d'hyperbilirubinémie rebond dû à la réversibilité de la photoisomérisation. La photothérapie est '''contre-indiquée''' lorsque l'on a affaire à une hyperbilirubinémie conjuguée en raison du risque de [[bronze baby syndrome]]<ref group="note">Seul la bilirubine non-conjuguée peut être photoisomérisée pour être excrétée. Sa forme conjuguée se transformera en métabolite toxique et entraînera le bronze baby syndrome par la coloration résultante de la peau.</ref>. Comme effets secondaires de la photothérapie, l'on note un rash, la [[diarrhée]], des dommages oculaires (d'où l'importante de protéger les yeux de l'enfant) et la déshydratation. L'initiation de la photothérapie devra se faire selon le [https://www.cps.ca/fr/documents/position/hyperbilirubinemie-nouveau-nes guide de pratique]. | ||
L'exsanguino-transfusion, est indiquée lorsque les niveaux de bilirubine ne sont pas adéquatement contrôlés par la photothérapie (entre 375 µmol/L et 425 µmol/L<ref name=":3" />). L'initiation devra se faire selon le [https://www.cps.ca/fr/documents/position/hyperbilirubinemie-nouveau-nes guide de pratique]. En attendant l'exsanguino-transfusion (processus qui prend plusieurs heures), il faudra faire autant de prélèvements sanguins que possibles (afin de les soumettre à des analyses pour trouver la cause), continuer la photothérapie (si indiquée), continuer l'hydratation et injecter des IVIg (en cas d'iso-immunisation).<ref name=":3" /> | L'exsanguino-transfusion, est indiquée lorsque les niveaux de bilirubine ne sont pas adéquatement contrôlés par la photothérapie (entre 375 µmol/L et 425 µmol/L<ref name=":3" />). L'initiation devra se faire selon le [https://www.cps.ca/fr/documents/position/hyperbilirubinemie-nouveau-nes guide de pratique]. En attendant l'exsanguino-transfusion (processus qui prend plusieurs heures), il faudra faire autant de prélèvements sanguins que possibles (afin de les soumettre à des analyses pour trouver la cause), continuer la photothérapie (si indiquée), continuer l'hydratation et injecter des IVIg (en cas d'iso-immunisation).<ref name=":3" /> | ||
| Ligne 202 : | Ligne 267 : | ||
== Suivi == | == Suivi == | ||
Une fois les niveaux de bilirubine du nouveau- | Une fois les niveaux de bilirubine du nouveau-né revenus dans les limites de la normale, il sera important d'informer les parents d'être attentif à de nouveaux signes d'ictères et de s'assurer que les boires se déroulent bien. | ||
== Complications == | == Complications == | ||
Une concentration de bilirubine supérieure à 340 µmol/L place le nouveau-né à risque de | Une concentration de bilirubine supérieure à 340 µmol/L place le nouveau-né à risque de [[Kernictère]], où la bilirubine dépassant la capacité de transport de l'albumine, vient se déposer dans le cerveau (surtout dans les ganglions de la base et le tronc), causant des dommages neurologiques permanents. Chez le nouveau-né en jeûne, [[hypoalbuminémie]], hyperosmolarité plasmatique, sepsis, hémolyse, [[méningite]], [[hypoxie]], [[acidose]], [[hypothermie]], hypoglycémie ou prématurité, le kernictère peut survenir à des concentrations plus basses.<ref name=":1" /><ref name=":4">{{Citation d'un ouvrage|langue=|auteur1=|titre=Dictionnaire de pédiatrie Weber|passage=569|lieu=|éditeur=|date=2015|numéro d'édition=3|pages totales=|isbn=|lire en ligne=}}</ref> | ||
== Notes == | == Notes == | ||
| Ligne 220 : | Ligne 276 : | ||
== Références == | == Références == | ||
<references /> | <references />{{Améliorations nécessaires | ||
| ajout_sources = 1 | |||
| références_anciennes = 0 | |||
| ligne_éditoriale = 0 | |||
| conventions_d'écriture = 0 | |||
| manque_de_références = 1 | |||
| source_tertiaire = 1 | |||
| images_problématiques = 0 | |||
| plagiat_possible = 0 | |||
| structure_ontologique = 0 | |||
| données_sémantiques = 0 | |||
| besoin_d'images = 0 | |||
| article_long = 0 | |||
| ébauche = 0 | |||
| niveau_technique_insuffisant = 0 | |||
| noms_commerciaux = 0 | |||
| ajout_liens = 0 | |||
| publicité_ou_conflit_d'interêt = 0 | |||
}} | |||
Version du 5 septembre 2022 à 15:25
| Approche clinique | |
 Ictère chez une fillette de 6 semaines dû à de l'hypothyroïdisme congénitale | |
| Caractéristiques | |
|---|---|
| Examens paracliniques | TSH, Échographie abdominale, Bilan d'hémolyse, Albumine sérique, Bilan de coagulation, Bilan métabolique, Enzymes hépatiques, Bilan septique, Recherche de déficit en G6PD, Recherche de galactosémie, ... [+] |
| Drapeaux rouges |
Irritabilité, Ictère (signe clinique), Asthénie (symptôme), Détresse respiratoire du nouveau-né |
| Informations | |
| Terme anglais | Neonatal jaundice |
| Autres noms | Jaunisse du nouveau-né, Hyperbilirubinémie du nouveau-né |
| Spécialité | Pédiatrie |
|
| |
Ictère du nouveau-né (49-1)
L'ictère du nouveau-né est une entité clinique très fréquente touchant au delà de 50% d'entre eux. Il peut être physiologique, auquel cas il sera considéré bénin (à moins d'une hyperbilirubinémie), ou pathologique comme manifestation d'une maladie sous-jacente. À l'histoire, il sera important d'établir la temporalité de l'ictère et les différents facteurs de risques de la mère, de l'intra-partum et du nouveau-né, car ceux-ci orienteront vers certaines étiologies. À l'examen physique, il s'agira de mettre en évidence l'ictère lui même et certains autres signes propres à sa cause. Les investigations dépendront du type d'hyperbilirubinémie. Si elle est non-conjuguée (indirecte), on penchera davantage vers des tests hémolytiques tandis qu'on considérera plutôt des investigations hépatiques ou biliaires si elle est conjuguée (directe).
La prise en charge sera causale avec une photothérapie pour les étiologies à l'hyperbilirubinémie non-conjuguée et/ou par exsanguino-transfusion. Au suivi, il sera important d'encourager les parents à reconsulter si l'ictère réapparaît.
L'unique complication de l'ictère et celle que la prise en charge vise à éviter est le kernictère, où la concentration de bilirubine en vient à causer des dommages neurologiques permanents. Comme drapeaux rouges, les signes de kernictère, la concentration en bilirubine ou son taux d'augmentation seront à considérer, mais aussi une survenue brutale (<24 heures) ou tardive (> 2 semaines).
Épidémiologie
Au delà de 50% des nouveau-nés développeront un ictère physiologique dans leurs premières semaines de vie.[1] [Référence à actualiser]Cependant, les ictères pathologiques sont plus rares. Généralement, l'ictère physiologique apparaîtra dans les 3 ou 4 premiers jours de vie et sera auto-résolutif en dix jours. Chez les prématurés, l'ictère sera plus fréquent, plus important et durera plus longtemps.[2]
Étiologies
Les causes de l'ictère néonatal peuvent se diviser en deux catégories selon le fractionnement de bilirubine:
| Hyperbilirubinémie principalement non-conjuguée (indirecte) | Hyperbilirubinémie principalement conjuguée (directe) | |
|---|---|---|
| Physiologique |
|
|
| Pathologique |
|
|
TORCH (Infections maternelles mettant à risque le nouveau-né)
- Toxoplasmose
- Autres pathogènes
- Rubéole
- Cytomegalovirus
- Herpes simplex
Les étiologies de l'ictère peuvent aussi être classées selon l'heure où elles surviennent:
| < 24h | 24-72h | 72-96h | > 1 semaine |
|---|---|---|---|
| Toujours pathologique |
|
|
|
Physiopathologie
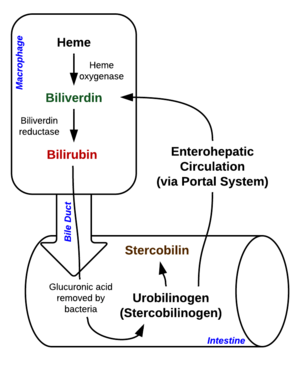
La bilirubine est le produit de la dégradation de l'hème. Elle arrive par voie sanguine au foie où elle est conjuguée et ensuite relâchée dans les canaux biliaires vers le duodénum pour être excrétée dans les selles. La bilirubine est conjuguée à l’acide glucuronique par l’enzyme glucuronyl-transférase. Un cycle entéro-hépatique permet de récupérer une partie de la bilirubine qui aurait été éliminée dans les selles. [Référence nécessaire]
Chez le nouveau-né, l'ictère physiologique est causé par trois mécanismes:[2]
- augmentation de la bilirubine: augmentation de l'hématocrite et destruction des globules rouges
- ralentissement de la conjugaison: glucoronyl transférase immature
- augmentation du cycle entérohépatique
Lors de l'ictère de l'allaitement, la déshydratation amplifiera l'ictère physiologique. Pour l'ictère du lait maternel, c'est la présence d'un inhibiteur de la glucoronyl transferase qui sera en cause. Dans ces deux cas, c'est la bilirubine non-conjuguée (indirecte) qui augmentera. [Référence nécessaire]
La physiopathologie des ictères pathologiques (une partie avec bilirubine conjuguée) est variée et dépend de l'étiologie en cause. [Référence nécessaire]
Approche clinique
Questionnaire
L'histoire devrait en premier lieu établir l'âge du début l'ictère et la présence de signes et symptômes suggérant un possible kernictère (léthargie, problème à l'allaitement pouvant progresser vers la stupeur, l'hypotonie, des convulsions et en dernier lieur de l'hypertonie). Un début dans les premiers 24-48 heures ou après 2 semaines témoignera d'une cause probablement pathologique[note 1]. [Référence nécessaire]
L'allaitement devrait être investigué en profondeur, notamment la fréquence, la qualité et la durée des boires. La production d'urines et de matières fécales doit aussi être questionnée.[1]
Après, il incombe de faire l'histoire de la grossesse et de l'accouchement afin d'établir la présence de facteurs de risque. Il faudra aussi questionner la mère sur les antécédents familiaux afin de possiblement établir une cause génétique.
| Mère | Périnataux | Néonataux |
|---|---|---|
|
|
|
La revue des systèmes devra couvrir les manifestations des étiologies potentielles.
| Trouvaille | Penser à ... |
|---|---|
| Fièvre, irritabilité, léthargie | Sepsis |
| Difficulté aux boires et hypotonie | Hypothyroïdie ou désordre métabolique |
| Vomissements répétés | Obstruction intestinale |
Examen clinique
Premièrement, il incombe de vérifier l'apparence générale et les signes vitaux. Ensuite la peau est inspectée afin de mettre en évidence un ictère. La progression de l'ictère est céphalo-caudale et deviendra visible entre 85 et 120 µmol/L de concentrations sériques de bilirubine. L'ictère peut être mis en évidence plus facilement au niveau de la sclère ou de la pointe du nez avec un éclairage naturel.[2] Une légère pression sur la peau peut révéler la coloration jaunâtre.[1] Autrement, l'examen physique devrait s'orienter selon les étiologies possibles.
| Trouvaille | Étiologie / Facteur de risque |
|---|---|
| Apparence générale | |
| Pétéchies / écchymoses | Anémie hémolytique |
| Macrosomie | Diabète maternel |
| Léthargie ou irritabilité | Sepsis ou infection |
| Macroglossie | Hypothyroïdisme |
| Tête et cou | |
| Ecchymose ou oedème au scalp | Céphalhématome |
| Poumons | |
| Crépitements, ronchis, diminution du murmure vésiculaire | Pneumonie |
| Abdomen | |
| Distention, masse | Hépatosplénomégalie |
| Douleur à la palpation | Obstruction intestinale |
| Système nerveux | |
| Hypotonie et faiblesse | Désordre métabolique, hypothyroïdisme, sepsis |
Drapeaux rouges
En présence des situations suivantes, il faudra considérer la présence d'un ictère du nouveau-né pathologique et possiblement amorcer la prise en charge:[1]
- Ictère dans les premiers 24h de vie
- léthargie, irritabilité, détresse respiratoire
- Ictère après 2 semaines de vie
- Bilirubine sérique totale > 307.8 µmol/L
- Augmentation de la bilirubine sérique totale > 3.4 µmol/L/heure ou > (85.5 µmol/L/jours)
- Concentration de la bilirubine conjuguée > 17 µmol/L si la totale est < 85.5 µmol/L ou > 20% de la totale (suggère une cholestase néonatale)
Investigation
La Société Canadienne de Pédiatrie recommande la mesure de la bilirubine sérique totale (BST) chez tous les nourrissons dans les premiers 72 heures de vie, à moins qu'il ne soit nécessaire de l'obtenir plus tôt en raison d'une jaunisse clinique. Si la concentration de BST ne justifie pas d'intervention immédiate, il est indiqué de la transcrire sur le nomogramme prédictif afin d'évaluer le risque d'évolution vers une hyperbilirubinémie problématique. À 72 heures, de vie, il n'est pas encore possible d'objectiver visuellement l'ictère.[4]
S'il y a hyperbilirubinémie, l'investigation dépendra de sa nature. Il faudra en premier fractionner la bilirubine:[3]
- Hyperbilirubinémie non-conjuguée (indirecte):
- Bilan d'hémolyse (décompte, réticulocytose, groupe sanguin [mère et enfant]), frottis sanguin, test de Coombs)
- Si l'enfant est souffrant ou a de la fièvre: Bilan septique (décompte, cultures d'urine et de sang, radiographie des poumons)
- Autres: Recherche de déficit en G6PD (surtout chez les garçons), TSH
- Hyperbilirubinémie conjuguée (directe):
Prise en charge
Lorsqu'un traitement spécifique d'une cause pathologique est disponible, ce dernier devra être entrepris sans délai et un spécialiste consulté. L'ictère physiologique pourra être résorbé en encourageant les boires afin de prévenir la déshydratation tandis que l'ictère du lait maternel pourra être traité en nourrissant le nouveau-né à la formule plutôt qu'au sein pour une à deux journée. Pour l'ictère lui-même, aucun traitement n'est nécessaire à moins que le taux de bilirubine ne dépasse un certain seuil, auquel cas il faudra impérativement prévenir le kernictère. À cette fin deux thérapies existent, la photothérapie (seulement pour l'hyperbilirubinémie non-conjuguée) et l'exsanguino-transfusion.[6]
La photothérapie (au moyen d'une lumière bleue-verte et non UV) permet la conversion de la bilirubine non-conjuguée en une forme excrétable par photoisomérisation. La bilirubine devra être contrôlée pendant et immédiatement après la thérapie en raison du risque d'hyperbilirubinémie rebond dû à la réversibilité de la photoisomérisation. La photothérapie est contre-indiquée lorsque l'on a affaire à une hyperbilirubinémie conjuguée en raison du risque de bronze baby syndrome[note 2]. Comme effets secondaires de la photothérapie, l'on note un rash, la diarrhée, des dommages oculaires (d'où l'importante de protéger les yeux de l'enfant) et la déshydratation. L'initiation de la photothérapie devra se faire selon le guide de pratique.
L'exsanguino-transfusion, est indiquée lorsque les niveaux de bilirubine ne sont pas adéquatement contrôlés par la photothérapie (entre 375 µmol/L et 425 µmol/L[4]). L'initiation devra se faire selon le guide de pratique. En attendant l'exsanguino-transfusion (processus qui prend plusieurs heures), il faudra faire autant de prélèvements sanguins que possibles (afin de les soumettre à des analyses pour trouver la cause), continuer la photothérapie (si indiquée), continuer l'hydratation et injecter des IVIg (en cas d'iso-immunisation).[4]
L'allaitement doit autant que possible être poursuivi et au besoin un consultant en allaitement pourra être impliqué.
Suivi
Une fois les niveaux de bilirubine du nouveau-né revenus dans les limites de la normale, il sera important d'informer les parents d'être attentif à de nouveaux signes d'ictères et de s'assurer que les boires se déroulent bien.
Complications
Une concentration de bilirubine supérieure à 340 µmol/L place le nouveau-né à risque de Kernictère, où la bilirubine dépassant la capacité de transport de l'albumine, vient se déposer dans le cerveau (surtout dans les ganglions de la base et le tronc), causant des dommages neurologiques permanents. Chez le nouveau-né en jeûne, hypoalbuminémie, hyperosmolarité plasmatique, sepsis, hémolyse, méningite, hypoxie, acidose, hypothermie, hypoglycémie ou prématurité, le kernictère peut survenir à des concentrations plus basses.[3][6]
Notes
- ↑ Vu que la plupart des nouveau-nés obtiennent leur congé après moins de 48 heures, beaucoup de cas d'ictère ne pourront être diagnostiqués que hors de l'hôpital, d'où l'importance d'éduquer, les parents.
- ↑ Seul la bilirubine non-conjuguée peut être photoisomérisée pour être excrétée. Sa forme conjuguée se transformera en métabolite toxique et entraînera le bronze baby syndrome par la coloration résultante de la peau.
Références
- ↑ 1,0 1,1 1,2 1,3 et 1,4 (en) « Neonatal Hyperbilirubinemia - Pediatrics - Merck Manuals Professional Edition », Merck Manuals Professional Edition, (lire en ligne)
- ↑ 2,0 2,1 2,2 et 2,3 (en) Tina Binesh Marvasti et Sydney McQueen, Toronto Notes 2018, 34e éd., P64
- ↑ 3,0 3,1 et 3,2 (en) Tina Binesh Marvasti et Sydney McQueen, Toronto Notes 2018, 34e éd., P65
- ↑ 4,0 4,1 4,2 et 4,3 Société canadienne de pédiatrie, « Lignes directrices pour la détection, la prise en charge et la prévention de l’hyperbilirubinémie chez les nouveau-nés à terme et peu prématurés (35 semaines d’âge gestationnel ou plus) | Société canadienne de pédiatrie », sur www.cps.ca (consulté le 2 septembre 2018)
- ↑ (en) « Unconjugated hyperbilirubinemia in term and late preterm infants: Epidemiology and clinical manifestations », sur UpToDate, (consulté le 21 mai 2020)
- ↑ 6,0 et 6,1 Dictionnaire de pédiatrie Weber, , 3e éd., p. 569
